Facharzt des Artikels
Neue Veröffentlichungen
Flüssigkeit in der Perikardhöhle: was bedeutet, zulässige Normen
Zuletzt überprüft: 23.04.2024

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Das Herz ist unser vitaler Motor, dessen Arbeit von vielen Faktoren abhängt, einschließlich der biologischen inneren Prozesse. Manchmal ist die Ursache von Schmerz und Unbehagen im Herzen die Flüssigkeit im Perikard, die das Herz von allen Seiten umgibt. Und die Ursache von Unwohlsein ist das Drücken des Herzens mit einer Flüssigkeit oder einem entzündlichen Prozess mit Lokalisierung in den Geweben des Myokards oder Perikards.
Epidemiologie
Laut Statistik etwa 45% der Perikarditis haben virusnuryu pirodu, bei der Behandlung von denen in den Vordergrund Erhöhung Immunität kommt (Vitamine, Immunstimulanzien), während die Bakterien zu bekämpfen, die Antibiotika verwendet werden, sind eine Ursache der Entzündung im Perikard immer nur 15% Episoden der Krankheit. Die seltensten Arten der Pathologie sind Pilz- und parasitäre Perikarditis.
Ursachen perikardflüssigkeit
Lassen Sie uns versuchen, speziell zu verstehen, welche Bedingungen und Pathologien eine Zunahme des Flüssigkeitsvolumens im Perikard hervorrufen können, das jetzt nicht als ein Schmiermittel in der Reibung des Herzens, sondern als ein lebensbedrohender Faktor behandelt wird.
Die häufigste Ursache für Stauungen im Perikard der nichtentzündlichen Flüssigkeit ist das ödematöse Syndrom. Dies ist keine Krankheit, sondern ein Symptom, das folgende pathologische und nicht-pathologische Prozesse begleiten kann:
- kongenitale Divertikulitis des linken Herzventrikels,
- Herzversagen,
- Pathologie des Ausscheidungssystems, und insbesondere der Nieren,
- eine Störung, bei der zwischen zwei Perikardblättern eine direkte Verbindung besteht,
- Mangelzustände, wie Anämie,
- ein Zustand der Erschöpfung des Körpers,
- Tumormediastinum, Myxödem,
- die Störung von Stoffwechselprozessen in den Geweben des Körpers,
- verschiedene entzündliche Pathologien,
- Trauma, begleitet von Ödemen von Geweben,
- allergische Reaktionen.
Manchmal kann die Entwicklung von Hydroperikardien als Folge der Verwendung von Vasodilatatoren (Vasodilatatoren) oder Komplikationen der Strahlentherapie in Betracht gezogen werden.
Risikofaktoren
Risikofaktoren für die Entwicklung der Pathologie sind Schwangerschaft und fortgeschrittenes Alter.
Die häufigsten Ursachen für den Entzündungsprozess im Perikard ( Perikarditis ) sind tuberkulöse und rheumatische Organschäden. Dies ist eine infektiös-allergische Reaktion, durch die eine große Menge an Exsudat gebildet wird.
Risikofaktoren in diesem Fall können in Betracht gezogen werden:
- bakterielle, virale und Pilzkrankheiten: Scharlach, ARVI, HIV, Lungenentzündung, Rippenfellentzündung, Endokarditis, Candidiasis usw.,
- Anwesenheit im Körper von Parasiten ( Echinokokkeninfektion, Toxoplasmose, etc.),
- allergische Erkrankungen, einschließlich Nahrungsmittel- und Medikamentenallergien,
- Autoimmunerkrankungen ( rheumatoide Arthritis, Lupus erythematodes, systemische Sklerodermie, Dermatomyositis, etc.)
- Autoimmunprozesse ( rheumatisches Fieber, etc.),
- chronische Herzinsuffizienz,
- entzündliche Erkrankungen der Herzmembran ( Myokarditis, Endokarditis),
- irgendwelche Traumata des Herzens (durchdringend und nicht eindringend),
- Krebs und Strahlentherapie,
- Angeborene und erworbene Pathologien der Perikardentwicklung (Vorhandensein von Zysten und Divertikeln),
- Verletzung der Hämodynamik, ödematöses Syndrom,
- Erkrankungen des endokrinen Systems und Stoffwechselstörungen ( Fettleibigkeit des Herzens, Glukosestoffwechsel und Diabetes mellitus, Hypothyreose ).
Wie wir bereits gesagt haben, kann sich Flüssigkeit im Perikard durch Stichwunden im Herzen ansammeln, aber die gleiche Situation kann nach der Operation am Organ als Folge von postoperativen Komplikationen (Entzündung) beobachtet werden.
Ein besonderes Herztrauma ist der Myokardinfarkt, der auch bei entzündlichen Komplikationen auftreten kann und eine Erhöhung des Flüssigkeitsspiegels im Perikardbeutel bewirkt. Dasselbe kann über ischämische (nekrotische) Veränderungen im Myokard des Herzens gesagt werden.
Wenn Sie genau hinsehen, können Sie viele Übereinstimmungen in den Ursachen von Perikarditis und Hydroperikardie sehen. Die Idee ist, dass die zweite Pathologie eine Art nichtinfektiöse Perikarditis ist, weil kongestive Phänomene im Perikard irgendwelche pathologischen Prozesse in ihm als entzündlich verursachen.
Pathogenese
Schon aus dem Schulunterricht der Biologie ist bekannt, dass unser Herz in einem "Hemd" geboren wird. Der Name dieses "Hemdes" ist das Perikard, es besteht aus dichtem physiologischem Gewebe und erfüllt eine Schutzfunktion.
Perikard wird auch Perikardbeutel genannt, in dem sich das Herz angenehm anfühlt und ohne Unterbrechung arbeiten kann. Es gibt einen Perikardbeutel aus zwei Schichten (Blättern): viszeral oder extern und parental (intern), die relativ zueinander verschoben werden können.
Das Herz als bewegtes Muskelorgan ist in ständiger Bewegung (seine Wände ziehen sich zusammen und pumpen Blut wie eine Pumpe). Unter diesen Umständen könnte sich, wenn kein Perikard um ihn herum vorhanden wäre, eine Verschiebung ereignen, was zu einer Durchbiegung der Blutgefäße und einer Verletzung der Blutzirkulation führen würde.
Darüber hinaus schützt das Perikard das Herz vor Dilatation mit großen Belastungen auf das Organ. Es gibt eine Meinung, dass es auch eine Schutzbarriere ist, die das Eindringen der Infektion des Herzens durch Entzündung der inneren Organe verhindert.
Eine nicht minder wichtige Funktion des Herzbeutels ist jedoch die Verhinderung der Reibung eines stark beweglichen Herzens gegenüber den nahe gelegenen unbeweglichen Strukturen der Brust. Und dass das Herz keine Reibung über das Perikard selbst und die umgebenden Organe zwischen seinen Blättern fühlt, ist eine kleine Menge Flüssigkeit.
So ist die Flüssigkeit im pericardium immer, aber in der Norm sollte ihre Menge entsprechend anderer Information 20-80 ml nicht überschreiten. In der Regel ist diese Zahl auf 30-50 ml beschränkt, und eine Zunahme des Perikardergusses auf 60-80 ml wird als Pathologie angesehen. Aber wenn sich eine Person mit einer solchen Menge an freier Flüssigkeit leicht gelblich anfühlt und keine verdächtigen Symptome hat, besteht kein Grund zur Besorgnis.
Eine andere Sache ist, wenn die Flüssigkeit im Perikard in mäßigen und großen Mengen akkumuliert. Es kann entweder 100-300 ml oder 800-900 ml sein. Wenn der Indikator sehr hoch ist und 1 Liter erreicht, ist dies ein sehr lebensbedrohlicher Zustand, der als Herztamponade bezeichnet wird (Drücken des Herzens mit Flüssigkeit, die sich im Perikardbeutel ansammelt).
Aber woher kommt die überschüssige Flüssigkeit im Perikard? Es ist klar, dass dies vor dem Hintergrund der absoluten Gesundheit unmöglich ist. Die Flüssigkeit in dem Perikardbeutel wird ständig erneuert, durch Perikardblätter absorbiert und ihre Menge bleibt annähernd konstant. Eine Erhöhung seines Volumens ist nur in zwei Fällen möglich:
- wenn die Stoffwechselvorgänge in den Perikardgeweben gestört sind, wodurch die Absorption des Transsudats abnimmt,
- Neben der vorhandenen Flüssigkeit ist keine entzündliche Natur des entzündlichen Exsudats.
Im ersten Fall ist es eine Krankheit mit beeinträchtigter Hämodynamik verbunden ist, die Entwicklung von Ödemen oder hämorrhagisches Syndrom, Tumorprozessen als Ergebnis den die transparente Flüssigkeit in den Perikardhöhle ansammelt, die Spuren von Epithelzellen, Blutprotein und dem Teilchen enthält. Dieser pathologische Zustand wird allgemein Hydropericardium genannt.
Das Auftreten von entzündlichen Exsudaten ist meistens mit der Penetration in das Perikard der Infektion durch Blut und Lymphe verbunden, wenn der Körper bereits eitrige Entzündungsherde hatte. In diesem Fall handelt es sich um eine infektiös-entzündliche Pathologie, die "Perikarditis" genannt wird und verschiedene Formen hat.
Eine Entzündung im Perikard kann aber auch einen nicht infektiösen Charakter haben. Dies wird in der Tumormetastasierung Prozessen im Herzen, in dem Fortpflanzungsprozess aus dem umgebenden Gewebe (zB Myokarditis), von Stoffwechselstörungen in den Geweben des Perikards, Verletzung des Herzbeutels beobachtet (Schlag auf das Herz, Wunden, Stichverletzung).
Symptome perikardflüssigkeit
Das klinische Bild der Perikarditis, bei dem eine Ansammlung von überschüssiger Flüssigkeit im Perikard beobachtet wird, kann je nach Ursache und Menge des Exsudats / Exsudats variieren. Perikarditis tritt nicht von selbst auf. Es wirkt als eine Komplikation bereits bestehender Erkrankungen oder Verletzungen im Körper, daher ist es nicht notwendig, über spezifische spezifische Symptome zu sprechen.
Sehr oft vermutet der Patient im Allgemeinen nicht, dass sich die Flüssigkeit im Perikard ansammelt, d.h. Denkt nicht über eine solche Ursache der Verschlechterung der Gesundheit, Verdacht auf Herz-Kreislauf-Erkrankungen, Erkältungen und Erkrankungen der Atemwege, Nierenerkrankungen. Mit diesen Problemen wenden sie sich an den Therapeuten, aber diagnostische Studien zeigen, dass die Symptome, die auftreten, bereits späte Manifestationen von Krankheiten sind, d.h. Ihre Komplikation.
Mit welchen Beschwerden kann der Patient also zum Arzt kommen, dessen Flüssigkeitsvolumen im Perikard erhöht ist:
- Kurzatmigkeit, sowohl in Ruhe als auch während des Trainings,
- Unbehagen hinter dem Sternum, das besonders deutlich empfunden wird, wenn sich eine Person nach vorne beugt,
- Schmerz im Herzbereich unterschiedlicher Intensität verbunden mit Druck auf den Körper, Schmerz kann Rücken, Schulter, Hals, linken Arm geben,
- Engegefühl in der Brust, Pressdruck,
- Verletzung der Atmung, Erstickungsanfälle, Gefühl der Luftmangel,
- ödematöses Syndrom, das besonders im Gesicht, an den oberen und unteren Extremitäten auftritt,
- systolische Abnahme und Zunahme des Venendrucks, geschwollene Venen am Hals,
- Symptome von Tachykardie, Arrhythmien,
- Ein unproduktives bellendes Husten, das keine Erleichterung bringt,
- eine heisere Stimme,
- vermehrtes Schwitzen, insbesondere gegen Tuberkulose,
- eine Zunahme der Leber und Schmerzen im rechten Hypochondrium,
- Probleme mit der Passage von Nahrung durch die Speiseröhre durch Zusammendrücken mit einem vergrößerten Perikard,
- häufige Schluckauf als Folge der Kompression des Zwerchfellnervs,
- blass mit blauer Haut aufgrund von Durchblutungsstörungen (das Herz mit Perikarderguss zusammenzupressen und Exsudat führt zu einer Verletzung seiner kontraktilen Funktion),
- Appetitlosigkeit und damit verbundene Gewichtsabnahme.
Es ist klar, dass Patienten über eine Verschlechterung des allgemeinen Zustands, Schwäche, Kopfschmerzen und Muskelschmerzen klagen können, aber nur ein Teil der Patienten spürt solche Symptome. Aber das Fieber, das durch den Anstieg der Körpertemperatur aufgrund der Entzündung verursacht wird, ist in den meisten Fällen der Behandlung des Arztes mit einem Unwohlsein verbunden mit der Ansammlung von Flüssigkeit im Perikard, besonders mit einer infektiösen Läsion, vorhanden. Diese Beschwerden können als unspezifische erste Entzündungszeichen gewertet werden, die anschließend dazu führen, dass das Perikard mit Flüssigkeit überläuft.
Aber Atemnot, Herzschmerz, Puls- und Blutdruckschwankungen können direkt darauf hinweisen, dass die Flüssigkeit im Perikard die Arbeit des Herzens stört.
Es muss verstanden werden, dass die Perikarditis nicht nur infektiös oder nicht-infektiös, akut oder chronisch sein kann, sie hat mehrere Varianten, die sich in ihrem Ablauf und in der Menge der Flüssigkeit im perikard unterscheiden.
In akuter Form kann trockene (auch fibrinöse) und exsudative Perikarditis auftreten. Im ersten Fall schwitzt Fibrin aus der serösen Hülle des Herzens in die Perikardhöhle, die durch Überfüllung mit seinem Blut verursacht wird. In diesem Fall werden nur Spuren von Flüssigkeit im Perikard gefunden. Mit exsudativer Perikardflüssigkeit im Perikard kommt es in großen Mengen vor.
Perikarderguß von halbflüssigen Exsudat bei Entzündungsprozessen und hämodynamischen Erkrankungen, blutige Flüssigkeit (hämorrhagische Perikard) in Wunden, Tuberkulose oder Aneurysmaruptur, flüssige Zumischung mit Eitern im Fall von infektiöser Läsion, besteht.
Die exsudative Perikarditis kann nach 6-monatigem Übergang in eine chronische Form lange dauern. Eine kleine Menge Flüssigkeit im Perikard (80-150 ml) kann keine signifikanten Symptome der Erkrankung verursachen, und der Patient könnte denken, dass er sich bereits erholt hat. Aber nach einiger Zeit kann sich der entzündliche Prozess unter dem Einfluss verschiedener Faktoren vergrössern, und das erhöhte Niveau der Flüssigkeit im Herzbeutel wird die unangenehme Symptomatologie herbeirufen, die außerdem absolut unsicher ist.
Wenn sich im Perikard viel Flüssigkeit angesammelt hat, die das Herz quetscht, wodurch seine Arbeit gestört wird, spricht man von Herztamponade. In diesem Fall gibt es nicht genug Entspannung der Herzkammern, und sie sind nicht in der Lage, das erforderliche Blutvolumen zu pumpen. All dies führt zum Auftreten von Symptomen einer akuten Herzinsuffizienz:
- schwere Schwäche, Blutdruckabfall (Kollaps, Bewusstlosigkeit ),
- Hyperhidrose (intensive Freisetzung von kaltem Schweiß),
- starker Druck und Schwere in der Brust,
- schneller Puls,
- schwere Kurzatmigkeit,
- hoher Venendruck, der sich in einer Erhöhung der Jugularvene manifestiert,
- übermäßige geistige und körperliche Erregung,
- Atmen ist häufig, aber oberflächlich, die Unfähigkeit, einen tiefen Atemzug zu nehmen,
- das Auftreten von Angst, die Angst zu sterben.
Nachdem sie mit einem Stethoskop Arzt stellt fest, schwach und dumpf Herztöne an einen Patienten zu hören, das Aussehen und das Rauschen Rauschen im Herzen (es gibt in einer bestimmten Position der Körper des Patienten), die mit oder ohne es von Perikarditis, auftretende Herzbeuteltamponade typisch ist.
Flüssigkeit im Perikard von Kindern
Seltsam wie es sich anhört, aber überschüssige Flüssigkeit im Perikard kann sogar bei einem ungeborenen Kind auftreten. Eine kleine Anhäufung von Perikarderguss als Ausdruck der hyperkinetischen Reaktion des kardiovaskulären Systems kann auf die Entwicklung einer leichten bis mittelschweren Anämie hindeuten. Bei schwerer Anämie kann die Transsudatmenge die Normalwerte deutlich überschreiten, was ein Symptom ist, das das Leben des Kindes bedroht.
Aber die Flüssigkeit im Perikard des Fötus kann gebildet werden und als Folge von Störungen in der Entwicklung des linken Ventrikelgewebes des Herzens. In diesem Fall, im oberen Teil des Herzens vom linken Ventrikel gibt es eine Ausbuchtung der Wände - Divertikel, die den Abfluss von Perikarderguss (Hydropericardium) bricht. Das Transsudat sammelt sich zwischen den Perikardblättern an und kann nach einiger Zeit zur Entwicklung einer Herztamponade führen.
Die Pathologie der Entwicklung des Herzens im Fötus und das Auftreten einer großen Flüssigkeitsmenge um das Herz herum kann während der Passage einer Ultraschall-überwachten schwangeren Frau festgestellt werden.
Perikarditis bei einem Kind kann diagnostiziert werden und in der frühen Kindheit. Meistens tritt die Krankheit vor dem Hintergrund von Virusinfektionen, Rheuma und diffusen (gewöhnlichen) Bindegewebserkrankungen auf. Aber auch unspezifische Formen von Perikarditis durch Pilzinfektionen, Vergiftungen des Körpers durch Nierenerkrankungen, Vitaminmangel, Hormontherapie usw. Sind möglich. Bei Säuglingen entwickelt sich die Pathologie häufig gegen eine bakterielle Infektion (Staphylokokken, Streptokokken, Meningokokken, Pneumokokken und andere Krankheitserreger).
Erkennen Sie die Krankheit bei Säuglingen ist sehr schwierig, vor allem, wenn es um die trockene Form der Perikarditis kommt. Akute Perikarditis beginnt immer mit einem Fieber, das kein spezifisches Symptom ist, erhöhte Herzfrequenz und Schmerzen, die auf dem Teil der Folge von Angst und schreien auf das Kind zu finden ist.
Ältere Kinder mit einer kleinen Flüssigkeitsmenge im Perikard klagen über Schmerzen in der linken Brust, die stärker werden, wenn das Kind versucht, tief Luft zu holen. Der Schmerz kann sich erhöhen, wenn sich die Körperhaltung ändert, zum Beispiel mit Neigungen. Oft werden Schmerzen in die linke Schulter gestrahlt, so dass Beschwerden sich so anhören können.
Besonders gefährlich ist die exsudative (überschwängliche) Perikarditis, bei der die Flüssigkeitsmenge im Perikard rasch ansteigt und mit der Entwicklung der Herztamponade kritische Standards erreichen kann. Bei einem stillenden Kind können Symptome der Pathologie berücksichtigt werden:
- erhöhter intrakranieller Druck,
- signifikante Füllung der Hand-, Ellenbogen- und Halsvenen, die deutlich sichtbar und tastbar werden, was schon in jungen Jahren ausgeschlossen ist,
- das Auftreten von Erbrechen,
- Schwäche der Muskeln des Hinterhauptteils,
- Ausbeulen Fontanelle.
Diese Symptome können nicht als spezifisch bezeichnet werden, aber sie sind wichtig für die Erkennung der Behinderung eines Babys, das noch nicht über andere Symptome der Krankheit informiert ist.
Das akute Stadium der effeminierten Perikarditis bei einem älteren Kind geht mit Kurzatmigkeit, stumpfem Schmerz im Herzen, Verschlechterung des Allgemeinzustandes einher. Ein Kind mit schmerzhaften Attacken versucht sich zu setzen und beugt sich, seinen Kopf an seine Brust neigend.
Vielleicht das Auftreten solcher Symptome: bellender Husten, heisere Stimme, sinkende AD, Übelkeit mit Erbrechen, Schluckauf, Bauchschmerzen. Charakteristisch ist das Auftreten eines paradoxen Pulses mit einer verminderten Füllung der Venen am Eingang.
Wenn es eine Tamponade des Herzens ist, dann gibt es eine Zunahme der Kurzatmigkeit, ein Gefühl von Luftmangel und Angst, die Haut des Kindes wird sehr blass, sie erscheinen als kalter Schweiß. In diesem Fall besteht erhöhte psychomotorische Erregbarkeit. Wenn keine dringenden Maßnahmen ergriffen werden, kann ein Kind an einer akuten Herzinsuffizienz sterben.
Chronische Exsudat Perikarditis jeder Ätiologie bei einem Kind ist durch Verschlechterung der allgemeinen Zustand und ständige Schwäche gekennzeichnet. Das Kind wird schnell müde, er hat Atemnot und Brustbeschwerden, besonders bei Bewegung, Sport und Sport.
Komplikationen und Konsequenzen
Staus in den Herzbeutel und entzündlichen Prozessen darin, durch eine Zunahme des Flüssigkeitsvolumens im Perikard stattfinden kann nicht vollständig begleitet, nur in der Verschlechterung des Allgemeinzustandes des Patienten, das Auftreten von Dyspnoe und erscheinen Schmerzen hinter dem Brustbein.
Zum einen drückt die Flüssigkeit mit zunehmendem Volumen mehr und mehr auf das Herz und behindert so deren Arbeit. Und da das Herz das Organ ist, das für die Durchblutung des gesamten Organismus verantwortlich ist, sind Misserfolge in seiner Arbeit mit Durchblutungsstörungen behaftet. Blut wiederum gilt als Hauptnahrungsquelle von Zellen, es versorgt sie auch mit Sauerstoff. Verletzte Blutzirkulation und verschiedene menschliche Organe beginnen, Hunger zu leiden, ihre Funktionalität wird verletzt, was zur Entstehung anderer Symptome führt, zum Beispiel, Intoxikationsmanifestationen, die die Lebensqualität erheblich reduzieren.
Zweitens ist die Ansammlung von entzündlichen Exsudaten mit der Entwicklung eines narbig-adhäsiven Prozesses verbunden. In diesem Fall kann es nicht so sehr pericardium selbst leiden aufgrund der Überwucherung von fibrösem Gewebe und Verdichtung seiner Blätter mit Kalziumansammlung, so viel wie das Herz, die nicht ausreichende Füllung der Kammern mit Blut während der Diastole bieten kann. Als Folge ist die Entwicklung von venösen Stase, die ein erhöhtes Risiko für Thrombusbildung verursacht.
Der Entzündungsprozess kann sich im Bereich des Myokards ausbreiten und degenerative Veränderungen verursachen. Diese Pathologie wird Myoperikarditis genannt. Die Ausbreitung des Adhäsionsprozesses ist mit der Verschmelzung des Herzens mit den umliegenden Organen einschließlich der Gewebe der Speiseröhre, der Lunge, der Brust und der Wirbelsäule verbunden.
Stagnation der Flüssigkeit im Perikard, besonders mit einer großen Menge Blut, kann zur Vergiftung des Körpers mit den Produkten seines Zerfalls führen, infolge dessen wiederum verschiedene Organe, besonders die Ausscheidungsorgane (Nieren), leiden.
Am gefährlichsten bei Exsudat- und Hydroperikarditis mit einem schnellen Anstieg des Flüssigkeitsvolumens im Perikard ist jedoch der Zustand der Herztamponade, der bei Abwesenheit einer dringend wirksamen Behandlung zum Tod des Patienten führt.
Diagnose perikardflüssigkeit
Die Flüssigkeit im Perikard gilt nicht als pathologischer Zustand, wenn ihre Menge die allgemein anerkannten Normen nicht überschreitet. Aber sobald die Menge des Ergusses so groß wird, dass es beginnt, Symptome von Herzversagen und anderen nahe gelegenen Organen zu verursachen, können Sie nicht zögern.
Da die Symptome der Perikarditis einer Vielzahl von Krankheiten ähneln können, suchen die Patienten Rat bei einem Therapeuten, der nach einer körperlichen Untersuchung, dem Studium einer Anamnese und dem Hören des Patienten, ihn zu einem Kardiologen führt. Symptome, die Patienten anrufen werden wenig über die wahre Ursache der Krankheit zu sagen, aber sie können den Arzt in die richtige Richtung, da die meisten von ihnen immer noch Probleme mit dem Herzen zeigen.
Bestätigen Sie, dass die Vermutung Perkussion hilft und dem Herzen zuhört. Ein Klopfen zeigt eine Zunahme der Grenzen des Herzens an, und das Zuhören ist ein schwacher und dumpfer Herzschlag, der auf die begrenzte Bewegung der Herzstrukturen aufgrund seiner Quetschung hinweist.
Die Durchführung von Laboruntersuchungen von Blut und Urin wird helfen, die Art der bestehenden Gesundheitsprobleme zu bewerten, die Ursache und Art der Perikarditis zu bestimmen und die Intensität der Entzündung zu beurteilen. Zu diesem Zweck werden folgende Tests vorgeschrieben : klinische und immunologische Blutanalyse, Blutbiochemie, allgemeine Urinanalyse.
Aber weder körperliche Untersuchung mit Zuhören, noch Labortests ermöglichen eine genaue Diagnose, weil sie nicht erlauben, das Vorhandensein von Flüssigkeit im Perikard und sein Volumen zu beurteilen, sowie zu bestimmen, was genau die Verletzung des Herzens ist. Dieses Problem wird durch die instrumentelle Diagnostik gelöst, deren Methoden es erlauben, die Situation bis ins kleinste Detail zu erfassen.
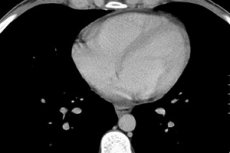
Die Hauptmethode, die es ermöglicht, nicht nur die Tatsache des Vorhandenseins der Flüssigkeit im Perikard, sondern auch sein Niveau zu bestimmen, wird als Echokardiogramm (Echokardiogramm) betrachtet. Eine solche Studie ermöglicht es, auch eine minimale Transsudatmenge (von 15 ml) nachzuweisen, um die Veränderungen der motorischen Aktivität der Herzstrukturen, Verdickung der Schichten des Perikardbeutels, Adhäsionen im Herzen und seine Verschmelzung mit anderen Organen zu klären.
Bestimmung der Flüssigkeitsmenge im Perikard mittels Echokardiographie
Normalerweise berühren sich die Perikardblätter nicht. Ihre Divergenz sollte nicht mehr als 5 mm betragen. Wenn die Echokardiographie eine Diskrepanz von bis zu 10 mm zeigt, bezieht sich dies auf das Anfangsstadium der Perikarditis, 10 bis 20 mm sind ein mäßiges Stadium, mehr als 20 sind schwerwiegend.
Wenn er in einer geringen Menge von perikardialen die quantitativen Eigenschaften der Fluids Bestimmung sagen, wenn es nicht zu 100 ml nicht übersteigt, bis zu einem halben Liter Volumen moderaten betrachtet wird, und mehr als 0,5 L - groß. Bei einer großen Ansammlung von Exsudaten ist es erforderlich, eine Perikardpunktion durchzuführen, die unter der Kontrolle der Echokardiographie durchgeführt wird. Ein Teil der evakuierten Flüssigkeit passieren mikrobiologische und Zytologie, die ihrer Natur nach hilft bestimmen (Transsudat eine geringere Dichte und niedrigem Proteingehalt), die Anwesenheit eines infektiösen Agens, Eiter, Blut maligner Zellen.
Wenn die Flüssigkeit im Perikard im Fötus gefunden wird, wird die Punktion durchgeführt, ohne bis zur Geburt des Babys zu warten. Dieses komplizierte Verfahren sollte streng unter der Aufsicht von Ultraschall durchgeführt werden, da das Risiko einer Verletzung der Mutter oder ihres ungeborenen Kindes groß ist. Es gibt jedoch Fälle, in denen die Flüssigkeit in der Perikardhöhle spontan verschwindet und eine Punktion nicht erforderlich ist.
Einige Informationen über die Pathologie können geben und Elektrokardiogramm (EKG), weil exsudative und chronische Perikarditis die elektrische Aktivität des Herzmuskels reduziert. Die Phonokardiographie kann Informationen über Herzgeräusche liefern, die nicht mit ihrer Funktion verbunden sind, und hochfrequente Schwingungen, die auf die Ansammlung von Flüssigkeit im Perikard hinweisen.
Exsudative Perikarditis und Hydropericardium mit einem Flüssigkeitsvolumen von mehr als 250 ml werden auf dem Röntgenogramm ebenfalls bestimmt, um die Größe zu vergrößern und die Silhouette des Herzens zu verändern, eine undeutliche Definition seines Schattens. Veränderungen im Perikard können mit Ultraschall, Computer oder Magnetresonanztomographie der Brust beobachtet werden.
Differenzialdiagnose
Da die Flüssigkeit im Perikard nicht zufällig auftritt und ihr Auftreten mit bestimmten Pathologien verbunden ist, kommt der Differentialdiagnose eine wichtige Rolle zu, die es ermöglicht, die Ursache für einen intensiven Perikarderguss zu identifizieren. Akute Perikarditis in ihren Symptomen kann einem akuten Myokardinfarkt oder einer akuten Myokarditis ähneln. Es ist sehr wichtig, diese Pathologien voneinander zu unterscheiden, damit die für die Diagnose vorgeschriebenen Medikamente wirksam sind.
Behandlung perikardflüssigkeit
Wie wir bereits wissen, befindet sich immer eine Flüssigkeit im Perikard, und eine leichte Erhöhung des Spiegels ist unwahrscheinlich, um die Gesundheit des Patienten zu beeinträchtigen. Um solche Veränderungen zu erkennen, kann der Arzt versehentlich, nach dem er den Patienten für einige Zeit beobachten will. Wenn die Menge an Flüssigkeit zunimmt, aber unbedeutend bleibt, müssen Sie die Ursache herausfinden, was zu einer Ansammlung von Ergüssen führt. Die Behandlung zielt in erster Linie darauf ab, den Faktor, der die pathologische Hydratation verursacht hat, zu inaktivieren.
Wo der Patient behandelt wird, hängt von der Schwere der Pathologie ab. Akute Perikarditis wird empfohlen, in einem Krankenhaus behandelt zu werden. Dies sollte helfen, eine Herztamponade zu vermeiden. Leichte Formen der Pathologie mit einer moderaten Menge an Transsudat oder Exsudat werden ambulant behandelt.
Da Perikarditis ein entzündlicher Prozess ist, ist es, um die Sekretion von Exsudat zu verringern, notwendig, die Entzündung zunächst zu stoppen. In den meisten Fällen kann es mit nicht-hormonellen Antirheumatika (NSAIDs) durchgeführt werden. Unter ihnen ist das beliebteste Medikament Ibuprofen, das hilft, Hitze und Entzündungen zu entfernen, den Blutfluss positiv beeinflusst und von den meisten Patienten gut vertragen wird.
Wenn die Ursache der Flüssigkeitsansammlung im Perikard die Herzischämie ist, wird die Behandlung mit Diclofenac, Aspirin und anderen Präparaten auf der Basis von Acetylsalicylsäure, die die Viskosität des Blutes reduziert, wirksamer sein. Es ist auch möglich, Indomethacin zu verwenden, aber dieses Arzneimittel kann verschiedene Nebenwirkungen und Komplikationen verursachen, so dass es nur in extremen Fällen angewendet werden kann.
Wenn das NSAID nicht das gewünschte Ergebnis liefert oder aus irgendwelchen Gründen unmöglich ist, wird eine entzündungshemmende Therapie unter Verwendung von Steroidarzneimitteln (meistens Prednisolon) durchgeführt.
Perikarditis, wenn die Flüssigkeit steigt, begleitet von Schmerzsyndrom, das mit Hilfe von herkömmlichen Analgetika (Analgin, Tempalgin, Ketanov, etc.) entfernt wird. Diuretika (am häufigsten Furosemid) werden zur Bekämpfung von Ödemen eingesetzt. Um das Vitamin-Mineral-Gleichgewicht zu erhalten, wird die Einnahme von Diuretika mit Kaliumpräparaten (zB "Asparka") und Vitaminen ergänzt.
Zusammen mit der Lösung des Problems der Entzündung und Flüssigkeit im Perikard wird die Hauptkrankheit behandelt. Wenn es sich um eine Infektion handelt, ist eine systemische Antibiotikatherapie obligatorisch. Verschreiben Antibiotika Penicillin und Cephalosporin-Serie, mit schweren eitrigen Infektionen geben bevorzugt Fluorchinolone. Aufgrund der Resistenz vieler Stämme von Krankheitserregern auf die Wirkung von herkömmlichen Antibiotika, werden zunehmend bei der Behandlung neuer Typen von antimikrobiellen Mitteln verwendet, die die meisten Bakterien Empfindlichkeit aufweisen (eine dieser Drogen ist „Vancomycin“).
Idealerweise sollte nach einer Punktion des Perikards ein Flüssigkeitstest durchgeführt werden, um die Art des Pathogens und seine Resistenz gegenüber den zu verabreichenden Antibiotika zu bestimmen.
Wenn sich vor dem Hintergrund der Tuberkulose eine exsudative Perikarditis entwickelt, werden spezielle Tuberkulose-Medikamente verschrieben. Bei Tumorprozessen sind Zytostatika ein wirksames Hilfsmittel. Auf jeden Fall, reduzieren Sie die Schwellung und Entzündung hilft Antihistaminika, denn auch die Reaktion des Körpers auf den infektiösen Faktor gilt als allergisch.
Bei einem akuten Herzbeutel werden strenge Bettruhe und leichte Kost angezeigt. Wenn die Krankheit einen chronischen Verlauf hat, wird die Einschränkung der körperlichen Aktivität und der Ernährung verschrieben, wenn sie sich verschlimmert.
Bei der Verallgemeinerung des Entzündungsprozesses ist eine Hämodialyse indiziert. Bei einem großen Flüssigkeitsvolumen im Perikard wird eine Punktion (Parazentese) durchgeführt, die der einzige Weg ist, die überschüssige Flüssigkeit sicher und nicht chirurgisch zu entfernen. Die Punktion kann mit einer Herztamponade, einer eitrigen Form der Perikard-Entzündung, und auch dann, wenn eine 2-3-wöchige konservative Behandlung nicht zu einer Flüssigkeitsabnahme zwischen den Perikard-Platten führt, erfolgen. Wenn Eiter im Exsudat gefunden wird, wird die Perikardhöhle mit Antibiotika abgelassen.
In einigen Fällen muss die Punktion mehr als einmal durchgeführt werden. Wenn die Entzündung nicht unterdrückt werden kann und die Flüssigkeit im Perikard sich trotz mehrfacher Punktionen weiter ansammelt, wird eine chirurgische Behandlung verordnet - Perikardektomie.
Eine physiotherapeutische Behandlung der Exsudatperikarditis wird nicht durchgeführt, weil sie die Situation nur verschlimmern kann. In der Rehabilitationsphase sind Bewegungstherapie und therapeutische Massage möglich.
Während der gesamten Behandlung der akuten Form der Pathologie sollte der Patient unter der Aufsicht des medizinischen Personals stehen. Er wird regelmäßig durch arteriellen und venösen Druck gemessen, und die Herzfrequenz (Puls) wird überwacht. Im chronischen Verlauf der Erkrankung wird dem Patienten empfohlen, ein eigenes Gerät zur Messung von Blutdruck und Puls zu haben, mit dem Sie Ihren Zustand selbständig überwachen können.
Medikamente für Perikarditis
Die Behandlung von Hydroperikard, wenn nicht-entzündliche Flüssigkeit im Perikard akkumuliert, erfordert oft keine spezielle Behandlung. Es ist nur notwendig, die provozierenden Faktoren zu entfernen, und die Menge der Flüssigkeit kommt zur Normalität zurück. Manchmal verschwindet die Krankheit spontan ohne Behandlung. In anderen Fällen helfen Antiödemmittel ("Spironolactone", "Furosemide" usw.).
Furosemid
Ein schnell wirkendes Diuretikum, das häufig für ödematöse Syndrome im Zusammenhang mit kardiovaskulären Erkrankungen verschrieben wird. Es belastet die Nieren nicht, so dass es auch bei Nierenversagen eingesetzt werden kann. Neben der harntreibenden Wirkung fördert die Erweiterung der peripheren Blutgefäße, die es ermöglicht, nicht nur Schwellungen zu entfernen, sondern auch Bluthochdruck zu reduzieren.
Das Medikament kann als Pille (40 mg jeden Morgen oder jeden zweiten Tag) oder als Injektion verschrieben werden. Die maximal zulässige Tagesdosis des Medikaments in Tabletten beträgt 320 mg. In diesem Fall sollte das Arzneimittel zweimal täglich eingenommen werden. Der Abstand zwischen den Tabletten sollte 6 Stunden betragen.
Injizierbare Lösung von Furosemid kann intramuskulär oder intravenös (als langsame Infusion) verabreicht werden. Diese Praxis wird mit starken Schwellungen und dem Risiko einer Herztamponade in Anspruch genommen. Sobald Ödeme abnehmen, wechseln sie zur oralen Verabreichung des Arzneimittels. Jetzt wird das Medikament 1 Mal in 2-3 Tagen verabreicht. Die tägliche Dosis des Arzneimittels für die Injektion kann im Bereich von 20 bis 120 mg liegen. Vielfältigkeit der Verwaltung - 1-2 Male pro Tag.
Die Injektionstherapie mit dem Medikament wird nicht länger als 10 Tage durchgeführt, danach beginnt der Patient mit der Pille, bevor er den Zustand stabilisiert.
Trotz der Tatsache, dass eine der Risikofaktoren für die Entwicklung von Hydroperikarditis Schwangerschaft ist, wird das Medikament in der ersten Hälfte der Ärzte nicht empfohlen. Tatsache ist, dass Diuretika helfen, Salze von Kalium, Natrium, Chlor und anderen Elektrolyten zu entfernen, die der Körper braucht, was die Entwicklung des Fötus beeinträchtigen kann, wobei die Bildung der Hauptsysteme gerade während dieser Zeit stattfindet.
Unzulässige das Arzneimittel und Kaliummangel im Körper (Hypokaliämie), hepatisches Koma, kritische Phase Nierenversagen, Harnwegsobstruktion anzuwenden (Stenosen, Urolithiasis, etc.).
Der Empfang der Droge kann die folgenden unangenehmen Symptome verursachen: Übelkeit, Durchfall, fallende AD, vorübergehender Hörverlust, Entzündung des Bindegewebes der Nieren. Der Flüssigkeitsverlust wird durch Durst, Schwindel, Muskelschwäche, Depressionen beeinträchtigt.
Die harntreibende Wirkung kann mit folgenden Veränderungen im Körper einhergehen: Abnahme des Kaliumspiegels, Erhöhung des Blutharnstoffs (Hyperurikämie), Anstieg der Glukose im Blut (Hyperglykämie) usw.
Wenn es der Entzündungsprozess im Perikard ist, wobei die Blätter zwischen den Taschen gehen große Mengen an Exsudat fötalen, Dekongestionsmittel und Antihistaminika Therapie ergänzen entzündungshemmende (NSAIDs oder Corticosteroiden).
Ibuprofen
Nichtsteroidale entzündungshemmende und antirheumatische Arzneimittel, die hilft, Fieber und Fieber zu senken (Senkung der Temperatur), reduziert Schwellungen und Entzündungen, lindert Schmerzen von leichter und mittlerer Intensität. Manchmal reichen diese Wirkungen aus, um die nicht infektiöse Natur der Perikarditis zu behandeln.
Die Zubereitung wird in Form von Tabletten in einer Schale und Kapseln zur oralen Verabreichung freigesetzt. Nehmen Sie Medikamente nach den Mahlzeiten ein, um die irritierende Wirkung von NSAIDs auf die Magenschleimhaut zu reduzieren.
Weisen Sie das Medikament Ibuprofen in einer Menge von 1-3 Tabletten pro 1 Empfang zu. Eine Vielzahl von Medikamenten wird von einem Arzt verschrieben und beträgt in der Regel 3-5 mal am Tag. Für Kinder unter 12 Jahren wird die Dosis als 20 mg pro Kilogramm des Gewichts des Kindes berechnet. Die Dosis wird in 3-4 gleiche Teile aufgeteilt und während des Tages eingenommen.
Die maximale tägliche Dosis von Medikamenten für Erwachsene - 8 Tabletten von 300 mg, für Kinder über 12 Jahre - 3 Tabletten.
Kontraindikationen für die Verwendung von Arzneimitteln sind: individuelle Empfindlichkeit gegenüber dem Arzneimittel oder seine Komponenten, akute Stadium gastrointestinale Ulzerationen, Erkrankungen des Sehnervs und einige Beeinträchtigungen, Aspirin Asthma, Leberzirrhose. Verschreiben Sie das Medikament nicht bei schwerer Herzinsuffizienz, anhaltendem Blutdruckanstieg, Hämophilie, schlechter Blutkoagulabilität, Leukopenie, hämorrhagischer Diathese, Schwerhörigkeit, vestibulären Störungen usw.
Kinder dürfen ab 6 Jahren, Schwangere bis zum dritten Trimester der Schwangerschaft Tabletten geben. Die Möglichkeiten, das Medikament während des Stillens zu verwenden, werden mit dem Arzt besprochen.
Vorsicht ist geboten bei erhöhtem Bilirubin-, Leber- und Nierenmangel, unklaren Blutkrankheiten, entzündlichen Erkrankungen des Verdauungstraktes.
Das Medikament wird von den meisten Patienten gut übertragen. Nebenwirkungen treten selten auf. In der Regel manifestieren sie sich in Form von Übelkeit, Erbrechen, Auftreten von Sodbrennen, Unwohlsein in der Magengegend, dyspeptischen Erscheinungen, Kopfschmerzen und Schwindel. Es gibt auch Berichte über seltene allergische Reaktionen, insbesondere vor dem Hintergrund der Intoleranz gegenüber NSAIDs und Acetylsalicylsäure.
Signifikant seltener (in Einzelfällen) gibt es eine Abnahme des Gehörs, das Auftreten von Lärm in den Ohren, Ödeme, erhöhter Blutdruck (meist bei Patienten mit Bluthochdruck), Schlafstörungen, Hyperhidrose, Ödeme usw.
Unter Kortikosteroiden in der Therapie der Perikarditis wird Prednisolon am häufigsten verwendet.
Prednisolon
Entzündungshemmendes Hormonpräparat, das gleichzeitig antihistaminische, antitoxische und immunsuppressive Wirkungen hat, die zu einer schnellen Abnahme der Intensität von Entzündungssymptomen und Schmerzen beitragen. Fördert eine erhöhte Blutzucker- und Insulinproduktion, stimuliert die Umwandlung von Glukose in Energie.
Das Medikament für verschiedene Krankheiten, die die Bildung einer großen Menge an Flüssigkeit im Perikard verursachen, kann für die perrurale Aufnahme sowie für die Injektion (intramuskuläre, intravenöse, intraartikuläre Injektionen) verschrieben werden.
Die wirksame Dosierung des Arzneimittels wird vom Arzt in Abhängigkeit von der Schwere der Erkrankung bestimmt. Die Tagesdosis für Erwachsene übersteigt normalerweise nicht 60 mg, für Kinder über 12 Jahren - 50 mg, für Babys - 25 mg. In schweren Notfallbedingungen können diese Dosen etwas höher sein, das Medikament wird intravenös langsam oder Infusion verabreicht (weniger intramuskulär).
Normalerweise werden 30 bis 60 mg Prednisolon gleichzeitig verabreicht. Wenn nötig, nach einer halben Stunde wird der Vorgang wiederholt. Die Dosis für die intraartikuläre Verabreichung hängt von der Größe des Gelenks ab.
Das Medikament ist zur Behandlung von Patienten älter als 6 Jahre konzipiert. Das Medikament ist nicht für Überempfindlichkeit gegen es, infektiöse und parasitäre Krankheiten, einschließlich verschrieben. Aktiven Stadium der Tuberkulose und HIV-Infektion, bestimmte Erkrankungen des Magen-Darm-Trakt, Bluthochdruck, chronischer Herzinsuffizienz oder ddekompensirovannyh Diabetes, Verletzungen Produktion von Schilddrüsenhormonen, Cushing-Syndrom. Gefahr Verabreichung von Medikamenten bei schweren Leber- und Nierenerkrankungen, Osteoporose, Muskel-Skelett-Erkrankungen x mit einer Reduzierung ihres Tons und aktiven psychischen Erkrankungen, Adipositas, Polio, Epilepsie, degenerativen Erkrankungen des Sehens (Katarakt, Glaukom).
Verwenden Sie das Medikament nicht in der Zeit nach der Impfung. Es ist möglich, Prednisolon 2 Wochen nach der Impfung zu behandeln. Wenn anschließend ein Impfstoff benötigt wird, kann dies nur 8 Wochen nach der Kortikosteroidbehandlung erfolgen.
Kontraindikation für das Medikament ist der kürzlich übertragene Myokardinfarkt.
In Bezug auf Nebenwirkungen treten sie hauptsächlich bei Langzeitbehandlung mit dem Medikament auf. In der Regel versuchen Ärzte jedoch, den Behandlungsverlauf zu minimieren, bis verschiedene Komplikationen auftreten.
Tatsache ist, dass Prednisolon in der Lage ist, Kalzium aus den Knochen zu waschen und seine Verdaulichkeit und folglich die Entwicklung von Osteoporose zu stören. In der Kindheit kann sich dies durch eine Verlangsamung des Wachstums und Knochenschwäche manifestieren. Langfristige Aufnahme kann auch Muskelschwäche, verschiedene Herz-Kreislauf-Erkrankungen, erhöhter Augeninnendruck, Schädigung des Sehnervs, Insuffizienz der Nebennierenrinde zeigen, kann zu Krampfanfällen führen. Das Steroid stimuliert die Produktion von Salzsäure, wodurch die Säure des Magens mit dem Auftreten von Entzündungen und Geschwüren auf der Schleimhaut zunehmen kann.
Bei der parenteralen Verabreichung wird Prednisolonlösung keinesfalls in einer Spritze mit anderen Arzneimitteln gemischt.
Wenn die Perikarditis infektiös ist, genauer gesagt, ist ihre Ursache eine bakterielle Infektion, verschreiben wirksame Antibiotika.
Vancomycin
Eines der innovativen Medikamente aus einer neuen Gruppe von Antibiotika - Glycopeptide. Sein Merkmal ist die fehlende Resistenz gegen das Arzneimittel in der überwiegenden Mehrheit der Gram-positiven Bakterien, die es ermöglicht, sie im Falle einer Resistenz des Erregers gegen Penicilline und Cephalosporine zu verwenden, die üblicherweise für bakterielle Perikarditis verschrieben werden.
Das Arzneimittel Vancomycin in Form von Lyophilisat, das anschließend mit Kochsalzlösung oder einer 5% igen Glucoselösung auf die erforderliche Konzentration verdünnt wird, wird hauptsächlich als Tropfer verabreicht. Eine langsame Einführung wird innerhalb einer Stunde empfohlen. Typischerweise wird die Lösungskonzentration als 5 mg pro Milliliter , berechnet, sondern als empfohlene Grenze, kann die Lösungskonzentration , wenn Ödeme und eine große Menge an Flüssigkeit in der perikardialen Einführung in die Körperflüssigkeit verdoppelt werden. Die Rate der Arzneimittelverabreichung bleibt konstant (10 mg pro Minute).
Das Medikament wird in Abhängigkeit von der Dosis (0,5 oder 1 g) alle 6 oder 12 Stunden verabreicht. Die tägliche Dosis sollte 2 g nicht überschreiten.
Kinder bis zu 1 Woche des Medikaments können mit einer Anfangsdosis von 15 mg pro Kilogramm Gewicht verabreicht werden, dann wird die Dosis auf 10 mg pro kg reduziert und alle 12 Stunden injiziert. Kinder ändern die Dosis für einen Monat nicht, aber das Intervall zwischen den Verabreichungen ist auf 8 Stunden reduziert.
Ältere Kinder erhalten alle 6 Stunden Medikamente in einer Dosierung von 10 mg pro kg. Die maximale Konzentration der Lösung beträgt 5 mg / ml.
"Vancomycin" ist nicht für die orale Verabreichung vorgesehen. Es wird in solchen Formen wegen der schlechten Aufnahme im Verdauungstrakt nicht freigesetzt. Falls erforderlich, wird das Arzneimittel oral verabreicht, wobei das Lyophilisat aus der Ampulle mit 30 Gramm Wasser verdünnt wird.
In dieser Form wird das Medikament 3-4 mal täglich eingenommen. Die Tagesdosis sollte nicht über 2 Gramm liegen. Eine einzelne Dosis wird berechnet als 40 mg pro Kilogramm des Gewichts des Kindes. Der Verlauf der Behandlung für Kinder und Erwachsene überschreitet nicht 10 Tage, aber nicht weniger als eine Woche.
Kontraindikationen für das Medikament ist sehr klein. Es ist nicht für die individuelle Empfindlichkeit gegenüber dem Antibiotikum und im ersten Trimester der Schwangerschaft vorgeschrieben. Ab dem 4. Schwangerschaftsmonat wird das Medikament nach strengen Indikationen verschrieben. Vom Stillen für die Dauer der Behandlung sollte "Vancomycin" aufgegeben werden.
Mit der langsamen Verabreichung des Medikaments für eine Stunde entwickeln sich Nebenwirkungen normalerweise nicht. Die schnelle Verabreichung der Droge ist mit der Entwicklung von gefährlichen Bedingungen belastet: Herzinsuffizienz, anaphylaktische Reaktionen, Kollaps. Manchmal gibt es Reaktionen aus dem Magen-Darm-Trakt, Tinnitus, vorübergehende oder irreversible Schwerhörigkeit, Synkope, Parästhesien, Veränderungen der Blutzusammensetzung, Muskelkrämpfe, Schüttelfrost usw. Das Auftreten unerwünschter Symptome ist mit einer Langzeitbehandlung oder der Verabreichung großer Dosen des Arzneimittels verbunden.
Die Auswahl der Medikamente mit Flüssigkeitsansammlung im Perikard liegt vollständig in der Kompetenz des Arztes und hängt von der Ursache und Art der Pathologie ab, die eine solche Störung verursacht hat, der Schwere der Erkrankung, den begleitenden Pathologien.
Alternative Behandlung
Ich muss sagen, dass die Auswahl der alternativen Rezepte, die perikardial wirksam sind, nicht so groß ist. Es ist seit langem bewiesen, dass es unmöglich ist, Herzkrankheiten allein mit Kräutern und Verschwörungen zu heilen, besonders wenn es um den infektiösen Charakter der Krankheit geht. Aber mit Schwellungen und Entzündungen können alternative Medikamente Ihnen helfen, es herauszufinden.
Die beliebteste Verschreibung für Perikard ist die Infusion von jungen Nadeln, die eine beruhigende und antimikrobielle Wirkung zugeschrieben wird. Dieses Rezept entfernt effektiv Entzündungen im Perikard und reduziert dadurch das Flüssigkeitsvolumen. Dies ist ein ausgezeichneter Schaden für die Behandlung von Entzündungen der viralen Ätiologie. Es kann für bakterielle exsudative Perikarditis verwendet werden, aber nur als Ergänzung zur antibiotischen Behandlung.
Für die Infusion nehmen wir Nadeln von Nadelbäumen in einer Menge von 5 Esslöffeln, füllen sie mit ½ Liter kochendem Wasser und lassen sie 10 Minuten bei schwacher Hitze stehen. Wir entfernen die Zusammensetzung aus dem Feuer und stellen sie für 8 Stunden an einen warmen Ort. Dehnung der "Medizin", nehmen wir es nach dem Essen 100 Gramm 4 mal am Tag. Es gibt dem Körper Stärke, die Krankheit selbst zu bekämpfen.
Sie können versuchen, eine Nusstinktur zu machen. 15 Stück zerkleinerte Walnüsse gießen eine Flasche (0,5 Liter) Wodka und bestehen 2 Wochen. Fertig Tinktur nehmen Sie 1 Esslöffel (1,5 Teelöffel) nach dem Frühstück und Abendessen. Tinktur vor Gebrauch sollte in 1 Glas Wasser verdünnt werden.
Gute Hilfe, um die Symptome von Kräuterkrankheiten zu entfernen, einschließlich Kräuter mit einer harntreibenden, beruhigenden, entzündungshemmenden und stärkenden Wirkung. Zum Beispiel, die Sammlung von Blumen aus Limette, Weißdorn und Ringelblume, Dill Samen, Hafer Stroh. Ein Teelöffel der Sammlung ist mit einem Glas kochendem Wasser gefüllt und wir bestehen in der Hitze für 3 Stunden. Fertige Medizin für einen Tag, aufgeteilt in 4 geteilte Dosen. Die Infusion ist für eine halbe Stunde vor den Mahlzeiten notwendig.
Oder eine andere Sammlung, einschließlich der Blüten von Weißdorn und Kamille, sowie Kraut von Herzgespann und Gurke. Wir nehmen 1,5 Esslöffel. Sammeln Sie sie mit 1,5 Tassen kochendem Wasser und an einem warmen Ort für 7-8 Stunden. Gefilterte Infusion nehmen eine halbe Tasse dreimal am Tag nach einer Stunde nach dem Essen.
Die Behandlung mit Kräutern in so gefährlichen und schweren Pathologien wie einer Entzündung des Perikards oder der Herzmembrane kann nicht als die Hauptbehandlungsmethode angesehen werden, insbesondere im akuten Stadium der Krankheit. Rezepte der Alternativmedizin werden empfohlen, wenn die Hauptsymptome der Krankheit etwas nachlassen. Sie helfen auch, Herzkrankheiten vorzubeugen und die Immunität zu stärken.
Homöopathie
Es scheint, dass, wenn eine alternative Behandlung für Perikarditis, Symptom, deren Charakteristik in dem Herzbeutel in einer Menge von 100 ml Flüssigkeit oder mehr beträgt, ist nicht so effektiv, es sei denn die Homöopathie einen Unterschied machen kann, weil seine Produkte auch nur natürlichen Inhaltsstoffe enthalten, die nicht hochwirksame Medikamente in Betracht gezogen werden? Aber einige homöopathische Ärzte sagen, dass es möglich ist, Perikarditis mit homöopathischen Mitteln zu heilen. Es ist wahr, eine solche Behandlung wird lang und finanziell teuer sein, weil in der Verabredung eine Kürzung von einigen weit von billigen homöopathischen Arzneimitteln sein wird.
Zu Beginn der Krankheit mit zunehmender Körpertemperatur und Fieber verschriebene Medikament Aconite. Es ist indiziert für Schmerzen, die schlimmer sind, wenn Sie eingeatmet werden und sich bewegen. Lassen Sie den Patienten nicht in der Nacht ausruhen. Es kann auch einen trockenen Husten geben. Oftmals werden durch den Einsatz eines einzelnen Aconites die Symptome des Perikards beseitigt, aber manchmal muss die Behandlung fortgesetzt werden.
Bryony wird verschrieben, wenn die trockene Perikarditis in das Exsudat übergeht. Es ist mit einem ausgeprägten Durst, starken Schmerzen im Herzen, Bellen eines paroxysmalen Hustens, Unfähigkeit, tief zu atmen gekennzeichnet.
Kali karbonikum vorgeschrieben nach dem Versagen von Aconit und Bryonia oder Verzögerung in ärztliche Behandlung suchen, wenn der Patient von den Schmerzen in seinem Herzen zusammengedrückt wird, gibt es die Angst vor dem Tod, der Puls wird schwach und unregelmäßig, es Blähungen ist.
Wenn sich die Flüssigkeit im Perikard langsam ansammelt, wird dem Apis-Präparat, das bei akuten Schmerzen wirksam ist, der Herzschmerz, der bei Hitze stärker wird, schlechterem Wasserlassen und Durstmangel vorgezogen.
Bei der Akkumulation einer bestimmten Menge an Exsudat in der Perikardhöhle, deren Volumen sich seit mehreren Tagen nicht verringert hat, aber dort praktisch keine Schmerzen und Temperaturen mehr auftreten, wird die Präparation Kantaris gezeigt. Für ihn wie für das vorherige Mittel ist ein schlechtes Urinieren charakteristisch.
Cantharis kann nicht mit starken Schmerzen im Herzen und Tachykardie eingenommen werden.
Wenn die Behandlung nicht das gewünschte Ergebnis erzeugt, und die Krankheit schreitet weiter voran stärkere Medikamente verschreiben: Kolhikum, Arsenicum album, Schwefel, Natrium miriatikum, Lycopodium, Tuberculinum. Diese Medikamente helfen, den Körper von Toxinen zu reinigen, mobilisieren seine inneren Kräfte, ermöglichen es, die Folgen der erblichen Veranlagung zu reduzieren, das Wiederauftreten der Krankheit zu verhindern.
Für die Behandlung von chronischer Perikarditis kann der homöopathische Arzt Medikamente wie Rus toxicodendron, Ranukuluz bulbozes, Asterias tuberose, Calciumfluorid, Silicea, Aurum anbieten.
Der Behandlungsplan mit dem Hinweis auf wirksame Medikamente und deren Dosierung wird von einem Homöopathen individuell auf Basis der Krankheitssymptome und der konstitutionellen Eigenschaften des Patienten entwickelt.
Verhütung
Die Prophylaxe der Perikarditis soll Pathologien verhindern, deren Komplikation eine Ansammlung von Exsudat oder nicht entzündlicher Flüssigkeit im Perikard sein kann. Dies ist in erster Linie die Stärkung der Immunität, rechtzeitige und vollständige Behandlung von viralen, bakteriellen, pilzartigen und parasitären Pathologien, eine aktive gesunde Lebensweise, die die Normalisierung des Stoffwechsels in den Geweben des Körpers erleichtert, eine ausgewogene Ernährung.
Die Flüssigkeit im Perikard kann aus vielen Gründen gebildet werden. Einige von ihnen können gewarnt werden, andere sind nicht von uns abhängig. Aber in jedem Fall der oben beschriebenen Präventionsmaßnahmen helfen Gesundheit für eine lange Zeit aufrecht zu erhalten, und wenn ja, um die Entwicklung von Perikarditis zu vermeiden, ist nicht möglich (zum Beispiel in der Pathologie der traumatischen Plans oder postoperativer Komplikationen), zur Behandlung von Krankheiten, die mit einer starken Immunität schneller fließen und leicht, da die Wahrscheinlichkeit eines erneuten Auftretens wird unanständig niedrig sein.
Prognose
Wenn wir von Hydroperikardie sprechen, ist die Prognose dieser Krankheit im Allgemeinen günstig. Es führt sehr selten zur Herztamponade, außer in vernachlässigten Fällen, wenn sich die Flüssigkeit im Perikard in kritischen Mengen ansammelt.
Wie bei anderen Arten der Perikarditis hängt alles von den Ursachen der Pathologie und der Aktualität der Behandlung ab. Die Wahrscheinlichkeit eines Letalausgangs ist nur bei einer Herztamponade hoch. Bei akuter Behandlung droht jedoch die akute exsudative Perikarditis in eine chronische oder konstriktive Form überzugehen, in der die Beweglichkeit der Herzstrukturen gestört ist.
Wenn sich die Entzündung vom Perikard zum Myokard ausbreitet, besteht ein großes Risiko, Vorhofflimmern und Tachykardie zu entwickeln.


 [
[