Facharzt des Artikels
Neue Veröffentlichungen
zerebrale Embolie
Zuletzt überprüft: 29.06.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
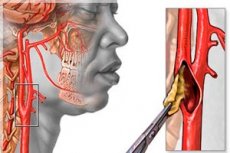
Als Hirnembolie bezeichnet man eine Erkrankung des Hirnkreislaufs, bei der vom Blutstrom mitgeführte Embolien im Gefäß stecken bleiben und so eine Verengung des inneren Lumens (Stenose) oder dessen Verschluss und vollständigen Verschluss (Okklusion und Obliteration) verursachen.
Epidemiologie
Jährlich werden fast 20.000 Fälle von Luftembolien der arteriellen und venösen Gefäße des Gehirns gemeldet.
Etwa 15–20 % aller Schlaganfälle und etwa 25 % aller ischämischen Schlaganfälle sind die Folge einer zerebralen Thromboembolie. [ 1 ]
Die Häufigkeit einer Fettembolie der Hirnarterien wird auf 1–11 % geschätzt, bei Mehrfachfrakturen der Röhrenknochen liegt sie bei 15 %.
Ursachen zerebrale Embolie
Ein Embolus (aus dem Griechischen embolo – Keil oder Pfropf), der sich entlang der Blutgefäße bewegt, kann eine Luftblase, Fettzellen aus dem Knochenmark, ein abgelöster Thrombus (ein in einem Gefäß gebildetes Blutgerinnsel), Partikel zerstörter atherosklerotischer Plaques an den Gefäßwänden, Tumorzellen oder eine Bakterienansammlung sein.
Alle Embolien können in die Blutgefäße des Gehirns gelangen und die Ursachen einer Hirnembolie sind unterschiedlich. [ 2 ]
Eine Gas- oder Luftembolie der Hirngefäße – ihre Stenose oder Okklusion durch in den Blutkreislauf gelangende Luft- oder andere Gasblasen – kann sowohl durch eine Hirnverletzung als auch durch iatrogene Ursachen hervorgerufen werden, insbesondere als Komplikation bei intravenösen Infusionen, der Verwendung zentraler Venenkatheter sowie invasiven und laparoskopischen chirurgischen Eingriffen.
Die sogenannte paradoxe Gasembolie der Hirngefäße entsteht, wenn Luftembolien aus dem mit venösem Blut gefüllten rechten Vorhof (Atrium dextrum) in den linken Vorhof (Atrium sinistrum) gelangen – aufgrund einer anatomischen Abweichung des Vorhofseptums in Form eines offenen ovalen Fensters im Herzen (intrakardiale Verbindung des großen und kleinen Blutkreislaufs in der Fosa ovalis) oder bei Vorhandensein anderer Defekte des Herzseptums. Und diese Art des Eindringens von Luftembolien in die Arterien wird als paradox bezeichnet.
Darüber hinaus kann eine pulmonale arteriovenöse Fistel einen paradoxen Weg für Luftblasen vom venösen Kreislauf in den arteriellen Kreislauf und dann in den linken Vorhof und die Hirngefäße darstellen. Eine solche anomale Fistel tritt bei angeborener hämorrhagischer Teleangiektasie auf.
Embolien durch Knochenmarkbestandteile (in Form von Fettkügelchen und Zelltrümmern), die über den Venensinus in den großen Kreislauf gelangen, werden als Knochenmarkembolie oder Fettembolie der Hirngefäße bezeichnet. Sie entwickeln sich 12–36 Stunden nach geschlossenen oder multiplen Frakturen der Röhrenknochen (Femur, Tibia und Fibula), in deren Inneren sich gelbes Knochenmark aus Adipozyten (Fettzellen) befindet. Fettembolien können auch nach orthopädischen Operationen im Blutkreislauf auftreten.
Eine Embolie eines Hirngefäßes durch ein abgebrochenes Blutgerinnsel – ein in einem anderen Gefäß gebildetes Blutgerinnsel – wird als Thromboembolie bezeichnet. Sie tritt am häufigsten bei Patienten mit Vorhofflimmern und anhaltendem Vorhofflimmern, Herzklappenfehlern und Herzinfarkt auf, die zu Blutstauung und Gerinnselbildung in den Hauptkammern des Herzens führen. Ein Teil des Gerinnsels kann sich lösen und in den großen Kreislauf gelangen und über die Aorta und die Halsschlagader in die Hirngefäße eindringen. Und eine Thromboembolie kleiner Gefäße im Gehirn kann eine Komplikation einer Aortenklappenprothese sein.
Was den Verschluss von Hirngefäßen durch atheromatöse Plaquefragmente bei Patienten mit Arteriosklerose betrifft, gelten Atheromatose der Aorta und ihres Bogens sowie Plaques an der Verzweigungsstelle der Arteria carotis communis in die Arteria carotis externa und interna als besonders gefährlich: Die Arteria carotis interna, die fast drei Dutzend Äste hat, versorgt das Gehirn mit Blut, und Fragmente verkalkter Plaques, die in den Hirnkreislauf gelangt sind, können ihre distalen Äste blockieren.
Eine Embolie kann septisch sein – wenn ein Gefäß durch einen infizierten Thrombus verschlossen ist, der mit dem Blutstrom von einem entfernten infektiösen Entzündungsherd wandert. In den meisten Fällen resultiert eine septische zerebrale Gefäßembolie aus einer rechtsseitigen infektiösen Endokarditis oder Infektionen im Zusammenhang mit implantierbaren Herzgeräten. Darüber hinaus bilden sich bakterielle Embolien bei septischer Thrombophlebitis (mit eitriger Schmelze eines Thrombus in einer Vene), Parodontalabszess und Infektionen durch die Verwendung eines zentralen Venenkatheters.
Embolien von Hirngefäßen durch Tumorzellen sind selten und werden meist durch den Primärtumor, das Herzmyxom, verursacht.
Risikofaktoren
Experten führen die erhöhte Wahrscheinlichkeit einer Hirnembolie oder die Prädisposition für diese Art von Hirndurchblutungsstörung auf Faktoren wie chirurgische Eingriffe, Frakturen der Röhrenknochen, Arteriosklerose, Herzerkrankungen sowie das Vorhandensein von Infektionsherden und Bakteriämie zurück.
Das Embolierisiko ist bei arterieller Hypertonie, Übergewicht, Diabetes mellitus sowie Rauchen und chronischem Alkoholmissbrauch erhöht.
Pathogenese
Im arteriellen System angekommen, können Luftblasen zu Gefäßverschlüssen führen, die einen ischämischen Infarkt verursachen. Auch eine direkte Schädigung des Endothels der inneren Gefäßwand ist möglich, mit der Freisetzung von Entzündungsmediatoren, der Aktivierung der Komplementkaskade und der Thrombusbildung, die das zerebrale Kreislaufversagen verschlimmert. Über den Entstehungsmechanismus einer Luftembolie von Gefäßen lesen Sie auch in der Veröffentlichung - Luftembolie.
Die Pathogenese der Fettembolie erklärt sich dadurch, dass bei einer Verletzung der Integrität großer Knochen Adipozyten des gelben Knochenmarks in das Venensystem gelangen und dort Gerinnsel – Fettembolien – bilden, die über das Lungenblut in die Aorta und den allgemeinen Blutkreislauf und dann in die Gefäße des Gehirns gelangen. Siehe Material – Fettembolie
Bei einer septischen Embolie sammeln sich Bakterien an einer beschädigten Herz- oder Aortenklappe, einem Herzschrittmacher oder einem Blutgerinnsel (das durch einen permanenten Gefäßkatheter entsteht). Der Blutstrom zerteilt die Kolonie in Stücke, die durch den Blutkreislauf wandern (d. h. Bakteriämie), bis sie in einem Gehirngefäß stecken bleiben und dessen inneres Lumen verengen oder vollständig blockieren. [ 3 ]
Symptome zerebrale Embolie
Bei einer Hirnembolie hängen die ersten Anzeichen – Art, Dauer und Schwere – von der Art des Embolus, seiner Größe und Lokalisation ab.
Kleine Embolien können kleine Gefäße im Gehirn vorübergehend verschließen und eine vorübergehende ischämische Attacke auslösen, einen plötzlichen Verlust neurologischer Funktionen, der in der Regel innerhalb von Minuten bis Stunden abklingt. Große Embolien, die zum Verschluss der Hirnarterien führen, können neurologische Symptome wie Krampfanfälle, Verwirrtheit, einseitige Lähmungen, undeutliche Sprache, beidseitigen teilweisen Sehverlust (Hemianopsie) und andere auslösen.
Bei Patienten mit Gliedmaßenfrakturen äußert sich eine zerebrale Fettembolie durch einen narbigen, sogenannten petechialen Ausschlag (an Brust, Kopf und Hals), Fieber, Atemstillstand sowie Beeinträchtigung und Bewusstlosigkeit, die bis zum Koma fortschreiten.
Das klinische Bild einer septischen Hirnembolie bei einem Patienten mit infektiöser Endokarditis (rechtsseitig) umfasst Schwindel, erhöhte Müdigkeit, Fieber mit Schüttelfrost, akute Brust- oder Rückenschmerzen, Parästhesien und Dyspnoe.
Komplikationen und Konsequenzen
Jede Hirnembolie kann lebensbedrohliche Komplikationen und Folgen haben.
So führt der Verschluss von Hirngefäßen bei einer Luftembolie zu einer akuten Minderdurchblutung (Ischämie), Sauerstoffmangel im Gehirn und einem Hirnödem – mit hohem Risiko eines obstruktiven Hydrozephalus. Daraus entwickelt sich ein ischämischer Schlaganfall, definiert als ein durch eine Hirnarterienembolie verursachter Hirninfarkt. [ 4 ]
Eine durch ein Blutgerinnsel verursachte Embolie eines Hirngefäßes wird durch einen embolischen Schlaganfall kompliziert, zu dessen Symptomen Kopfschmerzen und Krampfanfälle, plötzliche Hemiplegie (einseitige Lähmung), Gefühlsverlust und Schwäche der Gesichtsmuskulatur, kognitive Defizite oder Sprachstörungen gehören.
Septische Embolien in Hirngefäßen bei infektiöser Endokarditis bedrohen die Entwicklung eines ischämischen oder hämorrhagischen Schlaganfalls, einer Hirnblutung und eines Hirnabszesses. Darüber hinaus können Embolien auch die Wand des betroffenen Gefäßes infizieren und schwächen, was zur Bildung eines Hirnarterienaneurysmas führt.
Diagnose zerebrale Embolie
Die Diagnose einer zerebralen Gefäßembolie beginnt mit der Untersuchung des Patienten, der Bestimmung der Pulsfrequenz, der Blutdruckmessung und der Anamnese. Bei Frakturen wird die Diagnose einer Fettembolie klinisch gestellt.
Es werden Blutuntersuchungen durchgeführt: allgemeine, biochemische, auf Gerinnungsfaktoren ( Koagulogramm), auf den Gasgehalt im arteriellen Blut, bakteriologische Untersuchung.
Die instrumentelle Diagnostik erfolgt mittels CT und MRT des Gehirns und seiner Gefäße, Echoenzephaloskopie, Dopplerographie der Hirngefäße und Elektrokardiographie.
Und die Differentialdiagnose sollte die spezifische Ursache der Embolie bestimmen und sie von einer intrazerebralen Blutung unterscheiden.
Behandlung zerebrale Embolie
Die Behandlung einer zerebralen Gefäßembolie hängt von der Ursache der Entstehung und der Zusammensetzung des Embolus ab.
Die wichtigsten Therapiemaßnahmen bei Luftembolien sind die hyperbare Sauerstofftherapie (zur Beschleunigung der Reduzierung der Luftblasengröße und Minimierung der Ischämie) sowie die Gabe von krampflösenden Medikamenten.
Bei Thromboembolien kommen Antifibrinolytika (Alteplase, Tranexamsäurepräparate), die Antikoagulanzien Warfarin und niedermolekulares Heparin sowie Medikamente aus der Gruppe der Vasodilatatoren (Pentoxifyllin, Pentotren) zum Einsatz.
Bei zerebraler Fettembolie gilt die symptomatische und unterstützende Therapie als wichtigste Säule der Behandlung. Kortikosteroide (Methylprednisolon oder Dexamethason) können jedoch zur Unterstützung der Zellmembranstabilität, zur Verringerung der Kapillarpermeabilität und zur Behandlung von Hirnödemen eingesetzt werden. Heparin und Meldonium (Mildronat) können zur Verbesserung der lokalen Durchblutung eingesetzt werden. Aminocapronsäurepräparate (Piracetam); Cerebrolysin und Citicolin (Ceraxon) können zum Schutz der Gehirnzellen vor Ischämie eingesetzt werden.
Die Behandlung einer septischen Embolie besteht in der längeren Anwendung antibakterieller Medikamente, die zur Behandlung einer Perikarditis infektiösen Ursprungs eingesetzt werden.
Verhütung
Um das Auftreten einer zerebralen Fettembolie zu verringern, ist eine frühzeitige (innerhalb der ersten 24 Stunden nach der Verletzung) Frakturfixierung erforderlich.
Zu den vorbeugenden Maßnahmen gegen andere Emboliearten gehören die Vorbeugung und Risikominderung von Arteriosklerose, arterieller Hypertonie und Herzerkrankungen sowie die Bekämpfung von Fettleibigkeit und schlechten Angewohnheiten.
Prognose
Bei der Prognose einer Hirnembolie müssen Ätiologie, Art, Allgemeinzustand und Schwere der Begleiterkrankung berücksichtigt werden. Und natürlich die Angemessenheit der medizinischen Versorgung.
Während früher die Sterblichkeitsrate infolge einer zerebralen Luftembolie bis zu 85 % betrug, sank sie durch den Einsatz der hyperbaren Sauerstoffversorgung auf 21 % (obwohl bei 43–75 % der Patienten die neurologischen Symptome lebenslang bestehen bleiben).
Bei einer Thromboseembolie sterben 5–10 % der Patienten in der akuten Phase an einem Schlaganfall, aber fast 80 % der Patienten erholen sich ohne Funktionsbeeinträchtigung.
Bis zu 10 % der Fälle einer Fettembolie und 15–25 % der Fälle einer septischen Hirnembolie verlaufen tödlich.

