Facharzt des Artikels
Neue Veröffentlichungen
Fokale epileptische Anfälle bei Kindern und Erwachsenen
Zuletzt überprüft: 12.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
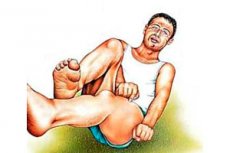
Fokale Epilepsie ist eine seit der Antike bekannte Hirnerkrankung, die sich in spezifischen Krampfanfällen, sogenannten epileptischen Anfällen, äußert. Für unwissende Menschen in der modernen Welt löst der Gedanke an solche Anfälle Entsetzen und Gefühllosigkeit aus. Obwohl diese Krankheit in der Antike als heilig galt, da sie bei vielen großen Persönlichkeiten dieser Zeit auftrat, die als Heilige und Propheten galten.
Was ist fokale Epilepsie?
Das menschliche Nervensystem ist ein komplexer Mechanismus, dessen Aktivität auf Erregungs- und Hemmprozessen aufgrund der Reizung von Neuronen durch äußere oder innere Faktoren beruht. Auf diese Weise reagiert unser Körper auf Veränderungen in seinem Inneren oder in der Umgebung.
Alle Sinnesrezeptoren des menschlichen Körpers, das Nervenfasernetz und das Gehirn werden mit Neuronen versorgt. Diesen elektrisch erregbaren Zellen verdanken wir die Fähigkeit zu fühlen, zu spüren, zielgerichtete Handlungen auszuführen und uns ihrer bewusst zu sein.
Erregung ist der Prozess der Energieübertragung durch ein Neuron durch das Nervensystem, das ein Signal (elektrischen Impuls) an das Gehirn oder in die entgegengesetzte Richtung (an die Peripherie) überträgt. Bei einem gesunden Menschen erfolgt der Erregungsprozess von Neuronen unter dem Einfluss irritierender Faktoren. Von Epilepsie spricht man, wenn im Gehirn pathologische Erregungsherde festgestellt werden, deren Neuronen spontan und ohne schwerwiegende Gründe unter Bildung einer übermäßig hohen Ladung in einen Zustand der Kampfbereitschaft geraten.
Herde erhöhter Erregbarkeit des Gehirns können unterschiedliche Formen und Größen haben. Sie können entweder einzeln und klar definiert sein (lokalisierte Form der Erkrankung) oder mehrere, über verschiedene Teile des Gehirns verstreut sein (generalisierte Form).
Epidemiologie
In der Ukraine leiden laut Statistik ein bis zwei von hundert Menschen an Epilepsie. Mehr als 70 % der Epilepsiefälle beruhen auf einer angeborenen Form der Erkrankung. Dies ist ein markantes Beispiel für eine generalisierte Form der Erkrankung, deren Ursachen höchstwahrscheinlich in einer genetischen Anomalie liegen. Dennoch gibt es einen gewissen Prozentsatz von Patienten, bei denen eine idiopathische fokale Epilepsie mit einem klar definierten Erregungsherd in einem bestimmten Gehirnbereich diagnostiziert wird.
Ursachen fokale Epilepsie
Fokale Epilepsie gilt als chronische neurologische Erkrankung. Sie kann angeboren sein, ohne dass anatomische Defekte in der Gehirnstruktur vorliegen. In diesem Fall treten lediglich Störungen seitens der Neuronen auf, die falsche Signale an die Peripherie senden, was zum Auftreten pathologischer Phänomene unterschiedlicher Art führt.
Symptome einer primären (idiopathischen) Epilepsie können bereits in der frühen Kindheit und Jugend beobachtet werden. Sie spricht gut auf eine medikamentöse Therapie an und mit der Zeit nimmt die Häufigkeit epileptischer Anfälle ab.
Die Erregungsprozesse im Gehirn wechseln sich ständig mit der Hemmung des Nervensystems ab, wodurch die Kontrollstrukturen des Gehirns ihm die Möglichkeit geben, sich zu beruhigen und auszuruhen. Wenn die Kontrolle nicht auf dem richtigen Niveau ist, ist das Gehirn gezwungen, ständig in einem erregten Zustand zu sein. Dieses Phänomen wird als erhöhte Krampfbereitschaft bezeichnet, die charakteristisch für Epilepsie ist.
Die Ursache genetischer Störungen können Sauerstoffmangel in verschiedenen Stadien der fetalen Entwicklung, intrauterine Infektionen, Intoxikationen und fetale Hypoxie während der Geburt sein. Falsche genetische Informationen können auch an nachfolgende Generationen weitergegeben werden, die den oben genannten Faktoren nicht ausgesetzt waren.
Die Krankheit kann aber auch später auftreten. Diese Form der Pathologie wird als erworben (sekundär, symptomatisch) bezeichnet und ihre Symptome können in jedem Alter auftreten.
Die Ursachen für die Entwicklung einer symptomatischen fokalen Epilepsie liegen in organischen Hirnschäden begründet, die verursacht werden durch:
- traumatische Hirnverletzungen (darüber hinaus können die Manifestationen der Krankheit in den kommenden Monaten nach der Verletzung auftreten, beispielsweise eine Gehirnerschütterung, oder verzögerter Natur sein und sich erst nach mehreren Jahren wieder bemerkbar machen),
- innere bakterielle und virale Infektionen (Risikofaktoren sind in diesem Fall: vorzeitige oder unvollständige Behandlung der Krankheit, Ignorieren der Bettruhe im akuten Stadium der Pathologie, Ignorieren der Tatsache der Krankheit selbst),
- frühere Meningitis oder Enzephalitis (Entzündung der Gehirnstrukturen),
- akute zerebrovaskuläre Unfälle, die zu einer Hypoxie des Hirngewebes führen, frühere ischämische und hämorrhagische Schlaganfälle,
- zervikale Osteochondrose, die eine Durchblutungsstörung im Gehirnbereich hervorrufen kann,
- bösartige und gutartige Tumoren im Gehirn, Aneurysmen,
- arterielle Hypertonie,
- chronischer Alkoholismus (fokale Epilepsie bei Alkoholismus wird durch toxische Schäden am Gehirn und Stoffwechselstörungen in seinen Geweben verursacht, die eine Folge regelmäßigen Alkoholmissbrauchs sind).
Charakteristischer für die idiopathische fokale Epilepsie sind jedoch verschiedene Defekte (Dysgenesie) des Nervensystems.
Es gibt auch eine Zwischenform der Erkrankung, die fokale Epilepsie, die mit BEEP (benigne epileptiforme Muster im Kindesalter) assoziiert ist. BEEP wird bei 2–4 % der Kinder unter 14 Jahren diagnostiziert. Bei jedem zehnten Kind dieser Art wird Epilepsie diagnostiziert.
Ärzte gehen davon aus, dass die Ursache dieser Form der fokalen Epilepsie ein Geburtstrauma ist, also eine organische Hirnschädigung, die das Kind während der Geburt erlitten hat. So kann ein ärztlicher Fehler bei einem Kind ohne angeborene Pathologien epileptische Anfälle auslösen.
Pathogenese
Die Grundlage der Pathogenese der fokalen Epilepsie ist ebenfalls die unkontrollierte spontane Erregung von Neuronen im Gehirn. Bei dieser Form der Krankheit hat ein solcher pathologischer Fokus jedoch begrenzte Ausmaße und eine klare Lokalisierung. Daher sollte die fokale Epilepsie als eine lokalisierte Form der Krankheit verstanden werden, deren Symptome weniger ausgeprägt sind als bei generalisierten Anfällen, wenn die Erregung in verschiedenen Teilen des Gehirns auftritt. Dementsprechend ist die Häufigkeit von Anfällen in diesem Fall geringer.
Viele Menschen assoziieren einen epileptischen Anfall mit einem Krampfanfall, obwohl tatsächlich ein ganzer Komplex von Symptomen beobachtet werden kann, die ungewöhnlichen Anfällen vorausgehen. Eine übermäßige Entladung von Neuronen im Gehirn führt zum Auftreten kurzfristiger pathologischer Zustände, die durch Störungen der Sensibilität, der motorischen Aktivität, der mentalen Prozesse, des Auftretens vegetativer Symptome und Bewusstseinsstörungen gekennzeichnet sind.
Das Ungewöhnlichste an dieser Krankheit ist, dass sich die Patienten meist nicht an die Einzelheiten des Anfalls erinnern können, da sie nicht einmal wissen, was mit ihnen passiert ist. Während eines einfachen Anfalls kann der Patient zwar bei Bewusstsein bleiben, aber seine Reaktionen und Handlungen nicht kontrollieren. Er erkennt zwar, dass er einen Anfall hatte, kann die Einzelheiten aber nicht beschreiben. Ein solcher Anfall dauert in der Regel nicht länger als eine Minute und hat keine schwerwiegenden Folgen für den Betroffenen.
Während eines komplexen epileptischen Anfalls kommt es zu einem kurzfristigen Bewusstseinsverlust oder einer Verwirrtheit. Und wenn ein Mensch wieder zu sich kommt, kann er nicht verstehen, was mit ihm passiert ist, wenn er sich plötzlich in der falschen Position oder am falschen Ort befindet, wo ihn der Anfall erwischt hat. Die Dauer eines solchen Anfalls kann zwischen 1 und 3 Minuten variieren. Danach kann der Patient noch einige Minuten lang Schwierigkeiten haben, sich in der Umgebung zu orientieren, und in Ereignissen, räumlichen und zeitlichen Koordinaten verwirrt sein.
Symptome fokale Epilepsie
Beim klinischen Bild der fokalen Epilepsie ist es wichtig zu bedenken, dass es sich um einen kleinen, begrenzten epileptogenen Herd im Gehirn handelt. Je nach Lokalisation dieses Herdes verändern sich die Krankheitssymptome. Kennzeichnend für jede Epilepsieart sind jedoch wiederkehrende epileptische Anfälle, die sich progressiv entwickeln, aber innerhalb kurzer Zeit abklingen.
Wie bereits erwähnt, verlaufen einfache Anfälle ohne Bewusstseinsverlust, während komplexe Anfälle durch Bewusstseinsstörungen und Verwirrtheit gekennzeichnet sind. Am häufigsten treten komplexe epileptische Anfälle vor dem Hintergrund einfacher Anfälle auf, und dann wird eine Bewusstseinsstörung beobachtet. Manchmal treten Automatismen (mehrfache monotone Wiederholungen von Wörtern, Bewegungen, Handlungen) auf. Bei sekundärer Generalisierung verlaufen komplexe Anfälle vor dem Hintergrund eines vollständigen Bewusstseinsverlusts. Zuerst treten die Symptome eines einfachen Anfalls auf, und wenn sich die Erregung auf andere Teile der Großhirnrinde ausbreitet, kommt es zu einem tonisch-klonischen (generalisierten) Anfall, der stärker ist als ein fokaler. Im Falle einer Bewusstlosigkeit oder eines Bewusstseinsverlusts verspürt der Patient für eine weitere Stunde eine gewisse Reaktionshemmung und hat ein schlechtes Urteilsvermögen.
Einfache epileptische Anfälle können mit motorischen, sensorischen, autonomen und somatosensorischen Störungen einhergehen, mit dem Auftreten von visuellen und auditiven Halluzinationen, Veränderungen des Geruchs- und Geschmackssinns und sogar mit psychischen Störungen einhergehen.
Doch das sind alles nur allgemeine Formulierungen. Welche Symptome können die einzelnen Formen und Typen der fokalen Epilepsie äußern?
Die idiopathische fokale Epilepsie ist durch seltene Anfälle mit einseitigen motorischen und/oder sensorischen Symptomen gekennzeichnet. Anfälle beginnen meist mit Sprachstörungen, Taubheitsgefühlen der Zunge und des Mundgewebes, Rachenkrämpfen usw. Patienten leiden häufig unter einem geschwächten Muskeltonus, ruckartigen Bewegungen des Körpers und der Gliedmaßen, einer beeinträchtigten Bewegungskoordination und Orientierung im Raum sowie Sehstörungen.
Fokale Epilepsie bei Kindern ist meist angeboren und weist Symptome der idiopathischen Form auf. Bei Säuglingen kann sich die Krankheit in Form von zitternden Augenlidern, einem glasigen, starren Blick, Frieren, Zurückwerfen des Kopfes, Krümmen des Körpers und Krämpfen äußern. Unwillkürlicher Stuhlgang und Harnlassen sind kein Grund für die Diagnose der Krankheit, wenn sie bei Kindern unter 2 Jahren beobachtet werden.
Die ersten Anzeichen eines bevorstehenden Anfalls bei einem Kind können folgende Symptome sein: Der Schlaf des Babys ist gestört, es tritt eine erhöhte Reizbarkeit auf, es beginnt ohne Grund launisch zu werden. In der frühen Kindheit gehen Anfälle oft mit Bewusstlosigkeit, Launen und vermehrter Tränenbildung des Babys einher.
Bei älteren Kindern kann es zu einem plötzlichen Erstarren kommen, ohne dass auf die Umgebung und Reize reagiert wird; der Blick erstarrt. Bei fokaler Epilepsie treten häufig Seh-, Geschmacks- und Hörstörungen auf. Nach dem Anfall verrichtet das Kind seine Notdurft, als wäre nichts geschehen.
Epileptische Anfälle bei Kindern müssen nicht zwangsläufig mit Krämpfen einhergehen. Anfälle ohne Krämpfe (auch Absencen genannt), die weniger als 30 Sekunden dauern, werden häufig bei Mädchen zwischen 5 und 8 Jahren beobachtet.
Im Jugendalter gehen epileptische Anfälle oft mit Zungenbeißen und Schaum vor dem Mund einher. Nach den Anfällen kann sich das Kind schläfrig fühlen.
Bei der symptomatischen Form der Erkrankung entspricht das klinische Bild der Lokalisation des betroffenen Bereichs im Gehirn, da unterschiedliche Teile des Gehirns für unterschiedliche Aspekte unseres Lebens verantwortlich sind.
Liegt die Zone erhöhter neuronaler Erregbarkeit im Schläfenbereich ( Temporallappenepilepsie ), dauert der epileptische Anfall nur kurz (eine halbe bis eine Minute). Dem Anfall geht eine helle Aura voraus: Der Patient kann über unbestimmte Bauchschmerzen, halbreale Illusionen (Pareidolie) und Halluzinationen, Geruchsstörungen, Störungen der räumlich-zeitlichen Wahrnehmung und des Standortbewusstseins klagen.
Anfälle können entweder mit Bewusstseinsverlust oder Bewusstseinserhaltung einhergehen, das Bewusstsein bleibt jedoch verschwommen. Die Manifestationen der Krankheit hängen vom Ort des epileptogenen Fokus ab. Liegt er in der medialen Zone, kommt es zu einem teilweisen Bewusstseinsverlust, d. h. die Person kann vorübergehend erstarren.
Nach einem abrupten Stopp der motorischen und sprachlichen Aktivität treten bei Erwachsenen überwiegend motorische Automatismen auf. Mit anderen Worten: Eine Person kann einige einfache Handlungen oder Gesten wiederholt und unbewusst ausführen. Bei Kindern überwiegen orale Automatismen (Lippenpressen, Saugen imitieren, Kieferpressen usw.).
Es können vorübergehende psychische Störungen auftreten: ein Gefühl der Unwirklichkeit des Geschehens mit Gedächtnisstörungen, Störungen der Selbstwahrnehmung usw.
Die laterale Lage der Läsion in der Schläfenzone einer Person wird durch alptraumhafte Halluzinationen (visuell und auditiv), erhöhte Angst, Schwindel, der nicht systemischer Natur ist, vorübergehenden Bewusstseinsverlust und Gleichgewichtsverlust ohne Auftreten von Krämpfen (zeitliche Synkope) gequält.
Liegt die Läsion in der dominanten Gehirnhälfte, können nach dem Anfall noch einige Zeit Sprachstörungen (Aphasie) auftreten.
Wenn die Krankheit fortschreitet, können in einem bestimmten Stadium sekundäre generalisierte Anfälle auftreten, was bei 50 % der Patienten mit fokaler temporaler Epilepsie vorkommt. In diesem Fall werden neben dem Bewusstseinsverlust tonisch-klonische Anfälle beobachtet, mit denen wir üblicherweise den Begriff Epilepsie assoziieren: Taubheitsgefühl der Gliedmaßen in gestrecktem Zustand, Zurückwerfen des Kopfes, ein lauter, heftiger Schrei (manchmal wie ein Knurren) mit aktiver Ausatmung, dann Zucken der Gliedmaßen und des Körpers, spontaner Ausfluss von Urin und Kot, der Patient kann sich auf die Zunge beißen. Am Ende des Anfalls werden Sprach- und neurologische Störungen beobachtet.
In späteren Stadien der Krankheit können sich die Persönlichkeitsmerkmale des Patienten verändern, und er oder sie kann konfliktreicher und reizbarer werden. Mit der Zeit werden Denken und Gedächtnis beeinträchtigt, und es treten Langsamkeit und eine Tendenz zur Verallgemeinerung auf.
Die fokale Temporallappenepilepsie ist eine der häufigsten symptomatischen Formen der Erkrankung, die bei jedem vierten Patienten diagnostiziert wird.
Bei der fokalen Frontalepilepsie, die zu Recht als die häufigste Form der Pathologie gilt, ist das Auftreten einer Aura untypisch. Der Anfall tritt meist bei erhaltenem Bewusstsein oder im Schlaf auf, ist von kurzer Dauer, tendiert aber zu seriellen (wiederholten Anfällen).
Beginnt ein epileptischer Anfall tagsüber, kann es zu unkontrollierten Augen- und Kopfbewegungen, dem Auftreten komplexer motorischer Automatismen (die Person beginnt, Arme und Beine zu bewegen und dabei Gehen, Laufen, Fahrradfahren usw. zu imitieren) und psychoemotionalen Störungen (Aggression, nervöse Erregung, Werfen, Schreien usw.) kommen.
Liegt der epileptogene Fokus im präzentralen Gyrus, können plötzliche motorische Störungen tonisch-klonischer Natur auftreten, die auf einer Körperseite lokalisiert sind und meist vor dem Hintergrund des erhaltenen Bewusstseins auftreten, obwohl sich der Anfall manchmal generalisiert. Zuerst erstarrt die Person für einen Moment, und dann werden fast sofort Muskelzuckungen bemerkt. Sie beginnen immer an der gleichen Stelle und breiten sich auf die Körperhälfte aus, in der der Anfall begann.
Die Ausbreitung von Krämpfen kann durch das Abklemmen der Gliedmaßen an der Stelle, an der sie begonnen haben, verhindert werden. Der anfängliche Fokus des Anfalls kann sich jedoch nicht nur auf den Gliedmaßen, sondern auch auf dem Gesicht oder dem Körper befinden.
Wenn bei einer Person im Schlaf Anfälle auftreten, können kurzfristige Störungen wie Schlafwandeln, Parasomnien (Bewegung der Gliedmaßen und unwillkürliche Muskelkontraktionen bei einer schlafenden Person) und nächtliche Enuresis auftreten. Dies ist eine relativ milde Form der Erkrankung, bei der eine erhöhte Erregbarkeit der Neuronen in einem begrenzten Bereich beobachtet wird und sich nicht auf andere Bereiche ausbreitet.
Fokale Okzipitalepilepsie äußert sich hauptsächlich in Sehstörungen. Dies können unwillkürliche Augenbewegungen sowie Sehstörungen sein: Sehverschlechterung, vorübergehende Blindheit, das Auftreten von visuellen Halluzinationen und Illusionen unterschiedlicher Art und Komplexität, Verengung des Gesichtsfeldes, Bildung von Hängen (leere Bereiche im Gesichtsfeld), das Auftreten von Blitzen, Blitzen und Mustern vor den Augen.
Bei den visuell-motorischen Störungen kann es zu einem Zittern der Augenlider, schnellen oszillierenden Bewegungen der Augen nach oben und unten oder von einer Seite zur anderen (Nystagmus), einer starken Verengung der Pupillen (Miosis), einem Rollen des Augapfels usw. kommen.
Am häufigsten wird ein solcher Anfall vor dem Hintergrund migräneartiger Kopfschmerzen und blasser Haut beobachtet. Bei Kindern und einigen Erwachsenen können sie von Bauchschmerzen und Erbrechen begleitet sein. Die Dauer des Anfalls kann recht lang sein (10-13 Minuten).
Die fokale Epilepsie der Parietalzone ist die seltenste symptomatische Form der Erkrankung und wird meist durch Tumor- und Dysplastieprozesse im Gehirn verursacht. Patienten klagen über Sensibilitätsstörungen mit charakteristischen Symptomen: Kribbeln, Brennen, akute, kurzzeitige Schmerzen im Taubheitsbereich. Es kann vorkommen, dass das taube Glied fehlt oder sich in einer unbequemen Position befindet. Schwindel und Verwirrtheit können auftreten.
Am häufigsten tritt der Sensibilitätsverlust im Gesicht und an den Händen auf. Liegt der epileptogene Herd im parazentralen Gyrus, kann Taubheitsgefühl auch in der Leistengegend, den Oberschenkeln und dem Gesäß auftreten. Ist der postzentrale Gyrus betroffen, treten die Symptome in einem begrenzten Bereich auf und breiten sich allmählich auf andere Bereiche aus.
Wenn die hintere Parietalzone betroffen ist, ist es durchaus möglich, dass visuelle Halluzinationen und illusorische Bilder auftreten, sowie eine Störung bei der visuellen Beurteilung der Größe von Objekten, der Entfernung zu ihnen usw.
Bei einer Schädigung der parietalen Zone der dominanten Hemisphäre treten Sprach- und Kopfrechenstörungen auf. Bei einer Schädigung der nicht-dominanten Hemisphäre kommt es zu Störungen der räumlichen Orientierung.
Die Anfälle treten hauptsächlich tagsüber auf und dauern nicht länger als 2 Minuten. Ihre Häufigkeit kann jedoch höher sein als bei anderen Lokalisationen des pathologischen Fokus.
Kryptogene fokale Epilepsie unklarer Genese kann vor dem Hintergrund von Alkoholismus und Drogensucht auftreten und auch eine Folge von Kopfvergiftungen, Viruserkrankungen, Leber- und Nierenerkrankungen sein. Normalerweise treten Anfälle bei Epilepsie spontan auf, aber bei dieser Form der Pathologie können sie durch helles Licht, laute Geräusche, plötzliche Temperaturschwankungen, plötzliches Erwachen, ein Ereignis, das einen Gefühlsschub auslöste, usw. ausgelöst werden.
Es wird angenommen, dass die Krankheit mit einer Stoffwechselstörung einhergeht. Der Fettgehalt im Körper bleibt auf dem gleichen Niveau, aber der Wasserspiegel steigt ständig an und beginnt sich im Gewebe, einschließlich des Gehirngewebes, anzusammeln, was den Beginn eines Anfalls provoziert.
Sehr häufig kommt es zu Anfällen unterschiedlicher Dauer mit Bewusstlosigkeit und neurologischen Störungen. Ihre regelmäßige Wiederholung kann zu psychischen Störungen führen.
Als Vorboten eines schweren und anhaltenden Anfalls gelten: das Auftreten von Schlaflosigkeit, Tachykardie, Kopfschmerzen, helle visuelle Halluzinationen mit blinkenden Lichtern.
Für die fokale Epilepsie mit sekundärer Generalisierung der Anfälle sind folgende Erscheinungsformen charakteristisch:
- Erstens tritt innerhalb weniger Sekunden eine Aura auf, deren Symptome einzigartig sind, d. h. bei verschiedenen Menschen können unterschiedliche Symptome auftreten, die auf den Beginn eines Anfalls hinweisen.
- Dann verliert die Person das Bewusstsein und das Gleichgewicht, der Muskeltonus lässt nach und sie fällt zu Boden. Dabei stößt sie einen spezifischen Schrei aus, der durch den erschwerten Luftdurchgang durch die plötzlich verengte Stimmritze und eine plötzliche Kontraktion der Brustmuskulatur verursacht wird. Manchmal ändert sich der Muskeltonus nicht und der Sturz tritt nicht ein.
- Jetzt kommt die Phase der tonischen Krämpfe, in der der Körper der Person für 15 bis 20 Sekunden in einer unnatürlichen Haltung mit ausgestreckten Gliedmaßen und zurückgeworfenem oder zur Seite gedrehtem Kopf (der sich zur der Läsion gegenüberliegenden Seite dreht) erstarrt. Die Atmung setzt für eine Weile aus, die Venen im Nacken schwellen an, das Gesicht wird blass, was allmählich eine bläuliche Färbung annehmen kann, und die Kiefer sind fest zusammengepresst.
- Nach der tonischen Phase beginnt die klonische Phase, die etwa 2-3 Minuten dauert. Während dieser Phase werden Muskelzuckungen und Gliedmaßen, rhythmische Beugung und Streckung von Armen und Beinen, oszillierende Bewegungen des Kopfes sowie Bewegungen von Kiefer und Lippen beobachtet. Dieselben Anfälle sind charakteristisch für einen einfachen oder komplexen Anfall.
Allmählich nehmen Stärke und Häufigkeit der Krämpfe ab und die Muskeln entspannen sich vollständig. In der postepileptischen Phase kann es zu mangelnder Reaktion auf Reize, Pupillenerweiterung, fehlender Augenreaktion auf Licht sowie Sehnen- und Schutzreaktionen kommen.
Nun einige Informationen für Alkoholliebhaber. Fälle von fokaler Epilepsieentwicklung vor dem Hintergrund von Alkoholmissbrauch sind keine Seltenheit. Anfälle werden in der Regel durch Kopfverletzungen verursacht, die häufig bei Alkoholvergiftung, Entzugssyndrom und plötzlichem Alkoholentzug auftreten.
Zu den Symptomen einer alkoholbedingten Epilepsie gehören: Ohnmacht und Bewusstlosigkeit, Krämpfe, brennende Schmerzen, ein Gefühl des Zusammenziehens oder Verdrehens der Muskeln in den Gliedmaßen, Halluzinationen und Erbrechen. In einigen Fällen treten sogar am nächsten Tag ein brennendes Gefühl in den Muskeln, Halluzinationen und Delirium auf. Nach Anfällen können Schlafstörungen, Reizbarkeit und Aggression auftreten.
Eine weitere Belastung des Gehirns mit Alkoholgiften führt zu einer erhöhten Anfallshäufigkeit und Persönlichkeitsverschlechterung.
Formen
Fokale Epilepsie ist eine allgemeine Bezeichnung für Erkrankungen mit einer klar definierten Zone übermäßiger Erregung von Neuronen, die durch wiederkehrende epileptische Anfälle gekennzeichnet ist. Da es sich um eine Erkrankung des neurologischen Bereichs handelt, unterscheiden Spezialisten auf diesem Gebiet drei Formen der fokalen Epilepsie: idiopathische, symptomatische und kryptogene.
Die bereits erwähnte idiopathische fokale Epilepsie ist eine Erkrankung, deren Ursachen noch nicht vollständig geklärt sind. Wissenschaftler gehen jedoch davon aus, dass alles auf genetisch bedingte Störungen der Gehirnreifung in der pränatalen Phase zurückzuführen ist. Gleichzeitig zeigen Geräte zur instrumentellen Hirndiagnostik (MRT- und EEG-Geräte) keine Veränderungen.
Die idiopathische Form der Erkrankung wird auch benigne fokale Epilepsie genannt. Dies ist die Form, die ein Arzt bei der Diagnosestellung berücksichtigt:
- benigne Epilepsie im Kindesalter (Roland-Epilepsie) oder Epilepsie mit zentral-temporalen Spitzen,
- benigne Okzipitalepilepsie mit Frühmanifestationen (Panayotopoulos-Syndrom, tritt vor dem 5. Lebensjahr auf),
- gutartige Okzipitalepilepsie, die sich in einem späteren Alter manifestiert (Epilepsie vom Gastaut-Typ wird bei Kindern über 7 Jahren diagnostiziert),
- primäre Leseepilepsie (die seltenste Form der Pathologie mit Lokalisierung des epileptogenen Fokus in der parietalen-temporalen Zone der Großhirnhemisphäre, die hauptsächlich für die Sprache verantwortlich ist, tritt häufiger bei der männlichen Bevölkerung mit alphabetischer Schrift auf),
- autosomal-dominante Frontallappenepilepsie mit nächtlichen Anfällen,
- familiäre Temporallappenepilepsie
- nicht-familiäre und familiäre benigne epileptische Anfälle im Säuglingsalter,
- familiäre Temporallappenepilepsie usw.
Die symptomatische fokale Epilepsie hingegen hat spezifische Ursachen, die aus allen möglichen organischen Läsionen des Gehirns bestehen und bei instrumentellen Untersuchungen in Form miteinander verbundener Zonen aufgedeckt werden:
- Zone anatomischer Schäden (direkter Fokus von Hirnschäden infolge einer Kopfverletzung, Durchblutungsstörungen, entzündlichen Prozessen usw.),
- Zone der Bildung pathologischer Impulse (Bereich der Lokalisierung von Neuronen mit hoher Erregbarkeit),
- symptomatische Zone (Bereich der Erregungsverteilung, der das klinische Bild eines epileptischen Anfalls bestimmt),
- Reizzone (ein Teil des Gehirns, in dem außerhalb von Anfällen durch EEG eine erhöhte elektrische Aktivität festgestellt wird),
- Zone des Funktionsdefizits (das Verhalten der Neuronen in diesem Bereich provoziert neurologische und neuropsychiatrische Störungen).
Die symptomatische Form der Krankheit umfasst:
- Permanente partielle Epilepsie (Synonyme: kortikale, kontinuierliche, Kovzhevnikov-Epilepsie), gekennzeichnet durch ständiges Zucken der Muskeln des Oberkörpers (hauptsächlich im Gesicht und an den Armen).
- Durch bestimmte Faktoren hervorgerufene epileptische Syndrome, beispielsweise Anfälle partieller (fokaler) Epilepsie, die beim plötzlichen Erwachen oder unter dem Einfluss starker psychoemotionaler Faktoren auftreten.
- Fokale temporale Epilepsie, bei der die temporale Zone des Gehirns betroffen ist, die für Denken, Logik, Hören und Verhalten verantwortlich ist. Abhängig von der Lokalisation des epipathologischen Fokus und den auftretenden Symptomen kann die Krankheit in folgenden Formen auftreten:
- Amygdala,
- Hippocampus,
- lateral (hinterer temporaler),
- Insel.
Sind beide Temporallappen betroffen, spricht man von einer bilateralen (bitemporalen) Temporallappenepilepsie.
- Fokale Frontale Epilepsie, die durch eine Schädigung der Frontallappen des Gehirns mit Sprachstörungen und schweren Verhaltensstörungen (Jackson-Epilepsie, Schlafepilepsie) gekennzeichnet ist.
- Fokale parietale Epilepsie, gekennzeichnet durch verminderte Empfindlichkeit auf einer Körperhälfte.
- Fokale Okzipitalepilepsie, die in verschiedenen Altersstufen auftritt und durch Sehbehinderung gekennzeichnet ist. Es können auch Probleme mit der Bewegungskoordination und erhöhte Müdigkeit auftreten. Manchmal breitet sich der Prozess auf die Frontallappen aus, was die Diagnose erschwert.
Eine besondere Form der Erkrankung ist die multifokale Epilepsie, bei der sich spiegelbildliche epileptogene Herde nacheinander in gegenüberliegenden Gehirnhälften bilden. Der erste Herd tritt meist im Säuglingsalter auf und beeinträchtigt die elektrische Erregbarkeit von Neuronen im symmetrischen Bereich der anderen Gehirnhälfte. Das Auftreten des zweiten Herdes führt zu Störungen der psychomotorischen Entwicklung sowie der Funktion und Struktur innerer Organe und Systeme.
Manchmal können Ärzte bei offensichtlichen Epilepsiesymptomen bei Erwachsenen die Ursache der Erkrankung nicht feststellen. Die Diagnose zeigt keine organischen Hirnschäden, die Symptome deuten jedoch darauf hin. In diesem Fall lautet die Diagnose „kryptogene fokale Epilepsie“, also eine latente Epilepsie.
Kryptogene und symptomatische fokale Epilepsie können mit sekundärer Generalisierung auftreten, wenn beide Großhirnhemisphären am Prozess beteiligt sind. In diesem Fall treten neben fokalen (partiellen) Anfällen generalisierte komplexe Anfälle auf, die durch vollständigen Bewusstseinsverlust und das Vorhandensein vegetativer Manifestationen gekennzeichnet sind. In diesem Fall ist das Vorhandensein von Anfällen nicht erforderlich.
Bei einigen Syndromen können zwei Arten von Anfällen auftreten (fokale und generalisierte):
- Neugeborenenanfälle bei Säuglingen,
- schwere myoklonische Epilepsie, die sich in der frühen Kindheit entwickelt,
- Schlafepilepsie, die während der Tiefschlafphase auftritt und durch lang anhaltende Komplexe von Spitzen und Wellen gekennzeichnet ist,
- Das Landau-Kleffner-Syndrom oder die sekundäre epileptische Aphasie entwickelt sich im Alter von 3–7 Jahren und ist durch Symptome einer Aphasie (Störung des rezeptiven Sprechens) und einer Störung der sprachlichen Ausdrucksfähigkeit (Unterentwicklung der Sprache) gekennzeichnet. Im EEG sind epileptische Anfälle erkennbar, außerdem kommt es bei 7 von 10 Patienten zu einfachen und komplexen epileptischen Anfällen.
Komplikationen und Konsequenzen
Obwohl fokale Epilepsie als mildere Form der Erkrankung gilt als generalisierte Epilepsie, sehen ihre Symptome nicht nur sehr unansehnlich aus, sondern stellen auch eine gewisse Gefahr für den Patienten dar. Natürlich treten Anfälle nicht so häufig auf und sind weniger ausgeprägt als bei generalisierten Anfällen, aber selbst diese seltenen Anfälle bergen ein hohes Verletzungsrisiko mit plötzlichem Tonusabfall und Stürzen auf den Boden, insbesondere wenn keine Person in der Nähe ist, die in einer solchen Situation unterstützen kann.
Eine weitere große Gefahr ist die hohe Wahrscheinlichkeit einer Erstickung, da Erbrochenes in die Atemwege gelangt oder den Luftstrom blockiert, wobei die Zunge des Patienten hineinfällt. Dies kann passieren, wenn während des Anfalls keine Person in der Nähe ist, die den Körper des Patienten auf die Seite drehen kann. Erstickung wiederum kann zum Tod des Patienten führen, unabhängig von Ursache und Art der Epilepsie.
Erbrechen in die Atemwege während eines Anfalls kann die Entwicklung eines akuten Entzündungsprozesses im Lungengewebe ( Aspirationspneumonie ) hervorrufen. Geschieht dies regelmäßig, kann die Krankheit einen komplizierten Verlauf haben, dessen Sterblichkeitsrate bei etwa 20-22 Prozent liegt.
Bei frontalfokaler Epilepsie können Anfälle über eine halbe Stunde hinweg mit kurzen Anfallsintervallen auftreten. Dieser Zustand wird als epileptischer Status bezeichnet. Das Auftreten serieller Anfälle kann auch eine Komplikation anderer Epilepsieformen sein.
Der menschliche Körper hat in den Pausen einfach keine Zeit, sich zu erholen. Bei Atemverzögerung kann es zu einer Hirnhypoxie und den damit verbundenen Komplikationen kommen (bei einer Gesamtdauer der Anfälle von mehr als einer halben Stunde können Oligophrenie, geistige Behinderung bei Kindern, Tod des Patienten mit einer Wahrscheinlichkeit von 5-50 % und Verhaltensstörungen auftreten). Besonders gefährlich ist der Status convulsivo epilepticus.
Wird die Krankheit nicht behandelt, entwickeln viele Patienten psychische Instabilität. Sie neigen zu Reizbarkeits- und Aggressionsausbrüchen und beginnen, in der Gruppe zu kollidieren. Dies beeinträchtigt die Beziehungen zu anderen Menschen und schafft Hindernisse im Berufs- und Alltagsleben. In manchen Fällen führt eine fortgeschrittene Erkrankung nicht nur zu emotionaler Instabilität, sondern auch zu schweren psychischen Störungen.
Fokale Epilepsie ist besonders gefährlich bei Kindern, da regelmäßige Anfälle zu Verzögerungen der geistigen Entwicklung, Sprach- und Verhaltensstörungen führen können, was wiederum gewisse Schwierigkeiten beim Lernen und bei der Kommunikation mit Gleichaltrigen, Lehrern und Eltern sowie eine Verschlechterung der schulischen Leistungen mit sich bringt.
Diagnose fokale Epilepsie
Ärzte diagnostizieren fokale Epilepsie anhand periodisch wiederkehrender epileptischer Anfälle. Einzelne Anfälle gelten nicht als Grund für den Verdacht auf eine ernsthafte Erkrankung. Selbst solche Anfälle sind jedoch ein ausreichender Grund, einen Arzt aufzusuchen. Seine Aufgabe ist es, die Krankheit frühzeitig zu erkennen und das Fortschreiten der Symptome zu verhindern.
Sogar ein einzelner fokaler Anfall kann ein Symptom einer schweren zerebralen Erkrankung sein, wie etwa Tumorprozesse im Gehirn, Gefäßfehlbildungen, Dysplasie der Kortikalis usw. Und je früher die Krankheit erkannt wird, desto größer sind die Chancen, sie zu besiegen.
Dieses Problem sollte an einen Neurologen gerichtet werden, der den Patienten körperlich untersucht, seine Beschwerden aufmerksam anhört und dabei auf die Art der Symptome, die Häufigkeit ihres Wiederauftretens, die Dauer des Anfalls bzw. der Anfälle und die dem Anfall vorausgehenden Symptome achtet. Der Verlauf der Entwicklung eines epileptischen Anfalls ist sehr wichtig.
Es ist wichtig zu verstehen, dass sich der Patient selbst oft nur wenig an die Symptome des Anfalls (insbesondere eines generalisierten Anfalls) erinnert, sodass möglicherweise die Hilfe von Verwandten oder Augenzeugen des Anfalls erforderlich ist, die Einzelheiten liefern können.
Um epileptische Episoden in der Familie des Patienten zu identifizieren, ist es zwingend erforderlich, die Kranken- und Familiengeschichte des Patienten zu untersuchen. Der Arzt wird den Patienten (oder seine Angehörigen, wenn es sich um ein Kleinkind handelt) unbedingt fragen, in welchem Alter die Anfälle oder die entsprechenden Absencen auftraten und welche Ereignisse dem Anfall vorausgingen (dies hilft zu verstehen, was die Erregung der Gehirnneuronen ausgelöst hat).
Laboruntersuchungen sind bei fokaler Epilepsie kein wichtiges Diagnosekriterium. Allgemeine Urin- und Blutuntersuchungen, die der Arzt in diesem Fall verschreiben kann, dienen eher der Identifizierung von Begleiterkrankungen und der Bestimmung der Funktionsfähigkeit verschiedener Organe, was für die Verschreibung von Medikamenten und Physiotherapie wichtig ist.
Ohne instrumentelle Diagnostik ist eine genaue Diagnose jedoch nicht möglich, da der Arzt anhand der oben genannten Punkte nur erraten kann, in welchem Bereich des Gehirns sich der epileptogene Fokus befindet. Die aus Sicht der Epilepsiediagnose aussagekräftigsten sind:
- EEG (Elektroenzephalogramm). Mit diesem einfachen Test können wir manchmal sogar zwischen den Anfällen, wenn eine Person zum Arzt geht, eine erhöhte elektrische Aktivität in Epi-Foci feststellen (im Transkript wird dies als scharfe Spitzen oder Wellen mit größerer Amplitude als der Rest angezeigt).
Wenn das EEG während der interiktalen Phase nichts Verdächtiges zeigt, werden Provokations- und andere Untersuchungen durchgeführt:
- EEG mit Hyperventilation (der Patient muss 3 Minuten lang schnell und tief atmen, danach wird eine Zunahme der elektrischen Aktivität der Neuronen beobachtet,
- EEG mit Photostimulation (mittels Lichtblitzen),
- Schlafentzug (Stimulation der neuronalen Aktivität durch Schlafentzug für 1-2 Tage),
- EEG zum Zeitpunkt des Anfalls,
- Subdurale Kortikographie (eine Methode, die es ermöglicht, die genaue Lokalisierung des epileptogenen Fokus zu bestimmen)
- MRT des Gehirns. Die Studie ermöglicht es, die Ursachen symptomatischer Epilepsie zu identifizieren. Die Dicke der Schnitte ist in diesem Fall minimal (1-2 mm). Wenn keine strukturellen und organischen Veränderungen festgestellt werden, diagnostiziert der Arzt anhand der Anamnese und der Beschwerden des Patienten eine kryptogene oder idiopathische Epilepsie.
- Positronen-Emissions-Tomographie (PET des Gehirns). Es wird seltener verwendet, hilft aber, Stoffwechselstörungen im Gewebe des Epifokus zu erkennen.
- Röntgenaufnahme des Schädels. Wird bei Verletzungen oder Unmöglichkeit anderer Untersuchungen durchgeführt.
Zusätzlich können eine biochemische Blutuntersuchung, eine Blutuntersuchung auf Zucker und Infektionen, eine Gewebebiopsie und anschließend eine histoskopische Untersuchung (bei Verdacht auf einen onkologischen Prozess) verordnet werden.
Differenzialdiagnose
Mithilfe der Differentialdiagnostik lässt sich die Form der Erkrankung (fokal oder generalisiert) bestimmen, eine genaue Diagnose unter Berücksichtigung der Lokalisation der Läsion stellen und zwischen isolierten epileptischen Anfällen, die durch emotionale Zustände hervorgerufen werden, und der Epilepsie selbst als chronischer Erkrankung mit wiederkehrenden Anfällen unterscheiden.
Wen kann ich kontaktieren?
Behandlung fokale Epilepsie
Die Behandlung des Patienten kann von einem Neurologen oder Epileptologen verordnet werden, sofern ein solcher Spezialist in der medizinischen Einrichtung verfügbar ist. Grundlage der Therapie bei fokaler Epilepsie ist die Einnahme von Medikamenten, während Physiotherapie bei dieser Erkrankung überhaupt nicht verschrieben wird, um keinen Anfall zu provozieren, oder mit besonderer Vorsicht durchgeführt wird (normalerweise handelt es sich dabei um spezielle Bewegungstherapieübungen, die helfen, die Erregungs- und Hemmprozesse im Gehirn auszugleichen). Es ist notwendig, sich sofort darauf einzustellen, dass die Einnahme von Medikamenten nicht vorübergehend, sondern ein Leben lang konstant ist.
Die wichtigsten Antiepileptika sind Antikonvulsiva: Carmazepin, Clobazam, Lacosamid, Lamotrigin, Phenobarbital, Valproinsäurepräparate usw. Die Medikamente werden individuell ausgewählt und bei fehlender Wirkung durch andere ersetzt. Ziel einer solchen Behandlung ist eine deutliche Reduzierung der Anfallshäufigkeit und eine Linderung der Symptome.
Wenn die fokale Epilepsie durch andere Erkrankungen verursacht wird, ist neben der Beendigung epileptischer Anfälle auch die Behandlung der Grunderkrankung erforderlich, da sonst das Ergebnis unzureichend ist.
Unter den symptomatischen Epilepsietypen sprechen die okzipitalen und parietalen Formen gut auf eine medikamentöse Behandlung an. Bei zeitlicher Lokalisation des epileptischen Fokus kann sich jedoch nach einigen Jahren eine Resistenz gegen die Wirkung von Antiepileptika entwickeln. In diesem Fall wird eine chirurgische Behandlung empfohlen.
Indikationen für eine chirurgische Behandlung können eine Verschlechterung des Zustands des Patienten, eine Zunahme der Anzahl und Dauer von Anfällen, eine Abnahme der intellektuellen Fähigkeiten usw. sein. Neurochirurgen führen Gehirnoperationen durch, indem sie entweder den epileptogenen Fokus selbst oder Neoplasien (Tumoren, Zysten usw.) entfernen, die eine pathologische Erregbarkeit von Neuronen hervorrufen (fokale oder erweiterte Resektion mit Entfernung benachbarter Gewebe, auf die sich die Epiaktivität ausdehnt). Solche Operationen sind nur möglich, wenn die Lokalisation des epileptogenen Fokus durch diagnostische Untersuchungen (Kortikographie) klar definiert ist.
Das Umfeld spielt eine wichtige Rolle für die erfolgreiche Behandlung von Epilepsie. Der Patient sollte sich niemals minderwertig fühlen oder sich von anderen verurteilt oder bemitleidet fühlen. Anfälle treten regelmäßig auf und beeinträchtigen selten die Kommunikations- und Lernfähigkeit. Kind und Erwachsene sollten ein erfülltes Leben führen. Körperliche Aktivitäten sind ihnen nicht untersagt (es können lediglich Einschränkungen geben, die Anfälle verhindern).
Es wird lediglich empfohlen, den Patienten vor starken emotionalen Schocks und großen körperlichen Anstrengungen zu schützen.
Medikamente gegen fokale Epilepsie
Da die Behandlung fokaler Epilepsieanfälle ohne den Einsatz von Antiepileptika nicht möglich ist, werden wir jetzt darüber sprechen.
„Karmazepin“ ist ein beliebtes Antikonvulsivum zur Behandlung von Epilepsie, idiopathischer Neuralgie, akuten manischen Zuständen, affektiven Störungen, Alkoholentzug, diabetischen Neuropathien usw. Das Medikament ist nach seinem Wirkstoff benannt, einem Derivat von Dibenzazepin mit normotonen, antimanischen und antidiuretischen Wirkungen. Bei der Behandlung von Epilepsie wird die krampflösende Wirkung des Medikaments geschätzt, das in Form von Tabletten und Sirup erhältlich ist. Es kann zur Behandlung von Kindern eingesetzt werden.
Bei einer Monotherapie mit dem Medikament für Kinder unter 4 Jahren wird die Dosis je nach Schwere der Symptome nach der Formel 20–60 mg pro Kilogramm Körpergewicht und Tag berechnet. Alle zwei Tage sollte die Dosis um 20–60 mg erhöht werden. Die anfängliche Tagesdosis für Kinder über 4 Jahren beträgt 100 mg. Anschließend muss sie wöchentlich um 100 ml erhöht werden.
Kindern im Alter von 4–5 Jahren werden 200–400 mg pro Tag verschrieben (falls Tabletten benötigt werden), Kindern im Alter von 5 bis 10 Jahren 400–600 mg pro Tag. Jugendlichen werden 600 mg bis 1 g des Arzneimittels verschrieben. Die Tagesdosis sollte auf 2–3 Dosen aufgeteilt werden.
Erwachsenen wird das Medikament ein- bis zweimal täglich in einer Dosierung von 100–200 mg verschrieben. Die Dosis wird schrittweise auf 1,2 g pro Tag (maximal 2 g) erhöht. Die optimale Dosierung wird vom behandelnden Arzt festgelegt.
Das Medikament wird nicht verschrieben bei Überempfindlichkeit gegen seine Bestandteile, Störungen der Knochenhämatopoese oder akuter Porphyrie, die bei der Untersuchung der Anamnese festgestellt wurde. Es ist gefährlich, das Medikament bei AV-Block des Herzens und gleichzeitiger Anwendung von MAO-Hemmern zu verschreiben.
Vorsicht ist geboten bei der Verschreibung des Arzneimittels an Patienten mit Herzinsuffizienz, Hyponatriämie, Leber- und Nierenfunktionsstörungen, dysplastischen Prozessen in der Prostata und erhöhtem Augeninnendruck. Dazu gehören auch ältere Menschen und Alkoholiker.
Die Einnahme des Medikaments kann Schwindel, Schläfrigkeit, Ataxie, asthenische Zustände, Kopfschmerzen, Akkommodationsstörungen und allergische Reaktionen verursachen. Seltener treten Halluzinationen, Angstzustände und Appetitlosigkeit auf.
„Phenobarbital“ ist ein Medikament mit hypnotischer Wirkung, das auch in der antikonvulsiven Therapie von Epilepsie eingesetzt wird, um generalisierte und fokale Anfälle bei Patienten unterschiedlichen Alters zu stoppen.
Die Dosierung des Arzneimittels wird individuell durch Überwachung von Blutuntersuchungen bestimmt. Die minimal wirksame Dosis wird verschrieben.
Kindern wird das Arzneimittel in einer Menge von 3-4 mg Wirkstoff pro Kilogramm Körpergewicht verschrieben, wobei der erhöhte Stoffwechsel bei Kindern und Jugendlichen berücksichtigt wird. Für Erwachsene wird die Dosierung angepasst – 1-3 mg pro kg Körpergewicht, jedoch nicht mehr als 500 mg pro Tag. Das Arzneimittel wird 1- bis 3-mal täglich eingenommen.
Bei der Behandlung älterer Menschen oder Patienten mit eingeschränkter Nierenfunktion kann die Dosierung niedriger sein.
Das Medikament wird nicht verschrieben bei Überempfindlichkeit gegen seine Bestandteile, Porphyrie, Atemdepression, schweren Leber- und Nierenerkrankungen, akuter Vergiftung, einschließlich Alkoholvergiftung, während der Schwangerschaft und Stillzeit. Verschrieben für Patienten über 6 Jahre.
Die Einnahme des Arzneimittels kann mit Schwindel, beeinträchtigter Bewegungskoordination, Kopfschmerzen, Handzittern, Übelkeit, Darm- und Sehstörungen, vermindertem Blutdruck sowie allergischen und anderen Reaktionen einhergehen.
"Convulex" ist ein Medikament auf Basis von Valproinsäure, das als Antiepileptikum eingestuft wird, da es bei verschiedenen Arten und Formen von Epilepsie sowie bei Fieberkrämpfen bei Kindern, die nicht mit der Krankheit in Zusammenhang stehen, krampflösend wirkt. Es ist in Form von Sirup, Tabletten, Tropfen zur oralen Verabreichung und Injektionslösung erhältlich.
Die Dosierung des Arzneimittels richtet sich nach Alter und Körpergewicht des Patienten (von 150 bis 2500 mg pro Tag), wobei bei älteren Patienten und Patienten mit Nierenerkrankungen die Dosis angepasst wird.
Das Medikament sollte nicht verschrieben werden bei Überempfindlichkeit gegen seine Bestandteile, Hepatitis, Leber- und Pankreasfunktionsstörungen, Porphyrie, hämorrhagischer Diathese, offensichtlicher Thrombozytopenie, Störungen des Harnstoffstoffwechsels und während der Stillzeit. Nicht gleichzeitig mit Mefloquin, Lamotrigin und Johanniskrautpräparaten anwenden.
Vorsicht ist geboten bei der Behandlung mit mehreren Medikamenten, während der Schwangerschaft, bei organischen Hirnschäden, im Alter von bis zu 3 Jahren. Es ist ratsam, auf eine Schwangerschaft zu verzichten, da das Risiko besteht, Kinder mit ZNS-Erkrankungen zur Welt zu bringen.
Wie die vorherigen Medikamente wird Convulex von den Patienten gut vertragen. Folgende Nebenwirkungen sind jedoch ebenfalls möglich: Übelkeit, Bauchschmerzen, Appetit- und Stuhlstörungen, Schwindel, Handzittern, Ataxie, Sehstörungen, Veränderungen der Blutzusammensetzung, Veränderungen des Körpergewichts, allergische Reaktionen. Normalerweise werden solche Symptome beobachtet, wenn der Wirkstoffspiegel im Blutplasma 100 mg pro Liter überschreitet oder die Therapie gleichzeitig mit mehreren Medikamenten durchgeführt wird.
"Klobazam" ist ein Beruhigungsmittel mit beruhigender und krampflösender Wirkung, das im Rahmen einer komplexen Therapie bei Epilepsie verschrieben wird. Es wird zur Behandlung von Patienten über 3 Jahren angewendet.
Erwachsenen wird das Medikament in Tablettenform in einer Tagesdosis von 20 bis 60 mg verschrieben. Das Arzneimittel kann einmal (abends) oder zweimal täglich eingenommen werden. Ältere Patienten benötigen eine Dosisanpassung (maximal 20 mg pro Tag). Die Kinderdosis ist doppelt so niedrig wie die Erwachsenendosis und wird vom Arzt abhängig vom Zustand des Patienten und den eingenommenen Medikamenten festgelegt.
Das Medikament wird nicht verschrieben bei Überempfindlichkeit gegen das Medikament, Atemwegserkrankungen (Depression des Atemzentrums), schweren Lebererkrankungen, akuter Vergiftung, im 1. Trimester der Schwangerschaft, Arzneimittelabhängigkeit (festgestellt durch Untersuchung der Anamnese). Nicht für Kinder unter 6 Monaten verschreiben.
Vorsicht ist geboten bei Myasthenie, Ataxie, Asthma bronchiale, Leber- und Nierenerkrankungen.
Während der Einnahme des Medikaments können sich Patienten müde, schläfrig, schwindelig, zitternd in den Fingern, krank und verstopft fühlen. Manchmal treten allergische Reaktionen auf. Es besteht die Möglichkeit eines Bronchospasmus. Bei längerer Einnahme hoher Dosen des Medikaments sind schwere reversible Funktionsstörungen verschiedener Organe möglich.
Neben Antiepileptika können Sie Vitamine, Phytonährstoffe und Antioxidantien einnehmen – Medikamente, die die Gehirnfunktion verbessern und die Wirksamkeit spezieller Behandlungen erhöhen. Omega-3-Fettsäuren reduzieren zudem die Anzahl der Anfälle. Ein Epileptiker darf Medikamente jedoch nur nach Rücksprache mit einem Arzt einnehmen.
Hausmittel
Es sollte erwähnt werden, dass die Volksmedizin auch bei der Behandlung von fokaler Epilepsie erfolgreich ist, die als mildere Form der Krankheit gilt. Die Behandlung mit alternativen Heilmitteln beeinträchtigt die medikamentöse Therapie nicht nur nicht, sondern verstärkt sogar deren Wirkung und reduziert die Anzahl epileptischer Anfälle. In diesem Fall können Sie Rezepte aus verschiedenen Gaben der Natur und Kräuterbehandlungen kombinieren.
Aprikosenkerne können beispielsweise zur Behandlung von Epilepsie bei Kindern eingesetzt werden. Wählen Sie nicht bittere Exemplare aus, schälen Sie sie und geben Sie sie dem Kind in einer Menge, die der Anzahl seiner vollen Lebensjahre entspricht. Es wird empfohlen, die Kerne morgens vor den Mahlzeiten einzunehmen. Setzen Sie die Behandlung einen Monat lang fort. Danach legen Sie eine Pause von gleicher Dauer ein und beobachten Sie, ob die Anfälle erneut auftreten. Wiederholen Sie die Behandlung gegebenenfalls.
Wenn ein Patient unter nächtlichen Anfällen leidet, kann man Myrrhe in einer Kirche kaufen und das Zimmer mindestens anderthalb Monate lang vor dem Schlafengehen damit ausräuchern. Dies hilft dem Patienten, sich zu beruhigen und zu entspannen.
Sie können auch dreimal täglich einen Aufguss aus Baldrianwurzel einnehmen, der vorher zerkleinert werden muss. Geben Sie 1 EL Pflanzenmaterial in 200–250 ml kaltes Wasser und lassen Sie es 8 Stunden ziehen. Erwachsenen wird 1 EL Aufguss empfohlen, Kindern 1 TL.
Für Epileptiker werden Kräuterbäder empfohlen. Zum Füllen können Sie einen Aufguss aus Waldheu oder eine Komposition aus Kiefernknospen, Espen- und Weidenzweigen sowie Kalmuswurzeln zubereiten (die zerkleinerten Rohstoffe mit kochendem Wasser übergießen und ziehen lassen). Das Bad sollte nicht länger als 20 Minuten dauern. Die Wassertemperatur sollte 40 Grad nicht überschreiten.
Bei jeder Art von Epilepsie ist es sinnvoll, der Kissenfüllung getrocknete Kräuter wie Minze, Thymian, Hopfen (Zapfen), Steinklee, Liebstöckel und Ringelblumen (Blüten) beizufügen. Der Patient sollte jede Nacht auf einem solchen Kissen schlafen.
Bei alkoholischer Epilepsie ist es sinnvoll, dreimal täglich in der Apotheke gekauftes Angelikapulver (0,5 g) einzunehmen und Kaffee aus geschälten Roggen-, Gersten-, Hafer- und Eichelnkörnern mit Löwenzahnwurzeln und Chicorée zu trinken. Alle Komponenten werden mit kochendem Wasser übergossen und aufgegossen.
Zur Behandlung symptomatischer fokaler Epilepsie können Sie zusätzlich zur Hauptbehandlung versuchen, die Anfälle mit folgendem Rezept zu stoppen: Nehmen Sie 3 Esslöffel guten schwarzen Tee, getrocknete Kamillenblüten und getrockneten Wermut, brühen Sie 1 Liter kochendes Wasser auf und lassen Sie es mindestens 4 Stunden ziehen. Der zubereitete Aufguss sollte tagsüber nach dem Abseihen getrunken werden. Es sind drei monatliche Kurse im Abstand von einem Monat erforderlich.
Steinöl, das eine große Menge an für den menschlichen Körper nützlichen Substanzen enthält, hilft auch bei der Behandlung der Krankheit. Es wird empfohlen, 3 g Steinöl in 2 Litern Wasser zu verdünnen und dieses Arzneimittel einen Monat lang dreimal täglich vor den Mahlzeiten einzunehmen. Eine Einzeldosis beträgt 1 Glas. Die Behandlung sollte regelmäßig einmal jährlich durchgeführt werden.
Eine Alkoholtinktur aus Pfingstrosenblüten eignet sich auch zur Behandlung von Epilepsie. Für 0,5 Liter guten Wodka nehmen Sie drei Esslöffel Pflanzenmaterial. Das Arzneimittel wird 3-4 Wochen lang infundiert. Es sollte dreimal täglich eingenommen werden, jeweils 1 Teelöffel.
Bei der Anwendung verschiedener Volksheilmittel sollte man die medikamentöse Behandlung nicht vergessen. Im Internet gibt es Berichte, dass vielen Menschen durch die Verwendung der Doman-Sauerstoffmaske geholfen wurde, die medikamentöse Behandlung aufzugeben. Diese Behandlungsoption kann ebenfalls in Betracht gezogen werden. Wenn sie jedoch nicht die gewünschte Verbesserung bringt, ist es besser, zur traditionellen Behandlung zurückzukehren, die durch Volksrezepte unterstützt wird.
 [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
Homöopathie
Anhänger der Volksmedizin werden es wahrscheinlich leichter haben als Fans der Homöopathie. Tatsache ist, dass in unserem Land nur wenige Homöopathen Patienten mit generalisierter oder fokaler Epilepsie behandeln. Und es gibt nicht so viele Medikamente, die bei dieser Pathologie helfen.
Um den Zustand und die Funktion des Gehirns zu verbessern, können Sie das homöopathische Medikament Cerebrum compositum einnehmen. Eine solche Behandlung allein hilft jedoch nicht, die Krankheitsanfälle loszuwerden.
Epileptische Anfälle in der Nacht und während der Menstruation sowie Anfälle, die durch Wärme verstärkt werden, gehören zur Pathogenese des homöopathischen Mittels Bufa rana, das aus Krötengift hergestellt wird.
Nux vomica kann zur Behandlung nächtlicher Anfälle eingesetzt werden. Cuprum hat auch eine positive Wirkung auf das Nervensystem und wird daher auch zur Behandlung von Epilepsie eingesetzt, die mit Anfällen einhergeht, denen Schreie vorausgehen.
Wenn Sie homöopathische Arzneimittel (die von einem homöopathischen Arzt verschrieben werden sollten) zur Behandlung von Epilepsie anwenden, müssen Sie deren Wirkprinzip verstehen. Die Einnahme von Medikamenten verschlechtert zunächst den Zustand der Patienten. Dies ist jedoch nur vorübergehend, gefolgt von einer Abnahme der Anzahl und Intensität der Anfälle.
Verhütung
Was die Krankheitsprävention betrifft, hängt alles von der Form der Krankheit ab. Die rechtzeitige Behandlung der Grunderkrankung, die die Anfälle verursacht, die richtige Ernährung und ein gesunder und aktiver Lebensstil tragen dazu bei, die symptomatische Form der Krankheit zu verhindern.
Um die idiopathische Form der Erkrankung bei einem Kind zu verhindern, sollte die werdende Mutter während der Schwangerschaft und vor der Empfängnis auf Rauchen, Alkoholkonsum und Drogen verzichten. Dies gibt zwar keine hundertprozentige Garantie dafür, dass das Kind keine solche Abweichung entwickelt, verringert aber die Wahrscheinlichkeit eines solchen Ergebnisses. Es wird außerdem empfohlen, dem Baby ausreichend Nahrung und Ruhe zu geben, den Kopf vor Überhitzung und Verletzungen zu schützen, bei ungewöhnlichen Symptomen umgehend einen Kinderarzt zu kontaktieren und bei einem Anfall, der nicht immer auf die Krankheit hinweist, nicht in Panik zu geraten.
Prognose
Die Prognose einer Erkrankung wie der fokalen Epilepsie hängt vollständig von der Lokalisation des betroffenen Bereichs und der Ätiologie der Erkrankung ab. Idiopathische Formen der Erkrankung lassen sich leicht medikamentös behandeln und verursachen keine Behandlungsschwierigkeiten. Intellektuelle und Verhaltensstörungen werden in diesem Fall nicht beobachtet. In der Adoleszenz können Anfälle einfach verschwinden.
Bei entsprechender Behandlung klingen die Anfälle bei der Hälfte der Patienten allmählich ab, und weitere 35 % stellen fest, dass die Anzahl der Anfälle deutlich zurückgegangen ist. Schwere psychische Störungen treten nur bei 10 % der Patienten auf, während 70 % der Patienten keine geistigen Behinderungen aufweisen. Eine chirurgische Behandlung garantiert eine nahezu 100-prozentige Linderung der Anfälle in naher oder ferner Zukunft.
Bei symptomatischer Epilepsie hängt die Prognose von der Pathologie ab, die die Anfälle verursacht. Frontale Epilepsie, die einen milderen Verlauf hat, ist am einfachsten zu behandeln. Die Prognose bei der Behandlung alkoholischer Epilepsie hängt stark davon ab, ob die Person auf Alkohol verzichten kann.
Generell erfordert die Behandlung jeder Form von Epilepsie den Verzicht auf stimulierende Getränke (alkoholische und koffeinhaltige Getränke), das Trinken großer Mengen sauberen Wassers und proteinreicher Lebensmittel: Nüsse, Hühnchen, Fisch, Vitaminpräparate und Gerichte mit einem hohen Gehalt an mehrfach ungesättigten Fettsäuren. Nachtschichtarbeit ist für Epileptiker ebenfalls unerwünscht.
Die Diagnose einer fokalen oder generalisierten Epilepsie berechtigt den Patienten zum Bezug einer Erwerbsminderungsrente. Jeder Epileptiker mit mittelschweren Anfällen kann eine Erwerbsminderungsrente der Gruppe 3 beantragen, die seine Arbeitsfähigkeit nicht einschränkt. Bei einfachen und komplexen Anfällen mit Bewusstseinsverlust (bei einer Pathologie mit sekundärer Generalisierung) und verminderten geistigen Fähigkeiten kann sogar eine Erwerbsminderungsrente der Gruppe 2 beantragt werden, da die Beschäftigungsmöglichkeiten in diesem Fall eingeschränkt sind.
Fokale Epilepsie ist eine mildere Erkrankung als die generalisierte Form, dennoch können epileptische Anfälle die Lebensqualität des Patienten etwas beeinträchtigen. Die Notwendigkeit der Medikamenteneinnahme, Anfälle mit Verletzungsrisiko, mögliche Komplikationen und misstrauische Blicke (und manchmal dumme, taktlose Fragen) von Menschen in der Umgebung, die den Anfall miterlebt haben, können die Einstellung des Patienten zu sich selbst und zum Leben im Allgemeinen beeinflussen. Daher hängt viel von den Angehörigen und Freunden des Epileptikers ab, die das Selbstvertrauen des Betroffenen stärken und ihn motivieren können, die Krankheit zu bekämpfen. Man sollte die Krankheit nicht als Todesurteil empfinden. Sie ist vielmehr eine Eigenschaft des Menschen und eine Prüfung seines Willens und Wunsches, ein gesundes, erfülltes Leben zu führen.

