Facharzt des Artikels
Neue Veröffentlichungen
Lumbalpunktion
Zuletzt überprüft: 04.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Unter einer Lumbalpunktion (Lumbalpunktion, Punktion des Subarachnoidalraums des Rückenmarks, Spinalpunktion, Lumbalpunktion) versteht man das Einführen einer Nadel in den Subarachnoidalraum des Rückenmarks zu diagnostischen oder therapeutischen Zwecken.
Die Lumbalpunktion ist eine der am häufigsten eingesetzten Untersuchungsmethoden in der Neurologie. In einigen Fällen (Infektionskrankheiten des Zentralnervensystems, Subarachnoidalblutung) basiert die Diagnose ausschließlich auf den Ergebnissen der Lumbalpunktion. Ihre Daten ergänzen das klinische Bild und bestätigen die Diagnose bei Polyneuropathien, Multipler Sklerose und Neuroleukämie. Es ist zu beachten, dass die flächendeckende Einführung bildgebender Verfahren die Anzahl diagnostischer Lumbalpunktionen stark reduziert hat. Die Punktion kann manchmal zu therapeutischen Zwecken zur intrathekalen Verabreichung von Antibiotika und Chemotherapeutika sowie zur Senkung des Hirndrucks bei benigner intrakranieller Hypertonie und normotensivem Hydrozephalus eingesetzt werden.
Das Gesamtvolumen der Zerebrospinalflüssigkeit bei Erwachsenen beträgt etwa 120 ml. Bei der Entnahme kleiner Mengen (10 bis 20 ml) zu diagnostischen Zwecken ist zu beachten, dass das tägliche Sekretionsvolumen 500 ml beträgt. Somit erfolgt fünfmal täglich eine vollständige Erneuerung der Zerebrospinalflüssigkeit.
Hinweise für das Verfahren
Eine Lumbalpunktion wird zu diagnostischen oder therapeutischen Zwecken durchgeführt.
- Zu diagnostischen Zwecken wird eine Punktion durchgeführt, um die Zerebrospinalflüssigkeit zu untersuchen. Bei der Analyse der Zerebrospinalflüssigkeit werden Farbe, Transparenz und Zellzusammensetzung bestimmt. Es ist möglich, die biochemische Zusammensetzung der Zerebrospinalflüssigkeit zu untersuchen und mikrobiologische Tests durchzuführen, einschließlich der Aussaat auf speziellen Medien. Bei einer Lumbalpunktion wird der Druck der Zerebrospinalflüssigkeit gemessen und die Durchgängigkeit des Subarachnoidalraums des Rückenmarks mittels Kompressionstests untersucht.
- Zu therapeutischen Zwecken wird eine Lumbalpunktion durchgeführt, um Liquor cerebrospinalis zu entnehmen und den Kreislauf der Liquor cerebrospinalis zu normalisieren, Zustände zu kontrollieren, die mit einem kommunizierenden Hydrozephalus einhergehen, sowie um den Liquor cerebrospinalis bei Meningitis unterschiedlicher Ätiologie zu desinfizieren und Medikamente (Antibiotika, Antiseptika, Zytostatika) zu verabreichen.
Es gibt absolute und relative Indikationen für die Lumbalpunktion.
- Absolute Indikationen: Verdacht auf eine Infektion des ZNS ( Meningitis, Enzephalitis, Ventrikulitis), onkologische Läsionen der Hirn- und Rückenmarkshäute, normotensiver Hydrozephalus; Diagnose eines Liquorlecks und Nachweis von Liquorfisteln durch Einbringen von Farbstoffen, fluoreszierenden und röntgendichten Substanzen in den Subarachnoidalraum; Diagnose einer Subarachnoidalblutung, wenn eine CT nicht möglich ist.
- Relative Indikationen: Fieber unbekannter Genese bei Kindern unter 2 Jahren, septische Gefäßembolie, demyelinisierende Prozesse, entzündliche Polyneuropathien, paraneoplastische Syndrome, systemischer Lupus erythematodes usw.
Technik Lumbalpunktion
Die Lumbalpunktion kann im Liegen oder Sitzen durchgeführt werden. Letztere Position wird heute nur noch selten angewendet. Üblicherweise erfolgt die Punktion in Seitenlage mit nach vorne geneigtem Kopf und angewinkelten Beinen an Hüft- und Kniegelenken. Der Rückenmarkskegel befindet sich bei einem gesunden Erwachsenen meist zwischen den Mittelabschnitten der Wirbel L1 und L2 . Der Duralsack endet meist auf Höhe S2 . Die Verbindungslinie der Beckenkämme schneidet den Dornfortsatz L4 bzw. den Raum zwischen den Dornfortsätzen L4 und L5 ( Jacobi-Linie).
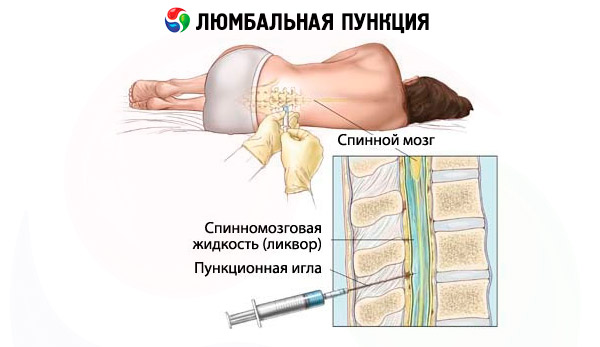
Bei Erwachsenen wird eine Lumbalpunktion normalerweise im Raum L3-L4 durchgeführt , bei Kindern sollte der Eingriff durch den Raum L4-L5 vorgenommen werden . Die Haut im Punktionsbereich wird mit einer antiseptischen Lösung behandelt, gefolgt von einer Lokalanästhesie durch intradermale, subkutane und entlang der Punktion verabreichtes Anästhetikum. Eine spezielle Nadel mit einem Dorn wird verwendet, um den Subarachnoidalraum in der Sagittalebene parallel zu den Dornfortsätzen (in einem leichten Winkel) zu punktieren. Die Abschrägung der Nadel sollte parallel zur Längsachse des Körpers ausgerichtet sein. Bei Abweichungen von der Mittellinie tritt normalerweise eine Knochenobstruktion auf. Wenn die Nadel durch die gelben Bänder und die harte Hirnhaut (Dura mater) tritt, wird häufig ein Gefühl der Insuffizienz festgestellt. Wenn ein solcher Orientierungspunkt fehlt, kann die Position der Nadel anhand des Auftretens von Liquor cerebrospinalis im Nadelpavillon überprüft werden; dazu muss der Dorn regelmäßig entfernt werden. Falls während des Einführens der Nadel der typische radikuläre Schmerz auftritt, muss der Vorgang sofort abgebrochen, die Nadel ausreichend weit entfernt und die Punktion mit leicht in Richtung des gegenüberliegenden Beins geneigter Nadel durchgeführt werden. Liegt die Nadel am Wirbelkörper an, muss sie 0,5 - 1 cm hochgezogen werden. Manchmal kann das Lumen der Nadel die Rückenmarkswurzel bedecken; in diesem Fall kann eine leichte Drehung der Nadel um ihre Achse und ihr Hochziehen um 2 - 3 mm helfen. Manchmal ist es, selbst wenn die Nadel in den Duralsack eindringt, wegen einer schweren Hypotonie der Gehirn-Rückenmarks-Flüssigkeit nicht möglich, Liquor zu gewinnen. In diesem Fall hilft es, das Kopfende anzuheben, den Patienten zum Husten aufzufordern und Kompressionstests durchzuführen. Bei mehreren Punktionen (insbesondere nach einer Chemotherapie ) entwickelt sich an der Punktionsstelle ein grober Verklebungsprozess. Sollte trotz Einhaltung aller Regeln kein Liquornachweis möglich sein, empfiehlt sich ein Punktionsversuch auf anderer Ebene. Seltene Gründe für die Unmöglichkeit einer Lumbalpunktion sind ein Tumor im Wirbelkanal und ein fortgeschrittener eitriger Prozess.
Messung des Liquordrucks und Kompressionstests
Unmittelbar nach dem Auftreten der Liquor cerebrospinalis im Nadelpavillon kann der Druck im Subarachnoidalraum gemessen werden, indem ein Kunststoffschlauch oder ein spezielles System an die Nadel angeschlossen wird. Der Patient sollte während der Druckmessung so entspannt wie möglich sein. Der normale Flüssigkeitsdruck im Sitzen beträgt 300 mm H2O, im Liegen 100–200 mm H2O. Indirekt kann das Druckniveau anhand der Abflussrate der Liquor cerebrospinalis abgeschätzt werden (60 Tropfen pro Minute entsprechen üblicherweise dem Normaldruck). Der Druck steigt bei entzündlichen Prozessen der Hirnhäute und Gefäßgeflechte sowie bei beeinträchtigtem Flüssigkeitsabfluss aufgrund von erhöhtem Druck im Venensystem (venöse Stauung). Liquorodynamische Tests werden verwendet, um die Durchgängigkeit der Subarachnoidalräume zu bestimmen.
- Queckenstedt-Test. Nach der Bestimmung des anfänglichen Liquordrucks werden die Drosselvenen maximal 10 Sekunden lang komprimiert. In diesem Fall steigt der Druck normalerweise um durchschnittlich 10–20 cm H2O an und normalisiert sich 10 Sekunden nach Beendigung der Kompression wieder.
- Beim Stukey-Test wird der Bauch zehn Sekunden lang mit der Faust im Nabelbereich zusammengedrückt. Dadurch entsteht eine Stauung im unteren Hohlvenensystem, wo Blut aus den thorakalen und lumbosakralen Abschnitten des Rückenmarks sowie den Epiduralvenen fließt. Normalerweise steigt der Druck ebenfalls an, allerdings langsamer und nicht so stark wie beim Queckenstedt-Test.
Blut in der Gehirn-Rückenmarks-Flüssigkeit
Blut in der Zerebrospinalflüssigkeit ist am typischsten für eine Subarachnoidalblutung. In manchen Fällen kann bei einer Lumbalpunktion ein Gefäß beschädigt werden und eine Beimischung von „Wanderblut“ erscheint in der Zerebrospinalflüssigkeit. Bei starken Blutungen und wenn es nicht möglich ist, Zerebrospinalflüssigkeit zu gewinnen, muss die Richtung geändert oder eine andere Ebene punktiert werden. Bei der Gewinnung von Zerebrospinalflüssigkeit mit Blut muss eine Differentialdiagnose zwischen einer Subarachnoidalblutung und einer Beimischung von „Wanderblut“ durchgeführt werden. Zu diesem Zweck wird die Zerebrospinalflüssigkeit in drei Reagenzgläsern gesammelt. Im Falle einer Subarachnoidalblutung ist die Zerebrospinalflüssigkeit in allen drei Reagenzgläsern nahezu gleich gefärbt. Im Falle einer traumatischen Punktion klärt sich die Zerebrospinalflüssigkeit vom ersten bis zum dritten Reagenzglas allmählich. Eine weitere Methode ist die Beurteilung der Farbe des Überstands: Gelbe Zerebrospinalflüssigkeit (xanthochrom) ist ein sicheres Zeichen für eine Blutung. Xanthochromie tritt innerhalb von 2–4 Stunden nach einer Subarachnoidalblutung auf (Folge des Hämoglobinabbaus aus zerstörten roten Blutkörperchen). Eine kleine Subarachnoidalblutung kann optisch schwer von entzündlichen Veränderungen zu unterscheiden sein. In diesem Fall sollten die Laborergebnisse abgewartet werden. In seltenen Fällen kann Xanthochromie eine Folge einer Hyperbilirubinämie sein.
Kontraindikationen für das Verfahren
Bei volumetrischer Hirnformation, okklusivem Hydrozephalus, Anzeichen eines schweren Hirnödems und intrakranieller Hypertonie besteht das Risiko einer axialen Verkeilung während der Lumbalpunktion. Diese Wahrscheinlichkeit steigt bei Verwendung dicker Nadeln und Entnahme großer Mengen Liquor cerebrospinalis. Unter diesen Bedingungen wird eine Lumbalpunktion nur in äußerst dringenden Fällen durchgeführt, und die Menge der entnommenen Liquor cerebrospinalis sollte minimal sein. Wenn während der Punktion Symptome einer Verkeilung auftreten (derzeit eine äußerst seltene Situation), wird eine dringende endolumbale Verabreichung der erforderlichen Flüssigkeitsmenge empfohlen. Andere Kontraindikationen für eine Lumbalpunktion gelten nicht als so absolut. Dazu gehören infektiöse Prozesse im lumbosakralen Bereich, Blutgerinnungsstörungen, die Einnahme von Antikoagulanzien und Thrombozytenaggregationshemmern (Risiko einer epiduralen oder subduralen Blutung mit sekundärer Kompression des Rückenmarks). Vorsicht bei der Durchführung einer Lumbalpunktion (Entnahme einer minimalen Menge an Liquor) ist geboten, wenn der Verdacht auf eine Blutung aus einem geplatzten Aneurysma der Hirngefäße (Gefahr einer erneuten Ruptur) und eine Blockade des Subarachnoidalraums des Rückenmarks (Gefahr der Entstehung oder Verschlimmerung neurologischer Defizite) besteht.
 [ 9 ]
[ 9 ]
Normale Leistung
Für eine Standarduntersuchung wird Zerebrospinalflüssigkeit in drei Reagenzgläsern entnommen: für eine allgemeine, biochemische und mikrobiologische Analyse.
Die klinische Standardanalyse der Zerebrospinalflüssigkeit umfasst die Beurteilung von Dichte, pH-Wert, Farbe und Transparenz der Zerebrospinalflüssigkeit vor und nach der Zentrifugation, die Beurteilung der Gesamtzytose (normalerweise nicht mehr als 5 Zellen pro 1 μl) und die Bestimmung des Proteingehalts. Je nach Bedarf und Möglichkeiten des Labors werden auch die Anzahl von Lymphozyten, Eosinophilen, Neutrophilen, Makrophagen, veränderten Zellen, Polyblasten, Plasmazellen, Arachnoendothelzellen, Epidermiszellen, Körnerballen und Tumorzellen untersucht.
Die relative Dichte der Zerebrospinalflüssigkeit beträgt normalerweise 1,005–1,008. Sie ist bei entzündlichen Prozessen erhöht und bei übermäßiger Flüssigkeitsbildung verringert. Der pH-Wert beträgt normalerweise 7,35–7,8. Er verringert sich bei Meningitis, Enzephalitis, Lähmungen, verstärkten Lähmungen (vor der Behandlung), Syphilis des Gehirns, Epilepsie und chronischem Alkoholismus.
Eine Gelbfärbung der Zerebrospinalflüssigkeit ist bei hohem Proteingehalt, vorangegangener Subarachnoidalblutung und Hyperbilirubinämie möglich. Bei Melanommetastasen und Gelbsucht kann die Zerebrospinalflüssigkeit dunkel sein. Eine signifikante neutrophile Zytose ist charakteristisch für eine bakterielle Infektion, eine lymphatische Zytose für virale und chronische Erkrankungen. Eosinophile sind charakteristisch für parasitäre Erkrankungen. Bei 200–300 Leukozyten in 1 μl trübt sich die Zerebrospinalflüssigkeit. Um eine durch eine Subarachnoidalblutung verursachte Leukozytose zu differenzieren, ist es notwendig, die Leukozyten zu zählen, wobei zu berücksichtigen ist, dass im Blut etwa 1 Leukozyten auf 700 Erythrozyten kommt. Der Proteingehalt überschreitet normalerweise nicht 0,45 g/l und steigt bei Meningitis, Enzephalitis, Rückenmarks- und Hirntumoren, verschiedenen Formen des Hydrozephalus, Subarachnoidalraumblock des Rückenmarks, Karzinomatose, Neurosyphilis, GBS und entzündlichen Erkrankungen an. Kolloidale Reaktionen spielen ebenfalls eine bedeutende Rolle – die Lange-Reaktion („Goldene Reaktion“), die kolloidale Mastix-Reaktion, die Takata-Ara-Reaktion usw.
Bei der biochemischen Analyse der Zerebrospinalflüssigkeit werden der Glukosegehalt (normalerweise im Bereich von 2,2–3,9 mmol/l) und das Laktat (normalerweise im Bereich von 1,1–2,4 mmol/l) bestimmt. Bei der Beurteilung ist zu berücksichtigen, dass der Glukosegehalt der Zerebrospinalflüssigkeit von der Blutzuckerkonzentration abhängt (40–60 % dieses Wertes). Ein verminderter Glukosegehalt ist ein häufiges Symptom einer Meningitis unterschiedlicher Ätiologie (meist bakterieller Herkunft, einschließlich Tuberkulose). Ein Anstieg der Glukosekonzentration in der Zerebrospinalflüssigkeit ist bei ischämischem und hämorrhagischem Schlaganfall möglich.
Ein erniedrigter Chloridgehalt im Liquor cerebrospinalis ist charakteristisch für Meningitis, insbesondere Tuberkulose, Neurosyphilis, Brucellose, ein erhöhter für Hirntumore, Hirnabszesse und Echinokokkose.
Im mikrobiologischen Labor kann ein Abstrich oder Sediment der Zerebrospinalflüssigkeit je nach vermuteter Ätiologie des Erregers gefärbt werden: nach Gram – bei Verdacht auf eine bakterielle Infektion, auf säurefeste Mikroorganismen – bei Verdacht auf Tuberkulose, mit Tusche – bei Verdacht auf eine Pilzinfektion. Zerebrospinalflüssigkeitskulturen werden auf speziellen Medien durchgeführt, darunter auch Medien, die Antibiotika absorbieren (bei massiver Antibiotikatherapie).
Es gibt eine große Anzahl von Tests zur Identifizierung bestimmter Krankheiten, wie zum Beispiel die Wasserman-Reaktion, RIF und RIBT zum Ausschluss von Neurosyphilis, Tests auf verschiedene Antigene zur Typisierung von Tumorantigenen, Bestimmung von Antikörpern gegen verschiedene Viren usw. Bei der bakteriologischen Untersuchung können Meningokokken, Pneumokokken, Haemophilus influenzae, Streptokokken, Staphylokokken, Listerien und Mycobacterium tuberculosis identifiziert werden. Bakteriologische Untersuchungen der Zerebrospinalflüssigkeit zielen darauf ab, Erreger verschiedener Infektionen zu identifizieren: Kokkengruppe (Meningo-, Pneumo-, Staphylo- und Streptokokken) bei Meningitis und Hirnabszessen, blasses Treponema – bei Neurosyphilis, Mycobacterium tuberculosis – bei tuberkulöser Meningitis, Toxoplasma – bei Toxoplasmose, Zystizerkosebläschen – bei Zystizerkose. Virologische Untersuchungen der Zerebrospinalflüssigkeit zielen darauf ab, die virale Ätiologie der Erkrankung (einige Formen der Enzephalitis) festzustellen.
Komplikationen nach dem Eingriff
Das Gesamtrisiko für Komplikationen wird auf 0,1–0,5 % geschätzt. Zu den möglichen Komplikationen zählen die folgenden:
- Axiale Keilbildung:
- akutes Verkeilen während der Punktion bei intrakranieller Hypertonie;
- chronische Verkeiltheit als Folge wiederholter Lumbalpunktionen;
- Meningismus.
- Infektiöse Komplikationen.
- Normalerweise verschwinden die Kopfschmerzen im Liegen.
- Hämorrhagische Komplikationen, normalerweise verbunden mit Blutgerinnungsstörungen.
- Epidermoidzysten als Folge der Verwendung minderwertiger Nadeln oder Nadeln ohne Mandrin.
- Schäden an den Wurzeln (mögliche Entwicklung eines anhaltenden Schmerzsyndroms).
- Schädigung der Bandscheibe mit Ausbildung eines Bandscheibenvorfalls.
Die Verabreichung von Kontrastmitteln, Anästhetika, Chemotherapeutika und antibakteriellen Substanzen in den Subarachnoidalraum kann eine meningeale Reaktion auslösen. Sie ist gekennzeichnet durch einen Anstieg der Zytose auf bis zu 1000 Zellen am ersten Tag, einen Anstieg des Proteingehalts bei normalem Glukosegehalt und sterile Keimbildung. Diese Reaktion bildet sich in der Regel schnell zurück, kann aber in seltenen Fällen zu Arachnoiditis, Radikulitis oder Myelitis führen.
 [ 15 ]
[ 15 ]

