Facharzt des Artikels
Neue Veröffentlichungen
Ursachen, Symptome und Diagnose der Anovulation
Zuletzt überprüft: 12.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Sobald der Körper eines Mädchens bereit für die Mutterschaft ist, beginnt ihre Periode. Etwa in der Mitte des Menstruationszyklus reift jeden Monat eine befruchtungsbereite Eizelle heran und verlässt den Eierstock. Dieser Vorgang wird Eisprung genannt und dauert nur eine Viertelstunde. Innerhalb der nächsten 24 Stunden nach der Freisetzung kann die Eizelle befruchtet werden und neues Leben kann beginnen. Eine Funktionsstörung des Eierstocks, die auf eine Verletzung der Reifung des Follikels und der darin enthaltenen Eizelle oder ihrer Freisetzung zum richtigen Zeitpunkt zurückzuführen ist, wird als Anovulation bezeichnet. Idealerweise sollte eine Frau im gebärfähigen Alter vom Zeitpunkt der Pubertät bis zur Menopause bereit sein, ein Kind zu empfangen, auszutragen und zu gebären. Die Realität sieht jedoch etwas anders aus.
Ursachen ausbleibender Eisprung
Bei praktisch gesunden Frauen können anovulatorische Zyklen, bei denen keine Eizelle freigesetzt wird, mehrmals im Jahr auftreten. Sie werden durch hormonelle Störungen verursacht, da der Eisprungprozess durch Hormone gesteuert wird. Die Ursachen für die Anovulation bei einem (anfänglich) normalen Hormonspiegel liegen in seinen vorübergehenden, manchmal recht erheblichen Schwankungen, die durch Funktionsstörungen des Hypothalamus-Hypophysen-Ovarialsystems in Verbindung mit nervlicher und körperlicher Überanstrengung verursacht werden; Essstörungen (Anorexie, Bulimie, Einhaltung strenger Diäten); Medikamenteneinnahme; Folgen akuter und Rückfälle chronischer Erkrankungen; ein starker Klimawechsel; Umstrukturierung des Fortpflanzungssystems und dessen Übergang in eine neue Phase. Solche Phasen umfassen: Pubertät (Entwicklung der Fruchtbarkeit); Wochenbett (Stillzeit); Prämenopause (Nachlassen der Fruchtbarkeit). Das Ausbleiben des Eisprungs aus vorübergehenden Gründen ist physiologisch und erfordert keine Behandlung.
Die durch orale Kontrazeptiva verursachte Anovulation bedarf einer gesonderten Diskussion. Ihre Wirkung beruht auf der Störung natürlicher Prozesse, die Hypothalamus, Hypophyse und Eierstöcke verbinden. Bei den meisten Frauen stellt sich die Fruchtbarkeit nach dem Absetzen der Antibabypille problemlos wieder ein, aber nicht bei allen. Dies ist sehr individuell.
Pathologische (chronische) Anovulation ist ein regelmäßiges Ausbleiben des Eisprungs. Die Hauptursache ist ein hormonelles Ungleichgewicht aufgrund einer Funktionsstörung der Eierstöcke. Eine Ovulationsstörung tritt am häufigsten bei Frauen mit polyzystischem Ovarialsyndrom auf. Eine vorzeitige Ovarialdystrophie, ein Überschuss oder Mangel an Östrogenen, follikelstimulierendem Hormon und Luteotropin sowie eine Verletzung ihres Verhältnisses können den Mechanismus der Eisprungentwicklung beeinträchtigen. Die sklerozystische Ovarialerkrankung, die als Komplikation der polyzystischen Erkrankung oder Dystrophie gilt, besteht aus der Bildung mehrerer kleiner unreifer Zysten mit einer dichten Membran.
Eine Anovulation aufgrund von Progesteronmangel wirft jedoch Fragen auf. Schließlich kann von einem Progesteronmangel nur in der zweiten Zyklusphase gesprochen werden, wenn der Eisprung bereits stattgefunden hat. Wenn kein Eisprung stattgefunden hat, sind niedrige Progesteronwerte völlig normal. Eine unzureichende Progesteronproduktion wird meist im Zusammenhang mit Menstruationszyklusstörungen und der Reifung der Geschlechtszellen aufgrund einer Funktionsstörung der Eierstöcke in Betracht gezogen. Ein isolierter Progesteronmangel kommt fast nie vor, daher steht die Progesterontherapie in der Kritik und wird nicht von allen Ärzten, zumindest nicht von der breiten Masse, anerkannt.
Risikofaktoren
Risikofaktoren für eine Ovulationsstörung sind angeborene Pathologien der Geschlechtsorgane und ihrer Entwicklung; Nebennierenhyperplasie; ein Überschuss an Prolaktin oder Androgenen; eine Vorgeschichte akuter und chronischer Entzündungsprozesse der Beckenorgane (vor allem Endometritis und Endometriose ); sexuell übertragbare Infektionen; Funktionsstörungen der Schilddrüse; chronische Fettleibigkeit oder Dystrophie; schlechte Angewohnheiten; auch der Einfluss von Autoimmunprozessen ist möglich.
Pathogenese
Pathogenetische Zusammenhänge bei der Störung des Eisprungprozesses sind die oben genannten Ursachen, die das hormonelle Gleichgewicht stören, was zu einer Störung der ersten Phase des Eisprungzyklus in jedem Stadium führt – der Reifung oder Freisetzung der Eizelle aus dem dominanten Follikel.
Das polyzystische Ovarialsyndrom spielt eine wichtige Rolle in der Pathogenese der Anovulation. Dabei sind die hypothalamisch-hypophysären und ovariellen Ovulationsmechanismen gestört. In der Pathogenese der Sklerozystose wird als Komplikation auch eine Überproduktion von Folliotropin berücksichtigt, die zu einer Funktionsstörung der Eierstöcke und zur Bildung von Zysten beiträgt, die mit einer dichten Membran anstelle von Follikeln bedeckt sind, was den Eisprung unmöglich macht. Auch ein Luteotropinmangel wird berücksichtigt.
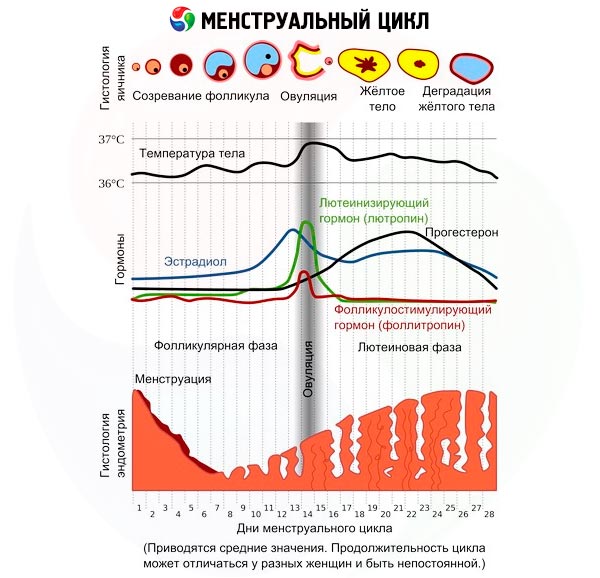
Eine andere Hypothese sieht die Hauptursachen in der Hyperaktivität der Nebennierenrinde, Störungen der Steroidsekretion und einem Östrogenmangel, der den Prozess der Follikelreifung stört und zur Entwicklung des Androgenitalsyndroms, Anovulation und Amenorrhoe führt.
Die Phase der Fruchtbarkeitsentwicklung ist durch Anovulation gekennzeichnet, die durch einen Mangel an Luteotropin verursacht wird. Die Produktion von Luteotropin nimmt zu und erreicht im Alter von 15 bis 16 Jahren Spitzenwerte. Der umgekehrte Prozess – eine Abnahme der für den Eisprung notwendigen Hormonsynthese – tritt ein, wenn die Fähigkeit, Kinder zu bekommen, nachlässt (Klimakterium).
Bei Hypothalamus-Hypophysen-Erkrankungen mit einem Überschuss an Prolaktin ist die Anovulation eine Folge der hemmenden Wirkung seiner um ein Vielfaches höheren Menge als normal direkt auf die Eierstöcke, auf die Hypophysenfunktion der Luteotropinproduktion (sie erreicht nicht den für den Eisprung erforderlichen Höchstwert) und auf die hypothalamische Funktion der Synthese des Gonadotropin-Releasing-Hormons.
Neubildungen der Hypothalamuslokalisation und anderer Neuroprozesse im Hypothalamus, Hunger und eine starke Abnahme des Körpergewichts können selbst bei normalen Prolaktinspiegeln eine Verringerung oder sogar ein vollständiges Aufhören der Produktion von Gonadotropin-Releasing-Hormonen hervorrufen.
Eine Folge eines chirurgischen Eingriffs bei Hypophysenadenom sowie einer Strahlentherapie kann das Ausbleiben des Eisprungs aufgrund eines starken Abfalls des gonadotropen Hormonspiegels sein. Dies wird auch durch eine übermäßige Sekretion von Androgenen begünstigt.
Eine Anovulation kann mit dem Ausbleiben der Menstruation oder Gebärmutterblutung einhergehen, viel häufiger haben Frauen jedoch einen einphasigen (anovulatorischen) Monatszyklus, der mit menstruationsähnlichen Blutungen endet. Das Ausbleiben beeinträchtigt die Ovulationsphase, während die Sekretionsphase und die Entwicklung des Gelbkörpers überhaupt nicht stattfinden. Fast der gesamte einphasige Zyklus besteht aus einer Proliferation von Endometriumzellen, gefolgt von deren Nekrose und Abstoßung. Im Verlauf treten in den Eierstöcken in Art und Dauer völlig unterschiedliche Stadien der Entwicklung und Regression des Follikels auf.
Anovulation ist eher durch Hyperöstrogenismus während des gesamten Zyklus gekennzeichnet, ohne dass sich die Progesteronexposition in der zweiten Phase des normalen Zyklus ändert. Obwohl manchmal der Östrogenspiegel reduziert ist, beeinflusst dies die Art der Veränderungen im Endometrium - von hypo- bis hyperplastisch, begleitet vom Wachstum von Drüsenpolypen.
Blutungen am Ende eines anovulatorischen Zyklus werden durch die Regression unreifer Follikel erklärt, die üblicherweise mit einem Rückgang des Östrogenspiegels einhergeht. Die funktionelle Schicht des Endometriums erfährt destruktive Veränderungen – die Gefäßdurchlässigkeit nimmt zu, es treten Ergüsse, Hämatome und Gewebenekrosen auf. Die oberflächliche Schicht des Endometriums wird abgestoßen, was zu Blutungen führt. Geschieht dies nicht, kommt es aufgrund der Migration von Erythrozyten durch die Gefäßmembranen zu diapedetischen Blutungen.
Jeder dritte Fall weiblicher Unfruchtbarkeit ist laut Statistik auf das Ausbleiben des Eisprungs zurückzuführen. Gynäkologen wiederum nennen das polyzystische Ovarialsyndrom die Hauptursache für diese Funktionsstörung, die bei höchstens jeder zehnten Frau im gebärfähigen Alter diagnostiziert wird. Gleichzeitig werden bei Ultraschalluntersuchungen der Eierstöcke von Frauen im gebärfähigen Alter doppelt so häufig äußere Anzeichen einer polyzystischen Erkrankung festgestellt. Das dem polyzystischen Ovarialsyndrom entsprechende Krankheitsbild findet sich jedoch nicht bei jedem.
Bei drei bis fünf Prozent der gynäkologischen Erkrankungen wird eine sklerozystische Ovarialerkrankung diagnostiziert, und ein Drittel der Fälle geht mit anhaltender Unfruchtbarkeit einher.
Symptome ausbleibender Eisprung
Frauen erfahren im Allgemeinen vom Ausbleiben des Eisprungs, wenn ihr Wunsch, Mutter zu werden, nicht in Erfüllung geht. Nach mehreren erfolglosen Versuchen, schwanger zu werden, gehen die meisten Frauen zum Arzt, um herauszufinden, was mit ihnen los ist. Daher ist das Hauptsymptom der Anovulation die Unfähigkeit, schwanger zu werden. Manchmal wird während der Anovulation eine Amenorrhoe beobachtet (nach starken Emotionen, regelmäßiger anstrengender körperlicher Betätigung, strengen Diäten und Fasten). Die meisten Frauen haben jedoch während der Anovulation weiterhin ihre Periode oder besser gesagt Blutungen, die die Frau für eine Menstruation hält, da der Unterschied weder in der Häufigkeit noch in der Menge (Blutverlust) oder der Qualität (Wohlbefinden der Frau während dieser Zeit) spürbar ist. Eine Anovulation mit regelmäßigen Perioden ist überhaupt nicht ungewöhnlich, sondern sogar die Norm.
Eine Gebärmutterblutung verläuft nicht immer regelmäßig, Frauen interpretieren dies jedoch als Veränderung der Zykluslänge und suchen in der Regel nicht sofort einen Arzt auf.
Hyperöstrogenismus ist durch starke und anhaltende Blutungen gekennzeichnet. Die Folge kann die Entwicklung einer Anämie sein, begleitet von den damit verbundenen Symptomen – Schwäche, schnelle Ermüdung, Schwindel, Kurzatmigkeit, blasse Haut, trockene und brüchige Haare und Nägel.
Östrogenmangel (Hypoöstrogenismus) ist durch geringen monatlichen Ausfluss und dessen kurze Dauer gekennzeichnet. Es kann Amenorrhoe auftreten, was auf eine Sklerozystose hinweisen kann. In diesem Fall zeigt der Ultraschall vergrößerte oder faltige Eierstöcke, die zwangsläufig mit knotigen Gebilden mit zystischen Konturen bedeckt sind. Männlicher Haarwuchs, Unterentwicklung der Gebärmutter und der Brustdrüsen sowie Übergewicht können auftreten. Das Vorhandensein aller Symptome ist nicht notwendig. Symptome von allgemeinem Unwohlsein können auftreten – Schlafstörungen, Libidoverlust, Kopfschmerzen, Schwäche, Lethargie, Müdigkeit.
Die ersten Anzeichen einer Anovulation sind nicht sehr offensichtlich. Das auffälligste davon ist das Ausbleiben der Menstruation, das selten auftritt. Symptome wie Unregelmäßigkeit, veränderte Ausflussmenge (Oligomenorrhoe), das Ausbleiben der üblichen Anzeichen einer bevorstehenden Menstruation (prämenstruelles Syndrom) oder deren deutliche Abnahme sowie das Ausbleiben eines Anstiegs der Basaltemperatur in der vermeintlichen zweiten Zyklusphase sollten Sie jedoch alarmieren.
Zu den alarmierenden Symptomen können Hirsutismus (übermäßiges Wachstum androgenabhängiger Haare), erhebliche Veränderungen des Körpergewichts innerhalb kurzer Zeit, leichter Ausfluss aus den Brustwarzen (Hyperprolaktinämie) und plötzliche Stimmungsschwankungen gehören.
Manchmal müssen Sie sehr aufmerksam auf sich und Ihren Körper achten, um Probleme mit Ihrem monatlichen Eisprungzyklus zu bemerken und rechtzeitig ärztliche Hilfe zu suchen, anstatt erst in einem fortgeschrittenen Stadium.
Je nach Ursache werden folgende Arten der Anovulation unterschieden: physiologische und pathologische Anovulation. Die erste umfasst Phasen der Fruchtbarkeitsumstrukturierung – Adoleszenz, postpartale Phase und die Phase ihres Nachlassens.
Anovulatorische Zyklen können bei jeder Frau in Zeiten hohen Stresses auftreten, beispielsweise aufgrund von Ernährungsproblemen, akuten Erkrankungen oder der Verschlimmerung chronischer Erkrankungen. Oftmals werden sie einfach nicht bemerkt. Manchmal, wenn die Ursachen schwerwiegend und langfristig sind, kann die Menstruation ausbleiben oder sich ihre Häufigkeit und Intensität ändern. Wenn der Stressfaktor für den Körper beseitigt ist, normalisiert sich der Zustand der Frau in der Regel.
Bei einer pathologischen Anovulation bleibt die zweite Phase des Menstruationszyklus regelmäßig aus. Chronische Anovulation geht zwangsläufig mit anhaltender Unfruchtbarkeit einher und wird oft gerade bei dem Versuch festgestellt, die Mutterfunktion zu erfüllen. Ausgeprägte Symptome sind für die chronische Form des fehlenden Eisprungs untypisch, die monatliche Blutung ist in der Regel regelmäßig. Diese Pathologie lässt sich vor allem durch Messung der Basaltemperatur erkennen. Eine pathologische Anovulation ist bei Kinderwunsch behandlungspflichtig.
Komplikationen und Konsequenzen
Das regelmäßige Ausbleiben des Eisprungs kann zu einer Verschlechterung des Hormongleichgewichts und einer Störung der Eierstockfunktion führen, selbst wenn die Anovulation andere Gründe hatte, da die gesamte Hypothalamus-Hypophysen-Eierstock-Achse an diesem Prozess beteiligt ist.
Chronische Anovulation mit Hyperöstrogenismus führt zu starken Gebärmutterblutungen, die zu Hämatopoesestörungen und Anämie führen. Die Verweigerung einer Behandlung führt in der Regel zu anhaltender Unfruchtbarkeit.
Diagnose ausbleibender Eisprung
Um zu Hause festzustellen, ob der Eisprung normal ist, gibt es zwei Möglichkeiten: die Messung und Aufzeichnung der Basaltemperatur über mehrere Menstruationszyklen hinweg oder einen in der Apotheke erhältlichen Express-Ovulationstest.
Das Temperaturdiagramm des anovulatorischen Zyklus hat die Form einer monotonen Kurve, seltener einer gestrichelten Linie, alle Diagrammindikatoren überschreiten 37 °C nicht.
Der Schnelltest erfasst den Spitzengehalt an Luteotropin im Urin vor dem Eisprung; wenn kein Eisprung stattfindet, gibt es keinen Sprung dieses Indikators.
Bei Verdacht auf eine Ovulationsstörung ist eine gründliche diagnostische Untersuchung durch einen Facharzt erforderlich. Allen Patientinnen mit Anovulation wird eine medizinische und genetische Beratung empfohlen; manchmal ist auch eine endokrinologische Beratung erforderlich.
Um den allgemeinen Gesundheitszustand einer Frau zu ermitteln, werden neben dem üblichen Arztgespräch und den klassischen klinischen Tests auch spezielle Tests verordnet, die einen Eindruck vom Hormonstatus einer Frau vermitteln.
Den genauesten Aufschluss über das Ausmaß und die Art der Ovulationsstörung erhält man durch die Serumspiegel von Prolaktin und gonadotropen Hormonen ( follikelstimulierende und luteinisierende Hormone).
Erhöhte Prolaktinwerte im Serum erfordern eine Konsultation mit einem Endokrinologen und eine Blutuntersuchung auf die Plasmakonzentrationen von TSH, T4 und T3 (Schilddrüsenhormone).
Bei einer Störung der koordinierten Arbeit von Hypothalamus und Hypophyse und einem normalen Prolaktingehalt können die Serumspiegel des follikelstimulierenden Hormons, Luteotropins und Estradiols normal (normogonadotrope Anovulation) oder erniedrigt (hypogonadotrope Anovulation) sein.
Bei einer ovariellen Anovulation liegt der Follitropinspiegel deutlich (vier- bis fünfmal oder mehr) über dem Normalwert. Die Annahme eines solchen Ursprungs der Anovulation erfordert die Durchführung minimalinvasiver Diagnostik – eine laparoskopische Eierstockbiopsie sowie immunologische Tests zum Nachweis von Autoantikörpern gegen Eierstockgewebe.
Ein Anstieg der Serumkonzentration von Luteotropin, insbesondere des Verhältnisses seines Spiegels zum Gehalt an follikelstimulierendem Hormon, gestützt durch entsprechende Symptome, weist auf das Vorliegen eines polyzystischen Ovarialsyndroms hin.
Eine Ovulationsstörung wird durch niedrige Serum-Progesteronspiegel in der zweiten Phase des Zyklus angezeigt (wenn diese zweite Phase abhängig vom individuellen Zyklus und nicht nach dem Standardschema am 21. Tag bestimmt wird) sowie durch das Fehlen von sekretorischen Veränderungen, die als Ergebnis einer diagnostischen Kürettage (Ausschabung des Endometriums) auftreten.
Der Östradiolspiegel im Serum kann deutlich erniedrigt (Oligomenorrhoe) oder bei regelmäßigen anovulatorischen Zyklen normal sein.
Der Progesterontest wird als Alternative zur vorherigen Analyse verwendet: Die Reaktion des Körpers auf die intramuskuläre Injektion von Progesteron über sieben bis zehn Tage kann eine ausreichende Sättigung mit Östrogenen bestätigen (innerhalb von zwei bis fünf Tagen nach dem Kurs treten menstruationsähnliche Blutungen in der Gebärmutter auf) und eine unzureichende - das Ergebnis ist negativ.
Der Androgenstatus des Patienten wird beurteilt und im Falle erhöhter Werte männlicher Sexualhormone wird ein Dexamethason-Test verordnet, um die Ursache des Hyperandrogenismus zu klären.
Zur Überprüfung auf sexuell übertragbare Infektionen kann auch ein PCR-Test durchgeführt werden.
Von den Hardwareuntersuchungen wird der Patientin zunächst eine Ultraschalluntersuchung zur Anovulation verschrieben. Während einer Ultraschalluntersuchung ist das Fehlen eines dominanten Follikels auf dem Computermonitor sichtbar. Beim polyzystischen Ovarialsyndrom reifen mehr Follikel gleichzeitig als nötig, es ist unmöglich, den dominanten Follikel zu isolieren, und sie reifen nicht vollständig, sondern verwandeln sich in Zysten, die am Eierstock „wachsen“. Der Ultraschallspezialist sieht ein ähnliches Bild bei multifollikulären Eierstöcken. Die Differenzierung erfolgt anhand hormoneller Hintergrundtests.
Weitere instrumentelle Diagnostik kann erforderlich sein – Ultraschall und Röntgen der Brustdrüsen, Tomographie des Gehirns, Untersuchung der Schilddrüse.
Differenzialdiagnose
Basierend auf den Untersuchungsergebnissen wird eine Differentialdiagnose durchgeführt. Die genaue Ursache der Anovulation wird durch die Methode der Datenanalyse und des Ausschlusses bestimmt. Neoplasien, insbesondere der Hypophyse, werden ausgeschlossen.
Wen kann ich kontaktieren?
Behandlung ausbleibender Eisprung
Eine Ovulationsstörung, die aufgrund hoher körperlicher Aktivität auftritt, erfordert keine hormonelle Behandlung. Mit einer Verringerung der Trainingsintensität und einer Dosierung der Belastung verschwindet die Anovulation von selbst.
Verhütung
Um die Entwicklung von Anovulation zu verhindern, spielt die Aufklärung von Teenagerinnen über ihre pragmatische Einstellung zur Gesundheit eine große Rolle: das Verständnis für die Notwendigkeit vernünftiger körperlicher Aktivität, eines optimalen Arbeits- und Ruheplans und rechtzeitiger Arztbesuche bei Symptomen von Problemen im sexuellen Bereich. Sie werden mit Methoden zur Vorbeugung sexuell übertragbarer Infektionen, zur Minimierung von Stress und zur Notwendigkeit einer angemessenen Ernährung vertraut gemacht.
Die Ernährung einer Frau im gebärfähigen Alter sollte zu zwei Dritteln aus pflanzlichen Produkten bestehen – Gemüse, Obst, Hülsenfrüchten und Getreide. Ein Drittel sollte aus Proteinprodukten bestehen – Fleisch, Fisch und Milchprodukten. Östrogenmangel ist mit einem Mangel an Zink und Kupfer im Körper verbunden. Daher muss die Ernährung Eier, Leber, Meeresfrüchte, Kleie und Vollkornbrot sowie grünes Blattgemüse (roh) enthalten.
 [ 21 ]
[ 21 ]
Prognose
Die Medizin verfügt heute über ausreichende Ressourcen, um Frauen mit Störungen des Eisprungzyklus zu helfen. Anovulation ist kein Todesurteil, aber bevor diese Pathologie mit einer Hormontherapie behandelt wird, ist eine gründliche Untersuchung und der Versuch sanfterer Methoden wie Yoga erforderlich.

