Facharzt des Artikels
Neue Veröffentlichungen
Waldenström-B-Zell-Lymphoplasmazytisches Lymphom
Zuletzt überprüft: 12.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
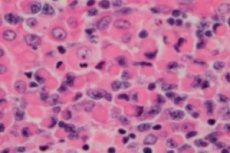
Das lymphoplasmozytische Lymphom oder Morbus Waldenström ist eine maligne lymphoproliferative (immunproliferative) Erkrankung und eine zelluläre Neubildung kleiner B-Lymphozyten – B-Zellen, die die Schutzfunktionen des Lymphsystems und die humorale Immunität des Körpers gewährleisten. Die Diagnose sollte erst nach Ausschluss aller anderen kleinzelligen B-Zell-Lymphome gestellt werden. Der Morbus Waldenström wurde 1944 von Jan G. Waldenstrom beschrieben, der bei zwei Patienten ungewöhnliche Manifestationen von lymphadenopathischen Blutungen, Anämie, erhöhter Blutsenkungsgeschwindigkeit, Hyperviskosität und Hypergammaglobulinämie beschrieb. [ 1 ], [ 2 ]
Epidemiologie
Bei diesem Lymphomtyp handelt es sich um eine seltene, langsam fortschreitende hämatologische Erkrankung. Klinische Statistiken schätzen die Erkennungsrate in dieser Krankheitsgruppe auf etwa 2 %. Darüber hinaus sind die männlichen wie weiblichen Patienten fast doppelt so häufig betroffen.
Laut einigen Daten liegt die jährliche Inzidenz von lymphoplasmozytischem Lymphom in europäischen Ländern bei einem von 102.000 Menschen und in den USA bei einem von 260.000. [ 3 ]
Ursachen Lymphoplasmazytisches Lymphom
Bis heute ist die Ätiologie der meisten onkologischen Erkrankungen unbekannt, doch die Forschung zu den genetischen Grundlagen einiger dieser Erkrankungen geht weiter. Bei der Untersuchung der Ursachen maligner Plasmazellerkrankungen, einschließlich des B-Zell-lymphoplasmazytischen Lymphoms (Morbus Waldenström), haben Forscher einen Zusammenhang zwischen der pathologischen Proliferation (Zellteilung) von B- Lymphozyten in einem späten Stadium ihrer Differenzierung und dem Vorhandensein bestimmter molekulargenetischer Störungen entdeckt, die grundlegende Zellfunktionen verändern.
Bei Patienten mit Morbus Waldenström wurden Veränderungen in einigen Genen festgestellt – somatische Mutationen, das heißt, sie betreffen nur Gewebe mit Schäden an den Genen einer separaten klonalen Zellpopulation und bilden Varianten ihres Genoms, die zu zyklischen und strukturellen Störungen auf zellulärer Ebene führen.
Zunächst handelt es sich um somatische Mutationen des MYD88 (L265P)-Gens und des CXCR4-Gens, das für ein zytosolisches Protein kodiert, das für die angeborene und adaptive Immunantwort wichtig ist: Als Adapter gewährleistet es die Signalübertragung vom proinflammatorischen Mediator IL-1 (Interleukin-1) und Toll-like-Rezeptorzellen, die die Immunantwort aktivieren. Infolge der somatischen Mutation entstehen Anomalien in der Polypeptidkette des Moleküls dieses Proteins – seiner strukturellen Basis. [ 4 ]
Risikofaktoren
Zusätzlich zu den allgemeinen Risikofaktoren (Exposition gegenüber erhöhter Strahlung, krebserregenden Chemikalien usw.) gelten die folgenden Faktoren als Prädiktoren für eine erhöhte Wahrscheinlichkeit, an Morbus Waldenström als einer geringgradigen lymphoproliferativen Erkrankung zu erkranken:
- Alter (über 65 Jahre);
- das Vorhandensein von Verwandten mit dieser Diagnose sowie mit B-Zell-Non-Hodgkin-Lymphom oder chronischer lymphatischer Leukämie;
- chronische Hepatitis C;
- eine Vorgeschichte einer benignen monoklonalen Gammopathie, einer idiopathischen hämatologischen Erkrankung, deren Kern die Produktion von abnorm veränderten Gammaglobulinen des Typs M durch Lymphozyten-Plasmazellen ist;
- Autoimmunerkrankungen, insbesondere das Sjögren-Syndrom.
Pathogenese
Bei Kontakt mit einem Antigen oder Stimulation durch T-Lymphozyten verwandeln sich einige B-Lymphozyten in Plasmazellen – lymphozytische Plasmazellen, die nach bestimmten Transformationen beginnen, schützende globuläre Proteine, also Gammaglobuline (Immunglobuline oder Antikörper), zu produzieren.
Die Pathogenese des lymphoplasmatischen Lymphoms/Waldenström-Makroglobulinämie beinhaltet eine Hyperproliferation von B-Zellen, einen Überschuss des lymphozytischen Plasmazellklons und eine übermäßige Produktion von Immunglobulin M (IgM), auch monoklonales Immunglobulin oder M-Protein genannt, im Blut. Dies ist der Hauptantikörper mit hohem Molekulargewicht und pentamerer Struktur, der beim ersten Angriff auf spezifische bakterielle oder virale Antigene produziert wird. [ 5 ]
Fast alle Symptome dieser Krankheit sind mit Manifestationen der Aktivität des M-Proteins verbunden, das die rheologischen Eigenschaften des Blutes stören und seine Viskosität erhöhen kann. Durchdringen Sie das lymphatische und myeloide Gewebe des Knochenmarks und akkumulieren Sie sich im peripheren lymphatischen Gewebe (unter Bildung langsam wachsender Neoplasien, die Druck auf umgebende Organe, Nervenfasern oder Blutgefäße ausüben können).
Obwohl es sich bei der chronischen lymphatischen Leukämie, der Waldenström-Makroglobulinämie bzw. dem lymphoplasmatischen Lymphom und dem multiplen Myelom um unterschiedliche Erkrankungen handelt, ist bei allen eine erhöhte Proliferation von B-Lymphozyten beteiligt.
Symptome Lymphoplasmazytisches Lymphom
Die ersten Anzeichen der Erkrankung sind unspezifisch und können Schwäche und erhöhte Müdigkeit (aufgrund der Entwicklung einer normochromen Anämie), Gewichtsverlust, Kurzatmigkeit, nächtliche Hyperhidrose und wiederkehrendes subfebriles Fieber umfassen.
Darüber hinaus kommt es im Anfangsstadium der Erkrankung zu einer Sensibilitätsstörung der Hände und Füße, es kommt zu peripherer Neuropathie (Taubheitsgefühl oder Kribbeln in Füßen und Beinen), es treten kleine fokale Blutungen der Hautkapillaren (Purpura) sowie Kälteurtikaria (aufgrund der Bildung und Aggregation abnormaler Kryoglobulin-Proteine im Blutserum) auf.
Zu den Symptomen des Hyperviskositätssyndroms gehören Kopfschmerzen und Schwindel, Netzhautschäden und Sehverlust, Tinnitus und Hörverlust, Krämpfe, Muskelschmerzen, Bluthochdruck, spontanes Nasenbluten und Zahnfleischbluten. Bei Frauen kann es zu Gebärmutterblutungen kommen.
Außerdem werden folgende Symptome beobachtet: vergrößerte Lymphknoten (Lymphadenopathie); vergrößerte Milz (Splenomegalie); Herzinsuffizienz mit Kardialgie und Herzrhythmusstörungen. Obwohl viszerale Infiltrationen selten sind, können Magen und Darm betroffen sein und Durchfall (oft mit fettem Stuhl) entwickeln. [ 6 ], [ 7 ]
Formen
Die Klassifikation der Weltgesundheitsorganisation für Tumoren des hämatopoetischen und lymphatischen Gewebes aus dem Jahr 2017 legt vier Diagnosekriterien für die Waldenström-Makroglobulinämie fest, darunter:
- Vorhandensein einer monoklonalen IgM-Gammopathie
- Infiltration des Knochenmarks durch kleine Lymphozyten mit plasmazytoider oder plasmazellulärer Differenzierung
- Knochenmarkinfiltration mit intertrabekulärer Struktur
- Immunphänotyp, der mit der Makroglobulinämie Waldenströms übereinstimmt und Oberflächen-IgM+, CD19+, CD20+, CD22+, CD25+, CD27+, FMC7+, variables CD5, CD10-, CD23-, CD103- und CD108- umfasst
Komplikationen und Konsequenzen
Bei Patienten mit lymphoplasmozytischem Lymphom treten Komplikationen und Folgen in Form von:
- verminderte Immunität;
- Knochenmarkversagen mit Störung seiner hämatopoetischen Funktionen und Entwicklung einer Anämie;
- Mangel an gebildeten Blutbestandteilen wie Erythrozyten, Leukozyten, Blutplättchen;
- Läsionen des Magen-Darm-Trakts mit chronischem Durchfall und beeinträchtigter Darmabsorption (Malabsorptionssyndrom);
- Entzündung der Wände der Blutgefäße (komplexe Immunvaskulitis);
- erhöhte Knochenbrüchigkeit (Osteoporose);
- Seh- und Hörbehinderungen;
- sekundäre Amyloidose der inneren Organe;
- Fortschreiten der paraproteinämischen Hämoblastose in Form eines multiplen Myeloms;
- Transformation in eine hochmaligne Art von Lymphom – diffuses großzelliges B-Zell-Lymphom.
Diagnose Lymphoplasmazytisches Lymphom
Die Diagnose eines lymphoplasmozytischen Lymphoms/Waldenström-Makroglobulinämie ist aufgrund des Fehlens spezifischer morphologischer, immunphänotypischer oder chromosomaler Veränderungen in der Regel schwierig. Dieser Mangel macht die Differenzierung dieser Erkrankung von anderen kleinzelligen B-Zell-Lymphomen zu einer Ausschlussfrage.[ 8 ]
Zur Diagnose eines lymphoplasmatischen Lymphoms sind neben der Beurteilung der vorhandenen Symptome eine allgemeine und biochemische Blutuntersuchung, ein Koagulogramm, eine Immunelektrophorese von Blutproteinen mit Bestimmung des Immunglobulin-M-Spiegels im Blut sowie eine allgemeine Urinuntersuchung erforderlich. [ 9 ]
Es ist eine Knochenmarkbiopsie erforderlich, bei der eine Knochenmarkpunktion durchgeführt wird.
Es wird eine instrumentelle Diagnostik durchgeführt: Ultraschall der Lymphknoten und der Milz, Röntgen der Knochen, CT der Brust- und Bauchhöhle, Ophthalmoskopie.
Differenzialdiagnose
Das lymphoplasmozytische Lymphom gilt als Ausschlussdiagnose, daher wird eine Differentialdiagnose mit chronischer lymphatischer B-Zell-Leukämie, multiplem Myelom, follikulärem Lymphom, verschiedenen Subtypen des Non-Hodgkin-Lymphoms, Plasmozytom, reaktiver Plasmozytose, angiofollikulärer lymphatischer Hyperplasie (Morbus Castleman) usw. durchgeführt.
Wen kann ich kontaktieren?
Behandlung Lymphoplasmazytisches Lymphom
Es sollte berücksichtigt werden, dass die Makroglobulinämie Waldenström oder das lymphoplasmazytische Lymphom viele Jahre lang asymptomatisch sein können und durch einen Anstieg des M-Proteinspiegels im Blut diagnostiziert werden.
Bei Symptomfreiheit erfolgt eine aktive Überwachung mit regelmäßigen Untersuchungen und Tests.
Anhand der vorliegenden Symptome und der Laborwerte wird über den Beginn einer Therapie entschieden, der von vielen Faktoren (z. B. Alter, Krankheitsverlauf etc.) abhängt.
Gemäß dem Protokoll besteht die Erstbehandlung von Patienten mit dieser Art von Lymphom in der Regel aus einer Kombination aus Strahlentherapie und Chemotherapie mit der Verabreichung von Zytostatika wie Cyclophosphamid, Doxorubicin, Vincristin sowie Kortikosteroiden - Metprednisolon oder Dexamethason (Dexason).
Die Wirksamkeit einer Chemotherapie mit Medikamenten aus der Gruppe der monoklonalen Antikörper, insbesondere Rituximab, ist nachgewiesen. [ 10 ]
Bei generalisierter Erkrankung wird Rituximab in Kombination mit Antitumor-Nukleosidanaloga (Pentostatin, Cladribin) eingesetzt. Bei langsam fortschreitender Erkrankung mit niedrigen monoklonalen Immunglobulin-M-Spiegeln wird zusätzlich zu Rituximab das Zytostatikum Chlorambucil (Leukeran) eingesetzt. [ 11 ]
Um die Blutviskosität zu senken und den Gehalt seiner gebildeten Elemente zu stabilisieren, wird die therapeutische Hämapherese eingesetzt.
Bei einem kritischen Antikörperspiegel im Blut wird eine Ersatztherapie mit Immunglobulinen durchgeführt, um gleichzeitige erneute Infektionen zu verhindern.
Wie Onkohämatologen feststellen, erleiden die meisten Patienten trotz der Tatsache, dass die Behandlung zu einer Remission der Krankheit führen kann, einen Rückfall. Tritt dieser früher als 24 Monate auf, kann ein Antitumormittel wie Ibrutinib (in Tablettenform) eingesetzt werden. Bei späteren Rückfällen erfolgt die Behandlung nach dem ursprünglichen Schema. [ 12 ], [ 13 ], [ 14 ]
Verhütung
Experten bestimmen die Prognose des Verlaufs des lymphoplasmatischen Lymphoms nach dem internationalen Prognosesystem zur Bewertung der wichtigsten Parameter: Alter des Patienten und Serumspiegel von Hämoglobin, Thrombozyten, Beta-2-Mikroglobulin und monoklonalem Immunglobulin. [ 15 ], [ 16 ]
Die durchschnittliche Überlebensrate bei dieser Diagnose beträgt etwa fünf Jahre, aber fast 40 % der Patienten leben zehn Jahre oder länger.

