Facharzt des Artikels
Neue Veröffentlichungen
Störung der Repolarisationsprozesse im EKG
Zuletzt überprüft: 29.06.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
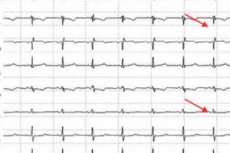
Sind sowohl die ST-Strecke als auch der T-Zahn verändert (verschoben), erfasst der Arzt im EKG eine Repolarisationsstörung. Bei einem gesunden Menschen ist die ST-Strecke isoelektrisch und weist das gleiche Potenzial auf wie im Intervall zwischen T- und P-Zähnen.
Die Abweichung des ST-Segments von der Isolinie kann auf verschiedene Faktoren zurückzuführen sein, von einer Myokardverletzung und Asynchronität der ventrikulären Myokarddepolarisation bis hin zur Reaktion auf die Einnahme bestimmter Medikamente oder Elektrolytstörungen.
Ursachen EKG-Repolarisationsanomalien
Repolarisation ist die Phase der Wiederherstellung des ursprünglichen Ruhepotentials der Nervenzellbarriere nach einer Nervenschwingung. Während der Schwingung verändert sich die Struktur der Barriere auf molekularer Ebene vorübergehend, wodurch sie für Ionen durchlässig wird. Die Ionen können zurückdiffundieren, was zur Wiederherstellung der ursprünglichen elektrischen Ladung notwendig ist. Danach ist der Nerv wieder bereit für weitere Schwingungen.
Die häufigsten Ursachen für Repolarisationsstörungen im EKG sind:
- Koronare Herzkrankheit;
- Erhöhte und übermäßige Belastung des Ventrikelmuskelgewebes;
- Eine falsche Depolarisationssequenz;
- Störung des Wasser-Elektrolyt-Gleichgewichts;
- Eine Reaktion auf die Einnahme bestimmter Medikamente.
Im Grundschulalter und bis ins Jugendalter hinein kommt es häufig zu recht ausgeprägten Repolarisationsstörungen, die ohne spezielle Therapiemaßnahmen mit einer positiven Dynamik korrelieren.
Eine positive Prognose kann bei Patienten mit metabolischen (funktionellen) Repolarisationsstörungen auftreten. Es ist wichtig, Personen mit solchen Störungen im Krankenhaus gründlich zu untersuchen und geeignete Spezialisten für komplexe therapeutische Maßnahmen einzubeziehen. Es ist möglich, Kortikosteroide, Panangin, Anaprilin, Vitamine und Cocarboxylase zu verschreiben. Eine Kontrolle durch die Apotheke ist obligatorisch.
Pathogenese
Der Mechanismus der Entstehung einer Repolarisationsstörung im EKG ist bisher unzureichend erforscht. Vermutlich ist der Fehler auf Veränderungen des Ionenflusses im Stadium der Repolarisation der Kardiomyozyten zurückzuführen, darunter auch solche, die mit einem Ungleichgewicht von Kalium- und Natriumionen verbunden sind. Dieses Ungleichgewicht beeinträchtigt die Qualität der Myokardleitung und Erregbarkeit, was sich im Elektrokardiogramm entsprechend manifestiert.
Im Laufe zahlreicher Experimente haben Wissenschaftler herausgefunden, dass eine Vielzahl von Faktoren zu einem Repolarisationsversagen führen kann. Sie lassen sich in mehrere Kategorien einteilen:
- Pathologische Prozesse aufgrund einer Funktionsstörung oder Fehlfunktion des neuroendokrinen Apparats, der indirekt die Kohärenz des gesamten Herz-Kreislauf-Mechanismus koordiniert;
- Herzerkrankungen (koronare Herzkrankheit, hypertrophe Veränderungen, Störungen des Wasser-Elektrolyt-Gleichgewichts);
- Unter medikamentöser Beeinflussung versteht man die Einnahme bestimmter Arzneimittel, die sich ungünstig auf den Zustand und die Funktion des Herzens auswirken.
Es ist wichtig, mögliche unspezifische Repolarisationsstörungen im EKG zu berücksichtigen – insbesondere bei jugendlichen Patienten. Die genauen Ursachen des Problems bei Jugendlichen sind bisher nicht geklärt. Praktizierende Ärzte geben an, dass dieses Problem recht häufig festgestellt wird, obwohl sie feststellen, dass die Störung bei Jugendlichen in vielen Fällen ohne medizinische Intervention verschwindet.
Die elektrische Instabilität des Herzmuskels gilt als wichtiger Prognosefaktor und spiegelt die Anfälligkeit des Myokards für das Auftreten gefährlicher Rhythmusstörungen wider.
Medikamente, die eine Verlängerung des QT-Intervalls verursachen können
- Antiarrhythmika (Chinidin, Lidocain, Flecainid, Amiodaron, Bepridil).
- Herzmedikamente (Adrenalin, Vinpocetin).
- Antiallergika (Terfenadin, Ebastin).
- Antibakterielle Medikamente (Erythromycin, Azithromycin, Epirubicin, Clarithromycin, Oleandomycinphosphatester).
Formen
Eine myokardiale Repolarisationsstörung im EKG wird bei etwa 6-12 % der Bevölkerung diagnostiziert. Eine frühe Repolarisation kann günstig verlaufen, wenn der Patient keine gefährlichen Anzeichen wie Bewusstseinsstörungen, anfallsartige Tachykardie oder familiäre Vorbelastung (plötzlicher Herztod in der Familie) aufweist.
Abhängig von den EKG-Veränderungen wird das frühe Repolarisationssyndrom in mehrere Typen unterteilt:
- Ein Syndrom mit günstigem Verlauf.
- Mittleres bis mittleres Risiko.
- Mittleres Risiko.
- Ein Syndrom mit gefährlichem Verlauf.
Geschlecht und ethnische Zugehörigkeit sowie begleitende Herz-Kreislauf-Erkrankungen spielen eine prognostische Rolle. Beispielsweise haben ältere männliche Patienten eine schlechtere Prognose.
Unterdessen kann eine Repolarisationsstörung im EKG bei Erwachsenen eine Variante der Norm sein, wenn eine ST-Streckenhebung mit einer Aufwärtsbewegung des ST-Strecken-Trennpunkts vom QRS-Komplex einhergeht.
Im Jugendalter tritt das Problem recht häufig auf und kann sowohl mit übermäßig intensiven sportlichen Aktivitäten als auch mit organischen Schäden des Herzmuskels ( Mitralklappenprolaps) zusammenhängen.
Eine gestörte Repolarisation im EKG bei Frauen kann mit hormonellen Besonderheiten verbunden sein. Die weiblichen Sexualhormone Östrogen und Progesteron können diese Prozesse beeinflussen. In der ersten Phase des Monatszyklus ist eine Verlängerung des korrigierten QTc während der Ibutilidinfusion zu beobachten. Vermutlich kann durch die Substitution von Gestagenen ein günstiger Effekt in der Menopause erzielt werden.
Eine Repolarisationsstörung im EKG während der Schwangerschaft kann eine Variante der Norm sein und stellt eine Art Reaktion des Herz-Kreislauf-Apparats auf einen für ihn neuen Zustand dar. Dennoch sollten alle Frauen mit einem festgestellten Problem umfassend untersucht werden, um eine kardiovaskuläre Pathologie auszuschließen.
Eine Verletzung der Repolarisation im EKG bei einem Kind stellt keineswegs immer eine Gefahr für Gesundheit und Leben dar. Das Problem kann vorübergehend sein und durch eine kürzlich aufgetretene akute respiratorische Virusinfektion, Anämie (niedriger Hämoglobinwert) oder Unterernährung verursacht werden. In solchen Situationen wird häufig eine dynamische Überwachung mit regelmäßigen Besuchen bei einem Kinderkardiologen durchgeführt.
Eine Repolarisationsstörung der unteren Herzwand stellt im EKG eine Verschiebung des ST-Segments und des T-Zahns dar. Bei einem gesunden Menschen zeigt die Elektrokardiographie ein isoelektrisches ST-Segment mit dem gleichen Potenzial wie die Lücke zwischen den T- und P-Zähnen.
Bei Patienten mit idiopathischer ventrikulärer Tachykardie wird häufig eine Lateralwand-Repolarisationsstörung im EKG festgestellt. Es sind zwei Varianten einer verkürzten QT-Zeit bekannt:
- Konstant (hat keinen Einfluss auf die Herzfrequenz);
- Vorübergehend (durch eine Verlangsamung der Herzfrequenz festgestellt).
- Das Problem ist normalerweise mit genetischen Störungen, erhöhter Körpertemperatur, erhöhten Kalium- und Kalziumwerten im Blut verbunden;
- Zunehmende Azidose, Veränderungen des Tonus des Nervensystems.
Eine Anomalie der Vorderwandrepolarisation im EKG ist meist eher ein angeborenes anatomisches Merkmal als eine Krankheit. Wenn keine anderen Risikofaktoren wie Fettleibigkeit, Rauchen oder hoher Cholesterinspiegel vorliegen, treten normalerweise keine Komplikationen auf. Ein größeres Risiko in dieser Situation ist eine Fehldiagnose, wenn eine leichte ventrikuläre Repolarisationsstörung im EKG mit ernsteren pathologischen Zuständen verwechselt wird – insbesondere mit Myokarditis oder ischämischer Herzkrankheit. Im Falle einer Fehldiagnose wird dem Patienten eine Behandlung verschrieben, die nicht wirklich notwendig ist und daher im Allgemeinen irreparablen Schaden verursachen kann. Um dies zu verhindern, muss eine gründliche Diagnose durchgeführt werden, bei der mehrere Techniken und mehrere Spezialisten gleichzeitig beteiligt sind.
Eine diffuse Repolarisationsstörung im EKG kann bedeuten:
- In manchen Fällen eine Variante der Norm;
- Entzündlicher Prozess im Myokard;
- Unsachgemäße Stoffwechselvorgänge im Herzmuskel – beispielsweise im Zusammenhang mit Veränderungen des Hormonhaushalts;
- Die Entwicklung einer Kardiosklerose;
- Störungen des Wasser-Elektrolyt-Stoffwechsels – insbesondere im Herzmuskel.
Es ist wichtig zu wissen, dass die Intensität diffuser Veränderungen unterschiedlich sein kann, auch recht gering. Dies liegt beispielsweise oft an bloßen altersbedingten Veränderungen des Myokards.
Diffuse Repolarisationsstörungen sind keine eigenständige Diagnose oder einzelne Pathologie. Sie sind lediglich einer der diagnostischen Marker, die auf die Notwendigkeit einer gründlicheren Untersuchung hinweisen.
Diagnose EKG-Repolarisationsanomalien
Die diagnostischen Maßnahmen basieren auf den Ergebnissen der Elektrokardiographie. Der Spezialist achtet auf typische Veränderungen - insbesondere auf ST-Streckenhebung und J-Welle.
Zur Klärung der Diagnose und Differenzialdiagnostik werden häufig zusätzliche Techniken wie Echokardiographie, Belastungstests, Holter-Monitoring und elektrophysiologische Diagnostik eingesetzt.
Die instrumentelle Diagnostik in Form der Echokardiographie (ECHO-CG, Herzultraschall) nutzt Ultraschallschwingungen, um die Struktur des Herzens zu visualisieren und seine Funktion zu untersuchen. Mit ECHO-CG können Sie Größe, Form und Leistung des Herzens bestimmen, den Zustand des Klappensystems, des Perikards und des Herzmuskels beurteilen sowie Fehlbildungen und andere Pathologien erkennen. Dank der Echokardiographie ist es möglich, die Dynamik der Behandlung von Repolarisationsstörungen zu überwachen. Die Methode gilt als sicher und zugänglich und erfordert keine besonderen Vorbereitungsmaßnahmen.
Darüber hinaus werden einem Patienten mit Repolarisationsstörung Laboruntersuchungen verordnet:
- Allgemeine klinische Untersuchungen von Blut und Urin;
- Blutbiochemische Untersuchung (Blutzuckerindex, Gesamtcholesterin mit Fraktionen, Somatotropin, Katecholamine, ALT, AST);
- Molekulargenetische Untersuchung des Blutes;
- Zytanalyse von Herzbiopsieproben (zur Beurteilung der Morphostruktur von Herzgewebe).
Was muss untersucht werden?
Differenzialdiagnose
Patienten, die über Brustschmerzen klagen und gleichzeitig Repolarisationsstörungen im Elektrokardiogramm aufweisen, benötigen immer eine Differentialdiagnose. Beispielsweise müssen frühe ventrikuläre Repolarisationsstörungen im EKG von einem anterioren Myokardinfarkt unterschieden werden, bei dem die ST-Strecken-Hebung größer, das QT-Intervall länger und die R-Amplitude in V4 kleiner ist.
- Um klar zwischen früher Repolarisation und Infarkt zu unterscheiden, wird eine spezielle Indizierung basierend auf drei elektrokardiographischen Parametern verwendet:
- STe – ST-Hebung 60 ms nach J in Ableitung V3 (mm);
- QTs – QT-Intervall korrigiert für die Herzfrequenz (ms);
- RV4 ist die Amplitude der R-Wellenform in Ableitung V4 (mm).
Die angegebenen Parameter werden in der Formel verwendet:
Indexdefinition = (1,196 * Ste) + (0,059 * QTc) + (0,326 * RV4 )
Ein Wert über 23,4 weist in den meisten Fällen auf ein akutes Koronarsyndrom mit ST-Strecken-Hebung aufgrund eines Verschlusses des vorderen interventrikulären Astes hin.
Behandlung EKG-Repolarisationsanomalien
Die verwendete Behandlungsstrategie hängt von der zugrunde liegenden Ursache der EKG-Repolarisationsstörung ab. Konnte der Arzt diese Ursache identifizieren, sollte die Hauptrichtung der therapeutischen Maßnahmen darin liegen, darauf einzuwirken. Anschließend wird eine zweite Diagnose durchgeführt. Wenn die Ursache der Repolarisationsstörung nicht identifiziert wurde, basiert die Behandlung auf der Verwendung der folgenden Medikamentengruppen:
- Multivitamine (werden zur Aufrechterhaltung der vollen Herzfunktion verwendet und gewährleisten die Aufnahme wichtiger Bestandteile in den Körper);
- Kortikosteroidhormone (vor allem ist die Einnahme von Kortison wichtig, da es sich positiv auf das Herz-Kreislauf-System auswirkt);
- Cocarboxylase g/x (hilft, den Kohlenhydratstoffwechsel zu optimieren, verbessert trophische Prozesse im zentralen und peripheren Nervensystem);
- Panangin, Anaprilin (Gruppe der β-Blocker, nur in extremen Fällen verschrieben).
Der Standard zur Behandlung aktiver EKG-Repolarisationsstörungen ist die Verwendung von β-Adrenorezeptorblockern in übermäßigen Dosierungen (bei Kindern bis zu 2 mg pro Kilogramm Körpergewicht pro Tag). Die positive Wirkung solcher Medikamente hängt mit der Blockierung sympathischer Einflüsse auf den Herz-Kreislauf-Apparat und der Verringerung der Repolarisationsdispersion der Muskelwand der Ventrikel zusammen, wodurch nachfolgende Arrhythmieanfälle verhindert werden können.
Β-Adrenorezeptorblocker werden erfolgreich mit Magnesium- (Magnesiumsulfat), Kalium- und Natriumkanalblockern (Flecainid, Mexiletin) kombiniert.
Wenn bei dem Patienten vor dem Hintergrund einer Repolarisationsstörung Angstzustände oder Phobien auftreten, wird die Behandlung durch kurze Gaben von Beruhigungsmitteln (z. B. Diazepam) ergänzt.
Beruhigungsmittel werden dreimal täglich verschrieben, seltener einmal täglich (nachmittags). Es wird empfohlen, solche Medikamente in Zeiten der Aufregung und des psycho-emotionalen Stresses außerplanmäßig einzunehmen.
Durch regelmäßige Behandlungen mit beruhigender Phytotherapie kann oft auf die Gabe von Neuroleptika und Tranquilizern verzichtet werden.
Pflanzliche Adaptogene, die das zentrale Nervensystem und den sympathischen Teil des zentralen Nervensystems stimulieren können, eignen sich für Patienten, die über Antriebslosigkeit, Lethargie, Apathie, anhaltende Schläfrigkeit und Leistungsabfall klagen.
In einigen Fällen von Repolarisationsstörungen ist die Verwendung von Nootropika – Arzneimitteln, die das zentrale Nervensystem aktivieren – angezeigt. Zu diesen Medikamenten gehören: Piracetam (2,4–3,2 g pro Tag, mögliche Nebenwirkungen – Schwindel, Ataxie), Aminolon, Picamilon.
Bei Übererregbarkeit werden Nootropika mit beruhigender Wirkung verschrieben: Phenibut, Pantogam, Glycin (3–6 Tabletten pro Tag für drei Dosen) usw.
Zur Vorbeugung von Herzmuskeldystrophie und zur Stabilisierung kardiozerebraler Verbindungen werden membranstabilisierende Wirkstoffe mit energietropischer und antioxidativer Wirkung eingesetzt. Zu diesen Medikamenten gehören:
- Ubichinon;
- L-Carnitin;
- Mexikaner;
- Liponsäure;
- B-Vitamine.
Ein wichtiger energiebildender Zellbestandteil – Coenzym Q10 (Ubichinon) – ist für die ATP-Synthese von großer Bedeutung. Das Medikament wird standardmäßig einmal täglich in einer Dosierung von 30 mg eingenommen, um die energetischen Prozesse im Körper zu verbessern.
Zu den therapeutischen Maßnahmen bei Repolarisationsstörungen im EKG gehören außerdem eine kompetente Arbeits- und Ruheorganisation, die Einhaltung des Tagesablaufs, regelmäßige körperliche Aktivität, Massage, Aromatherapie, Psychotherapie, Ernährung und Akupunktur (falls angezeigt). Ein guter Tagesablauf, ausreichend Schlaf, Gewichtskontrolle, ausgewogene und hochwertige Ernährung sowie die Vermeidung schlechter Gewohnheiten spielen eine entscheidende Rolle bei der Stabilisierung biologischer Rhythmen und der Verbesserung des Herz-Kreislauf-, Parasympathikus- und Sympathoadrenalsystems.
Therapeutisches Körpertraining spielt eine besondere Rolle. Grundlage der Physiotherapie bei Repolarisationsstörungen sollte ein Training sein, das die Gesamtleistung, die Herz- und Lungenfunktion optimiert, den Herz-Kreislauf- und Atmungsapparat an verschiedene körperliche und psychoemotionale Belastungen anpasst und die Ausdauer des Organismus erhöht. Jede therapeutische Übung sollte von einem Facharzt verordnet und koordiniert werden, abhängig vom allgemeinen Gesundheitszustand der Person, ihrer Fitness, dem Krankheitsbild usw.
Wenn eine ischämische Herzkrankheit diagnostiziert wird, wird dem Patienten dosierte körperliche Aktivität empfohlen, mäßiges Gehen und dosiertes Treppensteigen. Bei korrekter Berechnung der Belastungsmomente treten beim Patienten keine Atemnot, Schwäche, Brustschmerzen, Blutdruckschwankungen und Herzrhythmusstörungen auf.
Therapeutische Übungen können verschiedene Atemübungen, Entspannungs-, Gleichgewichts- und Koordinationsübungen umfassen. Korrekturübungen und Ausdauertraining sind obligatorisch. Eine richtig gewählte Belastung verbessert die Stoffwechselprozesse im Myokard, reduziert den Sauerstoffbedarf und beugt der Entstehung von Komplikationen (einschließlich Thrombosen) vor.
In fast allen Fällen von Repolarisationsstörungen im EKG empfehlen Ärzte eine Spa-Behandlung. Kontraindikationen können sein:
- Dekompensiertes Kreislaufversagen;
- Schwere Arteriosklerose;
- Schwere Hypertonie mit Tendenz zu wahrscheinlichem zerebralem Kreislaufversagen;
- Häufige Angina-Anfälle.
Geschwächten Patienten wird eine kardiologische Sanatoriumsruhe mit einem sanften Behandlungsprogramm empfohlen. Wasserbehandlungen beschränken sich auf Reiben und Klimatherapie auf Aerotherapie.
Physiotherapeutische Behandlung
Ein wichtiger Bestandteil der komplexen Behandlung von EKG-Repolarisationsstörungen ist die nichtmedikamentöse Therapie. Sie beinhaltet den Einsatz von Psychotherapie, Autotraining, die Steigerung der Stressresistenz und die Normalisierung des Allgemeinzustands des Nervensystems.
Es werden Physiotherapiekurse empfohlen, darunter:
- Magnesiumelektrophorese;
- Elektrophorese mit Brom im Bereich des oberen Halssegments der Wirbelsäule);
- Hydrotherapie, therapeutische Bäder, Schlammbehandlung;
- Manuelle Therapie (Rückenmassage, Brustmassage).
Zur Optimierung der Blutversorgung des Herzmuskels bei Repolarisationsstörung können eingesetzt werden:
- Paravertebrale Amplipulstherapie im Bereich C5 – D6;
- Darsonvalisation an reflexogenen Bereichen der Herzstelle;
- Magnetfeldtherapie im Bereich der Brustwirbelsäule oder im Herzbereich zur Verringerung der erhöhten Thrombozytenaggregation, Verbesserung der Mikrozirkulation und Optimierung der myokardialen Sauerstoffversorgung;
- Hydrobalneotherapie, Regen- und Rundduschen, Schwefelwasserstoff-, Perl- und Bromjodbäder;
- Allgemeine Aeroionisierung;
- Therapeutische Übungen (Gehen, Gehen, therapeutische Gymnastik);
- Sauerstofftherapie.
Patienten mit instabiler oder spontaner Angina Pectoris, schwerer Kreislaufinsuffizienz, chronischem Herzaneurysma sowie in der akuten Phase eines Herzinfarkts mit starken Arrhythmien und akuter vegetativ-endokriner Dysfunktion wird keine physikalische Therapie verschrieben.
Kräuterbehandlung
Mäßige symptomatische Manifestationen einer Repolarisationsstörung im EKG erfordern oft keine spezifischen therapeutischen Maßnahmen. Der Arzt kann eine Phytotherapie mit beruhigend wirkenden Kräutern empfehlen – insbesondere Baldrianwurzel und Herzgespann. Die folgende Sammlung von Heilpflanzen ist wirksam:
- Salbei;
- Sumpfdotterblume;
- Herzgespann;
- Johanniskraut;
- Weißdorn;
- Baldrian.
Eine solche Sammlung verbessert nicht nur die Herzfunktion, sondern hat auch einen leicht entwässernden Effekt.
Zur Stabilisierung des Herzens werden je nach den Besonderheiten der vorliegenden Erkrankungen unterschiedliche Kräutermischungen empfohlen:
- Patienten mit Tachykardie sollten Aufgüsse auf der Basis von Baldrianwurzel, Herzgespann, Hopfenzapfen, Anissamen, Kümmel und Fenchel trinken.
- Bei Patienten mit Bradykardie sind Abkochungen und Aufgüsse aus Schafgarbe, Aralia und Eleutherococcus angezeigt.
- Bei Herzrhythmusstörungen ist es sinnvoll, Aufgüsse aus Weißdorn und Hagebutten, Himbeer- und Erdbeerblättern sowie Teerosenblüten zu trinken.
Bei einer Repolarisationsstörung sollte die Phytotherapie nicht allein und ohne ärztlichen Rat durchgeführt werden. Heilpflanzen haben auch Kontraindikationen für die Anwendung:
- Herzinfarkt;
- Akute zerebrale Durchblutungsstörung;
- Akuter Angina-Anfall;
- Paroxysmale Tachykardie.
Vor der Anwendung eines Phytopräparats sollten Sie unbedingt einen Kardiologen konsultieren.
Chirurgische Behandlung
Wenn eine medikamentöse Behandlung keinen positiven Effekt zeigt, wird ein elektrischer Herzschrittmacher implantiert. Die minimale effektive Stimulationsfrequenz beträgt 70 Schläge pro Minute. Möglich ist auch die Implantation von Kardioverter-Defibrillatoren mit gleichzeitiger Gabe von β-Blockern. Die Implantation eines Herzschrittmachers ist bei Patienten mit schwerer Bradykardie in der interiktalen Phase indiziert.
Patienten mit Unverträglichkeit oder Ineffektivität von β-Blockern, mangelnder Wirkung von Herzschrittmachern und Kontraindikationen für die Installation eines Kardioverter-Defibrillators werden einer linkszervikal-thorakalen Sympathogangangliektomie unterzogen. Dies ermöglicht den Ausgleich des sympathischen Ungleichgewichts der Herzinnervation. Die Sympathektomie wird auf Höhe von T1-T4 und des Ganglion stellatum (oder dessen unterem Drittel) durchgeführt. Trotz der Wirksamkeit dieser Methode gibt es Hinweise auf mögliche spätere Rezidive von Repolarisationsstörungen im EKG in späteren Perioden.
Die langjährige Praxis zeigt, dass ein gesunder Lebensstil, ausreichende körperliche Belastung und Stressbelastung sowie zusätzliche Kur- und Physiotherapiemethoden die Entwicklung von Komplikationen bei Patienten mit Repolarisationsveränderungen deutlich verhindern können. Rehabilitation und präventive Behandlung werden empfohlen, wenn viele chronische Herzerkrankungen über das Rezidivstadium hinaus und vor dem Hintergrund der Stabilität des Allgemeinzustands erkannt werden. Der Bedarf an zusätzlicher Behandlung wird vom Arzt individuell beurteilt.
Prognose
Im Allgemeinen hat eine Repolarisationsstörung im EKG in den meisten Fällen eine günstige Prognose.

