Facharzt des Artikels
Neue Veröffentlichungen
Neuroretinitis
Zuletzt überprüft: 29.06.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
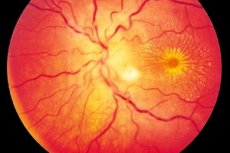
Neuroretinitis ist ein häufiger einseitiger (seltener beidseitiger) Entzündungsprozess, der durch eine Schädigung des Sehnervs und der retinalen Nervenfaserschicht, Sehstörungen sowie Schäden an der äußeren Netzhaut und dem retinalen Pigmentepithel gekennzeichnet ist. Der genaue Ursprung der Erkrankung ist unbekannt, obwohl angenommen wird, dass eine Intoxikation mit der Entstehung der Entzündung verbunden ist. Neuroretinitis ist eine Form der Optikusneuritis, die durch einen langsam fortschreitenden Verlauf gekennzeichnet ist und eine Langzeittherapie erfordert. [ 1 ]
Epidemiologie
Eine Neuroretinitis tritt mit einer Häufigkeit von etwa 1 bis 5 Patienten pro 100.000 Einwohner auf. Unter allen ophthalmologischen Erkrankungen wird diese Pathologie in weniger als 3 % der Fälle festgestellt.
In vielen Fällen führt die Neuroretinitis zur Wiederherstellung der Sehfunktion, bei 25 % der Patienten treten jedoch irreversible Folgen in Form von Verlust oder Verschlechterung des Sehvermögens auf. Einige Patienten sind behindert.
Die Krankheit betrifft Männer und Frauen jeden Alters etwa gleichermaßen. Das Durchschnittsalter der Erkrankten beträgt 25-35 Jahre. In den meisten Fällen entwickelt sich die Neuroretinitis vor dem Hintergrund eines anderen infektiösen und entzündlichen Prozesses im Körper. [ 2 ]
Ursachen Neuroretinitis
Eine Cytomegalievirus-Neuroretinitis entwickelt sich bei Patienten mit Immunanomalien – zum Beispiel HIV. Die Entzündungsreaktion entwickelt sich im Augenhintergrund und breitet sich auf die Netzhaut aus. Wird die Erkrankung nicht rechtzeitig erkannt, besteht das Risiko einer späteren Netzhautablösung.
Die Syphilis-Neuroretinitis ist eine Folge des dritten Stadiums der Syphilis, wenn der Erreger in die innere Struktur des Auges eindringt. Manchmal entwickelt sich die Pathologie bei Säuglingen: In diesem Fall ist die Neuroretinitis das Ergebnis einer erblichen Pathologie.
Toxoplasmose kann auch im Mutterleib auf das Kind übertragen werden. Eine Folge dieser Läsion ist eine Neuroretinitis, die mehrere Jahre nach der Geburt auftritt.
Die septische Neuroretinitis ist eine Komplikation eitrig-entzündlicher Prozesse in inneren Organen.
Eine Virusschädigung entsteht als Folge eines schweren Verlaufs einer Grippe, eines Herpes usw. In einer solchen Situation entwickelt sich meist eine leichte Form der Neuroretinitis, die mit dem Abklingen der Grunderkrankung verschwindet.
Manchmal sind angeborene Gefäßerkrankungen die Ursache – zum Beispiel die hämorrhagische Retinitis (Coates-Krankheit, Retinitis pigmentosa ). Diese Erkrankungen werden durch pathologische Veränderungen in den Genen verursacht. [ 3 ]
Weitere Ursachen können sein:
- Infektion von anderen Stellen im Körper;
- Trauma des Auges;
- Längere Exposition gegenüber ionisierender Strahlung;
- Regelmäßige Einwirkung von ultraviolettem Licht.
Risikofaktoren
Die genauen Faktoren für die Entstehung einer Neuroretinitis sind noch nicht geklärt. Meistens handelt es sich jedoch um infektiöse rhinogene Entzündungsprozesse, und Entzündungen können unterschiedliche Ursachen haben: bakteriell, viral, pilzartig, parasitär oder toxisch. Grundsätzlich kann jede akute oder chronische Infektionskrankheit theoretisch eine Neuroretinitis auslösen.
Darüber hinaus kann sich die Pathologie im Rahmen einer Autoimmunreaktion entwickeln – insbesondere bei Patienten mit rheumatologischen Erkrankungen. Etwas seltener wird das Problem durch eine traumatische Schädigung der Sehorgane verursacht.
Zusätzliche Faktoren:
- Alter – das Risiko einer Neuroretinitis steigt mit dem Alter (die Krankheit tritt häufiger bei älteren Menschen auf).
- Erbliche Veranlagung – einige auslösende Pathologien werden vererbt.
- Schädliche Gewohnheiten, schlechte Ernährung, Neuropathologien.
- Gefäßerkrankungen, Bluthochdruck, Arteriosklerose.
- Bestimmte Krankheiten (HIV, Syphilis usw.).
- Diabetes mellitus, perniziöse Anämie, Ophthalmopathie.
Pathogenese
Neuroretinitis ist ein entzündlicher Prozess, an dem der Sehnerv und die retinale Nervenfaserschicht beteiligt sind. Der Sehnerv ist ein Abschnitt des peripheren Neurons der Sehbahn. Sein Beginn liegt im Bereich des Augenhintergrunds, sein Abschluss in der mittleren Schädelgrube. Er wird von den axialen Zylindern der retinalen Ganglien gebildet und besteht aus etwa 1 Million Nervenfasern. Der Nerv verlässt die Augenhöhle durch die Sehnervenöffnung, woraufhin beide Nerven zum türkischen Sattel geleitet werden. [ 4 ]
Die Entwicklung einer Neuroretinitis kann sowohl durch eine akute als auch durch eine chronische Infektion verursacht werden. Besonders häufig sind die primären Ursachen HNO-Erkrankungen ( Kieferhöhlenentzündung, Sinusitis und Mandelentzündung ), Zahnerkrankungen (Parodontitis oder kariöse Zähne), Entzündungen des Gehirns und der Hirnhäute ( Meningitis - serös, syphilitisch oder tuberkulös, Enzephalitis - viral, rickettsial, bakteriell oder protozoal) sowie Grippe, Tuberkulose, Syphilis, Roggen usw.). [ 5 ]
Pathologische Ursachen für Erkrankungen der inneren Organe sind häufig Nieren- und Bluterkrankungen, allergische Prozesse, Diabetes mellitus, Gicht, Kollagenose und Vitaminmangel. Auch Intoxikationen – beispielsweise durch Alkohol, Tabak, Blei oder Methanol – spielen eine wichtige Rolle. Ein großer Prozentsatz der Neuroretinitis-Fälle ist ungeklärter Ursache. [ 6 ]
Symptome Neuroretinitis
Die Cytomegalovirus-Neuroretinitis ist durch folgende Symptome gekennzeichnet:
- Das Auftreten von kleinen Flecken, Fliegen vor den Augen;
- Das Auftreten funkelnder Blitze (was besonders nachts auffällt);
- Nachlassen der Sehschärfe, Bildung von blinden Flecken;
- Verschlechterung der peripheren Sehfunktion.
Bei der syphilitischen Neuroretinitis kommt es zu Glaskörpertrübungen, Schwellungen der Netzhaut und des Sehnervs. Netzhautblutungen sind möglich.
Bei septischen Komplikationen kommt es zu Glaskörpertrübungen, Sehnervödemen und in fortgeschrittenen Fällen zu einer ausgeprägten eitrigen Entzündung.
Eine Neuroretinitis, die mit krankhaften Veränderungen in den Genen einhergeht, geht häufig mit einer Beeinträchtigung der Farbwahrnehmung, einer Unschärfe des sichtbaren Bildes, einer starken Einengung des Gesichtsfeldes und einer Beeinträchtigung der räumlichen Orientierung einher.
Im Allgemeinen klagen Patienten am häufigsten über eine starke Verschlechterung der Sehfunktion, eine Verengung und einen Verlust des Gesichtsfeldes sowie eine beeinträchtigte Farbwahrnehmung (insbesondere des blau-grünen Spektrums). Viele Patienten erleben Lichtblitze und Schmerzen im Augapfel. [ 7 ]
Komplikationen und Konsequenzen
Eine Neuroretinitis kann zu Sehbehinderungen führen, die von einer Verschlechterung bis hin zum vollständigen Verlust der Sehfunktion auf einem oder beiden Augen reichen. Die Sehkraft kann sich innerhalb weniger Tage dramatisch verschlechtern. Manchmal reichen 1–2 Tage aus, damit der Patient mehr als 50 % seiner Sehfunktion verliert.
Besonders die Farbwahrnehmung ist beeinträchtigt, was der Patient jedoch möglicherweise lange Zeit nicht bemerkt oder beachtet. Die meisten Patienten mit Neuroretinitis leiden unter intraokularen Schmerzen, die sich bei Augapfelbewegungen verstärken. Zudem ist die Krankheit anfällig für Rückfälle.
Bei der Kompression oder Schädigung der Axone des Sehnervs wird der axoplasmische Transport gestört. Es entsteht ein Sehnervödem, die Faser wird geschädigt und das Sehvermögen beeinträchtigt. Bei falscher oder verspäteter Behandlung kann es zu einer teilweisen oder vollständigen Optikusatrophie kommen. [ 8 ]
Diagnose Neuroretinitis
Die Diagnose einer Neuroretinitis wird anhand einer ophthalmologischen Untersuchung gestellt. Im ersten diagnostischen Schritt befragt der Arzt den Patienten, analysiert die Krankheitsgeschichte, klärt die Untersuchungsergebnisse anderer Spezialisten (Neurologe, Endokrinologe, Neurochirurg), führt eine vollständige ophthalmologische Untersuchung durch und beurteilt die Wahrscheinlichkeit möglicher Symptome verschiedener Neuropathologien. Bei Bedarf verordnet er eine Reihe zusätzlicher Untersuchungen und legt das weitere Behandlungsschema fest.
Obligatorische Tests zur Diagnose einer Neuroretinitis:
- Allgemeine Blutuntersuchung (zum Ausschluss chronischer Entzündungen und systemischer Autoimmunprozesse);
- Urinanalyse;
- Biochemische Blutuntersuchung mit Bestimmung von Glukose, AST, ALT;
- Bakteriologische Aussaat aus der Bindehauthöhle mit Bestimmung des Erregers und seiner Empfindlichkeit gegenüber einer Antibiotikatherapie;
- Bluttests auf Syphilis (RW) und HIV mittels ELISA;
- ELISA-Analyse von Hepatitis B- und C-Markern;
- Ig A, M, G-Analyse auf Herpes simplex, Chlamydien, Cytomegalovirus, Toxoplasmoseviren.
Zusätzliche Empfehlungen können sein:
- C-reaktives Protein-Bluttest;
- Blutuntersuchung für rheumatische Erkrankungen.
Die instrumentelle Diagnostik wird häufig durch grundlegende Diagnoseverfahren dargestellt, wie beispielsweise:
- Die Visometrie ist eine traditionelle Methode zur Beurteilung der Sehschärfe.
- Biomikroskopie – eine Technik zum Erkennen von Linsentrübung, fokaler oder diffuser Glaskörpertrübung, Glaskörperblutungen, Zellen, Exsudat, Hypopyon;
- Die Tonometrie ist eine Methode zur Bestimmung des Augeninnendrucks.
- Ophthalmoskopie – Untersuchung von Veränderungen im hinteren Augenabschnitt, Entzündungsherden, Gefäßverstopfungen, intraretinalen Blutungen, Verhärtungen, Makulaödemen, Neuropathie, atrophischen Veränderungen des Sehnervs, die für eine chorioretinale Entzündung charakteristisch sind;
- Perimetrie – Beurteilung einer möglichen Einengung des Gesichtsfeldes, Erkennung von Skotome, Diagnose von zentralen und peripheren Sehstörungen;
- Refraktometrie – Erkennung von Augenbrechungsstörungen;
- Röntgenaufnahme der Nebenhöhlen und des Brustkorbs – um pathologische Prozesse auszuschließen, die die Entwicklung einer Neuroretinitis verursachen könnten.
Bei entsprechender Indikation können eine Biomikroskopie des Augenhintergrunds, eine Gonioskopie, eine Untersuchung der Peripherie des Augenhintergrunds, eine Ophthalmochromoskopie, ein Elektroretinogramm, eine Ultraschalluntersuchung des Augapfels und der Hirngefäße, eine optische Kohärenzretinotomographie, eine Fluoreszenzangiographie sowie eine Röntgenaufnahme der Augenhöhle und des Schädels in verschiedenen Projektionen verordnet werden.
Häufig wird die Registrierung evozierter visueller Potentiale verwendet, die zur Beurteilung des Zustands des Sehnervs und zur Differentialdiagnose der Neuroretinitis von funktionellen und organischen Sehstörungen erforderlich ist. [ 9 ]
Differenzialdiagnose
Pathologie |
Grundlage für die Differentialdiagnose der Neuroretinitis |
Sekundärer zentraler chorioretinaler dystrophischer Prozess |
Es liegen Hinweise auf eine zurückliegende Augenentzündung vor. Im Gesichtsfeld liegt ein zentrales Skotom vor. |
Altersbedingter degenerativer Prozess in der Makula |
Es besteht ein zentrales Skotom im Gesichtsfeld, ein Rückgang der Sehschärfe ist festzustellen. |
Es kommt zu Gesichtsfeldausfällen, einer Abnahme der Sehschärfe. Bei der Ophthalmoskopie zeigen sich verschiedene pathologische Herde im Netzhautbereich. |
|
Aderhauttumoren |
Die Sehschärfe nimmt ab und bei der Ophthalmoskopie ist ein Herd mit undeutlichen Umrissen und Vertiefungen zu erkennen. |
Chorioretinopathie, zentral seröser Natur |
Es kommt zu einer deutlichen Verschlechterung der Sehkraft, die manchmal mit einer Viruserkrankung einhergeht. |
Epitheliopathie, akuter plakoider multifokaler Typ |
Nach einer Viruserkrankung nimmt das Sehvermögen ab, es treten parazentrale oder zentrale Skotome auf. Photopsie und Metamorphopsie können auftreten. |
Subretinale und subchoroidale Blutungen |
Das Sehvermögen nimmt stark ab, im Gesichtsfeld tritt ein Skotom auf. Bei der Ophthalmoskopie zeigt sich ein Herd mit undeutlichen Umrissen. |
Hämorrhagische Netzhautablösung |
Das Sehvermögen nimmt stark ab, es treten Skotomen im Gesichtsfeld auf. Bei der Ophthalmoskopie zeigt sich ein pathologischer Fokus im Bereich der Netzhaut. |
Wen kann ich kontaktieren?
Behandlung Neuroretinitis
Die konservative Therapie kann je nach Ursache der Neuroretinitis verschiedene Medikamente umfassen.
Wenn eine Pupillenerweiterung erforderlich ist, werden Zykloplegika und Mydriatika verschrieben:
- 1 % Tropicamid – 2 Tropfen zweimal täglich, eine Woche lang;
- 1 % Phenylephrin, 2 Tropfen zweimal täglich für eine Woche.
Glukokortikosteroide werden verwendet, um die Entzündungsreaktion bei Neuroretinitis zu blockieren, die Kapillarpermeabilität zu verringern, die Produktion von Prostaglandinen zu hemmen und Proliferationsprozesse zu verlangsamen:
- 0,1 % Dexamethason, 2 Tropfen. 4-5 mal täglich;
- 0,4 % Dexamethason einmal täglich 1,2–2 mg unter der Bindehaut oder 2–2,8 mg parabulbär;
- Prednisolon 5, 30–80 mg täglich oral (morgens) mit weiterer schrittweiser Dosisreduktion über 10 Tage (angezeigt bei regelmäßig wiederkehrender Neuroretinitis, systemischen Erkrankungen);
- Methylprednisolon 250–1000 mg täglich intravenös über 4–5 Tage (wenn die lokale Behandlung wirkungslos ist, eine schwere chorioretinale Entzündung mit zunehmender Gefahr eines Sehverlusts vorliegt oder bei bilateraler Neuroretinitis in Verbindung mit systemischen Pathologien).
Bei einer Neuroretinitis aufgrund infektiöser Prozesse ist eine Antibiotikatherapie angezeigt:
- 0,3 % Tobramycin, 2 Tropfen. 5-mal täglich;
- 0,3 % Ciprofloxacin, 2 Tropfen. 5-mal täglich für eine Woche;
- Levofloxacin oder Moxifloxacin 2 Tropfen. 5-mal täglich für eine Woche;
- Ciprofloxacin 250–500 mg täglich oral für eine Woche;
- Amoxicillin 250–500 mg täglich oral für zwei Wochen;
- Clindamycin 150 mg oral 4-mal täglich für 1–2 Wochen;
- Ceftriaxon 1 g täglich als intramuskuläre Injektionen, eine Kur von 1–2 Wochen;
- 30 % Lincomycin, 600 mg zweimal täglich als intramuskuläre Injektionen, Behandlungsdauer 1 Woche.
Wenn die Neuroretinitis durch eine Viruserkrankung hervorgerufen wird, wird eine antivirale Therapie verordnet:
- Aciclovir 200 mg 5-mal täglich für eine Woche;
- Valaciclovir 500 mg dreimal täglich für eine Woche.
Wenn die Neuroretinitis durch einen Pilzerreger verursacht wird, ist eine antimykotische Therapie angebracht:
- Ketoconazol 200 mg zweimal täglich oral, für 1–2 Wochen;
- Fluconazol 150 mg zweimal täglich für 10 Tage.
Wenn eine Neuroretinitis mit erhöhtem Augeninnendruck einhergeht, werden Diuretika verschrieben:
- 40 mg Furosemid täglich an drei aufeinanderfolgenden Tagen;
- Furosemid 1 % à 2 ml als intramuskuläre Injektionen täglich für 2–3 Tage.
Zur Blockierung der Entzündungsreaktion sind nichtsteroidale Antirheumatika angezeigt:
- Diclofenac-Natrium 25–75 mg täglich intramuskulär über einen Zeitraum von 5 Tagen;
- Meloxicam 15 mg täglich als intramuskuläre Injektionen über einen Zeitraum von 5 Tagen;
- Indomethacin 25 mg dreimal täglich oral für 2 Wochen.
Bei komplizierten Fällen von Neuroretinitis, systemischen und häufig wiederkehrenden Pathologien sowie bei fehlender positiver Reaktion auf Glukokortikosteroide können Antimetaboliten (Methotrexat, 5-Fluorouracil im Subtenonraum) verschrieben werden. [ 10 ]
Die Wirksamkeit der Behandlung wird anhand der folgenden Indikatoren bewertet:
- Verbesserte Sicht;
- Beseitigung der Entzündungsreaktion;
- Resorption des Infiltrats;
- Verringerte Schwere der Objektverzerrung, Photopsie, Skotom.
Eine Operation ist bei Neuroretinitis nicht angezeigt.
Verhütung
Bei allen Personen, die zur Entwicklung einer Neuroretinitis neigen (einschließlich einer genetischen Veranlagung zur Pathologie), sollten vorbeugende Maßnahmen ergriffen werden:
- Lassen Sie sich regelmäßig von Augenärzten untersuchen und konsultieren.
- Vermeiden Sie Kopf- und Augenverletzungen;
- Behandeln Sie sich nicht selbst gegen Infektionskrankheiten (einschließlich Erkältungen).
- Bleiben Sie körperlich aktiv und vermeiden Sie körperliche Inaktivität.
- Geben Sie schlechte Gewohnheiten auf;
- Ernähren Sie sich abwechslungsreich und ausgewogen.
- Überanstrengen Sie Ihre Augen nicht und vermeiden Sie es, längere Zeit vor einem Computerbildschirm oder Geräten zu verbringen.
- Ausreichend Ruhe, mindestens 7–8 Stunden Schlaf pro Nacht;
- Lassen Sie regelmäßig Blut- und Urintests durchführen, um die Leistung zu beurteilen.
- Machen Sie häufig Spaziergänge an der frischen Luft;
- Vermeiden Sie Aktivitäten, die eine übermäßige Augenbelastung erfordern.
- Gehen Sie regelmäßig zum Zahnarzt, um der Entstehung von Karies und Parodontitis vorzubeugen.
Um einer Neuroretinitis vorzubeugen, wird außerdem empfohlen, eine Sonnenbrille zu tragen, um die Netzhaut vor ultraviolettem Licht zu schützen und sich regelmäßig von einem Spezialisten untersuchen zu lassen, um Risikofaktoren auszuschließen.
Prognose
Die Prognose hängt hauptsächlich von der zugrunde liegenden Ursache der Neuroretinitis ab, d. h. vom Verlauf der zugrunde liegenden Erkrankung. Einige leichte Entzündungsprozesse klingen von selbst ab, und das Sehvermögen kehrt innerhalb weniger Wochen (Monate) zurück. Liegen keine dynamisch instabilen und systemischen Erkrankungen (Bindegewebserkrankungen) vor, kann die Sehfunktion wiederhergestellt werden. Häufig tritt das Problem jedoch erneut auf und betrifft dasselbe oder ein anderes Auge.
Um die Prognose zu optimieren, ist es notwendig, akute und wiederkehrende pathologische Prozesse rechtzeitig zu behandeln, schlechte Gewohnheiten zu beseitigen, regelmäßig Fachärzte aufzusuchen und Vorsorgeuntersuchungen durchzuführen. [ 11 ]
Wenn die Neuroretinitis eine chronische Form annimmt, steigt das Risiko für Komplikationen und Nebenwirkungen dramatisch an.

