Facharzt des Artikels
Neue Veröffentlichungen
Atherosklerose der thorakalen Aorta
Zuletzt überprüft: 29.06.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
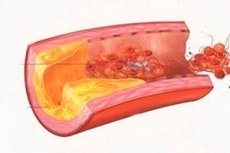
Als thorakale Aortenarteriensklerose wird eine Verdickung oder Verhärtung der Innenwände des thorakalen Anteils der Aorta (Pars thoracica aortae), der im hinteren Mediastinum verläuft, durch Cholesterinablagerungen diagnostiziert. [ 1 ]
Epidemiologie
Eine thorakale Aortenarteriensklerose kommt bei Erwachsenen aller Altersgruppen häufig vor, wird statistisch gesehen jedoch häufiger bei Patienten über 60 Jahren festgestellt.
Bei mehr als 70 % der Patienten mit arterieller Hypertonie betrifft die subklinische Arteriosklerose den thorakalen Teil der Aorta. In 48 % der Fälle ist der Aortenbogen betroffen, in 44 % der absteigende Teil der Aorta, in 30 % der aufsteigende Teil.
Die Häufigkeit fokaler Verkalkung bei thorakaler Aortenarteriensklerose wird auf etwa 8,5 % geschätzt. [ 2 ]
Ursachen Atherosklerose der thorakalen Aorta
Die atherosklerotische Läsion der Brustaorta ist eine lokale Manifestation der systemischen Atherosklerose, deren Ursachen mit Störungen des Fettstoffwechsels (Dyslipidämie) im Körper zusammenhängen. Und Probleme im Fettstoffwechsel führen zu erhöhten Cholesterinspiegeln im Plasma - Hypercholesterinämie.
Bei Dyslipidämie liegt der Gesamtcholesterinspiegel im Blut bei ≥240 mg/dl, der Spiegel des Low-Density-Lipoprotein-Cholesterins (LDL) bei ≥160 mg/dl und der Spiegel des High-Density-Lipoprotein-Cholesterins (HDL) bei <40 mg/dl. [ 3 ]
Weitere Informationen in den Materialien:
Risikofaktoren
Zu den Risikofaktoren für die Entstehung einer Arteriosklerose zählen Experten neben dem höheren Alter:
- Rauchen;
- Mangelnde körperliche Aktivität;
- Eine große Menge tierischer Fette in der Ernährung;
- Alkoholismus;
- Abdominale Fettleibigkeit, arterielle Hypertonie, hoher Blutzuckerspiegel (bei Diabetes mellitus Typ I) und Insulinresistenz (bei Diabetes mellitus Typ II), die zur Entwicklung eines metabolischen Syndroms führen – mit gestörtem intravaskulären Stoffwechsel von LDL und HDL;
- ischämische Herzkrankheit;
- Hypothyreose;
- Eine chronische Form der Hepatitis;
- Entzündung der Bauchspeicheldrüse (Pankreatitis).
Pathogenese
Arteriosklerose ist eine fortschreitende Erkrankung, deren Pathogenese auf der Ansammlung von Lipiden und fibrotischen Elementen in den Wänden großer Arterien in Form von Cholesterinablagerungen – atherosklerotischen Plaques – beruht.
Zunächst kommt es zu einer pathologischen Veränderung und Funktionsstörung des Endothels, das die innere Membran der Blutgefäße bedeckt, was zu einem Anstieg der freien Radikale führt – oxidativer Stress.
Im nächsten Stadium der Atherogenese exprimieren Endothelzellen interzelluläre Adhäsionsmoleküle, was ihre Durchlässigkeit und weitere Proliferation erhöht. [ 4 ]
Adaptive und angeborene Immunreaktionen führen zur Entwicklung eines Entzündungsprozesses, der durch die Interaktion zwischen oxidierten Low-Density-Lipoproteinen (LDL), Makrophagen, die sie aufnehmen, und zellulären Immunlymphozyten (T-Zellen) in der inneren Gefäßscheide (Tunica intima) eingeleitet wird.
In den Wänden der Blutgefäße reichert sich oxidiertes LDL in Lipidmakrophagen, sogenannten Schaumzellen, an. Diese Zellen wiederum sezernieren verschiedene entzündungsfördernde Zytokine und bilden Cholesterinplaques, die die Aortenwand schwächen. Ihr Vordringen in die Intima des Gefäßes verengt dessen Lumen und führt zu einer Stenose. [ 5 ]
Symptome Atherosklerose der thorakalen Aorta
Thorakale atherosklerotische Läsionen können asymptomatisch verlaufen, insbesondere im ersten Stadium der Plaquebildung (Fatty-Streak-Stadium). Das Fortschreiten der Plaquebildung kann erste Symptome in Form eines Fremdgefühls in der Brust, Druckgefühl oder Schmerzen im Mediastinum hervorrufen.
Zu den Symptomen einer Plaquevergrößerung können außerdem gehören: Schwitzen, Schwindel oder plötzliche Schwäche, verwirrte Atmung, schneller oder unregelmäßiger Herzschlag, Übelkeit oder Erbrechen.
Es gibt verschiedene Arten der thorakalen Aortenarteriensklerose, z. B. die nichtstenotische, die stenotische und die Arteriosklerose mit Verkalkung (deren Häufigkeit mit zunehmendem Alter sowie bei Rauchern und Patienten mit Bluthochdruck zunimmt).
Da es sich bei der atherosklerotischen Gefäßerkrankung um eine systemische Pathologie handelt, liegt in fast 60 % der Fälle eine Arteriosklerose mehrerer Gefäße vor, darunter eine Arteriosklerose der Brustaorta und der Koronararterien sowie eine Arteriosklerose der Aorta und der Halsschlagadern. [ 6 ]
Komplikationen und Konsequenzen
Eine Arteriosklerose der thorakalen Aorta – insbesondere des Aortenbogens sowie seines mittleren und distalen Teils – kann durch die Bildung penetrierender atherosklerotischer Geschwüre und die Entwicklung eines akuten Aortensyndroms mit intrawandigem Aortenhämatom und Aortendissektion sowie die Bildung sackförmiger thorakaler Aortenaneurysmen, Perforationen und spontaner Aortenrupturen kompliziert werden.
Tiefe Veränderungen der Gefäßwand infolge einer Arteriosklerose führen zu peripheren Embolisationen (infolge der Ablösung von Plaquefragmenten mit Thrombusbildung) – mit der Entwicklung eines ischämischen Schlaganfalls oder eines koronaren Kreislaufversagens.
Diagnose Atherosklerose der thorakalen Aorta
Der Verlauf der Arteriosklerose umfasst eine langwierige subklinische Phase, wobei die Krankheit oft nach einer kardiovaskulären Exazerbation oder in einem späten Stadium diagnostiziert wird.
Zu den Laboruntersuchungen gehört ein Lipidogramm: Blutuntersuchungen auf Gesamtcholesterin und LDL-CS-Cholesterin, Triglyceride, Lipide, Lipoproteine und Apolipoproteine. Außerdem ist eine biochemische Blutuntersuchung erforderlich.
Die instrumentelle Diagnostik erfolgt mittels Aortenultraschall, transösophagealer Echokardiographie, thorakaler Aortographie, CT- oder MR-Angiographie.
Eine Differentialdiagnose ist erforderlich, um eine Aortitis, eine angeborene Aortenverengung, ein primäres Aortenaneurysma und ein Hyperviskositätssyndrom auszuschließen.
Behandlung Atherosklerose der thorakalen Aorta
Zur Behandlung der symptomatischen Arteriosklerose werden Medikamente eingesetzt, die das Risiko schwerwiegender Komplikationen verringern. Dies sind hypolipidämische Medikamente
Atorvastatin, Simvastatin oder Wabadin, Berlition und andere. Weiterlesen:
Behandlung von hohem Cholesterinspiegel
Pillen gegen hohen Cholesterinspiegel
Hypotonische Medikamente werden verwendet, um den Blutdruck zu senken, siehe - Pillen gegen Bluthochdruck
Zu den Medikamenten, die Blutgerinnseln vorbeugen, gehören Aspirin, Clopidogrel (Plavix) und andere Thrombozytenaggregationshemmer.
Zur Behandlung kommen physiotherapeutische Maßnahmen, vor allem Wasser- und Schlammtherapie sowie körperliche Übungen zum Einsatz. Es wird empfohlen, eine Diät gegen Arteriosklerose einzuhalten.
Phytotherapeuten bieten eine zusätzliche Kräuterbehandlung mit Dekokten und Aufgüssen aus gewöhnlichem Löwenzahn (Wurzeln und Blätter), Blüten des Wiesenklees, Kräutern der Weißen Wolfsmilch und Leinsamen an.
Bei stenotischer Atherosklerose hilft eine chirurgische Behandlung – Endarteriektomie, Angioplastie, Stentimplantation des betroffenen Aortenabschnitts –, das Gefäßlumen auf Normalmaß zu erweitern. In extremen Fällen wird eine endovaskuläre Aortenprothese eingesetzt. [ 7 ]
Lesen Sie auch - Arteriosklerose - Behandlung
Verhütung
Um atherosklerotischen Gefäßschädigungen jeglicher Lokalisation vorzubeugen, empfiehlt es sich, mit dem Rauchen aufzuhören, auf systematischen Alkoholkonsum zu verzichten, das Körpergewicht zu reduzieren, Obst, Gemüse, Vollkornprodukte, Fisch und mageres Fleisch sowie fettarme Milchprodukte zu essen und einen beweglicheren Lebensstil zu führen.
Prognose
Bei der thorakalen Aortenarteriensklerose wird die Prognose von vielen Faktoren bestimmt, darunter die Ätiologie der Hypercholesterinämie und das Vorhandensein lebensbedrohlicher Komplikationen.

