Facharzt des Artikels
Neue Veröffentlichungen
Mykoplasmen-Pneumonien
Zuletzt überprüft: 04.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Epidemiologie
Ursachen Mykoplasma pneumoniae
Mykoplasmen sind eine besondere Art von Mikroorganismen. Sie besitzen keine Zellwand. In Morphologie und Zellorganisation ähneln Mykoplasmen den L-förmigen Bakterien und ähneln in ihrer Größe Viren.
Aus dem Nasenrachenraum und dem Urogenitaltrakt des Menschen wurden 12 Mykoplasmenarten isoliert, aber nur drei haben pathogene Eigenschaften für den Menschen: Mycoplasma pneumoniae, Mycoplasma hominis und Mycoplasma urealyticum.
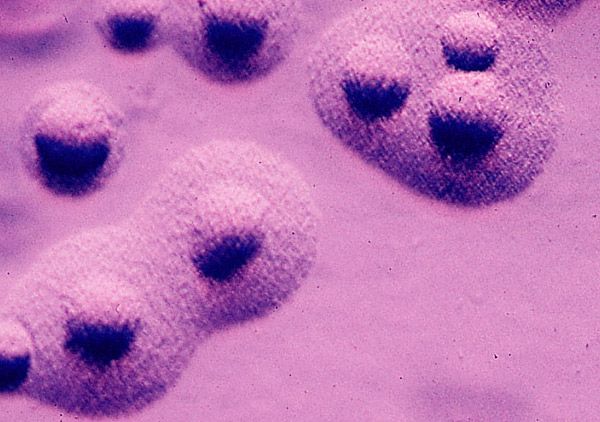
M. pneumoniae befällt die Schleimhaut der Atemwege, und M. hominis und M. urealyticum befallen das Urogenitalsystem (verursachen die Entwicklung von Urethritis, Zervizitis, Vaginitis).
Symptome Mykoplasma pneumoniae
Mycoplasma pneumoniae ist eine häufige Ursache für Infektionen der Atemwege. M. pneumoniae wurde erstmals 1930 im Rahmen einer Studie über atypische Lungenentzündung isoliert und 1962 charakterisiert und als eigenständige Bakterienart klassifiziert.
Die Krankheit wird durch Tröpfchen in der Luft übertragen.
Laut VI Pokrovsky (1995) werden alle klinischen Manifestationen einer Mykoplasmenpneumonie wie folgt gruppiert.
- Atemwege
- obere Atemwege (Pharyngitis, Tracheitis, Bronchitis);
- pulmonal (Pneumonie, Pleuraerguss, Abszessbildung).
- Nicht respiratorisch
- hämatologisch (hämolytische Anämie, thrombozytopenische Purpura);
- Magen-Darm-Trakt (Gastroenteritis, Hepatitis, Pankreatitis);
- Muskel-Skelett-System (Myalgie, Arthralgie, Polyarthritis);
- Herz-Kreislauf (Myokarditis, Perikarditis);
- dermatologisch (polymorphes Erythem, andere Hautausschläge);
- neurologische (Meningitis, Meningoenzephalitis, periphere und kraniale Neuritis, zerebelläre Ataxie);
- generalisierte Infektionen (Polylymphadenopathie, Septikopyämie).
Eine Mykoplasmeninfektion hat eine durchschnittliche Inkubationszeit von 3 Wochen. Der Entwicklung einer Lungenentzündung gehen klinische Manifestationen von Läsionen der oberen Atemwege voraus. Der Krankheitsbeginn ist schleichend. Die Patienten leiden unter mäßiger allgemeiner Schwäche, Kopfschmerzen, laufender Nase, trockenem Hals und Halsschmerzen sowie Husten (zunächst trocken, später mit Absonderung von zähflüssigem Schleim). Charakteristisch für den Husten sind seine Dauer und sein paroxysmaler Charakter. Während eines Hustenanfalls ist seine Intensität stark ausgeprägt. Ständig ist eine Hyperämie der Rachenhinterwand, des weichen Gaumens und des Zäpfchens zu beobachten. Bei der Entwicklung einer Bronchitis sind schweres Atmen und trockenes Keuchen zu hören. Bei einem milden Verlauf einer mykoplasmenbedingten akuten Atemnot treten vor allem katarrhalische Rhinitis und Pharyngitis auf. Bei mäßigem Verlauf kommt es zu einer kombinierten Schädigung der oberen und unteren Atemwege in Form von Rhinobronchitis, Pharyngobronchitis, Nasopharyngobronchitis. Die Körpertemperatur der Patienten ist in der Regel subfebril.
Die oben genannten Symptome einer Mykoplasmeninfektion verstärken sich am 5.–7. Tag. Die Körpertemperatur steigt auf 39–40 °C und kann 5–7 Tage lang auf diesem Niveau bleiben. Anschließend sinkt sie auf subfebrile Werte und bleibt 7–12 Tage, manchmal auch länger, bestehen. Ein charakteristisches Zeichen einer Mykoplasmenpneumonie ist ein anhaltender und starker Husten mit Auswurf geringer Mengen zähen und schleimigen Auswurfs. Der Husten hält mindestens 10–15 Tage an. Die überwiegende Mehrheit der Patienten leidet zusätzlich unter Brustschmerzen, die sich beim Atmen verstärken.
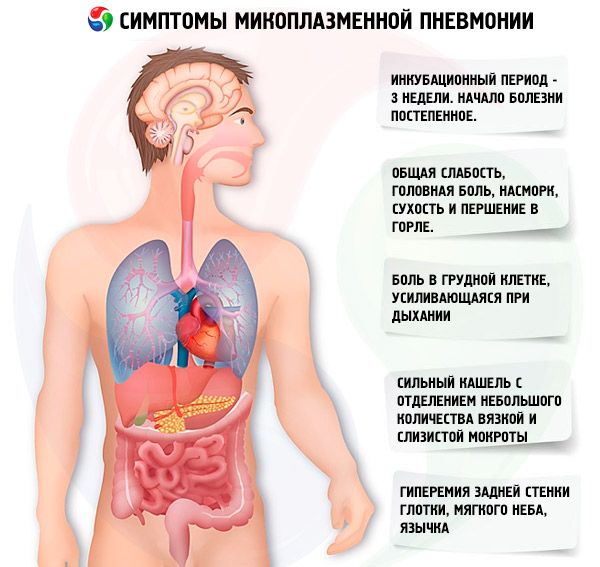
Körperliche Anzeichen einer Lungenentzündung treten in der Regel am 4.–6. Krankheitstag auf und äußern sich in einer lokal eingeschränkten Bläschenatmung, Krepitation, feinen, sprudelnden Rasselgeräuschen und einer Verkürzung der Klopfgeräusche. Dies ist jedoch ein seltenes Symptom. Bei etwa 20 % der Patienten treten keine körperlichen Anzeichen einer Lungenentzündung auf; Lungenschäden werden nur durch Röntgenuntersuchungen diagnostiziert.
Bei einigen Patienten kann es zu einer fibrinösen oder mäßig exsudativen Pleuritis kommen.
Wo tut es weh?
Was bedrückt dich?
Diagnose Mykoplasma pneumoniae
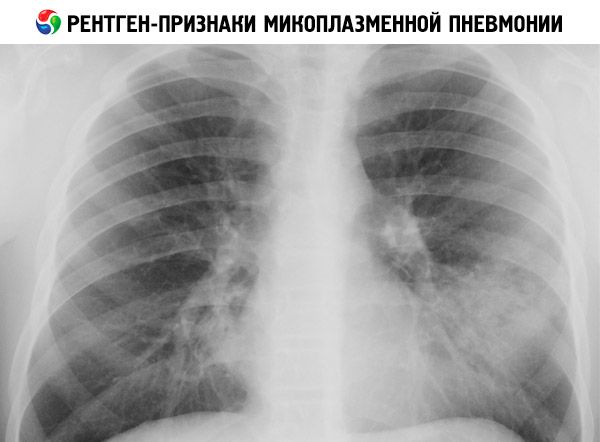
Radiologisch kann eine Mykoplasmenpneumonie folgende Erscheinungsformen aufweisen:
- Verstärkung und Verdickung des Lungenmusters, hauptsächlich interstitielle Veränderungen in 50 % der Fälle;
- segmentale und fokale Infiltration des Lungengewebes (bei 30 % der Patienten); das Infiltrat ist hauptsächlich in den unteren Lungenfeldern lokalisiert, seltener in den oberen und mittleren Lappen der rechten Lunge, in den basalen Segmenten. Infiltrate sind heterogen und inhomogen, ohne klare Grenzen; bei 10-40 % sind sie bilateral;
- ausgedehnte Lappeninfiltration (seltene Variante).
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
Labordiagnostik der Mykoplasmenpneumonie
Eine allgemeine Analyse des peripheren Blutes ist durch eine überwiegend normale Anzahl von Leukozyten (nicht mehr als 8 x 10 9 /l) gekennzeichnet, in 10-15 % der Fälle - Leukopenie oder Leukozytose; ein regelmäßiger Anstieg der Lymphozytenzahl; keine Verschiebung der Leukozytenformel nach links; ein Anstieg der BSG.
Es ist zu beachten, dass Mykoplasmenpneumonien aufgrund der Hinzufügung bakterieller Mikroflora (hauptsächlich Pneumokokken) häufig gemischt (mykoplasmen-bakteriell) sind. Dies sind in der Regel spätere Lungenentzündungen. Primäre Mykoplasmenpneumonien entwickeln sich in den ersten Krankheitstagen. Im Allgemeinen ist der Verlauf einer Mykoplasmenpneumonie meist nicht schwerwiegend, sondern langfristig. In einigen Fällen ist jedoch ein schwerer Verlauf möglich; dies ist auf die Schwere der Lungenentzündung selbst oder das Hinzufügen nicht-respiratorischer Manifestationen einer Mykoplasmeninfektion zurückzuführen.
 [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ]
Diagnosekriterien für Mykoplasmenpneumonie
Bei der Diagnose einer Mykoplasmenpneumonie müssen folgende Grundprinzipien beachtet werden.
- Allmählicher Beginn mit kurzer Prodromalphase, akute Pharyngitis, Rhinitis, Tracheitis, intensiver, anhaltender Husten mit zähem, schwer abtrennbarem Schleimauswurf.
- Leichte körperliche Anzeichen einer Lungenentzündung.
- Das Vorhandensein extrapulmonaler (extrarespiratorischer) Manifestationen: hämolytische Anämie, Myokarditis, Perikarditis, Hepatitis, Hautausschläge, Polylymphadenopathie.
- Positive Ergebnisse der serologischen Diagnostik. Zur Bestätigung der Diagnose einer Mykoplasmenpneumonie werden Antikörper gegen Mykoplasmen im Blut mittels Komplementbindungsreaktion bestimmt; gepaarte Seren werden im Abstand von 15 Tagen untersucht. Ein 4-facher Anstieg des Antikörpertiters (mindestens 1:64) ist diagnostisch signifikant.
Die kulturelle Diagnostik (Sputumkultur) wird bei Mykoplasmenpneumonie aufgrund der notwendigen Verwendung hochselektiver Medien und der geringen Aussagekraft der Methode praktisch nicht eingesetzt.
- Nachweis von Mykoplasmen-Antigenen im Sputum mittels monoklonaler Antikörper mittels Immunfluoreszenz oder Enzymimmunoassay. In den letzten Jahren wurde Mykoplasmen (seine DNA-Moleküle) im Sputum mithilfe der Polymerase-Kettenreaktion nachgewiesen. Bei der routinemäßigen Bakterioskopie eines Sputumausstrichs wird Mykoplasmen nicht nachgewiesen.
Was muss untersucht werden?
Wen kann ich kontaktieren?
Behandlung Mykoplasma pneumoniae
Mykoplasmen reagieren hochempfindlich auf Erythromycin und neue Makrolide (Azithromycin, Clarithromycin usw.). Neue Makrolide sind wirksamer als Erythromycin und gelten als Medikamente der ersten Wahl. Tetracycline sind auch gegen Mykoplasmenpneumonie wirksam. Mykoplasmen sind resistent gegen β-Lactam-Antibiotika (Penicilline, Cephalosporine).
Weitere Informationen zur Behandlung
Medikamente

