Facharzt des Artikels
Neue Veröffentlichungen
Funiculäre Myelose
Zuletzt überprüft: 12.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Funikuläre Myelose, neuroanämisches Syndrom oder Funikuläres Myelose-Syndrom werden als Myelopathien klassifiziert, da sie das Ergebnis eines pathologischen Prozesses des zentralen Nervensystems sind, wie etwa der Zerstörung der schützenden Myelinscheide der Spinalnervenfasern, was zu einer subakuten kombinierten Degeneration des Rückenmarks führt.
Epidemiologie
Es liegen keine Daten zur Prävalenz der Funikulären Myelose vor, es ist jedoch bekannt, dass sie in der Regel Menschen über vierzig Jahren betrifft und dass bei 95 % der Patienten der ätiologische Faktor dieses Syndroms die perniziöse Anämie ist, die autoimmuner Natur ist: das Vorhandensein von Antikörpern gegen die Belegzellen des Magens und gegen den intrinsischen Faktor von Castle, der die Aufnahme von Vitamin B12 im Ileum gewährleistet.
Und internationalen Statistiken zufolge handelt es sich bei 1–2 % aller registrierten Anämiefälle um perniziöse Anämie.
In europäischen Ländern wird bei 5-46 % der älteren Menschen ein Vitamin-B12-Mangel beobachtet, in Lateinamerika bei 60 % der erwachsenen Bevölkerung. Auch 20-85 % der Vegetarier leiden an Cobalaminmangel.
Ursachen funikuläre Myelose
Die Hauptursachen der funikulären Myelose – der Demyelinisierung der Nervenfasern des Funiculus bzw. der Rückenmarkssäulen – sind ein Mangel an Vitamin B12 (Cobalamin) im Körper. [ 1 ]
Außerdem kann diese Pathologie durch Störungen im Stoffwechsel von Vitamin B12 (insbesondere dessen Malabsorption) und einemegaloblastische Anämie verursacht werden, die mit einem Mangel an Folsäure und Cobalamin einhergeht.
Wie hängen perniziöse oder B12-Mangelanämie und funikuläre Myelose zusammen? Aufgrund seiner Zusammensetzung spielt Cobalamin eine wichtige Rolle in vielen biologischen Prozessen und ist notwendig für die Umwandlung von Fettsäuren, einigen Aminosäuren und Folsäure; für die Biosynthese von DNA, Nukleotiden und Methionin; für die Reifung roter Blutkörperchen und das Wachstum von Axonen neuronaler Zellen.
Dieses Vitamin trägt zur Aufrechterhaltung der normalen Funktion des Nervensystems bei, da es ein Cofaktor bei der Produktion des Hauptproteins der Nervenfaserscheide – Myelin – durch Schwann-Zellen und Oligodendrozyten ist.
Risikofaktoren
Experten sehen Risikofaktoren für die Entwicklung einer Funikulären Myelose in einem chronischen Cobalaminmangel im Körper, dessen Wahrscheinlichkeit wiederum bei niedriger Magensäure steigt; hypoazide, atrophische oder anazide Gastritis mit Achlorhydrie sowie bei Entfernung eines Teils des Magens. Und das liegt daran, dass Vitamin B12, gebunden an Nahrungsprotein, im Magen freigesetzt wird - unter der Einwirkung von Salzsäure und der von Magenzellen produzierten Protease - Pepsinogen.
Zu den Faktoren, die das Risiko eines Vitamin-B12-Mangels mit der Entwicklung neurologischer Symptome erhöhen, gehören chronische Lebererkrankungen (da hier die Reserven dieses Vitamins in Form von Transcobalamin I gespeichert sind), sowie Morbus Crohn, Morbus Addison, Hypoparathyreoidismus und Pankreasinsuffizienz, Zollinger-Ellison-Syndrom, Zöliakie, autoimmune systemische Sklerodermie mit gastrointestinalen Schäden, bösartige Neubildungen (einschließlich Lymphomen) und Diphyllobothriasis. [ 2 ]
Pathogenese
Bei der Erklärung der Pathogenese degenerativer Veränderungen im Rückenmark muss beachtet werden, dass die neurologischen Manifestationen bei dieser Erkrankung durch eine Schädigung der paarigen hinteren (Funiculus dorsalis) und seitlichen (Funiculus lateralis) Funiculi der weißen Substanz des Rückenmarks verursacht werden, die aus den Fortsätzen (Axonen) der Neuronen bestehen. Diese Funiculi sind assoziative, aufsteigende (afferente) und absteigende (efferente) Bahnen, entlang derer die entsprechenden Impulse zwischen Rückenmark und Gehirn verlaufen. Das heißt, Axone sind sowohl in den aufsteigenden Bahnen des hinteren Strangs als auch in den absteigenden Pyramidenbahnen betroffen. [ 3 ]
Die Demyelinisierung von Strängen bei Vitamin-B12-Mangel ist mit der Aktivierung von Stress im endoplasmatischen Retikulum (Retikulum) verbunden, der durch eine erhöhte Phosphorylierung von Kinasen (IRE1α und PERK) und des Translationsinitiationsfaktors 2 (EIF2) sowie die Expression des aktivierenden Transkriptionsfaktors 6 (ATF6) verursacht werden kann. Infolgedessen kommt es zu einer Abnahme der Translationsinitiierung (Proteinsynthese durch das Ribosom auf der Messenger-RNA) und einer Hemmung der allgemeinen Proteinsynthese, was zum Stillstand des Zellzyklus und zur Beschleunigung der Myelinzellapoptose führt. [ 4 ]
Darüber hinaus kann es aufgrund eines Anstiegs des Coenzyms Methylmalonyl-CoA in den Mitochondrien aufgrund eines Mangels an Cobalamin zu einer abnormal veränderten Melaninproduktion – mit einem niedrigeren Lipidgehalt – kommen, die die Synthese von Fettsäuren stört und zur Ansammlung von Methylmalonsäure führt, die zu oxidativem Stress in den Zellen führt.
Lesen Sie auch – Pathogenese des Vitamin-B12-Mangels
Symptome funikuläre Myelose
Man unterscheidet folgende Typen bzw. Formen der Funikulären Myelose: posteriore säulenförmige sensorische Ataxie oder Funikuläre Myelose mit Schädigung der hinteren Funiculi des Rückenmarks; pyramidale Funikuläre Myelose – mit Schädigung des Funiculus lateralis sowie gemischt (mit Schädigung der hinteren und seitlichen Funiculi). [ 5 ]
Es werden drei Stadien oder Perioden der pathologischen Entwicklung unterschieden. Die ersten Anzeichen der Prodromalphase der subakuten kombinierten Degeneration des Rückenmarks sind Taubheitsgefühl und Kribbeln (Parästhesien) in den Zehenspitzen, gelegentlich auch in den Fingern und Zehen; verminderte Sensibilität. Mit der Zeit breiten sich diese Empfindungen auf Füße und Hände aus. Patienten klagen über Muskelschwäche, häufigen Gleichgewichtsverlust und Gangveränderungen. [ 6 ]
Im weiteren Verlauf, im zweiten Stadium, treten Symptome wie Ataxie (Beeinträchtigung der Bewegungskoordination), Veränderungen der Haltungsempfindlichkeit, verminderte Sehnenreflexe, Verlust der Tiefensensibilität, Steifheit der unteren Extremitäten aufgrund spastischer Paresen, Schwierigkeiten beim Gehen und Immobilität des Patienten auf. Das Sehvermögen kann sich (aufgrund von Pupillenstörungen) verschlechtern. [ 7 ]
Im dritten Stadium können zu den bestehenden Symptomen noch Harnwegsbeschwerden (in Form von Harnverhalt oder Inkontinenz) und Stuhlstörungen (mit Verstopfung) hinzukommen. Ausgeprägte psychische Veränderungen sind keine Seltenheit.
Siehe auch - Symptome einer Rückenmarksverletzung
Komplikationen und Konsequenzen
Die wichtigsten Folgen und Komplikationen der Funikulären Myelose sind neurologische Störungen bis hin zur unteren spastischen Paraparese (Querschnittslähmung) und psychische Veränderungen – bis hin zur partiellen kognitiven Dysfunktion.
In schweren Fällen sind Schäden an der grauen Substanz und den Axonen des Vorderhorns des Rückenmarks sowie der kortikalen Regionen des Gehirns möglich. [ 8 ]
Diagnose funikuläre Myelose
Die Standarddiagnostik beginnt mit der Erfassung der vorhandenen Symptome, der Erhebung der Anamnese, der Untersuchung des Patienten und der Untersuchung der Reflexe.
Es werden Blutuntersuchungen durchgeführt: allgemeine Blutuntersuchungen, Untersuchung des Vitamin-B12- und Folatspiegels, des Homocysteins und der Methylmalonsäure, Untersuchung auf das Vorhandensein von Antikörpern gegen den Intrinsic Factor (AIFAB) und Parietalzellen der Magenschleimhaut (APCAB) usw.
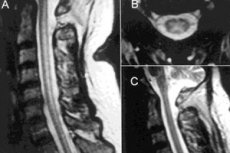
Zur instrumentellen Diagnostik gehören die Elektroneuromyographie und die MRT der entsprechenden Wirbelsäulenabschnitte. [ 9 ]
Differenzialdiagnose
Zum Ausschluss von Strahlen- oder Herpesmyelitis, amyotropher Lateralsklerose und Multipler Sklerose, Polyneuritis, spondylogener Myelopathie, HIV-vakuolärer Myelopathie, Spätneurosyphilis (Tabes dorsalis), Sarkoidose, hereditären Syndromen und verschiedenen motorisch-sensorischen Polyneuropathien, Astrozytom, Ependymom, Leukenzephalopathie werden Differentialdiagnostiken durchgeführt.
Wen kann ich kontaktieren?
Behandlung funikuläre Myelose
Die Behandlung zielt darauf ab, die Anämie und den Prozess der axonalen Demyelinisierung durch intramuskuläre Injektionen von Vitamin B12 (Cyanocobalamin) zusammen mit anderen B-Vitaminen zu stoppen. Weitere Informationen finden Sie im Artikel – Behandlung von Vitamin-B12-Mangel [ 10 ]
Verhütung
Ein langfristiger Vitamin-B12-Mangel führt zu irreversiblen Schäden am Nervensystem, daher sollte die Ernährung ausreichend cobalaminhaltige Lebensmittel enthalten. Welche Lebensmittel es enthalten, erfahren Sie ausführlich in der Publikation - Vitamin B12.
Darüber hinaus sollten nach Möglichkeit die Ursachen eines Vitamin-B12-Mangels beseitigt werden, obwohl die Prädisposition zur perniziösen Anämie autosomal-dominant vererbt wird.
Prognose
Wovon hängt die Prognose der Funikulären Myelose ab? Das Stadium des Syndroms zum Zeitpunkt der Arztsuche, die Schwere der Symptome und die Wirksamkeit der Behandlung hängen davon ab. Ohne Behandlung verschlechtert sich der Zustand des Patienten, aber die Therapie kann Parästhesien und Ataxie lindern. In der Hälfte der Fälle ist eine spastische Paraplegie im Spätstadium jedoch kaum noch zu bewältigen.

