Facharzt des Artikels
Neue Veröffentlichungen
Randständige Osteophyten
Zuletzt überprüft: 29.06.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
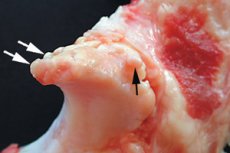
Es gibt viele Arten von Knochenwucherungen. Bilden sich solche Wucherungen an den Endpartien als marginales Überwuchern aufgrund deformierender Belastungen oder einer Störung des Kalziumstoffwechsels, spricht man von „marginalen Osteophyten“. Das Problem kann asymptomatisch sein, meist kommt es jedoch zu Bewegungseinschränkungen und Schmerzen im betroffenen Gelenk. Marginale Osteophyten sind im Allgemeinen ein spezifischer radiologischer Indikator für degenerative Prozesse; ihr Auftreten ist mit der Entwicklung involutionärer Veränderungen im Knochengewebe verbunden. [ 1 ]
Epidemiologie
Die häufigste Ursache für die Bildung marginaler Osteophyten ist Arthrose. Zu den häufigsten Manifestationen der Pathologie zählen Schmerzen im betroffenen Gelenk und Morgensteifheit. Bei Bewegung können die Schmerzen etwas nachlassen, nehmen aber abends wieder zu, was mit der Belastung zusammenhängt.
Eine genetische Veranlagung ist nicht selten. Im Durchschnitt treten die Symptome zwischen dem 40. und 50. Lebensjahr auf. Männer neigen eher zu einem frühen Auftreten der Symptome. Bei Frauen treten die Anzeichen marginaler Osteophyten etwas später auf, sind aber ausgeprägter – insbesondere das Schmerzsyndrom ist heller und intensiver. Das Problem tritt häufiger mit Beginn der Wechseljahre auf.
Ursachen marginale Osteophyten
Die häufigste Ursache für die Bildung marginaler Osteophyten sind Stoffwechselstörungen. Häufig entstehen die Wucherungen durch erhöhte Belastungen eines Gelenks, die zu Knorpelschäden führen. Weitere mögliche Ursachen sind direkte Traumata des Gelenks oder der Wirbelsäule. [ 2 ]
Fachleute weisen auf folgende Hauptursachen für die Pathologie hin:
- Entzündliche Veränderungen im Knochengewebe;
- Degenerative Veränderungen;
- Knochenbrüche;
- Längerer erzwungener Aufenthalt in einer Position;
- Tumorprozesse;
- Endokrine Störung.
Unter den entzündlichen Erkrankungen ist die Osteomyelitis am häufigsten, eine Erkrankung, bei der alle Knochenbestandteile vom Periost bis zum Knochenmark betroffen sind. Die Entzündung wird durch eitrige Bakterienflora oder Mycobacterium tuberculosis hervorgerufen. Die Hauptursachen für Osteomyelitis sind: offene Knochenbrüche, chronische Infektionsherde und die Nichtbeachtung von Empfehlungen zur sicheren Durchführung von Osteosyntheseoperationen. Die Krankheit betrifft häufiger Femur, Humerus, Tibia sowie Ober- und Unterkiefer.
Degenerative intraossäre Prozesse entwickeln sich vor dem Hintergrund altersbedingter Gewebeveränderungen und übermäßiger Belastungen des Gelenkbereichs. „Die Schuldigen“ können eine deformierende Spondylose oder Osteoarthrose sein.
Marginale Osteophyten bilden sich häufig, nachdem die Integrität des zentralen Knochensegments beeinträchtigt wurde. Im Bereich der Fraktur bildet sich mit der Zeit ein spezifischer Knochenbindegewebskallus, der später durch Osteoidgewebe ersetzt wird. Im Zuge der Regeneration entstehen im Bereich der verschobenen Knochenelemente und des Kallusgewebes Osteophyten, die als posttraumatisch bezeichnet werden. Manchmal bilden sich Auswüchse aus dem Periost, die nach der Ablösung verknöchern und zu einer Knochenformation degenerieren. Ein solches Phänomen ist bei Verletzungen des Ellenbogen- oder Kniegelenks nicht ungewöhnlich. Osteophyten können auch durch Risse von Bändern und Gelenkschleimbeuteln verursacht werden.
Längerer Aufenthalt in einer unbequemen, erzwungenen Position überlastet fast immer das eine oder andere Gelenk, was zu Veränderungen und Zerstörung des Knorpelgewebes und dann des Knochens führt, der unter Bildung marginaler Osteophyten zu wachsen beginnt. Darüber hinaus steigt das Risiko, eine deformierende Spondylose und Arthrose zu entwickeln.
Manchmal wachsen Osteophyten, wenn der Knochen von einer gutartigen oder bösartigen Neubildung befallen ist oder wenn sich Metastasen anderer Strukturen im Knochen festsetzen. Am häufigsten kommt dies bei Patienten mit Osteosarkom, Osteochondrom, Ewing-Sarkom, Brustkrebs oder Prostatakrebs vor.
Bei endokrinen Erkrankungen wird das Wachstum von Osteophyten am häufigsten durch Akromegalie hervorgerufen, eine Erkrankung, die mit einer erhöhten Synthese von Wachstumshormonen einhergeht. Die Störung wird durch die Bildung einer gutartigen Masse im Vorderlappen der Hypophyse verursacht.
Wirbelosteophyten entstehen durch eine deformierende Spondylose. Bei dieser Erkrankung treten die Wucherungen an der Vorderkante der Wirbelkörper auf oder gehen von den Gelenkfortsätzen aus.
Risikofaktoren
Regelmäßige Belastungen der Gelenke, einschließlich der Wirbelsäule, führen im Laufe der Zeit zur Degeneration der Gelenkoberflächen und Bandscheiben sowie zu deren Verschleiß. Kommen Faktoren wie altersbedingte Veränderungen, traumatische Verletzungen und Knochenverkrümmungen zusammen, verstärken sich die ungünstigen Auswirkungen auf Knochenstrukturen und Gelenke deutlich. Der Bandapparat leidet: Die Bänder verdicken sich, Kalziumsalze sammeln sich in ihnen an. Erhöhte Gelenkreibung beschleunigt das Wachstum von Osteophyten.
Degenerationsprozesse im Gewebe beginnen bereits in jungen Jahren, wobei solche Veränderungen schleichend verlaufen und erst ab etwa 50 Jahren sichtbar werden. Es gibt jedoch bekannte Faktoren, die diesen Prozess beschleunigen können:
- Angeborene, erbliche Anomalien, Missbildungen;
- Ernährungsgewohnheiten (dazu kann auch Fettleibigkeit gehören);
- Besonderheiten des Lebensstils (Hypodynamie, falsche Körperhaltung, erzwungene häufige falsche Körperhaltung usw.);
- Verletzungen (beim Sport, im Haushalt oder am Arbeitsplatz).
Pathogenese
Die Bildung marginaler Osteophyten beginnt mit einer Dysregulation der Chondrogenese. Dabei kommt es zur Differenzierung chondrogener Zellen im Periost. Dies führt zur Bildung einer knorpelartigen Struktur, dem sogenannten Chondrophyten. Dieser verknöchert anschließend zu einem Chondroosteophyten, der sich schließlich in Knochen umwandelt und einen Osteophyten bildet. [ 3 ], [ 4 ]
Obwohl marginale Osteophyten als empfindliches und frühes Anzeichen von Knorpelschäden bei Patienten mit Osteoarthritis identifiziert wurden, beginnt man gerade erst, die genaue Pathogenese der Osteophyten zu verstehen. Die zytomorphologischen Befunde und Genexpressionsmuster während der Osteophytenbildung ähneln denen der Kallusheilung nach einer Fraktur und der Ossifikation der enchondralen Wachstumsfuge. [ 5 ] Kürzlich konnte gezeigt werden, dass die Osteophytenbildung und das Vorhandensein von Knorpelschäden physikalisch unabhängige Phänomene sind. [ 6 ], [ 7 ] Frühere Studien haben gezeigt, dass das Osteophytenwachstum eher auf die Freisetzung von Zytokinen aus geschädigtem Knorpel als auf mechanische Einwirkungen auf die Gelenkkapsel zurückzuführen ist, dass Synovialgewebe eine wichtige Rolle bei der Regulierung der Osteophytenbildung spielt und dass exogen verabreichte Zytokine die Osteophytenbildung induzieren oder hemmen können. [ 8 ]
Randosteophyten entstehen häufig nach mittelschweren bis schweren traumatischen Verletzungen, Knochenbrüchen, degenerativ-dystrophischen Veränderungen der Gelenke und der Wirbelsäule. Nicht selten kommt es auch zu einer Entzündungsreaktion des Knochens oder des umliegenden Gewebes.
Im Allgemeinen ist ein Osteophyt ein pathologischer Auswuchs von Knochengewebe. Der Begriff leitet sich von den griechischen Wörtern osteon – Knochen – und phyton – Sporn, Pflanze – ab. Auswüchse können einzeln oder zahlreich sein und unterschiedliche Konfigurationen aufweisen (dünne Stacheln, gezackte Formationen, Tuberkel). Die Struktur von Osteophyten unterscheidet sich nicht von der Struktur normalen Knochengewebes.
Es gibt Wucherungen wie diese:
- Knochenkompakt;
- Knochenschwammartig;
- Knochen und Knorpel;
- Metaplastisch.
Knochenkompakte Osteophyten bestehen aus der kompakten Substanz des Knochens. Sie ist sehr stabil und hält starken Belastungen stand. Sie bildet im Wesentlichen die äußere Schicht des Knochens. Darüber hinaus reichert die kompakte Substanz bestimmte chemische Elemente an, darunter Phosphor und Kalzium. Diese Knochenschicht zeichnet sich durch Homogenität aus und kommt in großen Mengen im mittleren Segment von Röhrenknochen vor.
Knochenkompakte Osteophyten kommen am häufigsten an Mittelfußknochen, Fingerphalangen und Endsegmenten von Röhrenknochen vor.
Knochenschwamm-Osteophyten bestehen aus schwammartigem Gewebe, das eine Zellstruktur aufweist und aus Platten und Trabekeln besteht. Diese Substanz ist leicht und nicht besonders fest, sie befindet sich in den Endsegmenten – Epiphysen – von Röhrenknochen und füllt fast das gesamte Volumen der schwammartigen Strukturen aus.
Unter dem Einfluss von Überlastung entwickeln sich knöcherne spongiforme Osteophyten in irgendeinem Teil der schwammigen oder röhrenförmigen Knochen.
Knochen- und Knorpelosteophyten treten bei Knorpeldeformationen auf, die durch mechanische Überlastung, entzündliche oder degenerative Prozesse im Gelenk verursacht werden können, bei denen das Knorpelgewebe dünner wird und destruktive Veränderungen erfährt. Solche Randwucherungen finden sich am häufigsten in großen Gelenken, die maximaler Belastung ausgesetzt sind (z. B. im Hüftgelenk).
Metaplastische marginale Osteophyten entstehen, wenn ein Zelltyp durch einen anderen ersetzt wird. Knochengewebe wird durch Osteoblasten, Osteozyten und Osteoklasten repräsentiert. Junge matrixbildende Strukturen sind Osteoblasten, die sich später in Osteozyten verwandeln, die ihre Fähigkeit zur Teilung und Bildung interzellulärer Matrix verlieren. Osteozyten sind an Stoffwechselprozessen beteiligt und bewahren die Konstanz der organischen und mineralischen Zusammensetzung. Die Bildung von Osteoklasten ist mit Leukozyten verbunden, und ihre Hauptfunktion ist die Zerstörung alten Knochengewebes.
Das Auftreten metaplastischer marginaler Osteophyten wird durch entzündliche oder infektiöse Prozesse im Knochengewebe oder eine Verletzung seiner Regeneration verursacht.
Osteophyten in der Wirbelsäule können nicht nur nach ihrer Struktur, sondern auch nach ihrer Lage klassifiziert werden. So unterscheiden Experten:
- Vordere oder hintere Osteophyten;
- Anterolaterale marginale Osteophyten;
- Posterolaterale Osteophyten (besonders gefährlich, wenn sie sich im Nackenbereich bilden, aufgrund ihrer ungünstigen Wirkung auf das Rückenmark).
Marginale Osteophyten der Verschlussplatten sind eine Folge einer degenerativ-dystrophischen Erkrankung der Wirbelsäule. Sie entstehen durch die Verdichtung der Struktur im Zwischenwirbelraum (im oberen und unteren Bereich der Bandscheiben). Das Problem manifestiert sich mit ausgeprägten neurologischen Symptomen.
Symptome marginale Osteophyten
Die typischsten Symptome marginaler Osteophyten sind:
- Schmerzen im betroffenen Gelenk (dumpf, drückend, stechend);
- Einschränkung der motorischen Fähigkeiten der betroffenen Extremität oder des Rückens (entwickelt sich allmählich, nimmt langsam zu);
- Die Krümmung des Gelenks;
- Weichteilschwellung.
Im Frühstadium der Osteophytenbildung verspürt der Patient keine Schmerzen. Manchmal handelt es sich nur um leichte Beschwerden, bei denen der Patient nicht schnell einen Arzt aufsucht. Medizinische Hilfe wird in der Regel erst bei der Entwicklung eines intensiven degenerativen Prozesses, der Zerstörung des Knorpelgewebes und dem Auftreten eines ausgeprägten Krankheitsbildes in Anspruch genommen. Patienten klagen über stechende oder ziehende Schmerzen, die besonders intensiv bei körperlicher Anstrengung sind. Sind die vorderen Randosteophyten der Wirbelkörper betroffen, können Schmerzen in der Wirbelsäule auch beim Husten oder Niesen auftreten. [ 9 ]
Schmerzhafte Empfindungen neigen dazu, auszustrahlen, d. h. sie strahlen in benachbarte Organe und Gelenke aus, was die Diagnose erheblich erschwert. Randosteophyten der Wirbelkörper können zusätzlich unspezifische Symptome wie Kopfschmerzen, Schwindel, Seh- und Hörstörungen usw. verursachen. Das Auftreten solcher Symptome wird durch die Kompression des von den Wucherungen versorgten Gefäßnetzes verursacht.
Große marginale Osteophyten der Gelenkflächen führen zu einer erheblichen Beeinträchtigung der Gelenkbeweglichkeit, die mit einer Bewegungsblockade durch die gebildeten Wucherungen einhergeht. Die Gelenkkapsel verdickt sich, es entwickeln sich Kontrakturen: Der Patient verliert allmählich die Fähigkeit, sich ausreichend zu bewegen. In fortgeschrittenen Fällen kommt es zu einer vollständigen Zerstörung des Knorpelgewebes.
Auch Randosteophyten des Kniegelenks äußern sich zunächst durch leichte Beschwerden. Mit der Zeit werden die Empfindungen zunehmend schmerzhafter und unangenehmer. Weitere Anzeichen sind:
- Schwellung im Knie;
- Gangstörungen, Hinken.
Ähnliche Symptome finden sich, wenn marginale Osteophyten des oberen Sprunggelenks oder des Oberschenkelknochens auftreten.
Das Hauptsymptom, das mit marginalen Osteophyten der Lendenwirbel einhergeht, sind Schmerzen, die auf die Anwendung herkömmlicher Analgetika nicht gut ansprechen. Mit der Zeit ist die Beweglichkeit der Lendenwirbelsäule eingeschränkt, es wird für den Patienten schwierig, den Körper zur Seite zu drehen und sich zu beugen. In schweren Fällen kann das Wasserlassen beeinträchtigt sein. [ 10 ]
Osteophyten marginalen thorakalen Osteophyten werden von solchen pathologischen Symptomen begleitet:
- Schmerzen zwischen den Schulterblättern, die manchmal in das Schulterblatt, den Arm und die Schulter ausstrahlen;
- Verstärktes Schmerzsyndrom bei tiefer Atmung, Husten oder Niesen;
- Zunehmende Schwäche des Arms auf der betroffenen Seite.
Die Femurkondylen können durch einen direkten Sturz auf das Knie oder einen starken Schlag beeinträchtigt werden. Randosteophyten der Kondylen gehen mit Schmerzen im Kniegelenk einher, die bei Verletzungen und Frakturen eine eindeutige Diagnose erfordern. In den meisten Fällen ist eine Röntgenaufnahme ausreichend.
Randosteophyten der Patella machen sich durch Schmerzen und Knirschen im Kniebereich bemerkbar. Die Intensität der Beschwerden ist individuell: Anzahl und Größe der Wucherungen spielen eine Rolle. Große Knochenwucherungen erhöhen das Risiko für Meniskus- und Bänderschäden deutlich.
Randosteophyten des Hüftgelenks können die Bewegungsfreiheit beeinträchtigen und einfache Aktivitäten wie das Anheben des Beins, Gehen oder längeres Sitzen erschweren. Einige Patienten berichten von Steifheit, dem Gefühl, dass das betroffene Bein ihnen nicht „gehorcht“. Mögliche Schmerzen im Gesäß, den Oberschenkeln und im unteren Rücken.
Marginale Osteophyten des Acetabulumdachs gehen mit folgenden Symptomen einher:
- Schmerzen im Oberschenkel, in der Leistengegend (insbesondere morgens oder nach körperlicher Aktivität);
- Steifheit, Steifheit;
- Schmerzen beim Versuch, die unteren Extremitäten zu drehen;
- Schlaff;
- Knirschen;
- Muskel- und Lendenschmerzen;
- Unfähigkeit, lange Strecken zu gehen.
Ein marginaler Osteophyt der Tibia äußert sich durch das Auftreten dumpfer, ziehender Schmerzen im Bereich der Projektion des pathologischen Fokus, die sich nach körperlicher Anstrengung, beim Belasten und Drehen verstärken. Charakteristisch sind außerdem Schwäche der entsprechenden Muskelgruppen, schnelle Ermüdbarkeit, Taubheitsgefühl und Kribbeln sowie Schwellungen der Weichteile.
Randosteophyten des Schultergelenks zeigen diese unspezifischen Anzeichen:
- Schmerzen bei körperlicher Betätigung;
- Knirschen in der betroffenen Schulter;
- Ziehender Schmerz in Ruhe;
- Eingeschränkte Beweglichkeit der Schulter, Einschränkung einiger Bewegungen.
Randosteophyten der Interphalangealgelenke äußern sich durch Schmerzen, Brennen, Kribbeln und Taubheitsgefühl im Bereich der lateralen Flächen der distalen und dorsal-lateralen Flächen der proximalen Interphalangealgelenke. Gleichzeitig kann es zu Steifheit und vermindertem Bewegungsvolumen der betroffenen Gelenke kommen. Bei ausgeprägten Wucherungen ist eine Deformierung der betroffenen Hand möglich.
Komplikationen und Konsequenzen
Randosteophyten der Halswirbelsäule können Gefäßerkrankungen, starke Kopfschmerzen, Schwindel, Klingeln und Tinnitus, Sehstörungen und Blutdruckschwankungen hervorrufen. Durch die Vergrößerung der Wucherungen kommt es zu einer Verengung des Wirbelkanals, Arterienstämme und Nerven werden eingeklemmt, es entsteht eine Spinalkanalstenose. [ 11 ] Es tritt das Symptom der „Claudicatio pseudonym“ auf: Der Patient verspürt anhaltende Schmerzen, die unteren Gliedmaßen sind taub und „unbewegt“. Die Beschwerden verschwinden auch in Ruhe nicht.
Subchondrale Sklerose und marginale Osteophyten verursachen häufig die Bildung von Zwischenwirbelhernien, die wiederum das Auftreten von Schmerzen und Funktionsstörungen in verschiedenen Organen sowie Taubheitsgefühle in den Extremitäten hervorrufen.
Die wichtigsten ungünstigen Folgen sind mit dem stetigen Wachstum marginaler Osteophyten verbunden. Die allmähliche Zunahme der Wucherungen führt zu Kompression und Verschiebung des Gewebes sowie zu mechanischen Schäden an benachbarten Strukturen. Ohne Behandlung kann das betroffene Gelenk seine Funktion vollständig verlieren, der Patient wird behindert.
Um Komplikationen vorzubeugen, sollten Sie bereits bei den ersten Symptomen einen Spezialisten aufsuchen. Ein Facharzt beurteilt die sichtbaren pathologischen Anzeichen, führt eine Untersuchung durch und diagnostiziert das Problem anhand einer umfassenden Untersuchung.
Diagnose marginale Osteophyten
Diagnostische Maßnahmen beginnen mit einer direkten klinischen Untersuchung. Ein Facharzt untersucht den Patienten sorgfältig, führt eine neurologische Untersuchung durch, beurteilt die Funktion der Nervenenden und identifiziert deren mögliche Kompression. Basierend auf einer detaillierten Untersuchung, der Untersuchung der Krankengeschichte und der Beschwerden des Patienten legt der Arzt weitere diagnostische Maßnahmen fest.
Besonderes Augenmerk wird auf solche Zeichen gelegt:
- Gelenkschmerzen bei Bewegung und in Ruhe, nach körperlicher Aktivität und unabhängig davon;
- Gelenkverkrümmung, Achsendeformitäten;
- Einschränkung der motorischen Aktivität, Unfähigkeit, aktive oder passive Bewegungen auszuführen.
Labortests:
- Untersuchung der Synovialflüssigkeit;
- Auswertung biomolekularer Marker in Serum, Gelenkflüssigkeit, Liquor etc.
Die instrumentelle Diagnostik wird üblicherweise durch folgende Verfahren dargestellt:
- Röntgen (ermöglicht die Erkennung einer Verengung des Gelenkspalts, von Bereichen mit subchondraler Osteosklerose, direkt marginalen Osteophyten und Anzeichen einer subchondralen Osteoporose).
- Arthroskopie (visualisiert intraartikuläre Strukturen, ermöglicht Biopsie).
- Arthrosonographie (Ultraschall-Gelenkuntersuchung).
- Computertomographie (schichtweise Darstellung des Gelenks).
- Magnetresonanztomographie (ein informatives Verfahren, das keine Strahlenbelastung mit sich bringt).
- Histomorphologische Untersuchung (Gewebebiopsie).
Diagnostische Maßnahmen sollten umfassend und individuell auf den Patienten abgestimmt durchgeführt werden.
Differenzialdiagnose
Das Überwachsen marginaler Osteophyten muss von folgenden Pathologien unterschieden werden:
- Akute Arthritis;
- Verletzungen (Meniskus- oder Bänderriss mit Hämarthrose, Frakturen);
- Infektiöse Pathologien, mikrokristalline Arthritis und andere entzündliche intraartikuläre Prozesse, Hämophilie;
- Virale Infektionskrankheiten, Osteoathrose;
- Krebs, Osteochondrom;
- Gicht;
- Andere Arthritis, Arthrose, Arthropathien;
- Bandscheibenvorfall.
Zur Differentialdiagnose ist in den meisten Fällen eine Regtgenographie ausreichend. Manchmal wird zusätzlich eine Computertomographie oder eine Magnetresonanztomographie verordnet.
Wen kann ich kontaktieren?
Behandlung marginale Osteophyten
Die Behandlung marginaler Osteophyten beginnt mit der Beeinflussung der Grunderkrankung. Das Standardtherapieschema umfasst folgende Methoden:
- Konservative Behandlung (Beseitigung von Entzündungen und Schmerzsyndrom, Wiederherstellung des lokalen Stoffwechsels, Gewebereparatur mit nichtsteroidalen entzündungshemmenden Medikamenten, Chondroprotektoren);
- Physiotherapie (nach Ermessen des Arztes);
- Physiotherapie (hilft, Muskelkrämpfe zu lindern, den Stoffwechsel zu verbessern und die Belastung der Gelenke neu zu verteilen);
- Massage;
- Korrektur des Lebensstils (Beseitigung schlechter Gewohnheiten, Entwicklung eines Arbeits- und Ruheplans, Entwicklung einer Stressresistenz, Beseitigung von Hypodynamie);
- Einsatz von Stütz- und Schutzvorrichtungen, Orthesen, Korsetts, Einlagen etc. nach Indikation;
- Ernährungskorrektur (Verweigerung ungesunder Lebensmittel, Erweiterung der Ernährung um pflanzliche Lebensmittel und kalzium- und magnesiumreiche Gerichte);
- Gewichtsnormalisierung.
Diese Therapiemethoden beseitigen die vorhandenen marginalen Osteophyten zwar nicht, können aber das weitere Fortschreiten der Erkrankung stoppen und die Symptome lindern. Die Osteophyten werden chirurgisch vollständig entfernt.
Um das Wohlbefinden des Patienten zu verbessern, werden folgende Medikamente verschrieben:
- Nichtsteroidale entzündungshemmende Medikamente (Diclofenac, Ibuprofen, Ketorol usw. in Form von Tabletten, Kapseln, Salben, Injektionen) zur Beseitigung von Schmerzen und Entzündungen;
- Kortikosteroide (bei starkem Schmerzsyndrom ist eine direkte Injektion in die Gelenkhöhle möglich);
- Andere Analgetika, krampflösende Mittel (Midocalm).
Es versteht sich, dass alle oben genannten Medikamente lediglich dazu beitragen, das Wohlbefinden des Patienten zu verbessern. Sie können jedoch marginale Osteophyten nicht beseitigen.
Eine gewisse Rolle bei der Wiederherstellung der Gelenkstruktur spielen Chondroprotektoren: Chondroitin, Glucosamin und Analoga. Solche Medikamente ermöglichen es, das Gelenkgewebe mit Nährstoffen zu versorgen, den Degenerationsprozess zu stoppen und die Zellerneuerung zu starten. Chondroprotektoren sind zwar nur im frühen und mittleren Stadium der Osteophytenentwicklung wirksam und erfordern zudem eine systematische und langfristige Einnahme. Um die Wirkung von Chondroprotektoren zu verstärken, werden auch andere Medikamente eingesetzt, die die Mikrozirkulation des Gewebes optimieren können. Um die Knorpelzerstörung zu verlangsamen, werden Antienzyme eingesetzt.
Als Zusatztherapie verordnet:
- Physiotherapie (Stoßwellenbehandlung, automatisierte Elektromyostimulation, Ultraphonophorese, Ozontherapie);
- Physiotherapie;
- Bewegungstherapie (Mechanotherapie);
- Gelenktraktion zur Reduzierung der Belastung des betroffenen Gelenks;
- Chiropraktische Behandlung.
In schweren, fortgeschrittenen Fällen ist die einzige wirksame Behandlungsmethode eine Operation – eine korrigierende Osteotomie, bei der der Knochenteil mit dem Wachstum entfernt wird – oder eine Endoprothese – der Ersatz des betroffenen Gelenks durch eine Prothese.
Verhütung
Regelmäßige körperliche Aktivität ist wichtig, um die Bildung marginaler Osteophyten zu verhindern. Ausreichendes Sporttraining und tägliche Gymnastikübungen können die periartikuläre Durchblutung verbessern und die Gewebeernährung optimieren. Es wird empfohlen, regelmäßig zu schwimmen, zu tanzen, Aerobic zu machen und täglich spazieren zu gehen.
Die Kontrolle des Körpergewichts ist eine Voraussetzung für eine erfolgreiche Prävention. Übergewicht ist ein direkter Weg zu Erkrankungen des Bewegungsapparates, einschließlich der Entwicklung von Randosteophyten.
Darüber hinaus sollten Sie keine zu schweren Gegenstände heben und tragen, da dies die Gelenke und die Wirbelsäule in irgendeiner Weise überlastet. Vergessen Sie nicht eine vollwertige und abwechslungsreiche Ernährung, angereichert mit Vitaminen und Mineralstoffen. Zu den besonders nützlichen Produkten gehören: Gemüse, Milch und Hüttenkäse, Hartkäse und Meeresfrüchte.
Ebenso wichtig ist der Wasserhaushalt. Ärzte empfehlen, über den Tag verteilt nach und nach klares, sauberes Wasser zu trinken.
Es ist notwendig, alle bekannten schlechten Gewohnheiten aufzugeben. Es ist erwiesen, dass Rauchen sowie Alkoholmissbrauch oder Drogenabhängigkeit den Zustand des Knochen- und Knorpelsystems äußerst negativ beeinflussen.
Unbequeme Kleidung und Schuhe sowie hohe Absätze können allmählich Veränderungen in den Gelenken hervorrufen. Nicht nur der Fußbereich kann betroffen sein, sondern auch andere Gelenke des Bewegungsapparates.
Prognose
Der Ausgang der Erkrankung hängt von ihrer Form, ihrem Ausmaß sowie der Aktualität und Qualität der Behandlungsmaßnahmen ab. Randosteophyten verursachen häufig Behinderungen. In vernachlässigten Fällen geht der Verlust der Bewegungs- und Selbstbedienungsfähigkeit einher. Bei signifikanten Osteophyten der Knie- und/oder Hüftgelenke kann der Patient je nach Stadium des pathologischen Prozesses und Ausmaß der Läsion der ersten oder zweiten Behinderungsgruppe zugeordnet werden.
Randosteophyten entwickeln sich langsam genug. Durch frühzeitige Kontaktaufnahme mit Ärzten ist es oft möglich, die weitere Wucherung praktisch zu stoppen und die motorischen Fähigkeiten der Gelenke zu erhalten. Ohne Behandlung steigt das Risiko irreversibler Veränderungen im betroffenen Gelenk dramatisch an.

