Facharzt des Artikels
Neue Veröffentlichungen
Akute hämatogene Osteomyelitis bei Kindern
Zuletzt überprüft: 29.06.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
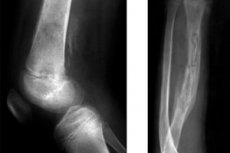
Eine infektiöse Knochenentzündung, die durch Bakterien hervorgerufen wird, die mit dem Blutkreislauf in das Knochengewebe gelangt sind, wird als hämatogene Osteomyelitis bezeichnet. In der pädiatrischen Praxis gilt die akute hämatogene Osteomyelitis bei Kindern als relativ häufige Erkrankung.
Epidemiologie
Die hämatogene Osteomyelitis ist für die Mehrzahl der Knochenentzündungen im Kindesalter verantwortlich. Epidemiologische Daten zeigen, dass jedes fünftausendste Kind unter 13 Jahren an dieser Erkrankung leidet. Jungen sind doppelt so häufig betroffen wie Mädchen, und Kinder unter 5 Jahren machen mehr als 50 % der Fälle aus. Akute hämatogene Osteomyelitis tritt besonders häufig bei Kindern unter 5 Jahren auf und betrifft aufgrund der starken, aber langsamen Durchblutung des wachsenden Knochens meist die Metaphysen. [ 1 ], [ 2 ] Das Durchschnittsalter der Patienten liegt bei 7–10 Jahren; bis zu 90 % der Fälle werden mit Staphylococcus aureus in Verbindung gebracht.
Am häufigsten sind die unteren Extremitäten betroffen, wobei etwa 80 % der Fälle auf den Oberschenkelknochen und das Schienbein entfallen.
Die oberen Extremitäten sind seltener betroffen. Eine Osteomyelitis des Oberarmknochens tritt in 12 % der Fälle auf, eine Osteomyelitis des Radius oder der Ulna bei 5 % der Patienten.
Ursachen akute hämatogene Osteomyelitis bei Kindern
Die Ursachen dieser Krankheit sind bakterielle Invasionen, und der vorherrschende Erreger ist Staphylococcus aureus, der Teil der menschlichen opportunistischen Mikroflora ist. Seine ständige asymptomatische Verbreitung (auf der Haut, den Mundschleimhäuten und den oberen Atemwegen) wird auf 30 % der Gesamtbevölkerung geschätzt. [ 3 ] Weitere Informationen finden Sie unter. - Ursachen und Pathogenese einer Staphylokokkeninfektion
Akute gametogene Osteomyelitis, die durch außerklinische Methicillin-resistente S. aureus (CA-MRSA) verursacht wird, ist in vielen Ländern weit verbreitet. [ 4 ], [ 5 ] Eine Studie einer großen US-amerikanischen Einrichtung aus dem Jahr 2016 ergab, dass die Inzidenz akuter muskuloskelettaler Infektionen durch MRSA von 11,8 % in den Jahren 2001-2002 auf 34,8 % in den Jahren 2009-2010 anstieg. [ 6 ]
In einigen Ländern (z. B. Spanien, Frankreich, Großbritannien, Israel und der Schweiz) wird Kingella kingae zunehmend als häufige Ursache für Knochen- und Gelenkinfektionen bei Kindern anerkannt, insbesondere bei Kindern unter 5 Jahren. [ 7 ] Daten zur Epidemiologie der K. kingae-Infektion in den USA sind begrenzt. In einer US-Studie mit 99 Kindern mit septischer Arthritis wurde bei zehn Kindern im Alter von ≤ 4 Jahren eine K. kingae-Infektion diagnostiziert; in acht Fällen konnte der Erreger allein durch Polymerase-Kettenreaktion (PCR) identifiziert werden. [ 8 ]
Eine vorübergehende Bakteriämie (d. h. das Vorhandensein von Bakterien im Blut) sowie eine Septikämie schaffen Voraussetzungen für eine hämatogene Ausbreitung der Infektion und die Bildung sekundärer Entzündungsherde in verschiedenen Organen und Geweben – einschließlich der Knochen.
Arteriengefäße, die das Knochengewebe mit Blut versorgen, dringen in die Marksubstanz ein und verbinden sich mit kleineren Periostarterien, wodurch die Durchblutung der Knochenrinde und der Ionenaustausch (Kalziumaustausch) gewährleistet werden. Arterienäste, die in die arteriovenösen Sinus der Hirnsubstanz münden, transportieren Blut zu hämatopoetischen und Stromazellen. Experten erklären die Entwicklung einer akuten hämatogenen Osteomyelitis bei Kindern mit der erhöhten Blutversorgung wachsender Knochen, die das Eindringen von Bakterien in das Knochengewebe erleichtert.
Eine akute hämatogene Osteomyelitis kann ätiologisch mit einer Streptokokkeninfektion assoziiert sein, insbesondere mit Streptococcus pyogenes (beta-hämolysierender Streptokokken der Gruppe A) und Streptococcus pneumoniae (Pneumokokken).
Eine Knochenentzündung kann auch folgende Ursachen haben:
- Haemophilus influenzae-Infektion (Haemophilus influenzae);
- Kingella kingae, ein Mitglied der obligaten Mikroflora des Nasenrachenraums, ist an der Entwicklung einer akuten Entzündung des Brustbeins und der Fersenknochen bei Kleinkindern beteiligt;
- Bartonella-Bazillus (Bartonella henselae), der bei geschwächten Kindern als Komplikation der Katzenkratzkrankheit eine Osteomyelitis des Achsenskeletts verursachen kann;
- Nicht-typhöse Salmonellen (Salmonella non-rushnontyphoidal), die normalerweise den Verdauungstrakt befallen, bei Immunproblemen jedoch eine generalisierte Form der Bakteriämie verursachen können und über den Blutkreislauf in andere Organe und Gewebe eindringen und dort eine Herdinfektion entwickeln.
Wie die klinische Praxis zeigt, wird eine akute hämatogene Osteomyelitis bei Neugeborenen am häufigsten durch eine Infektion des Knochengewebes durch Streptococcus agalactiae (Streptokokken der Gruppe B, die die Vaginalschleimhäute besiedeln), Staphylococcus aureus und Escherichia coli (Escherichia coli) verursacht.
Risikofaktoren
Risikofaktoren für das Eindringen von Bakterien in die Blutbahn können sein: Zahnfleischschäden beim Zähneputzen oder bei zahnärztlichen Eingriffen, Zahnabszesse (mit der Entwicklung einer hämatogenen Osteomyelitis des Kiefers); Infektionen der Ohren und Nasennebenhöhlen; pustulöse Erkrankungen der Haut und des Unterhautgewebes (Impetigo, Furunkulose, Staphylokokkenpyodermie, Streptodermie); bakterielle Mandelentzündung, Pharyngitis und Lungenentzündung sowie die Behandlung von Knochenbrüchen mit dem Einbau externer Kompressions-Distraktionsstrukturen. Weiterlesen - Staphylokokkeninfektion bei Kindern
Zu den Risikofaktoren für eine akute Knochenentzündung bei Kindern zählen ein geschwächtes Immunsystem unterschiedlicher Ätiologie, Diabetes mellitus, Dialysetherapie, Sichelzellenanämie und juvenile rheumatoide Arthritis.
Zu den prädisponierenden Faktoren für hämatogene Osteomyelitis bei Neugeborenen zählen Frühgeburt, Kaiserschnitt und invasive Eingriffe (Nabelschnur- oder Venenkatheterisierung).
Pathogenese
Eine Osteomyelitis kann durch eine direkte Infektion infolge eines penetrierenden Traumas entstehen oder sich von einer benachbarten Infektionsstelle aus ausbreiten. Der häufigste Infektionsmechanismus bei Kindern ist jedoch eine hämatogene Infektion des Knochens während einer Bakteriämie-Episode.
Nach dem Eindringen von Bakterien in das stark durchblutete Knochengewebe bilden sich dort Herde bakterieller Kontamination und die Vermehrung von Mikroorganismen im Knochen beginnt. Beispielsweise wird bei S. aureus-Läsionen die Pathogenese der hämatogenen Osteomyelitis, die fast immer in den Metaphysen langer Knochen neben der epiphysären Wachstumszone beginnt, durch Virulenzfaktoren dieses Bakteriums verursacht.
Insbesondere wird unter der Einwirkung des vom Mikroorganismus produzierten Koagulaseenzyms Blutfibrinogen in Fibrin umgewandelt, wobei sich in den arteriovenösen Nebenhöhlen der Hirnsubstanz des Knochens ein Thrombus bildet. Nachdem S. aureus seinen „Lebensraum“ vom Komplementsystem (der Wirkung schützender Blutzellen) abgeschnitten hat, beginnt er sich zu vermehren, produziert Enzyme, sondert Exotoxine (Antigene) ab und sondert Nebenprodukte ab, was zu Schäden an den Membranen der Knochengewebezellen und deren Absterben führt.
Knochenlyse entsteht auch durch die Wirkung lysosomaler Enzyme von Leukozyten, die in den betroffenen Bereich eindringen, um infektiöse Organismen zu absorbieren. Das dabei entstehende eitrige Exsudat breitet sich in die Blutgefäße des Knochens aus, stört den Blutfluss, gelangt unter das Periost und in das Knochengewebe mit Anhebung des Periosts und Bildung eines subostealen Abszesses. Infolgedessen kommt es zu entzündlichen Veränderungen im Knochen: Sequestrierungen – Bereiche abgestorbenen, infizierten Knochens.
Osteomyelitis kann in akut (Dauer der Symptome < 2 Wochen), subakut (Dauer der Symptome von 2 Wochen bis 3 Monaten) und chronisch (anhaltende Infektion, die sich über Monate oder Jahre entwickelt) eingeteilt werden. [ 9 ]
Symptome akute hämatogene Osteomyelitis bei Kindern
Die ersten Anzeichen einer akuten hämatogenen Osteomyelitis bei Kindern können plötzlich auftreten oder sich allmählich in Form einer Rötung der Haut über dem betroffenen Knochen, einer lokalen Schwellung (Ödem) und Hyperthermie manifestieren.
Die häufigsten klinischen Merkmale einer hämatogenen Osteomyelitis bei Kindern, die in einer systematischen Übersichtsarbeit aus dem Jahr 2012 beschrieben wurden, sind: Schmerzen (81 %), lokalisierte Anzeichen/Symptome (70 %), Fieber (62 %), eingeschränkte Beweglichkeit (50 %) und verminderte Gewichtsbelastung (49 %). [ 10 ] Systemische Anzeichen und Symptome wie hohes Fieber, Tachykardie und schmerzhafte Claudicatio intermittens werden bei Kindern mit MRSA-Osteomyelitis häufiger berichtet als bei Kindern mit einer Methicillin-sensitiven S. aureus-Osteomyelitis (MSSA), obwohl diese Befunde nicht nur MRSA-spezifisch sind. [ 11 ] Im Gegensatz dazu haben Kinder unter 4 Jahren mit einer Knochen- und Gelenkinfektion durch K. kingae harmlosere Manifestationen und Verläufe: weniger als 15 % haben bei Aufnahme Fieber und 39 % haben normale CRP-Werte (C-reaktives Protein). [ 12 ]
Lesen Sie mehr in der Publikation - Osteomyelitis der langen Röhrenknochen bei Kindern
Kinder mit einer Osteomyelitis des Beckens sind oft nicht in der Lage, ihr Gewicht von der betroffenen Stelle zu verlagern, nehmen jedoch bei dem Versuch, dies zu tun, einen gebückten Gang an.
Bühnen
Die Stadien der Osteomyelitis werden in intramedulläre und extramedulläre unterteilt und die Typen werden als oberflächliche Osteomyelitis (die die Kortikalis des Knochens betrifft), medulläre Osteomyelitis (die Entzündung ist in der Cavitas medullaris – der Markhöhle – lokalisiert), fokale oder lokalisierte Osteomyelitis (begrenzt auf einen Bereich der Kortikalis und des Markkanals) und diffuse Osteomyelitis (die Entzündung des Knochens nimmt seinen gesamten Durchmesser ein) definiert.
Komplikationen und Konsequenzen
Zu den Komplikationen und Folgen, die bei einer akuten Osteomyelitis bei Kindern auftreten können, gehören:
- Knochendeformationen und beeinträchtigtes Längswachstum des Knochens, was zu schwerwiegenden orthopädischen Problemen führt;
- Knochenfistelbildung;
- Pathologische Frakturen;
- Die Entwicklung einer septischen Arthritis;
- Die Entwicklung einer chronischen Osteomyelitis;
- Infektiöse Entzündung angrenzender Weichteile.
Diagnose akute hämatogene Osteomyelitis bei Kindern
Lesen Sie mehr in der Publikation - Diagnose von Osteomyelitis
Differenzialdiagnose
Die Differentialdiagnose einer akuten hämatogenen Osteomyelitis bei Kindern umfasst Infektionen (z. B. septische Arthritis, Zellulitis), Traumata, maligne Erkrankungen (z. B. Osteoidosteom, akute lymphatische Leukämie, Ewing-Sarkom, Osteosarkom), Knocheninfarkt (bei Kindern mit Sichelzellenanämie oder anderen Hämoglobinopathien), Stoffwechselerkrankungen (z. B. Morbus Gaucher), Vitamin-A-Mangel, avaskuläre Nekrose oder chronisch rezidivierende multifokale Osteomyelitis.
Wen kann ich kontaktieren?
Behandlung akute hämatogene Osteomyelitis bei Kindern
Die Behandlung erfolgt multidisziplinär und umfasst Kinderärzte, Spezialisten für pädiatrische Infektionskrankheiten, orthopädische Chirurgen und Radiologen. [ 14 ]
Alle Details in den Artikeln:
- Behandlung von Osteomyelitis
- Antibiotika gegen Staphylococcus aureus.
- Behandlung einer Streptokokkeninfektion
- Behandlung einer Haemophilus influenzae-Infektion
Studien haben gezeigt, dass in 90 % der Fälle einer akuten hämatogenen Osteomyelitis eine geeignete Antibiotikatherapie ohne Operation ausreichend sein kann. [ 16 ] In einigen Fällen einer komplizierten Osteomyelitis, die durch CA-MRSA verursacht wird, kann eine chirurgische Inzision und Drainage (auch in mehreren Eingriffen) angezeigt sein. [ 17 ] Ein chirurgischer Eingriff – in Form der Drainage eitriger Ansammlungen im Knochen oder der Entfernung infizierten Knochengewebes – wird durchgeführt, wenn subkutane, intraossäre oder angrenzende Weichteilabszesse vorliegen oder wenn durch eine medikamentöse Therapie keine Besserung eintritt.
Indikationen für eine chirurgische Behandlung bei akuter hämatogener Osteomyelitis sind anhaltende Symptome (Fieber, lokale Entzündung), die nicht auf eine empirische Antibiotikatherapie ansprechen, das Vorhandensein eines Periost- oder anderen tiefen Weichteilabszesses (häufiger bei MRSA oder Stämmen, die Virulenzgene wie PVL exprimieren), eine gleichzeitige septische Arthritis, insbesondere der Hüft- und Schultergelenke, das Vorhandensein von Knochennekrosen und Fistelbildung. [ 18 ]
Verhütung
Zur Vorbeugung einer akuten infektiösen Knochenentzündung ist Folgendes erforderlich:
Prognose
Bei den meisten Kindern ist die Prognose einer akuten hämatogenen Osteomyelitis – sofern frühzeitig und aggressiv behandelt – günstig. Allerdings besteht auch nach erfolgreicher Behandlung die Möglichkeit eines erneuten Auftretens der Infektion einige Jahre später.
Liste maßgeblicher Bücher und Studien zur Erforschung der akuten hämatogenen Osteomyelitis bei Kindern
- „Pediatric Bone: Biology and Diseases“ (2003) – von Francis H. Glorieux, John M. Pettifor, Harald Jüppner.
- „Knochen- und Gelenkinfektionen: Von der Mikrobiologie zur Diagnostik und Behandlung“ (2015) – von Werner Zimmerli, J. Ralf Ross, Parham Sendi.
Forschung und Artikel:
- „Akute hämatogene Osteomyelitis bei Kindern: Klinische Präsentation und Behandlung“ (2018) – Autoren: LY Novikova et al. Der Artikel wurde im Journal of Pediatric Orthopaedics veröffentlicht.
- „Hämatogene Osteomyelitis bei Kindern: Eine umfassende Übersicht“ (2017) – Autoren: SM Morozov et al. Der Artikel wurde im Journal of Bone and Joint Infection veröffentlicht.
Использованная литература

