Facharzt des Artikels
Neue Veröffentlichungen
Hepatitis durch das Zytomegalievirus
Last reviewed: 05.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
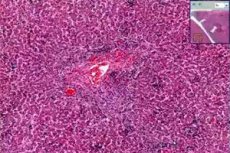
Epidemiologie
CMV-Infektionen sind weit verbreitet. 70–80 % der Erwachsenen haben virusneutralisierende Antikörper im Blut. Das Virus wird bei 4–5 % der Schwangeren im Urin ausgeschieden, bei 10 % im Zervixabstrich und bei 5–15 % der stillenden Mütter in der Muttermilch. Bei Neugeborenen, die an verschiedenen Ursachen gestorben sind, zeigen 5–15 % Anzeichen einer generalisierten CMV-Infektion. Die Cytomegalovirus-Hepatitis macht 1 % der ätiologischen Struktur der akuten ikterischen Hepatitis viraler Ätiologie aus. Die Prävalenz der Cytomegalovirus-Hepatitis insgesamt ist jedoch bisher nicht untersucht.
Die Quelle einer CMV-Infektion ist ausschließlich eine Person, eine kranke Person oder ein Virusträger. Die Übertragung erfolgt durch Kontakt, seltener durch Tröpfchen in der Luft und enteral. Darüber hinaus kann eine Infektion parenteral erfolgen, auch bei Bluttransfusionen. Dieser Übertragungsweg ist offenbar häufiger als allgemein angenommen, was durch den häufigen Nachweis des Cytomegalievirus bei Spendern (bis zu 60 %) bestätigt wird. Der transplazentare Übertragungsweg der Infektion ist zuverlässig nachgewiesen. Die Infektion des Fötus erfolgt durch die Mutter – eine Trägerin des Virus. Die Infektion wird direkt über die Plazenta oder intrapartal während der Passage des Kindes durch den Geburtskanal übertragen. Neugeborene können sich über die Muttermilch anstecken.
Bei der Cytomegalovirus-Hepatitis sind die vorherrschenden Infektionswege offenbar parenteral und perinatal, wenn das Cytomegalovirus direkt ins Blut gelangt und den Lymphapparat des Patienten umgeht.
Ursachen Zytomegalievirus-Hepatitis
Das Cytomegalovirus, ein Mitglied der Familie Herpesviridae, wurde 1956 von M. Smith isoliert. Nach der modernen Klassifikation wird es als humanes Herpesvirus Typ 5 (HHV5) bezeichnet. Derzeit sind zwei Serotypen des Cytomegalovirus bekannt. Morphologisch ähnelt es dem Herpes-simplex-Virus. Das Virion enthält DNA, hat einen Durchmesser von 120–140 nm und lässt sich gut in der Kultur menschlicher Embryofibroblasten kultivieren. Das Virus ist bei Raumtemperatur gut haltbar und reagiert empfindlich auf Ether und Desinfektionsmittel. Es hat eine schwache interferonogene Wirkung. Das Cytomegalovirus verursacht ausschließlich beim Menschen Erkrankungen. Föten und Neugeborene reagieren besonders empfindlich auf das Virus.
Krankheitserreger
Pathogenese
Die Pathogenese der Cytomegalievirus-Hepatitis ist noch unklar. Traditionell wird angenommen, dass CMV primär die Gallengänge befällt und eine cholestatische Hepatitis entwickelt. Eine direkte zytopathische Wirkung von CMV direkt auf das Leberparenchym ist jedoch möglich. Manche halten das Cytomegalievirus für ein unbestritten hepatotropes Agens. Leberschäden können sowohl bei angeborener als auch bei erworbener CMV-Infektion auftreten.
Bei der Entstehung isolierter Hepatozytenschäden bei Cytomegalievirus-Hepatitis kann der direkte Eintritt des Erregers ins Blut (parenteraler Infektionsmechanismus) eine wichtige Rolle spielen. In diesem Fall gelangt das Virus nicht in das Lymphsystem und damit in die regionalen Lymphknoten und vermehrt sich erst recht nicht in ihnen. Der Erreger erscheint sofort im allgemeinen Blutkreislauf und gelangt von dort in das Leberparenchym. Diese Phase der pathogenetischen Kette kann konventionell als parenchymatische Diffusion bezeichnet werden. In diesem Fall kann das Virus sofort in Hepatozyten eindringen, wo es Bedingungen zur Reproduktion vorfindet.
Bei der Pathogenese der isolierten Cytomegalovirus-Hepatitis kann die Rolle verschiedener Cytomegalovirus-Genotypen sowie des Polymorphismus von Kandidatengenen des Haupthistokompatibilitätskomplexes (HLA-System) auf Chromosom 6 eines anfälligen Individuums nicht ausgeschlossen werden.
Pathomorphologie
Morphologische Veränderungen bei einer akuten Zytomegalievirus-Hepatitis bei gesunden Erwachsenen sind durch eine Kombination von intralobulären Granulomen mit sinusoidaler Infiltration durch mononukleäre Zellen sowie einer periportalen Entzündung gekennzeichnet. Eine Hepatozytennekrose kann mild sein.
Bei immungeschwächten Erwachsenen (nach Nierentransplantation) mit chronischer Zytomegalievirus-Hepatitis zeigen sich periportale und perisinusoidale Fibrose, gemischtzellige Infiltration, Hepatozyten-Ballonisierung und Anzeichen einer Cholestase. In den frühesten Stadien der Erkrankung werden Zytomegalievirus-Antigene in der Leber in sinusoidalen Zellen als Folge der hämatogenen Ausbreitung des Virus nachgewiesen. Nekrotische, dystrophische Veränderungen der Hepatozyten, lymphozytäre Infiltration und Aktivierung von Kupffer-Zellen werden beobachtet, während eine spezifische Zelltransformation selten ist. Die Zytomegalievirus-Hepatitis geht bei diesen Patienten mit einem cholestatischen Syndrom und einem Gallengangs-Verschwinden-Syndrom einher. In diesem Fall werden pp65-Antigenämie und CMV-DNA in den Hepatozyten nachgewiesen, und es können Anzeichen einer Leberzirrhose auftreten.
Zusätzlich zu den klassischen Veränderungen, die für eine Virushepatitis charakteristisch sind, können Patienten mit einer Zytomegalievirus-bedingten Leberschädigung kleine Aggregate neutrophiler polymorphonukleärer Leukozyten aufweisen, die sich häufig um den infizierten Hepatozyten mit intranukleären CMV-Einschlüssen befinden. Immunhistochemische Methoden haben gezeigt, dass die basophile Granularität des Zytoplasmas in Zellen ohne klassische intranukleäre CMV-Einschlüsse durch das Vorhandensein von Zytomegalievirus-Material verursacht wird. Somit sind nicht nur intranukleäre Viruseinschlüsse, sondern auch die basophile Granularität des Zytoplasmas ein charakteristisches Zeichen einer CMV-Hepatitis.
Im Allgemeinen hat eine CMV-Infektion bei immungeschwächten Patienten einen ausgeprägteren zytopathogenen Effekt und verursacht eine stärkere Lyse der Hepatozyten als bei immunkompetenten Patienten mit CMV-Hepatitis.
Morphologische Veränderungen des Lebergewebes bei Kindern mit kongenitaler CMV-Hepatitis sind durch Riesenzelltransformation der Hepatozyten, Cholestase, portale Fibrose, Proliferation des Gallengangsepithels und bei fulminanten Formen durch massive Lebernekrose gekennzeichnet.
Symptome Zytomegalievirus-Hepatitis
Eine Zytomegalievirus-Hepatitis kann sowohl einen akuten als auch einen chronischen Verlauf haben.
 [ 23 ]
[ 23 ]
Akute erworbene Cytomegalievirus-Hepatitis
Eine erworbene akute CMV-Hepatitis bei Kindern, Jugendlichen und jungen Erwachsenen kann im Rahmen des Symptomkomplexes der infektiösen Mononukleose diagnostiziert werden. In einigen Fällen kommt es jedoch auch zu isolierten Leberschäden. In diesem Fall verläuft die Erkrankung in anikterischer, leichter, mittelschwerer oder schwerer Form. In Einzelfällen kann sich eine fulminante Hepatitis entwickeln.
Die Inkubationszeit einer CMV-Hepatitis ist nicht genau bekannt. Sie beträgt vermutlich 2–3 Monate.
Präikterische Phase. Klinische Manifestationen und Laborparameter einer akuten CMV-Hepatitis unterscheiden sich nicht grundsätzlich von denen einer Virushepatitis anderer Ätiologie. Die Erkrankung beginnt schleichend. Die Patienten leiden unter Appetitlosigkeit, Schwäche, Kopf- und Bauchschmerzen. In einigen Fällen steigt die Körpertemperatur auf 38 °C.
Die Dauer der präikterischen Phase einer akuten CMV-Hepatitis A beträgt normalerweise 3 bis 7 Tage.
Klinische Manifestationen der präikterischen Phase können fehlen. In solchen Fällen manifestiert sich die initiale Form der Zytomegalie-Hepatitis mit dem Auftreten einer Gelbsucht.
Gelbsuchtperiode. Bei Patienten nach dem Einsetzen der Gelbsucht bleiben die in der Zeit vor der Gelbsucht beobachteten Vergiftungssymptome bestehen oder verstärken sich sogar.
Die klinischen und laborchemischen Manifestationen einer akuten Cytomegalievirus-Hepatitis unterscheiden sich nicht grundsätzlich von denen einer Virushepatitis anderer Ätiologie.
Die Dauer der ikterischen Periode bei akuter Cytomegalovirus-Hepatitis beträgt 13 bis 28 Tage.
Die postikterische Phase der Erkrankung ist durch eine Normalisierung des Wohlbefindens des Patienten, eine Verringerung der Leber- und Milzgröße sowie eine deutliche Abnahme der Enzymaktivität gekennzeichnet.
Chronische Zytomegalievirus-Hepatitis
Eine chronische Cytomegalievirus-Hepatitis entwickelt sich am häufigsten bei immungeschwächten Patienten (HIV-Infektion, immunsuppressive Therapie, Lebertransplantation usw.). So wird bei 11–28,5 % der Patienten, die sich aus verschiedenen Gründen (Autoimmunerkrankungen der Leber, Virushepatitis usw.) einer Lebertransplantation unterzogen haben, eine Cytomegalievirus-Transplantatschädigung beobachtet. CMV-DNA wird in den Hepatozyten von 20 % der Lebertransplantatempfänger mit einem klinischen, biochemischen und histologischen Bild einer Hepatitis nachgewiesen.
Die Entwicklung einer chronischen Cytomegalievirus-Hepatitis ist jedoch auch bei immunkompetenten Kindern und Erwachsenen möglich. In diesem Fall kann sich eine chronische Hepatitis als primärer chronischer Prozess oder als Folge einer initial manifesten Cytomegalievirus-Hepatitis entwickeln.
Klinische und Laborparameter bei Patienten mit erworbener chronischer CMV-Hepatitis unterscheiden sich nicht grundsätzlich von denen, die bei chronischer Virushepatitis anderer Ätiologie beobachtet werden.
Bei Patienten mit erworbener chronischer CMV-Hepatitis überwiegt eine geringe und mäßige Aktivität des Prozesses. In fast drei Vierteln der Fälle wird eine mittelschwere und schwere Leberfibrose diagnostiziert.
Während der Remissionsphase treten bei Patienten mit erworbener chronischer CMV-Hepatitis praktisch keine Intoxikationssymptome auf. Extrahepatische Manifestationen verschwinden bei den meisten Patienten. Leber und Milz verkleinern sich, eine vollständige Normalisierung wird jedoch nicht beobachtet. Normalerweise ragt der Leberrand nicht mehr als 1–2 cm unter dem Rippenbogen hervor. Die Milz wird weniger als 1 cm unterhalb des Rippenbogenrandes palpiert. Die Enzymaktivität im Blutserum überschreitet die Normalwerte nicht.
Die klinischen Manifestationen der erworbenen Cytomegalievirus-Hepatitis entsprechen denen einer akuten und chronischen Virushepatitis unterschiedlichen Schweregrades. In drei Viertel der Fälle einer erworbenen chronischen Cytomegalievirus-Hepatitis wird eine mittelschwere bis schwere Leberfibrose diagnostiziert.
 [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
Angeborene Zytomegalievirus-Hepatitis
Eine angeborene CMV-Infektion kann sowohl generalisiert mit Schädigung vieler Organe und Systeme als auch lokalisiert, einschließlich der Leber, auftreten. Leberschäden sind typisch für eine angeborene CMV-Infektion und treten bei 40–63,3 % der Patienten auf. Zu den Leberveränderungen zählen chronische Hepatitis, Zirrhose, Cholangitis und intralobuläre Cholestase. Es werden Schäden der extrahepatischen Gallenwege, von Entzündungen bis hin zu Atresien, dokumentiert. Die Rolle des Cytomegalievirus bei der Entstehung von Schäden der extrahepatischen Gallenwege (Atresien, Zysten) ist bislang unklar.
Die angeborene Cytomegalovirus-Hepatitis wird hauptsächlich bei Kindern in den ersten Lebensmonaten registriert und verläuft entweder in anikterischer Form mit Hepato-Splenomegalie und biochemischer Aktivität oder in ikterischer Form mit Ikterus, dunklem Urin, Hepatosplenomegalie, Hypertransaminasämie, erhöhten alkalischen Phosphatase- und GGT-Werten sowie der Bildung einer Leberzirrhose bei der Hälfte der Patienten. Gleichzeitig kann die angeborene Cytomegalovirus-Hepatitis in Form von akuten und langwierigen Formen mit ein- oder zweiwelliger Gelbsucht, leichten Intoxikationserscheinungen, 2-3-fach erhöhter Aktivität hepatozellulärer Enzyme und cholestatischem Syndrom (bei 1/3 der Patienten) verlaufen, selten mit chronischem Verlauf, der sich in diesen Fällen als primärer chronischer Prozess ohne Gelbsucht und mit mäßiger oder hoher pathologischer Aktivität entwickelt.
 [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
[ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
Angeborene primäre chronische Cytomegalovirus-Hepatitis
Bei Kindern mit angeborener chronischer CMV-Hepatitis wird in 1/4 der Fälle eine minimale Aktivität des pathologischen Prozesses in der Leber diagnostiziert, in 1/3 der Fälle eine geringe Aktivität und bei 1/3 der Patienten eine mäßige Aktivität.
Der Prozess hat eine ausgeprägte fibrosebildende Richtung. Bei 1/3 der Patienten wird eine ausgeprägte Fibrose diagnostiziert, bei 1/3 Anzeichen einer Leberzirrhose.
Klinische Manifestationen und Laborparameter bei angeborener chronischer CMV-Hepatitis unterscheiden sich nicht grundsätzlich von Virushepatitis anderer Ätiologie.
Während der Remissionsphase treten bei Patienten mit angeborener chronischer CMV-Hepatitis praktisch keine Intoxikationssymptome auf. Extrahepatische Manifestationen verschwinden bei den meisten Kindern. Leber und Milz verkleinern sich, eine vollständige Normalisierung wird jedoch nicht beobachtet. Normalerweise ragt der Leberrand nicht mehr als 1–2 cm unter dem Rippenbogen hervor. Die Milz wird bei den meisten Patienten mit Splenomegalie weniger als 1 cm unterhalb des Rippenbogenrandes palpiert. Die Enzymaktivität im Blutserum überschreitet die Normalwerte nicht.
Cytomegalovirus-Hepatitis bei Lebertransplantationspatienten
Die Zytomegalievirus-Hepatitis ist die häufigste Manifestation einer CMV-Infektion unter immunsuppressiver Therapie. In solchen Fällen wird die Diagnose einer Zytomegalievirus-Hepatitis anhand der Ergebnisse einer Leberbiopsie gestellt und durch Viruskultur, ppb5-Antigen, PCR und Immunhistochemie bestätigt. Die meisten Patienten mit CMV-Hepatitis entwickeln isolierte Leberschäden, nur wenige eine generalisierte CMV-Infektion. Den Patienten wird intravenös Ganciclovir verschrieben. Bei AIDS tritt bei 3-5 % der Patienten eine Zytomegalievirus-Hepatitis auf.
Bei Patienten nach orthotopischer Lebertransplantation und bei AIDS können sich Strikturen der extrahepatischen Gallengänge mit Cytomegalovirus-Ätiologie entwickeln, was durch den Nachweis des Virus B im Epithel der Gallengänge bestätigt wird. Eine Infektion des Spenders und Empfängers der Leber mit Cytomegalovirus vor der Transplantation gilt als Faktor, der zur Transplantatabstoßung beiträgt.
 [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ]
[ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ]
Der Verlauf der Cytomegalievirus-Hepatitis
Der Krankheitsverlauf kann akut sein (35 %) und innerhalb von 1 bis 3 Monaten mit einer vollständigen Wiederherstellung des Leberfunktionszustands enden. Bei 65 % der Patienten wird die Krankheit infolge einer manifesten Cytomegalievirus-Hepatitis chronisch.
Wo tut es weh?
Diagnose Zytomegalievirus-Hepatitis
Die Diagnose einer Cytomegalievirus-Hepatitis basiert auf einer Kombination klinischer, biochemischer und serologischer Daten. Die Erkrankung beginnt meist mit astheno-dyspeptischen Symptomen: Unwohlsein, Schwäche, Appetitlosigkeit, begleitet von einer Lebervergrößerung und Hyperfermentämie. Die Anamnese des Patienten kann auf parenterale Manipulationen 2-3 Monate vor der aktuellen Erkrankung hinweisen. Im Blutserum finden sich keine Marker der Hepatitis-Viren A, B, C, U, G usw.
Es ist wichtig zu berücksichtigen, dass die Cytomegalievirus-Hepatitis durch ein ausgeprägtes Zytolysesyndrom gekennzeichnet ist. Zur Indikation wird häufig die Bestimmung der Aminotransferaseaktivität (ALT, AST) und der LDH-Fraktionen (LDH-4, LDH-5) verwendet. Eine erhöhte Aktivität von Leberzellenzymen ist charakteristisch für die akute Hepatitis und das Exazerbationsstadium der chronischen Cytomegalievirus-Hepatitis. Der Grad der Aktivitätssteigerung von Leberzellenzymen bei verschiedenen Formen der Cytomegalievirus-Hepatitis entspricht dem bei Virushepatitis anderer Ätiologie.
Bei Gelbsucht ist es wichtig, den Gesamtbilirubinspiegel und das Verhältnis der konjugierten und unkonjugierten Fraktionen zu bestimmen.
Die Aktivität des Entzündungsprozesses in der Leber spiegelt sich in gewissem Maße im Proteinspektrum des Blutserums wider. In den meisten Fällen weisen Patienten mit chronischer CMV-Hepatitis einen normalen Gesamtproteinspiegel im Blutserum von 65–80 g/l auf. Bei Patienten mit chronischer CMV-Hepatitis mit hoher Aktivität bildet sich aufgrund einer Abnahme des Albuminspiegels und einer Zunahme des Anteils an γ-Globuli und Novae eine Dysproteinämie. Die Dysproteinämie ist moderat und erreicht nur bei einigen Patienten eine signifikante Ausprägung, wenn der Albuminspiegel unter 45 % fällt und der γ-Globulinspiegel 25 % überschreitet.
Während einer Verschlimmerung der chronischen Cytomegalievirus-Hepatitis ist die Abnahme der Proteinsynthesefunktion umso ausgeprägter, je schwerer der Entzündungsprozess in der Leber ist. Bei Patienten mit chronischer Hepatitis treten Störungen des Blutgerinnungssystems (Hypokoagulation) unterschiedlichen Ausmaßes auf, hauptsächlich aufgrund einer Abnahme der Synthesefunktion der Leber.
Das Ultraschallbild der Leber bei akuter und chronischer CMV-Hepatitis unterscheidet sich nicht von dem bei Virushepatitis anderer Ätiologie.
Mit der Doppler-Ultraschallmethode wird der Blutfluss im Pfortadersystem und das Vorhandensein von portokavalen Anastomosen bestimmt, was die Diagnose einer portalen Hypertonie ermöglicht, auch bei Patienten mit Leberzirrhose aufgrund der Ätiologie des Cytomegalievirus.
Morphologische Untersuchungen ermöglichen eine objektive Beurteilung der Art des pathologischen Prozesses in der Leber und seiner Richtung und dienen auch als eines der obligatorischen Kriterien für die Wirksamkeit der Therapie.
Die Ergebnisse einer Punktionsbiopsie können einen entscheidenden differenzialdiagnostischen Wert haben. Bei ausreichender Größe der Leberpunktion sind die gewonnenen morphologischen Informationen von entscheidender Bedeutung für die Beurteilung der Aktivität, des Fibrosegrads der chronischen Hepatitis und für die Wahl der Therapietaktik.
Was muss untersucht werden?
Welche Tests werden benötigt?
Wen kann ich kontaktieren?
Behandlung Zytomegalievirus-Hepatitis
Zur Behandlung der Cytomegalievirus-Hepatitis werden Ganciclovir und rekombinante Interferon-A-Präparate eingesetzt.
Nachfolgend sind die Ergebnisse einer klinischen Studie aufgeführt, in der 85 Kinder behandelt wurden, die eine Viferon-Therapie gegen chronische Cytomegalovirus-Hepatitis erhielten. Unter ihnen hatten 31 Kinder eine erworbene und 54 eine angeborene CMV-Hepatitis. Bei 49 Kindern war die angeborene Cytomegalovirus-Hepatitis mit einer Schädigung des Gallensystems (bei 44 - Atresie und bei 5 - Gallengangzysten) und bei fünf - mit einer Schädigung des Zentralnervensystems verbunden.
Unter den beobachteten Patienten befanden sich 47 Jungen und 38 Mädchen. 55 Kinder waren unter 1 Jahr alt, 23 waren 1 bis 3 Jahre alt und 7 waren über 3 Jahre alt.
Im Verlauf einer chronischen Virushepatitis erhielten 45 Kinder eine Monotherapie mit Viferon in rektalen Zäpfchen, 31 Kinder eine Kombinationstherapie mit Viferon und Ganciclovir. Die Interferondosis beträgt 5 Millionen/m² , dreimal wöchentlich.
Die Behandlungsdauer betrug bei 67 Patienten 6 Monate, bei 11 9 Monate und bei 7 Kindern 12 Monate. Die Kriterien für die Wirksamkeit der Interferontherapie wurden gemäß dem EUROHEP-Konsens festgelegt.
Die Kontrollgruppe bestand aus 43 Kindern. Darunter befanden sich 29 Patienten mit angeborener und 14 mit chronischer Hepatitis mit Zytomegalievirus-Ätiologie. Diese Kinder erhielten eine Basistherapie, die ausschließlich Choleretika, Vitaminpräparate und Hepatoprotektoren umfasste.
Neben der klinischen und biochemischen Überwachung wurde im Krankheitsverlauf die Replikationsaktivität des Cytomegalovirus überprüft.
Der Anteil der Kinder mit chronischer CMV-Hepatitis, die unter Viferon-Therapie eine vollständige Remission erreichten, war gering und erreichte nicht 20 %. Die kombinierte Gruppe der Kinder mit einer gewissen Remission machte jedoch 78,8 % der Gesamtzahl der behandelten Kinder aus. Gleichzeitig blieb bei fast einem Viertel der Patienten eine Remission aus. Es ist auch zu beachten, dass sich bei keinem Kind der Kontrollgruppe im gleichen Zeitraum eine spontane Remission entwickelte.
Eine vergleichende Analyse der Wirksamkeit der Viferon-Therapie bei Kindern mit angeborener und erworbener CMV-Hepatitis zeigte, dass vor dem Hintergrund der Viferon-Therapie keine verlässlichen Unterschiede im Prozentsatz der Remissionsbildung festgestellt wurden. Die p-Werte lagen zwischen p>0,05 und p>0,2.
Um die Frage nach der Abhängigkeit der Häufigkeit des Erreichens einer Remission bei Cytomegalovirus-Hepatitis während der Therapie vom Behandlungsschema zu beantworten, wurden 3 Gruppen identifiziert. Die erste umfasste Patienten, die eine Monotherapie mit Viferon erhielten, die zweite - Kinder, die Viferon in Kombination mit intravenösen Immunglobulinen erhielten, und die dritte - diejenigen, die eine Kombinationstherapie mit Viferon und Ganciclovir erhielten.
Es wurden keine signifikanten Unterschiede in den Behandlungsergebnissen bei Patienten aus verschiedenen Gruppen festgestellt. Lediglich bei Kindern mit kombinierter Behandlung mit Viferon und intravenösen Immunglobulinen wurde eine Tendenz zu einem geringeren Schweregrad der Zytolyse festgestellt. Die p-Werte lagen zwischen p>0,05 und p>0,1.
Ein ähnliches Muster zeigt sich auch bei der Beurteilung der Replikationsaktivität von CMV bei chronischer Zytomegalievirus-Hepatitis bei Kindern, die verschiedene Behandlungsschemata erhielten. Die Häufigkeit des CMV-DNA-Nachweises während der dynamischen Beobachtung war bei Kindern aller drei Gruppen nahezu identisch. Bei Patienten, die mit Viferon in Kombination mit intravenösen Immunglobulinen behandelt wurden, wurde nur eine geringfügig geringere Replikationsaktivität von CMV beobachtet. Die p-Werte lagen zwischen p>0,05 und p>0,2.
Weitere Informationen zur Behandlung
Verhütung
Eine spezifische Prävention gegen CMV-Infektionen wurde bisher nicht entwickelt. Derzeit laufen experimentelle Arbeiten zur Entwicklung eines Impfstoffs.
Antiepidemiemaßnahmen werden in Infektionsherden nicht durchgeführt. Angesichts der potenziellen Rolle des parenteralen Infektionsmechanismus bei der Entstehung einer Cytomegalievirus-Hepatitis erscheinen Maßnahmen zur Unterdrückung aller Möglichkeiten einer parenteralen Infektion, einschließlich Transfusionen, besonders wichtig. Die Verwendung von Einwegnadeln und die Einhaltung der Regeln zur Sterilisation chirurgischer Instrumente können Infektionen bei parenteralen Manipulationen vollständig verhindern.
Um eine Infektion mit dem Cytomegalievirus bei Transfusionen von Blut und Blutbestandteilen zu verhindern, muss über eine Untersuchung des Spenderbluts auf CMV-DNA entschieden werden.

