Facharzt des Artikels
Neue Veröffentlichungen
Azoospermie
Zuletzt überprüft: 29.06.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
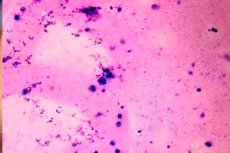
Wenn die Analyse des männlichen Ejakulats das Fehlen von Spermien zeigt, spricht man von Azoospermie. Die Ursachen dieser Erkrankung können vielfältig sein: von primärer und sekundärer Gonadeninsuffizienz (Kryptorchismus, Degeneration des Epithels der Hodenkanälchen, Hyporchismus usw.) bis hin zu anderen mechanischen Barrieren, die den Transport der Spermien von den Hoden zu den Samenbläschen blockieren können. Die Libido kann dadurch nicht beeinträchtigt werden. Azoospermie wird durch wiederholte mikroskopische Untersuchung des Spermas diagnostiziert. [ 1 ]
Die Therapie ist langfristig und pathogenetisch.
Epidemiologie
Unfruchtbarkeit bei Männern ist die Unfähigkeit, eine Frau zu befruchten. Bislang liegen Ärzten die Ergebnisse zahlreicher Studien vor, denen zufolge in 40 % der unfruchtbaren Ehen der Mann der „Schuldige“ für die Unfähigkeit zur Empfängnis ist. Ein weiterer statistischer Indikator: Etwa 15–20 % der Ehen weisen ähnliche Schwierigkeiten im Zusammenhang mit Unfruchtbarkeit auf.
Das moderne Konzept der „unfruchtbaren Ehe“ geht davon aus, dass die Ehepartner 12 bis 24 Monate lang bei regelmäßiger sexueller Aktivität ohne Verhütungsmittel nicht in der Lage sind, ein Kind zu zeugen.
Die Fähigkeit eines Mannes, eine Frau zu schwängern, wird durch die Eigenschaften seiner Samenflüssigkeit sowie die Anzahl und Qualität der darin enthaltenen Spermien bestimmt. Das Ejakulat ist ein gemischtes Sekret der Hoden und Gliedmaßen sowie des Drüsensystems, bestehend aus Samenbläschen, Prostata, Littré- und Cooper-Drüsen. Die Samenflüssigkeit reagiert alkalisch, wobei der pH-Wert zwischen 7,0 und 7,6 schwankt. In diesem Bereich bewegen sich Spermien am wohlsten. Zudem macht ein alkalisches Milieu die Spermien widerstandsfähiger gegen das saure Vaginalmilieu (der durchschnittliche pH-Wert in der Vagina beträgt 4,5 und im Gebärmutterhalskanal 7,5).
Laut Statistik wird bei etwa 2 % der unfruchtbaren Paare Azoospermie diagnostiziert.
Ursachen Azoospermie
Azoospermie geht mit einer Störung der Spermienbildung einher, wodurch die Samenflüssigkeit keine Spermien enthält. Abhängig von den zugrunde liegenden Ursachen unterscheiden Experten zwischen obstruktiven und nicht-obstruktiven Varianten der Pathologie.
Azoospermie führt zum Verlust der Fähigkeit des Mannes, auf natürlichem Wege schwanger zu werden. Bei manchen Patienten sind auch Techniken der assistierten Reproduktion erfolglos.
Azoospermie kann obstruktiv und nicht-obstruktiv verlaufen. Im ersten Fall liegt die Ursache in einer Verstopfung der Samenleiter, im zweiten Fall ist die direkte Spermienproduktion beeinträchtigt. [ 2 ]
Probleme beim Spermientransport können aus folgenden Gründen auftreten:
- Infektiöse und entzündliche Prozesse, die das männliche Fortpflanzungssystem beeinträchtigen und die Fruchtbarkeit des Mannes negativ beeinflussen;
- Traumatische Verletzungen, chirurgische Eingriffe an der Wirbelsäule (lumbosakrale Region), der Bauchhöhle, den Geschlechtsorganen;
- Erweiterung und Vergrößerung der venösen Gefäße im Hodensack ( Varikozele );
- Bestimmte Verhütungsmethoden wie die Vasektomie – ein Verfahren, bei dem die Samenleiter durchtrennt und abgebunden werden;
- Angeborenes Fehlen oder Verschmelzen der Samenleiter.
Bei der nicht-obstruktiven Azoospermie handelt es sich nicht um eine Blockade der Spermienausscheidung, sondern um eine Störung der Spermienproduktion im Körper. Die Ursachen für eine solche Störung sind folgende:
- Einnahme bestimmter Medikamente – insbesondere Antibiotika, Steroidhormone und Chemotherapie;
- Alkoholmissbrauch, Rauchen und Drogenkonsum;
- Ungünstige Vererbung (zB Klinefelter- oder Kallmann-Syndrom);
- Hormonelles Ungleichgewicht, das die Hodenfunktion beeinträchtigt;
- Retrograde Ejakulation, bei der Spermien in die Blase statt in die Harnröhre gelangen (tritt vor dem Hintergrund von Rückenmarksverletzungen, Diabetes mellitus usw. auf);
- Exposition gegenüber radioaktiver Strahlung, Strahlentherapie;
- Starke oder anhaltende Erhöhung der Körpertemperatur, chronische Intoxikation, Vergiftung durch Pestizide, Schwermetalle;
- Hodenversagen.
Risikofaktoren
Da Störungen der Spermatogenese und Azoospermie bei Männern recht häufig sind, initiierten Wissenschaftler eine Studie, in der sie grundlegende Risikofaktoren für die Entwicklung männlicher Unfruchtbarkeit identifizieren konnten:
- Schlechte Angewohnheiten (Rauchen, Alkoholkonsum);
- Falsche Ernährung (Verzehr von hauptsächlich fettigen, salzigen und scharfen Speisen);
- Berufsbedingte Gefahren seit fünf Jahren oder länger (Einwirkung hoher und zu niedriger Temperaturen, gas- und staubhaltige Luft, chemische Vergiftung);
- Ungünstige Umweltbedingungen;
- Ignorieren von Krankheiten, vorzeitiges Suchen nach medizinischer Hilfe, Chronifizierung von Pathologien;
- Hypodynamie, überwiegend sitzende und sitzende Lebensweise;
- Übermäßiger psycho-emotionaler Stress, häufige Konflikte, Sorgen, Ängste;
- Übermäßige körperliche Betätigung.
Einer der Hauptfaktoren für die Entstehung von Azoospermie ist der ungesunde Lebensstil moderner Vertreter des stärkeren Geschlechts. Schädliche Gewohnheiten wirken sich deutlich negativ auf die Gesundheit und die Fortpflanzungsfähigkeit von Männern aus, insbesondere in Kombination mit anderen bestehenden Faktoren. [ 3 ]
Zu den Risikogruppen können gehören:
- Patienten mit einer Vorgeschichte sexuell übertragbarer Infektionen;
- Männer, die ionisierenden Strahlen oder chemisch aktiven Substanzen ausgesetzt waren;
- Personen, deren unmittelbare Familienmitglieder an Hormonstörungen gelitten haben;
- Männer mit einer Vorgeschichte traumatischer Verletzungen des äußeren Genitalsystems.
Pathogenese
Azoospermie wird im Allgemeinen durch eine von drei grundlegenden Ursachen hervorgerufen:
- Funktionsstörung der Kanäle, durch die die Spermien ausgeschieden werden.
- Beeinträchtigte Hodenfunktion.
- Andere Krankheiten und Beschwerden.
Die erste Ursache, gestörte Ausgangskanäle, ist auf Faktoren zurückzuführen wie:
- Traumatische Rückenmarksverletzungen, bei denen es zu einem Austritt von Spermiensekret in die Blasenhöhle kommt;
- Prostataoperationen (chirurgische Behandlung von Prostatitis, Prostataadenomen usw.);
- Diabetes;
- Infektiös-entzündliche Erkrankungen wie Tuberkulose oder Geschlechtskrankheiten;
- Genetische Pathologien, die mit Stoffwechselstörungen einhergehen (z. B. Mukoviszidose);
- Angeborene Fehlbildungen des Samenleiters.
Die zweite Ursache, eine eingeschränkte Hodenfunktion, ist eine Folge:
- Von Hodenhochstand (Kryptorchismus);
- Von geringer Produktion männlicher Sexualhormone;
- Traumatische und andere Hodenverletzungen;
- Strahlenbelastung, schlechte Angewohnheiten;
- Entzündliche Reaktionen im Hodenbereich;
- Geschlechtskrankheiten, Orchitis;
- Genetische Defekte, angeborene Anomalien.
Unter anderen Pathologien, die die Entwicklung einer Azoospermie provozieren können, nennen Experten solche Krankheiten:
- Eine Läsion des Hypothalamus, der Gehirnregion, die die Produktion von Sexualhormonen steuert;
- Läsion der Hypophyse - eine dem Hypothalamus „untergeordnete“ Abteilung, die durch anhaltende Intoxikation (einschließlich Alkohol und Drogen), Tumorprozesse und Blutungen beeinträchtigt werden kann.
Der Prozess der Spermatogenese umfasst die Bildung und Reifung von Spermien. Er beginnt in der Pubertät und dauert bis ins hohe Alter. Männliche Geschlechtszellen bilden sich in den gewundenen Samenleitern der Hoden. Dies geschieht schrittweise: von der Vermehrung der Spermatogonien über die Meiose bis hin zur Spermiogenese. Die höchste Aktivität des Prozesses wird bei einer Temperatur von ca. 34 °C beobachtet. Dieses Temperaturregime wird aufgrund der anatomischen Lage der Hoden nicht in der Bauchhöhle, sondern im Hodensack aufrechterhalten. Die Spermien reifen vollständig im Hodenanhang heran. Der gesamte Zyklus der Spermienbildung im männlichen Körper dauert ca. 74 Tage.
Symptome Azoospermie
Das Hauptsymptom der Azoospermie ist die Unfähigkeit eines Paares, ein Kind zu zeugen. In der Regel suchen Männer mit diesem Problem ärztliche Hilfe auf, da die sexuelle Funktion im Allgemeinen nicht beeinträchtigt ist. Andere Symptome können nur auftreten, wenn sie durch die Haupterkrankung verursacht werden. Beispielsweise äußert sich eine unzureichende Hodenfunktion – Hypogonadismus – in einer Unterentwicklung des sekundären Sexualbildes, die sich in unterbelichtetem Haar, weiblichem Körperbau und Gynäkomastie äußert. Sekretorische Azoospermie wird häufig vor dem Hintergrund einer Hodenhypoplasie, verminderter sexueller Leistungsfähigkeit, erektiler Dysfunktion und eines kleinen Penissyndroms festgestellt.
Verschiedene Arten der obstruktiven Azoospermie gehen manchmal mit einem Unwohlsein, ziehenden Schmerzen im Genitalbereich, Schwellungen oder Schwellungen des Hodensacks einher. Palpatorische Störungen der Hoden werden oft nicht erkannt, aber die Anhängsel können vergrößert sein – aufgrund der Ansammlung männlicher Keimzellen in ihnen. Eine Obstruktion tritt oft gleichzeitig mit einer retrograden Ejakulation auf.
In den allermeisten Fällen bemerkt ein Mann mit Azoospermie keine pathologischen Anzeichen. Die erste "Glocke" ertönt, wenn die Ehepartner eine Schwangerschaft planen, aber regelmäßiger ungeschützter Sexualkontakt führt nicht zum lang ersehnten Ergebnis: Die Frau wird nicht schwanger.
Ärzte unterscheiden eine Reihe von Symptomen, auf die geachtet werden sollte, da sie auf das Vorhandensein von Fehlfunktionen hinweisen können, lange bevor der Patient männliche Unfruchtbarkeit und Azoospermie vermutet:
- Leichte, zeitweise auftretende Schmerzen in der Leistengegend;
- Schwellung, Schwellung im Hodenbereich;
- Schwächung der Erektionen und der Libido;
- Ein ständiges Gefühl der Müdigkeit;
- Schwellung, Vergrößerung der Brustdrüsen (Gynäkomastie);
- Chronische und häufige Infektionsprozesse;
Schwacher Haarwuchs im Gesicht und am Körper sowie weitere Anzeichen einer wahrscheinlichen Verminderung der Produktion männlicher Sexualhormone.
Sperma bei Azoospermie
Die Spermienuntersuchung wird wie folgt durchgeführt:
- Normosämie – 1 bis 6 ml Spermienflüssigkeit.
- Multisämie – das Volumen der Spermienflüssigkeit übersteigt 6 ml.
- Normospermie – die Anzahl der männlichen Geschlechtszellen pro 1 ml Sperma beträgt 60–120 Millionen.
- Polyspermie – die Anzahl männlicher Geschlechtszellen pro 1 ml Spermienflüssigkeit übersteigt 120 Millionen.
- Aspermie – Spermien und Spermatogenesezellen fehlen.
- Oligozoospermie – die Anzahl der männlichen Geschlechtszellen in der Spermienflüssigkeit überschreitet nicht 20 Millionen pro 1 ml.
- Hypospermie – die Spermienzahl liegt zwischen 20 und 60 Millionen Spermien pro 1 ml.
- Azoospermie – Spermien fehlen im Samen, es sind jedoch unreife Formen der Spermatogenese vorhanden.
Formen
Azoospermie ist eine Form der männlichen Unfruchtbarkeit, bei der Spermien in der Ejakulatanalyse nicht nachgewiesen werden. Andrologen und Urologen weisen auf verschiedene Formen abnormaler Spermatogenese hin: Neben Azoospermie gibt es auch Oligozoospermie, Asthenozoospermie und Teratozoospermie.
Darüber hinaus ist eine Kombination von Pathologien möglich – beispielsweise treten häufig Diagnosen wie Oligoasthenozoospermie, Asthenoteratozoospermie, Oligoteratozoospermie usw. auf.
Asthenozoospermie |
Das Vorhandensein von weniger als der Hälfte der Spermien mit Bewegungstyp I (progressiv linear) und Typ II (langsam linear oder progressiv nichtlinear) oder das Vorhandensein von weniger als 25 % der Zellen mit Bewegungstyp I. Anzahl und Form der männlichen Keimzellen liegen im Normbereich. |
Oligozoospermie |
Eine Abnahme der Anzahl lebender männlicher Keimzellen – weniger als 20 Millionen pro 1 ml Samenflüssigkeit. |
Teratozoospermie |
Mehr als 50 % der männlichen Keimzellen weisen strukturelle Anomalien (Kopf und Schwanz) auf. |
Azoospermie |
Kein Sperma im Spermiensekret. |
Nach dem ätiologischen (kausalen) Faktor teilen Spezialisten solche Arten von Verstößen ein:
- Bei der nichtobstruktiven Azoospermie handelt es sich um eine Erkrankung, die nicht mit einer Obstruktion der Samenwege einhergeht. Meist handelt es sich um eine sekretorische Erkrankung.
- Obstruktive Azoospermie ist mit einer Verstopfung der Samenleiter verbunden. Dies führt dazu, dass männliche Geschlechtszellen nicht von den Hoden zum Geschlechtsorgan gelangen können. Diese Variante der Azoospermie tritt in 40 % der Fälle auf. Eine Verstopfung der Samenleiter kann erworben oder angeboren sein.
- Die obturatorische Azoospermie wird durch eine Obstruktion der Samenleiter verursacht. Diese Pathologie kann die Folge einer vollständigen oder partiellen Aplasie der Samenleiter, -gänge oder -bläschen, einer erworbenen Obstruktion der Gänge infolge einer postinflammatorischen Obstruktion, zystischer und tumoröser Prozesse sein, die den Gang des Samenleiters komprimieren. Auch eine iatrogene Obstruktion durch chirurgische Eingriffe in diesem Bereich ist möglich.
- Bei der sekretorischen Azoospermie kommt es zu Störungen der Spermienbildung aufgrund von beidseitigem Kryptorchismus, Epidparotitis, Tumorprozessen, Strahlung oder toxischen Einflüssen.
- Temporäre Azoospermie ist ein vorübergehender Zustand, bei dem Spermien nicht immer, sondern nur periodisch im Samensekret fehlen. Beispielsweise wird die Störung bei der Verschlimmerung bestimmter Krankheiten, nach starkem Stress, vor dem Hintergrund der Behandlung mit bestimmten Medikamenten (Hormone, Antibiotika, Chemotherapeutika) beobachtet. Vorübergehende Funktionsstörungen treten häufig auf, wenn ein Mann Bäder und Saunen missbraucht oder zu oft Geschlechtsverkehr hat.
- Genetische Azoospermie ist eine angeborene Erkrankung und wird durch einen erblichen Faktor verursacht. Ursachen sind numerische oder strukturelle Abweichungen der Geschlechtschromosomen. Träger einer CFTR-Genmutation (Mukoviszidose) leiden häufig an obstruktiver Azoospermie, die mit dem Fehlen oder der Verstopfung der Samenleiter einhergeht. [ 4 ]
- Angeborene Azoospermie, die sich während der fötalen Entwicklung im Fötus entwickelt, kann durch Hypopituitarismus, das Cullman- oder Prader-Willi-Syndrom, andere Erkrankungen mit Gonadotropin- oder GnRH-Mangel sowie das Klinefelter-Syndrom verursacht werden. Bei mehr als 10 % der Patienten mit diagnostizierter Azoospermie liegt eine abnorme Spermatogenese aufgrund einer Anomalie des Y-Chromosoms vor. Solche Anomalien erstrecken sich meist auf den langen Arm des Chromosoms: Dieser Abschnitt wird von Spezialisten als AZF (Azoospermiefaktor) bezeichnet.
Nach dem ätiologischen Faktor werden solche Formen der Azoospermie unterschieden:
- Die prätestikuläre Form geht mit hormonellen Störungen einher und stellt einen sekundären Mangel der Hodenfunktion dar.
- Bei der testikulären Form handelt es sich um eine primäre Funktionsstörung der Hoden, die auf einer Anomalie der Hoden selbst beruht.
- Die posttestikuläre Form ist auf eine gestörte Ejakulation oder eine Blockade der Samenleiter zurückzuführen.
Die erste und dritte Form der Krankheit sind am einfachsten zu behandeln. Die Hodenvariante ist oft irreversibel (Ausnahme: Varikozele).
Komplikationen und Konsequenzen
Azoospermie selbst gilt bereits als Komplikation infektiös-entzündlicher endokriner Erkrankungen des Urogenitalsystems.
Was kann jedoch aus einer Azoospermie werden, wenn die Pathologie nicht behandelt wird?
In der Gesellschaft herrscht oft ein stereotypes Denken: Wenn es in der Familie keine Kinder gibt, liegt das Problem bei der Frau. Statistiken sprechen jedoch eine andere Sprache: Nur in einem Drittel der Fälle lässt die Gesundheit der Frau keine Schwangerschaft zu. Ein weiteres Drittel sind Störungen der männlichen Fortpflanzungsgesundheit. Die restlichen 33 % betreffen Probleme bei beiden Partnern gleichzeitig oder Fälle, in denen der Grund für die fehlende Schwangerschaft nicht ermittelt werden kann. Wenn eine Frau also trotz regelmäßigem ungeschützten Geschlechtsverkehr 1-2 Jahre lang nicht schwanger wird, sollten beide Partner diagnostiziert werden.
Bei manchen Männern wird Azoospermie durch schwerwiegende Erkrankungen ausgelöst, die im Laufe der Zeit ebenso schwerwiegende Komplikationen verursachen können:
- Stau;
- Entzündliche Pathologien (Prostatitis, Orchitis, Vesikulitis, Nebenhodenentzündung).
Darüber hinaus führt die unmittelbare Unfähigkeit, schwanger zu werden, häufig zu depressiven Störungen bei Männern, Stresssituationen, familiären Konflikten und Missverständnissen.
Männliche Unfruchtbarkeit mit Azoospermie
Wenn bei der Diagnose keine männlichen Geschlechtszellen in der Samenflüssigkeit nachgewiesen werden, bedeutet das nicht, dass der männliche Körper überhaupt keine solchen Zellen produziert. Es kommt häufig vor, dass die Hoden zwar voll funktionsfähig sind, aber auf dem Weg zum Ausgang ein Hindernis vorhanden ist, das den Spermien den Eintritt in die Samenflüssigkeit verwehrt.
Damit die Zellen die Spermien erreichen, muss im Hoden eine bestimmte Anzahl an Spermien produziert werden. Werden weniger Spermien produziert, gelangen sie möglicherweise nicht ins Ejakulat, sind aber möglicherweise direkt im Hoden vorhanden.
Um die Ursache der Azoospermie zu ermitteln und die Wahrscheinlichkeit einer Wiederherstellung der Fruchtbarkeit und der weiteren Anwendung assistierter Reproduktionsmethoden einzuschätzen, empfiehlt der Arzt dem Patienten eine Diagnostik – insbesondere eine Hodenbiopsie. Dieses Verfahren hilft oft, reife Spermien im Gewebe zu finden und ermöglicht auch die Festlegung der Behandlungstaktik.
Diagnose Azoospermie
Für eine erfolgreiche Behandlung von Azoospermie ist es notwendig, die zugrunde liegende Ursache der Erkrankung zu identifizieren. Die Befragung des Patienten beginnt mit der Erhebung der Anamnese: Der Arzt muss einige Merkmale des Sexuallebens des Patienten kennen, beispielsweise den Grad und die Qualität der sexuellen Aktivität, die Dauer der Phase, in der eine Zeugung nicht möglich ist. Darüber hinaus sind Punkte wie übertragene oder bestehende Pathologien, schlechte Angewohnheiten, berufsbedingte Intoxikationen usw. wichtige Informationen. Anschließend bewertet der Spezialist die äußeren Daten des Mannes: die körperlichen Merkmale, den Zustand der Genitalien, den Grad der sekundären Geschlechtsmerkmale.
In vielen Diagnosezentren wird die Diagnose Azoospermie erst nach mindestens zwei mikroskopischen Untersuchungen des Spermas gestellt, die das Fehlen männlicher Geschlechtszellen bestätigen. Bei Bedarf werden zusätzliche Diagnosen verordnet:
- Ultraschall der Prostata, Samenbläschen, Hoden usw.;
- Hodenmessung mit Orchidometer und anderen Messgeräten;
- Spermiogramm (mindestens zweimal im Abstand von 2–3 Wochen durchgeführt);
- Ein Bluttest, der die Werte des follikelstimulierenden Hormons (FSH), Testosteron, Prolaktin und Inhibin B zeigt;
- Genetische Untersuchungen (Karyotyp, CFTR-Gen, AZF-Faktor).
Darüber hinaus werden Tests zur Feststellung sexuell übertragbarer Krankheiten durchgeführt. Eine nicht-obstruktive Azoospermie ist angezeigt, wenn der FSH-Spiegel auf 7,6 MF/L oder mehr ansteigt und eine allgemeine Störung der Hodenentwicklung vorliegt.
Die instrumentelle Diagnostik kann erweitert werden. Es werden transrektale Ultraschalluntersuchungen der Prostata und Doppler-Ultraschalluntersuchungen der Skrotalgefäße durchgeführt.
Das Spermiogramm wird durch einen MAR-Test ergänzt, der mit einer Beurteilung des Gehalts an Anti-Spermien-Antikörpern im Blut einhergeht.
Von besonderer Bedeutung ist die Bestimmung des Hormonstatus, der hilft, die Qualität der hypophysär-hypothalamischen Regulation der Funktionalität der Geschlechtsdrüsen zu beurteilen.
Wie wir wissen, können sexuell übertragbare Infektionen auch die Samenqualität bei Männern negativ beeinflussen. Um solche Pathologien auszuschließen, werden ELISA-, RIF- oder Polymerase-Kettenreaktionstests (PCR) durchgeführt.
Um einen Übertritt von Spermienflüssigkeit nicht in die Harnröhre, sondern in die Blase (sogenannte retrograde Ejakulation) auszuschließen, wird eine postejakulatorische Urinuntersuchung durchgeführt.
Hodenbiopsie bei Azoospermie.
Liegen keine Kontraindikationen vor, wird die Biopsie standardmäßig durchgeführt: Nach vorheriger Vollnarkose oder Lokalanästhesie wird die Hodenwand mit einer dünnen Nadel punktiert. Der gesamte Eingriff dauert nur wenige Minuten. Bei Lokalanästhesie kann der Patient innerhalb einer Stunde nach Hause entlassen werden.
In manchen Fällen ist eine sogenannte „offene“ Biopsie erforderlich: Diese Methode wird angewendet, wenn eine größere Gewebemenge zur Untersuchung entnommen werden muss. Dabei wird ein Hautschnitt im Hodensack (bis zu 10 mm) vorgenommen und anschließend die gewünschte Gewebemenge entnommen. Die Manipulation wird durch das Anbringen einer oder mehrerer Nähte (meist mit resorbierbaren Fäden) abgeschlossen. Der Patient kann nach 2-3 Stunden nach Hause gehen oder im Krankenhaus bleiben (falls weitere medizinische Überwachung erforderlich ist).
Die mikrochirurgische Methode der Hodenbiopsie, bei der ein größerer Hautschnitt im Hodensack vorgenommen wird, wird seltener praktiziert. Diese Technik ermöglicht eine vollständige Revision unter dem Operationsmikroskop.
Alle diese Methoden erfordern eine einfache, aber spezielle Vorbereitung des Patienten. Der Arzt erhebt im Vorfeld die Ergebnisse der präoperativen Untersuchungen und bespricht mit dem Anästhesisten mögliche Anästhesiemethoden. Er spricht mit dem Patienten, erklärt den Ablauf des Eingriffs, erkundigt sich nach Implantaten, künstlichen Herzklappen oder Herzschrittmachern und fragt nach Medikamenten, insbesondere solchen, die das Blut verdünnen (Acetylsalicylsäure, Warfarin usw.).
Die unmittelbare Vorbereitungsphase ist wie folgt:
- Am Abend vor dem Eingriff sollten Sie nicht zu viel essen. Es ist ratsam, nicht zu Abend zu essen oder etwas Leichtes zu essen (Hüttenkäse, etwas Gemüse usw.).
- Trinken und essen Sie am Tag der Biopsie nichts.
- Morgens unter der Dusche waschen, die Haare im Hodensack und an der Vorderseite der Oberschenkel abrasieren.
Die während der Biopsie gewonnenen Materialien gehen direkt an den Embryologen. Er beurteilt die Chancen des Mannes, erfolgreich ein Kind zu zeugen, führt zusätzliche Studien durch und konsultiert einen Reproduktionsmediziner und Genetiker.
Zytogenetische Untersuchung des Karyotyps eines Mannes mit Azoospermie
Bei Männern mit Empfängnisschwierigkeiten und einem somatisch adäquaten Karyotyp besteht das Risiko einer Spermien-Aneuploidie, einer Störung der Chromosomenzahl im diploiden Satz, wobei die Häufigkeit von Chromosomendefekten in der Keimbahn zwischen 6 und 18 % liegt.
Die Rolle des Y-Chromosoms bei der Spermienbildung kann kaum genug betont werden. Eine Diagnostik, die Chromosomenveränderungen und deren Auswirkungen auf die Verringerung der männlichen Keimzellen erkennen kann, ist derzeit jedoch schwierig. Es ist bekannt, dass die Entwicklung von Unfruchtbarkeit eng mit dem Fehlen des Y-Chromosoms im Genmaterial zusammenhängt.
Bei der Azoospermie finden sich in etwa 35–50 % der Fälle genetische Defekte auf dem Y-Chromosom.
Folgende Chromosomenstörungen können zu einer Beeinträchtigung der Spermatogenese führen:
- Chromosomenzahlstörung (XXY, YYY);
- Strukturelle Chromosomenanomalien;
- Chromosomentranslokationen.
Der Karyotyp bei Azoospermie und anderen ähnlichen Erkrankungen wird in folgenden Fällen untersucht:
- Bei sekretorischer Azoospermie mit erhöhten FSH-Serumspiegeln;
- Bei Oligospermie mit einer Rate von weniger als 5 Millionen Spermien pro 1 ml Samenflüssigkeit;
- Teratozoospermie (Vorhandensein einer großen Anzahl toter Spermien in der Samenflüssigkeit).
Bei Azoospermie findet sich häufig eine Karyotypveränderung 47,XXY; bei Patienten mit Kryptorchismus und Klinefelter-Syndrom ist ein zusätzliches X-Chromosom nachweisbar. In allen Metaphasen findet sich eine Robertson-Translokation (Chromosom 13, 14 sowie 47,XY, -13, rob. T. (13,14).
Vermutlich handelt es sich in solchen Fällen bei der Translokation um eine späte Entwicklung, da es keine Hinweise auf eine angeborene und erbliche Natur der Fruchtbarkeitsstörungen und Chromosomenanomalien gibt.
Die Arten von Chromosomendefekten bei Männern mit diagnostizierter Azoospermie sind in der Tabelle aufgeführt: [ 5 ]
Karyotyp |
% der Fälle von Patienten mit Azoospermie |
46, XY. |
Mehr als 92 % |
Chromosomenanomalien |
Weniger als 8 % |
Klassisch 47, XXY |
Etwa 2% |
Vollständiges Formular 48, XXYY |
Weniger als 1 % |
Mosaikvariante 46, XY/47, XXY |
Weniger als 1 % |
Klinische Variante 47, XXY |
Weniger als 1 % |
Differenzialdiagnose
Charakteristische Merkmale, die bei der Untersuchung eines Mannes mit primärer Hodenfunktionsstörung festgestellt werden:
- Unzureichende Ausprägung der sekundären Geschlechtsmerkmale;
- Gynäkomastie;
- Untergroßer Hoden (weniger als 15 cm);
- Die Hoden sind dicht oder fehlen;
- FSH ist erhöht oder im Normbereich.
Eine obstruktive Azoospermie ist nachweisbar:
- Norm des Hodenvolumens;
- Vergrößerung, Dichte des Anhängsels, Vorhandensein von Knötchen darin;
- Vorgeschichte von Operationen zur Entfernung von Neubildungen im Gliedmaßenbereich oder Sterilisation;
- Ein Bild einer Urethroprostatitis;
- Prostatadefekte, vergrößerte Samenbläschen;
- Endokrines System und Hormonhaushalt liegen im Normbereich.
Bei Kryptorchismus wandert der Hoden nicht in den Hodensack; die Symptome sind bereits bei der Geburt erkennbar. Einseitige oder beidseitige Pathologien sind möglich. Es kann zu einer mikroskopischen Verkalkung des Hodens kommen, die ein Risikofaktor für die Tumorentwicklung darstellt. [ 6 ]
Bei Varikozele:
- Das Wachstum und die Entwicklung des Hodens sind beeinträchtigt;
- Die venösen Gefäße des Samenkanals sind vor allem auf der linken Seite erweitert;
- Es treten Schmerzen und Beschwerden im Hoden auf.
Azoospermie |
Varikozele |
|
Externe Inspektion |
Die Hoden sind verkleinert und unelastisch. |
Es liegen variköse, erweiterte Venengefäße des Samenkanals vor. Positiver Valsalva-Test. |
ULTRASCHALL |
Es werden Veränderungen in der Struktur der Hoden und Gliedmaßen festgestellt. |
Es werden varikös erweiterte Venengefäße des Plexus cruris dargestellt. |
Spermiogramm-Ergebnisse |
Anzeichen einer Azoospermie. |
Anzeichen einer Asthenozoospermie. |
Wen kann ich kontaktieren?
Behandlung Azoospermie
Die Hauptrichtung der Behandlung von Azoospermie besteht darin, die natürliche Entwicklung männlicher Keimzellen zu stimulieren. Therapeutische Manipulationen können jedoch unterschiedlich sein, was von den Ursachen der Störung abhängt. [ 7 ] Meistens empfiehlt der Arzt dem Patienten solche therapeutischen Techniken:
- Hormonelle Behandlung – beinhaltet die Einnahme von Östrogen- und LH-Präparaten (luteinisierendes Hormon) zur Stimulierung der Spermatogenese. Die Dauer einer solchen Therapie wird individuell festgelegt und beträgt meist mehrere Monate, bis zu sechs Monate.
- Die chirurgische Behandlung wird bei obstruktiven Erkrankungen eingesetzt, die Azoospermie hervorrufen. Die Fortpflanzungsfunktion wird nach Korrektur der Durchgängigkeit wiederhergestellt: Beispielsweise beseitigt der Chirurg angeborene Entwicklungsdefekte, Varikozele usw.
- Eine Spermienbiopsie wird durchgeführt, wenn alle oben genannten Methoden das Problem nicht lösen konnten. Ärzte entnehmen aktive Spermien aus der Samenkanalhöhle und verwenden sie für die künstliche Befruchtung.
Bei Patienten mit Azoospermie aufgrund von Erkrankungen wie Varikozele, Kryptorchismus oder Prostatazysten ist eine Operation erforderlich.
Wenn das Problem eine Folge entzündlicher Prozesse im Fortpflanzungssystem ist, wird eine entzündungshemmende medikamentöse Behandlung durchgeführt.
Störungen des Hormonhaushaltes werden durch eine entsprechende Hormontherapie stabilisiert.
In allen Fällen wird das Behandlungsschema individuell festgelegt und ausgewählt, da es wichtig ist, viele Merkmale des Patienten und seinen allgemeinen Gesundheitszustand zu berücksichtigen. Sollte die Behandlung nicht den gewünschten Erfolg bringen, kann dem Paar durch eine Mikrochirurgie geholfen werden, die die Gewinnung männlicher Geschlechtszellen aus Hodengewebe ermöglicht. Das gewonnene Biomaterial wird an Embryologen übergeben, die Spermien für die anschließende künstliche Befruchtung auswählen. [ 8 ]
Ist Azoospermie behandelbar oder nicht?
Azoospermie kann behandelt werden, wenn die Ursache des Problems beseitigt werden kann. Wenn die Pathologie beispielsweise durch eine Obstruktion – eine Blockade des Samenkanals – hervorgerufen wird, wird eine rekonstruktive Operation durchgeführt, die eine Harnröhrenplastik, Anastomose, chirurgische Entfernung einer Varikozele usw. umfassen kann.
Ein Behandlungserfolg nach chirurgischer Korrektur der Obstruktion wird in etwa 30–55 % der Fälle beobachtet.
Wenn die Azoospermie eine Folge endokriner oder hormoneller Störungen war, wird eine Hormonersatztherapie oder eine stimulierende Therapie durchgeführt. Es gibt viele Fälle, in denen nach einer Hormontherapie vollwertige männliche Keimzellen im Sperma erscheinen.
Kommt es trotz aller Maßnahmen nicht zu einer Schwangerschaft bei Azoospermie, wird der Patientin empfohlen, einen Reproduktionsmediziner für eine künstliche Befruchtung – beispielsweise eine ICSI (Spermieninjektion ins Zytoplasma) – aufzusuchen. Bei dieser Methode werden Spermien aus dem Hoden oder dem Anhängsel durch eine offene oder Aspirationsbiopsie gewonnen.
In komplizierten Fällen, wenn es als unmöglich gilt, die Ursache der Azoospermie zu erkennen und zu beseitigen, besteht die einzige Möglichkeit darin, Spendersamen zur Empfängnis zu verwenden. [ 9 ]
Medikamente
Bei sekundärem Hypogonadismus werden zur Behandlung Choriongonadotropinpräparate verwendet: hCG, Choragon, Pregnyl, Profazi usw. in einer Dosierung von 2.000 IE dreimal pro Woche. Menotropin wird auch dreimal pro Woche in einer Menge von 0,5-1 Ampulle in Form intramuskulärer Injektionen verabreicht.
Komplementärmedikamente:
- Cephalosporin-Antibiotika (Cefazolin, Cefotaxim 1,0 zweimal täglich;
- Uroseptika der Fluorchinolone-Gruppe (Ciprofloxacin 250 mg zweimal täglich);
- Lokale entzündungshemmende Medikamente (Vitaprost-Zäpfchen 1 Stk. im Rektum abends vor dem Schlafengehen);
- Analgetika (Ketonal 2.0 intramuskulär, Analgin 1.0, Nospazine 2.0 intramuskulär);
- Medikamente zur Optimierung der Mikrozirkulation (Pentoxifyllin 5.0 als intravenöse Infusion);
- Antimykotika (Fluconazol 150 mg einmal täglich, Intraconazol-Lösung);
- Ascorbinsäure 2,0 täglich für vier Tage.
Ein Indikator für eine positive Behandlungsdynamik ist das Verschwinden ziehender Schmerzen in der Leistengegend, das Vorhandensein einzelner Spermien im Spermogramm und das Fehlen entzündlicher Prozesse. Spermogramm und Hormontests werden im Abstand von 4 Wochen wiederholt.
Tribestan
Die Behandlung endokriner Formen der Azoospermie erfolgt häufig mit Präparaten pflanzlichen Ursprungs. Derzeit besteht ein besonderes Interesse an Phytopharmaka, die sowohl wirksam als auch sicher sind. Pflanzliche Präparate vereinen in der Regel eine milde komplexe Wirkung mit dem Fehlen ausgeprägter Nebenwirkungen sowie die Möglichkeit der Anwendung in Kombination mit traditionellen Arzneimitteln.
Es gibt eine Reihe pflanzlicher Präparate mit Saponinen, sogenannten Steroidglykosiden, die den Hormonhaushalt des Mannes sanft regulieren können. Bemerkenswert ist, dass solche Mittel die gestörte Funktion der endokrinen Drüsen korrigieren, ohne das normal funktionierende Drüsensystem zu beeinträchtigen.
Eines der Mittel, in dessen Zusammensetzung Saponine enthalten sind, ist Tribestan. Das Medikament wird aktiv zur Korrektur von Libido- und Fruchtbarkeitsstörungen bei Männern eingesetzt.
Die reichhaltige, komplexe Zusammensetzung von Tribestan ermöglicht eine mehrstufige Wirkung des Arzneimittels, die sich auf der Ebene der Hypophyse, der Geschlechtsdrüsen und der Nebennierenrinde widerspiegelt. Mit Hilfe von Saponinen und Sapogeninen wird die Funktion der endokrinen Drüsen stabilisiert, und Alkaloide helfen, die Blutgefäße zu erweitern und die Durchblutung im Genitalsystem zu beschleunigen.
Tribestan beeinflusst den Hormonhaushalt, hat eine indirekte östrogene Wirkung, ohne in Regulationsmechanismen einzugreifen.
Darüber hinaus wirkt sich das Medikament positiv auf das psycho-emotionale Gleichgewicht aus, verbessert den Zustand des autonomen Nervensystems, optimiert das Wohlbefinden, reduziert Müdigkeit und steigert die körperliche und geistige Leistungsfähigkeit. Wichtig ist, dass Tribestan sicher und ungiftig ist und keine funktionellen und morphologischen Veränderungen verursacht. Es kann als Monotherapie oder in Kombination mit Hormonpräparaten angewendet werden.
Männern mit Azoospermie wird empfohlen, mindestens drei Monate lang dreimal täglich 1-2 Tabletten Tribestan einzunehmen. Die Therapie kann wiederholt werden, bis der gewünschte positive Effekt eintritt.
Die Behandlung wird in der Regel gut vertragen, es wurden keine Fälle von Überdosierung oder ausgeprägten Nebenwirkungen festgestellt. Allergische Reaktionen wurden selten festgestellt.
Spermaktin
Wissenschaftler haben herausgefunden, dass die Einnahme von Medikamenten mit Antioxidantien und Spurenelementen in vielen Fällen die Befruchtungschancen erhöht und das Risiko von Fortpflanzungsstörungen verringert. Am weitesten verbreitet und von Fachkreisen am meisten beachtet sind Medikamentenkomplexe, die verschiedene Arten von Störungen der Spermatogenese (einschließlich Azoospermie) beeinflussen. Ärzte haben die Wirkung von Spermactin, Acetyl-L-Carnitin, L-Carnitinfumarat und Alpha-Liponsäure-Komplexen auf oxidativen Stress und den Grad der DNA-Fragmentierung männlicher Keimzellen festgestellt.
Zahlreiche Studien haben eine statistisch signifikante positive Dynamik der grundlegenden Spermiogrammwerte, insbesondere der Motilität und Morphologie, gezeigt. Eine stabile Verbesserung wurde bereits im dritten Monat der Therapie beobachtet. Gleichzeitig sank die Anzahl der freien Radikale. Die wichtigste Schlussfolgerung lautet: Die Stimulation der Spermatogenese mit dem Komplexpräparat Spermactin ist eine wirksame und sichere Methode zur Korrektur der männlichen Fortpflanzungsfunktion.
Das Medikament wird morgens unmittelbar nach dem Frühstück in einem Beutel (10 g) eingenommen. Das Pulver sollte in 150-200 ml Wasser oder Saft verdünnt werden (Milch, heißer Tee und alkoholhaltige Getränke sind nicht geeignet).
In seltenen Fällen kann Spermactin eine individuelle Überempfindlichkeitsreaktion hervorrufen. In diesem Fall wird das komplexe Mittel abgesetzt und durch andere, besser geeignete Medikamente ersetzt.
Selzinc
Für eine ordnungsgemäße Funktion des männlichen Fortpflanzungssystems ist es wichtig, eine physiologische Konzentration von Vitaminen und Spurenelementen aufrechtzuerhalten, die an biochemischen Reaktionen beteiligt sind und diese katalysieren. Einige essentielle Mikronährstoffe werden von den männlichen Fortpflanzungsorganen produziert. Als wichtigste Elemente für eine normale Fruchtbarkeit gelten Zink- und Selenionen.
Heutzutage leiden viele Patienten an Vitamin- und Spurenelementmangel. Dies ist insbesondere auf Ernährungsstörungen, viele schlechte Angewohnheiten und ungünstige Umweltbedingungen zurückzuführen. Eine gleichmäßige und eingeschränkte Ernährung führt schnell zu einer Verringerung der Nährstoffaufnahme und in der Folge zur Entwicklung verschiedener pathologischer Zustände.
Zink steuert die Genexpression während der Zellproliferation und -differenzierung und ist an der Sensibilisierung gegenüber Hormonen und Wachstumsfaktoren beteiligt. Zinkmangel betrifft insbesondere die frühen Phasen des Zellzyklus. Zinkmangel führt zu einer verzögerten sexuellen Entwicklung bei Jugendlichen und verminderter männlicher Fruchtbarkeit. Interessanterweise reichert sich Zink in der Prostata an und ist einer der Bestandteile der abgesonderten Flüssigkeit. Es reguliert die Aktivität spermoplasmatischer Enzyme und ist an der Gerinnung und Verflüssigung der Samenflüssigkeit beteiligt. Der Zinkgehalt in männlichen Keimzellen ist mit 1900 µg/kg der höchste im gesamten Organismus.
Ein weiteres Spurenelement, Selen, wirkt schützend vor biochemisch aggressiven freien Radikalen. Selen ist als antioxidativer Verteidiger der Zellmembranen notwendig und stimuliert die Wirkung anderer Antioxidantien. Bei einem Mangel an diesem Spurenelement entwickelt sich männliche Unfruchtbarkeit, da es nicht nur die männlichen Keimzellen schützt, sondern auch für deren Beweglichkeit verantwortlich ist.
Zahlreiche Studien haben die Wirksamkeit von Selzinc in Bezug auf Spermienkonzentration, -motilität und -morphologie bei Männern mit Fruchtbarkeitsstörungen bestätigt. Das Medikament ist auch bei zweimaliger Einnahme täglich absolut sicher, und es wurden keine Nebenwirkungen oder Symptome beobachtet. Selzinc wird mehrere Monate lang täglich als Tablette eingenommen (nach Ermessen des Arztes).
Prostagut forte
Das mehrkomponentige pflanzliche Heilmittel Prostagut forte wird bei Azoospermie im Zusammenhang mit benigner Prostatahyperplasie und Prostatitis angewendet. Das Medikament gilt als absolut sicher und steht gleichzeitig bekannten synthetischen Medikamenten in seiner Wirksamkeit in nichts nach.
Die Zusammensetzung des Produkts wird durch einen Extrakt aus Serenoa-Kriechbeeren und Sabal-Palme sowie einen Trockenextrakt aus dem Rhizom der Kriechenden Brennnessel dargestellt.
Prostagut forte zeichnet sich durch eine ausgeprägte entzündungshemmende und ödematöse Wirkung sowie die Fähigkeit zur Hemmung der Zellentwicklung durch Unterdrückung der RNA-Produktion aus. Weitere Eigenschaften des Arzneimittels: Stimulation des Nervensystems, Hemmung des Testosteronverbrauchs durch Prostatazellen. Der Wirkstoff des Arzneimittels trägt dazu bei, Schmerzen und Brennen beim Wasserlassen bei Patienten mit benigner Prostatahyperplasie zu lindern.
Das Medikament hat keinen direkten Einfluss auf die Heilung der Azoospermie.
Die Kapseln des Arzneimittels werden oral, unzerkaut und mit Wasser eingenommen. Die Behandlungsdauer beträgt mindestens einen Monat, jeweils eine Kapsel morgens und abends. Prostagut ist gut verträglich, Nebenwirkungen in Form von unangenehmen Empfindungen im Bauchbereich treten selten auf. Einige Patienten können eine Allergie gegen das Medikament entwickeln.
Was lässt sich daraus schließen? Das Medikament Prostagut forte wirkt nur auf die äußeren Erscheinungsformen von Erkrankungen, kann jedoch Azoospermie sowie das Wachstum von Prostataneoplasien nicht direkt heilen. Im Rahmen einer umfassenden Behandlung kann das Medikament jedoch eingesetzt werden.
Physiotherapeutische Behandlung
Medizinische und chirurgische Methoden sind nicht die einzige Möglichkeit, Azoospermie zu beseitigen. Ärzte setzen ergänzend zu den Haupttherapiemethoden Strom-, Laser- und Magnetfeldtherapie ein, um die männliche Fruchtbarkeit wiederherzustellen.
Die Wirksamkeit physikalischer Verfahren wird jedoch nicht immer beachtet: Sie helfen, wenn chronische Urogenitalerkrankungen geheilt oder die Genesung nach einer Operation beschleunigt werden muss. Die Hauptwirkung solcher Verfahren besteht darin, den Muskeltonus zu erhöhen oder zu verringern, die Gefäße zu erweitern, die Mikrozirkulation zu verbessern und träge Entzündungsprozesse zu blockieren.
Bei akuten Entzündungsreaktionen, Infektionsprozessen, Verdacht auf bösartige Tumoren sowie bei Fieber und schwerem Verlauf systemischer Erkrankungen wird keine Physiotherapie verschrieben.
- Die Vakuummassage ist die beliebteste Behandlungsmethode bei Azoospermie und basiert auf lokaler Unterdrucktherapie, der sogenannten LOD-Therapie. Dabei wird der Penis in eine spezielle Barokammer gelegt, aus der langsam Luft abgepumpt wird. Dadurch wird der Penisbereich aktiv durchblutet und es kommt zu einer Erektion. Nach Wiederherstellung des Drucks wird der Vorgang wiederholt. Diese spezielle Massage wird verschrieben, wenn Azoospermie bei Männern mit erektiler Dysfunktion einhergeht. Was bewirkt diese Behandlung? Sie beugt Blutstauungen vor, verbessert die Mikrozirkulation und versorgt die Organe mit Sauerstoff, was sich positiv auf die Funktion von Prostata und Hoden auswirkt. Die Methode ist kontraindiziert bei Patienten mit ausgeprägter Varikozele, Leistenbruch sowie erhöhtem Risiko für Blutgerinnsel.
- Bei der Lasertherapie wird ein Laser niedriger Intensität eingesetzt, der das Gewebe nicht zerstört: Der rote Strahlungsbereich erreicht eine Tiefe von zwei Millimetern und der Infrarotbereich bis zu acht Millimeter. Die Haupteigenschaft der Lasertherapie ist die Immunstimulation, die Optimierung von Stoffwechselprozessen, die Blockierung der Entzündungsreaktion und die Aktivierung der Testosteronproduktion, die sich direkt auf die motorische Aktivität der Spermien auswirkt.
- Die Magnetfeldtherapie normalisiert das Gefäßnetz, stabilisiert die Hormonproduktion und wirkt blutdrucksenkend und antitumoral.
- Bei der Elektrostimulation werden gepulste Ströme angewendet, die eine Muskelkontraktion auslösen. Mithilfe der Elektrophorese werden Medikamente – insbesondere Enzyme und Antiödemmittel – an die gewünschte Stelle abgegeben. Diese Methode der Medikamentenabgabe an das Gewebe trägt dazu bei, die Konzentration des Medikaments im gewünschten Körperbereich zu erhöhen und so die Schwere der Nebenwirkungen zu verringern. Elektrostimulation wird nicht bei Patienten mit Tumorprozessen, komplexen entzündlichen Erkrankungen sowie bei Hautläsionen im Eingriffsbereich verschrieben.
Andere physikalische Therapietechniken für Azoospermie können sein:
- Ozontherapie;
- Schlammbehandlung;
- Transurethrale Mikrowellentherapie.
Die Methoden können einzeln oder in Kombination miteinander verwendet werden.
Kräuterbehandlung
Hausmittel gegen Azoospermie sind meist wirkungslos. In manchen Fällen können jedoch Heilpflanzen in Kombination mit einer Änderung des Lebensstils und der Ernährung die Qualität der Samenflüssigkeit leicht verbessern.
Bei Problemen mit der Spermatogenese empfiehlt es sich, morgens, mittags und abends anstelle von Tee einen Aufguss aus Weißdornfrüchten zuzubereiten und zu trinken. Ergänzend dazu helfen Kräutertees aus Holunder und Stechpalmenblüten gut.
Um die Samenqualität wiederherzustellen, reiben Sie Karotten, pressen Sie 100 ml Saft aus und mischen Sie ihn mit zwei Tabletten Mumie. Das Medikament wird täglich vor dem Frühstück eingenommen. Zusätzlich sollten Sie tagsüber einen Aufguss aus Mutterkorn trinken. Die Behandlung dauert einen Monat.
2 Esslöffel Adamswurzelpflanze mit kochendem Wasser überbrühen. Nach dem Abkühlen wird das Mittel gefiltert und täglich 1 EL verwendet.
Bereiten Sie eine Kräutermischung aus Walnussblättern, Kiefernsprossen, Isländischem Moos und Weißer Maulbeere zu. Die Zutaten werden in gleichen Mengen eingenommen. Anschließend werden 2 EL der Mischung mit 450 ml kochendem Wasser übergossen und eine halbe Stunde in einer Thermoskanne stehen gelassen. Anschließend abseihen und dreimal täglich 150 ml anstelle von Tee trinken. Sie können Honig und Zitronensaft hinzufügen.
Eine gute Wirkung zeichnet sich durch eine Lapchatka-Tinktur aus. Zur Zubereitung wird das Rhizom der Pflanze (100 g) entnommen, mit 0,5 Liter Wodka übergossen und zwei Wochen lang einwirken gelassen. Anschließend wird die Tinktur gefiltert und dreimal täglich ein Teelöffel zwischen den Mahlzeiten mit etwas Wasser eingenommen.
Volksheiler raten zur Beseitigung von Azoospermie, Speisen mit getrocknetem und frischem Basilikum zu würzen oder einen Aufguss aus Blättern zu trinken. Zur Zubereitung eines Aufgusses werden 20 g frische Basilikumblätter mit 250 ml kochendem Wasser übergossen und eine halbe Stunde lang eingelegt. Das Mittel wird dreimal täglich eine halbe Stunde vor Frühstück, Mittag- und Abendessen getrunken.
Auch die Produkte der Imker – insbesondere Gelée Royale in Kombination mit Honig – leisten gute Dienste. Eine solche Mischung wird löffelweise unmittelbar nach einer Mahlzeit eingenommen und im Mund behalten, bis sie sich vollständig aufgelöst hat. Wasser oder andere Flüssigkeiten sind nicht erforderlich.
Chirurgische Behandlung
Bei Azoospermie, einer Erkrankung, bei der im Ejakulat Spermien fehlen, werden chirurgische Methoden zur Gewinnung männlicher Geschlechtszellen eingesetzt. Zu diesen Methoden gehören PESA, TESA und TESE.
Die ersten beiden Methoden, PESA oder TESA, werden am häufigsten von Spezialisten angewendet. Die TESE-Technik der beidseitigen Hodenbiopsie mittels mikrochirurgischer Technologie wird zur Behandlung der nicht-obstruktiven Azoospermie eingesetzt. [ 10 ]
- Bei der PESA handelt es sich um eine Nadelbiopsie, die an mehreren Stellen der Hodenanhänge durchgeführt wird. Sie gilt bei einer Samenleiterobstruktion als hundertprozentig wirksam, kann aber den Grad der Samenleiterobstruktion noch verschlimmern.
- Bei der TESA-Technik wird eine Nadelbiopsie in mehreren Bereichen der Hoden durchgeführt. Es handelt sich um ein minimalinvasives Verfahren, mit dem die benötigte Anzahl an Spermien erfolgreich gewonnen werden kann. Die Methode hat jedoch auch Nachteile: Sie ist nur bei vorhandenen Spermatogeneseherden wirksam, und selbst vorhandene Herde können aufgrund der fehlenden visuellen Kontrolle der Gewebestruktur nicht immer erkannt werden. Wenn der Arzt bis zu sechs Punktionen an jedem Hoden durchführt und keine männlichen Keimzellen gefunden werden, wird eine mikrochirurgische TESE-Punktion empfohlen.
- TESE ist die Aspiration von Hodengewebe zur Spermiengewinnung. Diese Technik gilt als die effektivste. Zunächst wird eine Biopsie durchgeführt und die Spermien aus dem extrahierten Biomaterial isoliert. Die geschlossene Punktion mit einer speziellen Pistole ist ein Verfahren, das häufige Komplikationen und eine relativ geringe Effizienz aufweist. Am häufigsten ist die bilaterale mikrochirurgische multifokale Hodenbiopsie, die häufig bei Patienten mit nichtobstruktiver Azoospermie angewendet wird.
Schwangerschaft mit Azoospermie
Bevor der Arzt Vorhersagen über die Möglichkeit einer Befruchtung einer Frau mit Azoospermie durch einen Mann treffen kann, muss er die Diagnoseergebnisse analysieren, den Typ der Störung bestimmen und die Ursache finden. Erst danach wird die optimale Taktik für nachfolgende Maßnahmen entwickelt, um eine Schwangerschaft und die Geburt eines gesunden Kindes für das Paar zu erreichen.
Bei einer obstruktiven Azoospermie kann die Fruchtbarkeit mithilfe eines Chirurgen wiederhergestellt werden. Eine mikrochirurgische Rekonstruktion dient der Öffnung des Samenleiters. Die genaue Vorgehensweise hängt von der Lage und dem Ausmaß der Obstruktion ab.
Der Fall der sekretorischen Azoospermie ist etwas schlimmer, da bei einer solchen Diagnose die Chancen auf eine erfolgreiche Behandlung zwar bestehen, aber nicht so groß sind. Dennoch können einige hormonelle Störungen durch eine konservative Behandlung behoben werden, die auf die Stabilisierung des endokrinen Systems und die Korrektur der Spermatogenese abzielt. Wenn die Ursache der Azoospermie die Erweiterung der Hodengefäße war, kann Unfruchtbarkeit oft durch eine Operation geheilt werden.
Für viele Patienten sind die Heilungschancen weiterhin gering. Wenn der Arzt in einer solchen Situation feststellt, dass keine Aussicht auf eine Fortsetzung der Therapie besteht, kann der Einsatz assistierter Reproduktionsmethoden – insbesondere IVF – empfohlen werden. Diese Technologie wird von Reproduktionsmedizinern seit mehr als vier Jahrzehnten erfolgreich eingesetzt, und ihre Wirksamkeit hat im Laufe der Jahre zugenommen.
IVF bei Azoospermie
Heute nutzen Spezialisten erfolgreich die Methode der Entnahme männlicher Keimzellen direkt aus dem Hoden für die weitere Verwendung in In-vitro-Fertilisationsprogrammen (ICSI). Die Methode der Spermiengewinnung ist die Biopsie. Dieses Verfahren führt in etwa 30–60 % der Fälle zu einer lang ersehnten Schwangerschaft.
Die Wirksamkeit der Biopsie kann je nach Schweregrad der Azoospermie variieren. Um eine klarere, individuelle Behandlungsprognose zu erstellen, wird der Patient gründlich untersucht. Der Arzt erhält vorläufige Informationen über die Art der Erkrankung, anhand derer er die Erfolgsaussichten der Befruchtung einschätzen kann.
Es gibt verschiedene Biopsietechniken: Der Arzt wählt die am besten geeignete aus, die in einer bestimmten Situation äußerst effektiv ist.
Verhütung
Um die Entstehung von Azoospermie und die reproduktive Gesundheit von Männern zu verhindern, ist vor allem ein gesunder Lebensstil entscheidend. Ärzte sollten ihre Patienten motivieren und ihnen erklären, wie wichtig es ist, schlechte Gewohnheiten zu vermeiden.
Ärzte empfehlen:
- Verweigern Sie promiskuitive sexuelle Aktivitäten und haben Sie keinen ungeschützten Geschlechtsverkehr mit einem fragwürdigen Partner.
- Weigern Sie sich, alkoholische Getränke zu trinken, Drogen zu nehmen oder zu rauchen;
- Üben Sie angemessene, moderate körperliche Aktivität aus und vermeiden Sie sowohl körperliche Inaktivität als auch übermäßige körperliche Aktivität.
- Besuchen Sie regelmäßig einen Arzt für Vorsorgeuntersuchungen und behandeln Sie rechtzeitig alle Infektions- und Entzündungsprozesse im Körper.
- Nicht zu vergessen, sich ausreichend auszuruhen und zu schlafen.
- Vermeiden Sie Konflikte und Stresssituationen.
Darüber hinaus ist es wichtig zu bedenken, dass es zur Erhaltung der männlichen Fruchtbarkeit unerwünscht ist, auf Sex zu verzichten und zu häufig Geschlechtsverkehr zu haben. Optimal ist es, alle 3-4 Tage Geschlechtsverkehr zu haben.
Prognose
Der Behandlungserfolg bei Azoospermie hängt von vielen Faktoren ab. Dies sind vor allem das Alter, der allgemeine Gesundheitszustand des Patienten und sein Lebensstil. Wird ein Chromosomendefekt festgestellt, kann der Facharzt auf einer zusätzlichen genetischen Diagnostik bestehen, die zur Beurteilung des Risikos für Embryonen erforderlich ist. Darüber hinaus erfordert die Verschreibung hormoneller Mittel eine strenge Behandlungskontrolle: Die Nichteinhaltung des Einnahmeschemas solcher Medikamente kann die Wirksamkeit der Therapie erheblich beeinträchtigen.
Die Gesamtprognose lautet wie folgt: Patienten mit obstruktiver Azoospermie haben nach der Behandlung eine bessere Chance, schwanger zu werden, sowohl auf natürlichem Wege als auch mithilfe assistierter Reproduktionstechnologien. Die sekretorische Azoospermie ist schwieriger zu behandeln, aber auch hier bestehen gewisse Erfolgsaussichten. Wichtig ist die Befolgung aller Empfehlungen und Vorschriften des Arztes sowie die genaue Einhaltung des Behandlungsplans. Nur so ist es möglich, das Auftreten und die dauerhafte Präsenz männlicher Geschlechtszellen in der Spermienflüssigkeit und damit eine erfolgreiche Empfängnis zu erreichen.
Die hoffnungsloseste Form der Erkrankung ist die Azoospermie, die als Folge einer Epidparotitis oder Mumps auftritt. Die schlechteste Prognose wird bei der genetischen oder idiopathischen Form der Pathologie beobachtet.

