Facharzt des Artikels
Neue Veröffentlichungen
Ursachen und Pathogenese der Pleuropneumonie
Zuletzt überprüft: 04.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
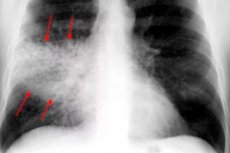
Eine lobäre bakterielle Pneumonie oder fokale nichtsegmentale Pneumonie oder eine akute croupöse Entzündung der Lungenlappen, die einen Teil der serösen Membran (Pleura) betrifft, kann als Pleuropneumonie diagnostiziert werden, obwohl diese Definition nicht in der ICD-10-Klasse der Erkrankungen der Atemwege enthalten ist.
Dies liegt offensichtlich daran, dass eine Pleuritis – trocken oder mit Pleuraerguss – am häufigsten als Folge, also als Komplikation einer Streptokokken- und Staphylokokken-Pneumonie angesehen wird, die zwar nicht immer, aber zumindest in drei bis vier von zehn Fällen auftritt.
Ursachen
Eine Lungenentzündung wird durch eine Infektion hervorgerufen. Als häufigste Ursache einer Pleuropneumonie (Lobärpneumonie) gilt und gilt immer noch der Pneumokokken Streptococcus pneumoniae – ein α-hämolysierender Streptokokken, ein Anaerobier (der bei gesunden Menschen zur Mikrobiota des Nasenrachenraums gehört).
Klinische Studien haben andere Ursachen für Pleuropneumonie identifiziert, darunter Krankheitserreger wie:
- Gamma-Proteobakterium Klebsiella pneumoniae (Friedländer-Bazillus);
- bekapselte und nicht bekapselte Stämme von Haemophilus influenzae (Pfeiffer-Bazillen) – einem Kommensalenbakterium der oberen Atemwege;
- MRSA – Methicillin-resistenter Staphylococcus aureus (Staphylokokken), der eine Pleuraergusspneumonie verursacht;
- Streptococcus pyogenes, ein β-hämolysierender Streptokokken der Gruppe A, der auf der Schleimhaut des Rachens vorkommt;
- Pseudomonas aeruginosa (blauer Eiterbazillus), der eine nosokomiale (im Krankenhaus erworbene) Lungenentzündung verursacht;
Zu den selteneren Infektionen zählen Lungenfachärzte den aquatischen, nicht sporenbildenden gramnegativen Bazillen Legionella pneumophila, der beim Einatmen eine schwere Lungenentzündung (mit einer Sterblichkeitsrate von bis zu 7-8 %) verursachen kann, sowie Mycoplasma-Pneumonie. Das Bakterium M. pneumoniae, das durch Tröpfcheninfektion und Kontakt übertragen wird, verursacht in der Regel leichte Atemwegsinfektionen. Die häufigste dieser Erkrankungen ist die Tracheobronchitis. Wie die Praxis zeigt, spielt M. pneumoniae jedoch bei pädiatrischen Patienten eine gewisse Rolle bei der Entstehung einer ambulant erworbenen Lungenentzündung (bis zu 56-59 % der Fälle bei Kindern im Alter von vier bis sechs Jahren).
Eine Pleuropneumonie kann die Folge eines ausgedehnten Parasitenbefalls sein, insbesondere einer Ascariasis bei Kindern. Lesen Sie auch: Ursachen einer akuten Lungenentzündung bei Kindern
Risikofaktoren
Die prädisponierenden Faktoren für die Entwicklung einer Pleuropneumonie sind dieselben wie bei jeder anderen Lungenentzündung und umfassen:
- asymptomatische Übertragung von Bakterien, insbesondere Pneumokokken Streptococcus pneumoniae (in verschiedenen Teilen der Welt in Konzentrationen zwischen 13 % und 87 % festgestellt);
- infektiöse und entzündliche Komplikationen nach Grippe;
- chronische Erkrankungen der oberen und unteren Atemwege, insbesondere akute Atemwegsinfektionen, Tracheitis und Bronchitis;
- Rauch- und Alkoholsucht;
- vorübergehende Abnahme der Immunität und anhaltende Immunschwächezustände;
- längere Bettruhe (oder erzwungenes Liegen unter bestimmten Bedingungen), was zu einer Verschlechterung der Lungenventilation führt;
- hereditäre und Autoimmunfibrosen im Zusammenhang mit systemischer Sklerodermie, Lupus erythematodes und Mukoviszidose.
Zu den Risikofaktoren für eine im Krankenhaus erworbene Lungenentzündung zählen die Anwendung einer Inhalationsanästhesie (bei chirurgischen Eingriffen), die Trachealintubation und die künstliche Beatmung.
Pathogenese
Wie bekannt ist, sind die Strukturelemente der Lunge Lappen, die aus Segmenten bestehen, deren Gewebe Läppchen sind. Die Lungenlappen sind außen von einer dünnen Bindegewebsmembran (serös) umgeben – der viszeralen Pleura, die sich auch in die Zwischenräume zwischen den Lappen erstreckt. Die Pleurahöhle (gebildet durch die Pleurablätter – parietal und viszeral) enthält Pleuraflüssigkeit (normalerweise 10–20 ml), die die Bewegung zwischen Lunge und Brustwand erleichtert.
Die unteren Atemwege sind nicht steril: Sie sind ständig pathogenen Mikroorganismen ausgesetzt. Die Pathogenese der durch sie verursachten Entzündung ist mit der Invasion und Ausbreitung der oben genannten Bakterien in das Lungenparenchym auf Alveolarebene und der Reaktion der körpereigenen Immunzellen auf diese Invasion verbunden.
Alveolarmakrophagen im Lungengewebe sollen Krankheitserreger aufnehmen und zerstören, doch Bakterien können diese Abwehr überwinden und beginnen sich zu vermehren.
Beispielsweise ist das Pneumokokken-Toxin Pneumolysin ein von Mikroben freigesetztes Enzym, das an Cholesterin in der Zytoplasmamembran von Lungenzellen bindet und so Poren bildet – große oligomere Bogen- und Ringstrukturen, die die Zellmembran schädigen (so dass der Zellinhalt für die Bakterien zugänglich wird). Die Entzündungsreaktion entsteht durch die Bindung des Toxins an TLR4-Rezeptoren, und die proapoptotischen Effekte resultieren aus der Stimulierung der Aktivität von Entzündungsmediatoren wie TNF-α, IL-1β, IL-8, G-CSF und Prostaglandinen.
Die Wirkung des Bakteriums Legionella pneumophila konzentriert sich auf die Apoptose von Alveolarmakrophagen in den Acini und respiratorischen Bronchiolen der menschlichen Lunge.
Bei einer Pleuropneumonie geht die Entzündung mit dem Auftreten von fibrinhaltigem Exsudat und der anschließenden Infiltration einzelner Bereiche oder des gesamten Gewebes des betroffenen Lungenlappens einher, was zu dessen strukturellen Veränderungen – einer homogenen Verdichtung – führt.
Epidemiologie
Während die Lungenentzündungsrate in den USA und Kanada jährlich über 5 Millionen beträgt, werden 80 % der Neuerkrankungen ambulant behandelt. Eine lobäre bakterielle Pneumonie oder Pleuropneumonie wird bei 12 von 1.000 Patienten diagnostiziert, meist bei Männern. Das Sterberisiko in schweren Fällen wird laut CDC-Statistik auf 7,3–11,6 % geschätzt (in lateinamerikanischen Ländern auf 13,4 %).
Laut dem European Respiratory Journal werden bis zu 12,5 % der im Krankenhaus erworbenen Lungenentzündungen durch Staphylococcus aureus verursacht: Bei Erwachsenen liegt die Rate üblicherweise bei 5,15 bis 7,06 Fällen pro tausend Personen pro Jahr, bei Personen unter 4 Jahren und über 60 Jahren jedoch bei über 12 Fällen pro tausend. Die Sterblichkeitsrate in Europa beträgt 9 %.


 [
[