Facharzt des Artikels
Neue Veröffentlichungen
Thorakoskopie
Zuletzt überprüft: 29.06.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Die Thorakoskopie ist ein Verfahren, mit dem ein Arzt den Raum im Brustkorb (außerhalb der Lunge) untersucht. Sie wird bei streng spezifischen Indikationen verschrieben, insbesondere zur Behandlung eines spontanen Pneumothorax. Das Verfahren ist sowohl diagnostisch als auch therapeutisch wirksam. Es ist minimal traumatisch und geht sehr selten mit intra- oder postoperativen Komplikationen einher.
Der Hauptvorteil der Thorakoskopie besteht darin, dass keine großen, gewebeschädigenden Schnitte erforderlich sind. Die Thorakoskopie erfolgt durch Punktionen der Brustwand mit speziellen Endoskopieinstrumenten. Viele thorakale Eingriffe können heute mithilfe der Thorakoskopie durchgeführt werden. Das Verfahren ist relevant, wenn pulmonale und kardiovaskuläre Erkrankungen, Erkrankungen des Mediastinalbereichs sowie der Speiseröhre, des Thorax und der Pleura diagnostiziert oder behandelt werden müssen.
Hinweise für das Verfahren
Die Thorakoskopie ist bei vielen Erkrankungen oft die Operation der Wahl, da sie nicht durch starke postoperative Schmerzen gekennzeichnet ist, Komplikationen selten sind und der Patient nicht auf der Intensivstation bleiben muss. Die Thorakoskopie kann bei folgenden Erkrankungen verschrieben werden:
- Luftansammlung im Pleuraraum ( Spontanpneumothorax );
- Entzündung der Pleura;
- Brustverletzungen (geschlossen, offen);
- Bullöses Lungenemphysem ( Bildung von Luftzysten in der Lunge durch Zerstörung der Alveolen);
- Generalisierte Form der Myasthenie (thorakoskopische Thymektomie durchführen);
- Hyperhidrose der Handflächen (thoraskopische Sympathektomie durchführen);
- Diffuse Lungenläsionen (Granulomatose, Alveolitis );
- Gutartige und bösartige Neubildungen in der Lunge;
- Brustkrebs (parasternale Lymphadenektomie durchführen);
- Tumorprozesse und Ösophagusdivertikel.
Die Thorakoskopie mit einer Glasfaserkamera ist gesondert zu erwähnen. Diese Methode bietet hohe Visualisierungsmöglichkeiten. Bei Bedarf können während des Eingriffs im Pleuraraum oder in der Lunge angesammelte Flüssigkeiten entfernt und biologisches Material zur weiteren histologischen Analyse entnommen werden.
Die Thorakoskopie, die zu diagnostischen Zwecken eingesetzt wird, ermöglicht in 99,9 % der Fälle die korrekte Diagnose der Erkrankung. Der Eingriff wird jedoch nur dann verordnet, wenn andere Diagnosemethoden aus irgendeinem Grund nicht angewendet werden können oder nicht ausreichend effizient und aussagekräftig sind. Dafür gibt es mehrere Gründe:
- Die Notwendigkeit einer Vollnarkose;
- Hohe Kosten und traumatisches Diagnoseverfahren;
- Theoretisch, aber dennoch besteht die Möglichkeit einer Infektion.
Angesichts dieser Nuancen versuchen Spezialisten, die Thorakoskopie nicht zu prophylaktischen Zwecken einzusetzen: Die Operation wird nur bei strengen Indikationen verordnet, insbesondere:
- Um das Stadium des Krebses zu bestimmen; [ 1 ]
- Zur Abklärung aller Punkte bei Patienten mit Rippenfellentzündung unklarer Genese und zur Entnahme von biologischem Material bzw. Flüssigkeitsentnahme.
Eine Thorakoskopie wird dann durchgeführt, wenn sie in einer bestimmten Situation die einzig mögliche oder aussagekräftigste Methode ist, um die richtige Diagnose zu stellen und die anschließende Behandlungstaktik festzulegen.
Ein Spontanpneumothorax ist eine häufige Indikation für die stationäre Aufnahme von Patienten mit Lungenerkrankungen, die eine notfallmedizinische Intervention in speziellen thoraxchirurgischen oder chirurgischen Kliniken erfordern. [ 2 ]
Eine Thorakoskopie bei Pneumothorax ist angebracht:
- Bei Unwirksamkeit der transthorakalen Drainage (Lungenleckage mit fortschreitendem oder erhaltenem Pneumothorax);
- Bei wiederkehrendem spontanen Pneumothorax;
- Wenn sich bei Patienten ein Pneumothorax entwickelt, bei denen in der Vorgeschichte ein Pneumothorax auf der anderen Seite aufgetreten ist;
- Bei ausbleibender Rückbildung des Pneumothorax bei Personen mit erhöhtem somatischen Risiko für eine Thorakotomie.
Laut Statistik sind die häufigsten Ursachen für einen spontanen Pneumothorax Tumorprozesse in der Lunge, Tuberkulose und Lungensarkoidose.
Die Thorakoskopie bei Tuberkulose – insbesondere bei tuberkuloseassoziierter exsudativer Pleuritis oder Empyem – hilft, die Art der Läsion visuell zu beurteilen, eine gezielte Biopsie der Pleura zur morphologischen Verifizierung der Pathologie durchzuführen und eine lokale Sanierung der Pleurahöhle durchzuführen. Der Chirurg öffnet einzelne geschwollene Bereiche, entfernt Exsudat und Fibrin, wäscht die Höhle mit antiseptischen und antituberkulösen Arzneimittellösungen, behandelt die Pleura mit Laser oder Ultraschall, führt eine partielle Pleuroektomie durch und drainiert die Pleurahöhle.
Vorbereitung
Obwohl es sich bei der Thorakoskopie um einen minimalinvasiven Eingriff handelt, handelt es sich dennoch um einen schwierigen chirurgischen Eingriff, auf den man sich entsprechend vorbereiten muss. Im Vorfeld werden die notwendigen Untersuchungen und eine Elektrokardiographie durchgeführt.
Der Patient sollte den Arzt im Voraus informieren, wenn er chronische Erkrankungen (einschließlich Herzerkrankungen) oder eine Neigung zu Allergien hat. Es ist wichtig, den Arzt zu warnen, wenn Medikamente systematisch eingenommen werden (oft werden einige Medikamente, die eine regelmäßige Einnahme erfordern, vorübergehend abgesetzt, um die Entwicklung von Komplikationen zu vermeiden).
Besonders wichtig ist die Meldung der Einnahme blutverdünnender Medikamente.
Wenn Ihr Arzt die morgendliche Einnahme von Medikamenten, die für die weitere Behandlung erforderlich sind, gestattet hat, sollten Sie die Tabletten am besten ohne Flüssigkeitsaufnahme schlucken. Die Verwendung eines möglichst kleinen Schlucks Wasser ist erlaubt.
Die Thorakoskopie wird auf nüchternen Magen durchgeführt: Der Patient sollte etwa 12 Stunden vor der Operation weder essen noch trinken. Das heißt, wenn der Eingriff in der ersten Tageshälfte geplant ist, ist am Vorabend nur ein leichtes Abendessen erlaubt.
Außerdem sollten Sie vor dem Eingriff auf Alkohol (auch Wasser) und Rauchen verzichten.
Duschen ist unbedingt erforderlich, um die Haut von Unreinheiten zu reinigen und so das Infektionsrisiko während des Eingriffs zu verringern.
Wenn Sie herausnehmbaren Zahnersatz haben, muss dieser herausgenommen werden. Dasselbe gilt für Kontaktlinsen, Hörgeräte, Schmuck usw.
Zu den grundlegenden präoperativen Untersuchungen gehören Verfahren wie:
- Allgemeine klinische Blut- und Urinuntersuchungen;
- Bestimmung der Blutgruppe und des Rh-Faktors;
- Blutbiochemie (Bestimmung von Glukose, Gesamt- und direktem Bilirubin, Protein, Kreatinin, ALT und AST, alkalischer Phosphatase usw.);
- Bluttests auf RW, HIV, Hepatitis B und C;
- Koagulogramm;
- Elektrokardiogramm mit Transkripten;
- Röntgenstrahlen ( Fluorographie ).
Alle diese Untersuchungen sind vor einer Thorakoskopie obligatorisch. Je nach Indikation können auch weitere Verfahren individuell verordnet werden. Manchmal ist eine Konsultation mit Fachärzten erforderlich.
Alle notwendigen Laboruntersuchungen sollten maximal 7–10 Tage vor der geplanten Thorakoskopie durchgeführt werden.
Technik Thorakoskopien
Die Thorakoskopie wird unter Vollnarkose durchgeführt. Bei Bedarf wird die betroffene Lunge vom Beatmungsprozess „abgeschaltet“. Der Patient liegt auf der gesunden Seite auf dem Operationstisch.
Nach der Narkose schläft der Patient ein. Der Chirurg setzt mit einem Skalpell kleine Schnitte (durchschnittlich 2 cm), durch die er einen Trokar einführt, gefolgt von einem Thorakoskop und weiteren Instrumenten durch dessen Hülse. Es können zwei oder drei Schnitte vorgenommen werden. Die genaue Position der Schnitte richtet sich nach der Lage der pathologischen Zone im Brustraum.
Mithilfe eines Thorakoskops beurteilt der Facharzt den Zustand der Pleurahöhle und führt die erforderlichen Manipulationen durch (entnimmt Material für die Biopsie, Drainage usw.).
Am Ende des Eingriffs wird in einen der Einschnitte ein Drainagekanal gelegt, um Ansammlungen von Pleuraflüssigkeit abzuleiten und einen ausreichenden intrapleuralen Druck aufrechtzuerhalten.
Generell gibt es mehrere Varianten der Thorakoskopie. Die bekannteste ist die Friedel-Methode, die sowohl unter Vollnarkose als auch unter örtlicher Betäubung durchgeführt werden kann. [ 3 ] Durch den Einschnitt wird eine Spezialnadel mit einem fallenden Dorn in die Pleura eingeführt, was die richtige Wahl der Richtung des Thorakoskopiekanals erleichtert. Danach wird ein Trokar mit einem kurzen Bronchoskopietubus durch den Einschnitt eingeführt, durch den ein Aspirator mit weicher Spitze zum Absaugen von eitrigem oder exsudativem Sekret in die Höhle geführt wird. [ 4 ] Zusammen mit chirurgischen Instrumenten wird ein optisches Gerät zur Visualisierung und Abbildung der Pleura in die Höhle eingeführt.
Bei einer Thorakoskopie mit Biopsie wird das Biomaterial im letzten Schritt der Operation entnommen. Dazu wird eine spezielle Zange mit optischem Gerät oder eine Biopsienadel benötigt. Unter Teleskopbeobachtung wird die Zange an den Bereich der geplanten Biomaterialentnahme herangeführt, die Bürsten geöffnet und die benötigte Gewebemenge abgebissen. Ein Koagulator wird eingesetzt, um die Blutung zu stoppen.
Die Thorakoskopie der Pleurahöhle wird durch das Anlegen tiefer U-förmiger Haut- und Muskelnähte an der Einschnittstelle abgeschlossen, mit Ausnahme des Einschnitts, in den eine an ein Absauggerät angeschlossene Silikondrainage gelegt wird, um restliche Flüssigkeit, Luft und Blut zu entfernen.
Eine diagnostische Thorakoskopie dauert in der Regel nicht länger als 40 Minuten, eine therapeutische Operation kann jedoch mehrere Stunden dauern (durchschnittlich 1,5–2,5 Stunden).
Nach dem Eingriff wird der Patient überwacht, um eventuelle Komplikationen rechtzeitig zu erkennen.
Die Lungenthorakoskopie wird von einem Thoraxchirurgen unter Intubation oder Vollnarkose durchgeführt. Die Entscheidung darüber wird je nach Zustand, Alter und individuellen Merkmalen des Patienten getroffen. Bei Kindern, Jugendlichen und psychisch instabilen Personen ist nur eine Vollnarkose angezeigt. In einigen Fällen einer therapeutischen Thorakoskopie ist die intraoperative Abtrennung einer Lunge möglich.
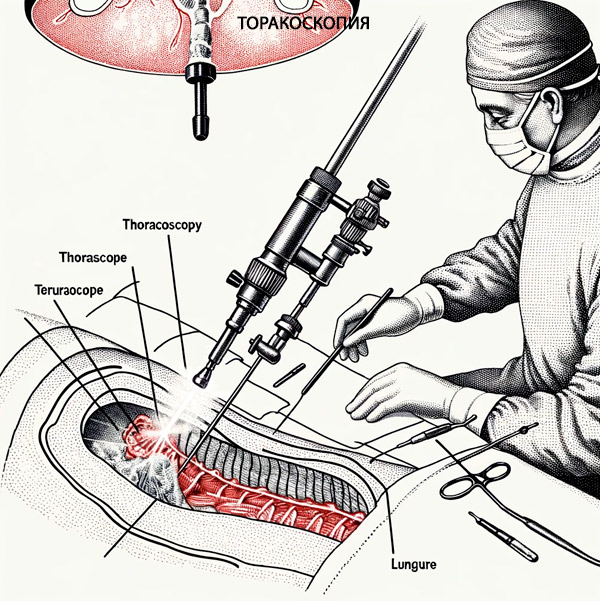
Bei Patienten mit schweren Formen der Pleuritis wird einige Tage vor der Endoskopie eine Pleurapunktion durchgeführt. Dies reduziert die Belastung durch die vollständige Entleerung der Pleurahöhle während der Thorakoskopie und verhindert eine plötzliche Verschiebung des Mediastinums beim Einführen des Thorakoskops. Das Gerät ist ein Metallrohr mit einem Durchmesser von bis zu 10 mm und zwei optischen Kanälen. Durch einen Kanal wird Licht in die zu untersuchende Höhle geleitet, und durch den zweiten Kanal wird das Bild auf den Kamerabildschirm und den Monitor übertragen. [ 5 ]
Die Thorakoskopie des Mediastinums wird meist im vierten Interkostalraum, etwas vor der mittleren Axillarlinie, durchgeführt. In diesem Bereich befinden sich relativ wenige Muskeln und Interkostalgefäße, was das Verletzungsrisiko minimiert. Gleichzeitig ist der Pleuraspalt hier deutlich sichtbar. Bei groben Schwartz- und Drainageflüssigkeiten wird die Thorakozentese im Bereich der äußersten Nähe des Hohlraums zur Brustwand durchgeführt. Vor der Operation sollte eine multiaxiale Fluoroskopie durchgeführt werden, um den geeignetsten Punkt für die Thorakozentese zu bestimmen. [ 6 ]
Kontraindikationen für das Verfahren
Die Thorakoskopie selbst stellt keine Gefahr für das Leben des Patienten dar, daher sind die angegebenen Kontraindikationen immer relativ und richten sich in erster Linie nach dem Zustand des Körpers und seiner Belastbarkeit gegenüber einer Vollnarkose. Der Eingriff kann abgebrochen werden, wenn seine qualitative Durchführung aufgrund von Dekompensationszuständen, vor allem des Herz-Kreislauf- und Atmungssystems, in Frage gestellt werden kann.
Zu den chirurgischen Kontraindikationen für die Thorakoskopie gehören:
- Vollständige Fusion (Obliteration) der Pleurahöhle, die den Einsatz eines endoskopischen Geräts verhindert und das Risiko von Organschäden und Blutungen erhöht;
- Koagulopathie (Blutgerinnungsstörung).
Die meisten Thoraxchirurgen betrachten Anzeichen einer Schädigung des Herzens, der Hauptgefäße, der großen Bronchien und der Luftröhre sowie eine instabile Hämodynamik als Kontraindikationen.
Bei Herzinfarkt, Schlaganfall, schweren Durchblutungsstörungen des Gehirns und einigen weiteren Begleiterkrankungen wird eine Thorakoskopie nicht durchgeführt, dies wird im Einzelfall entschieden.
Komplikationen nach dem Eingriff
Die Thorakoskopie ist ein relativ sicherer Eingriff, der stets Vorrang vor Hohlraumoperationen hat. Nebenwirkungen nach einer Thorakoskopie sind selten, können aber nicht vollständig ausgeschlossen werden.
Unmittelbar während der Operation ist ein mechanisches Trauma der Lunge oder benachbarter Organe möglich, manchmal werden Gefäße beschädigt, es kommt zu Blutungen, obwohl dies bereits zu den chirurgischen Komplikationen gehört. Im postoperativen Stadium besteht das Risiko von Infektionsprozessen, Ödemen, Hämatothorax und Pneumothorax.
Patienten nach einer Thorakoskopie können über Husten und Brustschmerzen klagen. In den meisten Fällen sind dies normale Symptome, die innerhalb von 2-3 Tagen verschwinden, wenn Bettruhe eingehalten und alle medizinischen Empfehlungen befolgt werden.
Komplikationen können sowohl während der Thorakoskopie als auch in der postoperativen Phase auftreten. [ 7 ]
Bei unsachgemäßem und unsachgemäßem Einführen der Instrumente können Lungenschäden und Blutungen auftreten. Um das Problem zu beheben, wird der verletzte Bereich vernäht. Bei kleinen Gefäßverletzungen wird eine Ligatur oder Kauterisation durchgeführt. Bei Verletzungen eines großen Gefäßes wird die Thorakoskopie unterbrochen und eine Notfallthorakotomie durchgeführt.
Durch starken Blutdruckabfall, Herzfunktionsstörungen, Lungenkollaps bei Thoraxpunktion kann es zu einem Schock kommen, der dringende Reanimationsmaßnahmen erforderlich macht.
Eine Verletzung des Herzrhythmus kann durch unvorsichtige Manipulationen während des Eingriffs und eine Reizung des Myokards hervorgerufen werden. Oft ist es nicht möglich, die Ursache der Arrhythmie zu identifizieren.
Einige Patienten berichten nach einer Thorakoskopie von Dyspnoe. Um dieses Phänomen zu beseitigen, wird eine Sauerstofftherapie eingesetzt.
Unzureichende Behandlung der Instrumente und Verletzung der Sterilität während der Thorakoskopie können zum Eindringen einer Infektion in die Wunde führen. Eine eitrige Entzündung äußert sich in Schmerzen im Bereich der postoperativen Wunde, Fieber, Fieber und allgemeiner Schwäche.
Wenn das Lungengewebe nicht ausreichend vernäht ist, kann sich ein Pneumothorax entwickeln und eine Schädigung der serösen Membran oder eine Infektion kann zu einer Rippenfellentzündung führen.
Es ist anzumerken, dass die beschriebenen Komplikationen nach einer Thorakoskopie äußerst selten sind.
Pflege nach dem Eingriff
Nach der Thorakoskopie wacht der Patient im Aufwachraum auf. Falls ein Drainageschlauch gelegt wurde, wird dieser an das Drainagegerät angeschlossen.
Der Patient bleibt einige Stunden oder über Nacht auf der Station und wird dann auf eine vollstationäre Abteilung verlegt.
Das Rauchen während der postoperativen Phase ist verboten.
Oft empfiehlt der Arzt, so früh wie möglich mit der Bewegung zu beginnen, regelmäßig aufzustehen und so viel wie möglich zu gehen. Dies beugt der Entstehung von Lungenentzündungen und Thrombosen vor. Empfohlen werden außerdem Atemübungen und spezielle Übungen zur Verbesserung des Zustands der Atemwege.
Der Drainageschlauch wird nach Abklingen des Ausflusses entfernt. Anschließend legt der Arzt einen Verband an, der frühestens nach 48 Stunden entfernt werden kann.
Duschen ist 2 Tage nach der Drainageentfernung erlaubt. Wenn kein Ausfluss vorhanden ist, ist es nicht notwendig, nach dem Duschen einen Verband anzulegen: Es reicht aus, die Einschnittstellen mit einem trockenen, sauberen Handtuch abzutupfen.
Baden wird nach einer Thorakoskopie nicht empfohlen, es sei denn, Ihr Arzt hat es genehmigt.
Eine ausgewogene Ernährung mit viel Eiweiß, Gemüse, Obst und Vollkornprodukten wird empfohlen. Es ist wichtig, ausreichend Wasser zu trinken (sofern Ihr Arzt nichts anderes empfiehlt).
Eine Flugreise sollten Sie nicht planen, sondern vorher Rücksprache mit Ihrem Arzt halten.
Es wird empfohlen, einen Monat nach der Thorakoskopie keine Gewichte über 3–4 kg zu heben.
Vor der Entlassung untersucht der Facharzt den Zustand der Operationswunden und gibt die notwendigen Empfehlungen zur Wundversorgung. Die Fäden werden nach etwa 7 Tagen entfernt.
Die Dauer des Krankenhausaufenthaltes hängt von vielen Faktoren ab – insbesondere von Art und Umfang des durchgeführten thorakoskopischen Eingriffs, von der Ausgangsdiagnose und vom Allgemeinzustand des Patienten.
Informieren Sie Ihren Arzt unbedingt:
- Wenn die Kurzatmigkeit aufgetreten ist und sich verschlimmert hat;
- Wenn Ihre Brust, Ihr Hals oder Ihr Gesicht geschwollen sind;
- Wenn sich seine Stimme plötzlich verändert, Tachykardie;
- Steigt die Temperatur über 38°C, kommt es zu Wundausfluss (vor allem mit unangenehmem Geruch, zähflüssiger Konsistenz).
In den meisten Fällen verläuft die Thorakoskopie komplikationslos und die Genesung verläuft relativ problemlos, wenn der Patient alle ärztlichen Empfehlungen befolgt.

