Facharzt des Artikels
Neue Veröffentlichungen
Neuropathie des Nervus medianus der Hand.
Zuletzt überprüft: 04.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Eine der am häufigsten diagnostizierten Erkrankungen der peripheren Nerven ist die Neuropathie des Nervus medianus, eines der drei wichtigsten motorisch-sensorischen Nerven der Hände, der für Bewegung und Empfindung von der Schulter bis zu den Fingerspitzen sorgt.
Ohne pathogenetische Faktoren zu berücksichtigen, wird sie von vielen weiterhin als Neuritis bezeichnet, und die ICD-10 klassifiziert sie aufgrund der anatomischen und topografischen Merkmale der Krankheit als Mononeuropathien der oberen Extremitäten mit dem Code G56.0-G56.1.
Epidemiologie
Die genauen Statistiken dieser Pathologie sind unbekannt. Die meisten epidemiologischen Studien konzentrieren sich auf das Karpaltunnelsyndrom, das häufigste Syndrom der peripheren Kompression des Mittelnervs mit einer Erkrankungshäufigkeit von 3,4 % aller Neuropathien: 5,8 % bei Frauen und 0,6 % bei Männern.
Europäische Neurologen weisen darauf hin, dass dieses Syndrom bei 14 bis 26 % der Patienten mit Diabetes diagnostiziert wird. Etwa 2 % der Fälle werden während der Schwangerschaft registriert, bei fast 10 % der Berufskraftfahrer, bei einem Viertel der Maler, bei 65 % der Menschen, die ständig mit vibrierenden Werkzeugen arbeiten, und bei 72 % der Arbeiter, die mit der manuellen Verarbeitung von Fisch oder Geflügel beschäftigt sind.
Das Pronator-teres-Syndrom tritt jedoch bei fast zwei Dritteln aller Milchmädchen auf.
Ursachen Neuropathie des Medianusnervs
In den meisten Fällen sind die Ursachen der Medianusneuropathie die Kompression eines Teils des Nervenstamms, die in der Neurologie als Kompressionsneuropathie des Medianusnervs, Neurokompression oder Tunnelsyndrom definiert wird. Kompression kann eine Folge von Verletzungen sein: Frakturen im Bereich des Humeruskopfes oder des Schlüsselbeins, Luxationen und starke Schläge auf Schulter-, Unterarm-, Ellbogen- oder Handgelenke. Wenn die Blutgefäße und Kapillaren des Endoneuriums neben dem Nerv komprimiert werden, wird eine kompressionischämische Neuropathie des Medianusnervs diagnostiziert.
In der Neurologie werden auch andere Formen der medialen Neuropathie unterschieden, insbesondere die degenerativ-dystrophische, die mit Arthrose, deformierender Osteoarthrose oder Osteitis der Schulter-, Ellenbogen- oder Handgelenke einhergeht.
Bei chronischen infektiösen Entzündungen der Gelenke der oberen Extremitäten – Arthritis, Arthrose des Handgelenks, rheumatoide oder Gichtarthritis, Gelenkrheuma – kann auch eine Neuropathie des Nervus medianus auftreten. Als Auslöser der Pathologie sind hier auch entzündliche Prozesse im Synovialsack der Gelenke, in den Sehnen und Bändern (mit stenosierender Tendovaginitis oder Tenosynovitis) zu nennen.
Darüber hinaus können Neubildungen der Knochen von Schulter und Unterarm (Osteome, Knochenexostosen oder Osteochondrome), Tumoren des Nervenstamms und/oder seiner Äste (in Form von Neurinomen, Schwannomen oder Neurofibromen) sowie anatomische Anomalien zu einer Schädigung des Medianusnervs führen.
Wenn also eine Person im unteren Drittel des Oberarmknochens (ungefähr 5-7 cm über dem mittleren Epikondylus) eine seltene anatomische Formation hat - den Dornfortsatz (Apophyse), dann kann dieser zusammen mit dem Struther-Band und dem Oberarmknochen eine zusätzliche Öffnung bilden. Sie kann so eng sein, dass der Mittelnerv und die durch sie verlaufende Arteria brachialis komprimiert werden können, was zu einer kompressionischämischen Neuropathie des Mittelnervs führt, die in diesem Fall als suprakondyläres Apophysensyndrom oder suprakondyläres Fortsatzsyndrom bezeichnet wird.
Risikofaktoren
Als absolute Risikofaktoren für die Entwicklung einer Neuropathie dieses Nervs betrachten Experten: ständige Anspannung der Hand- oder Ellenbogengelenke, längeres Handeln mit gebeugtem oder gestrecktem Handgelenk, die für manche Berufe typisch sind. Auch die Bedeutung der Vererbung und einer Vorgeschichte von Diabetes mellitus, schwerer Hypothyreose – Myxödem, Amyloidose, Myelom, Vaskulitis und Mangel an B-Vitaminen wird erwähnt.
Zu den Faktoren, die mit dieser Art der peripheren Mononeuropathie in Zusammenhang stehen, zählen laut den Ergebnissen einiger ausländischer Studien eine Schwangerschaft, ein erhöhter Body-Mass-Index (Adipositas) und bei Männern Krampfadern in Schulter und Unterarm.
Das Risiko, eine Medianusneuritis zu entwickeln, besteht bei einer Antitumor-Chemotherapie, der Langzeitanwendung von Sulfonamiden, Insulin, Dimethylbiguanid (Antidiabetikum), Medikamenten mit Glykolylharnstoff und Barbitursäurederivaten, dem Schilddrüsenhormon Thyroxin usw.
Pathogenese
Der lange Ast des Plexus brachialis, der aus dem Ganglion brachialis (Plexus brachialis) in der Achselhöhle austritt, bildet den Mittelnerv (Nervus medianus), der parallel zum Oberarmknochen nach unten verläuft: durch das Ellenbogengelenk entlang der Elle und Speiche des Unterarms, durch den Karpalkanal des Handgelenks bis in die Hand und die Finger.
Eine Neuropathie entwickelt sich bei Kompression des mittleren Stammes des supraklavikulären Teils des Plexus brachialis, seines äußeren Bündels (im Bereich des Austritts des oberen Nervenschenkels aus dem Ganglion brachialis) oder an der Stelle, wo der innere Nervenschenkel vom inneren sekundären Bündel abgeht. Und seine Pathogenese besteht in der Blockierung der Weiterleitung von Nervenimpulsen und der Störung der Innervation der Muskeln, was zu einer eingeschränkten Bewegung (Parese) des radialen Beugers des Handgelenks (Musculus flexor carpi radialis) und des runden Pronators (Musculus pronator teres) im Unterarmbereich führt - des Muskels, der für Drehungen und Drehbewegungen sorgt. Je stärker und länger der Druck auf den Nervus medianus ist, desto ausgeprägter ist die Nervenfunktionsstörung.
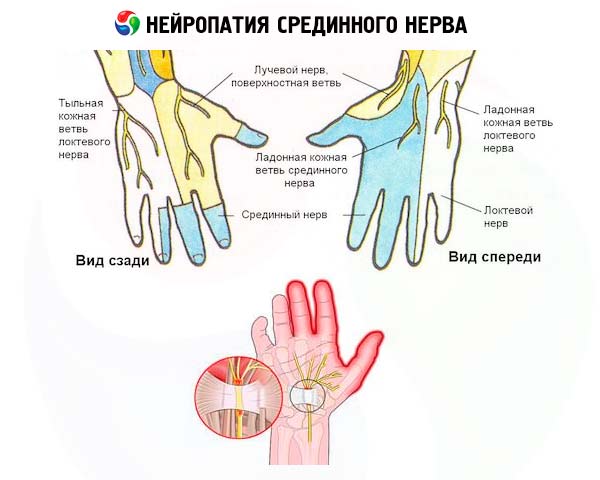
Die Untersuchung der Pathophysiologie chronischer Kompressionsneuropathien hat nicht nur eine segmentale, sondern oft auch eine ausgedehnte Demyelinisierung der Axone des N. medianus in der Kompressionszone, ein ausgeprägtes Ödem des umgebenden Gewebes, eine Zunahme der Fibroblastendichte im Gewebe der Schutzhüllen des Nervs (Perineurium, Epineurium), eine Gefäßhypertrophie im Endoneurium und eine Zunahme des Volumens der Endoneurialflüssigkeit gezeigt, was die Kompression verstärkt.
Außerdem wurde eine erhöhte Expression des glatten Muskelrelaxans Prostaglandin E2 (PgE2), des vaskulären endothelialen Wachstumsfaktors (VEGF) in Synovialgeweben, der Matrix-Metalloproteinase II (MMP II) in kleinen Arterien und des transformierenden Wachstumsfaktors (TGF-β) in Fibroblasten der Synovialmembranen von Gelenkhöhlen und Bändern festgestellt.
Symptome Neuropathie des Medianusnervs
Die wichtigsten diagnostischen Definitionen für Kompressionsmononeuropathien sind: suprakondyläres Apophysensyndrom, Pronator-teres-Syndrom und Karpaltunnelsyndrom oder Karpaltunnelsyndrom.
Im ersten Fall – beim suprakondylären Apophysensyndrom (das bereits oben besprochen wurde) – äußert sich die Kompression des N. medianus durch motorische und sensorische Symptome: Schmerzen im unteren Drittel der Schulter (innen), Taubheitsgefühl und Kribbeln (Parästhesie), verminderte Sensibilität (Hypästhesie) und Schwächung der Hand- und Fingermuskulatur (Parese). Die Häufigkeit dieses Syndroms beträgt 0,7–2,5 % (nach anderen Angaben 0,5–1 %).
Im zweiten Fall treten Symptome einer Neuropathie des Nervus medianus nach seiner Kompression beim Durchgang durch die Strukturen der Unterarmmuskulatur (Pronator teres und Flexor digitorum) auf. Die ersten Anzeichen des Pronator-teres-Syndroms sind Schmerzen im Unterarm (ausstrahlend in die Schulter) und in der Hand; dann gibt es Hypästhesie und Parästhesie der Handfläche und der Rückseite der Endphalangen des ersten, zweiten, dritten und der Hälfte des vierten Fingers; eingeschränkte Rotation und Drehbewegungen (Pronation) der Unterarm- und Handmuskulatur, Beugung von Hand und Fingern. In fortgeschrittenen Fällen verkümmert der vom Nervus medianus innervierte Thenarmuskel (Elevation des Daumens) teilweise.
Beim Karpaltunnelsyndrom wird der Stamm des Medianusnervs in einem engen Knochenfasertunnel des Handgelenks (Karpalkanal) komprimiert, durch den der Nerv zusammen mit mehreren Sehnen in die Hand verläuft. Diese Pathologie ist gekennzeichnet durch die gleiche Parästhesie (die auch nachts nicht verschwindet); Schmerzen (sogar unerträglich - kausalgisch) im Unterarm, in der Hand, den ersten drei Fingern und teilweise im Zeigefinger; verminderte Muskelmotorik der Hand und Finger.
Im ersten Stadium schwellen die Weichteile im Bereich des eingeklemmten Nervs an, die Haut rötet sich und fühlt sich heiß an. Anschließend erbleicht oder verfärbt sich die Haut an Händen und Fingern bläulich, trocknet aus, und die Hornschicht des Epithels beginnt sich abzulösen. Allmählich geht die Tastsensibilität verloren und es entwickelt sich eine Astereognosie.
In diesem Fall sind die Symptome, die eine Neuropathie des rechten Mittelnervs manifestieren, identisch mit den Anzeichen, die auftreten, wenn die Kompression auf der linken Hand lokalisiert ist, d. h. es liegt eine Neuropathie des linken Mittelnervs vor. Weitere Einzelheiten finden Sie unter - Symptome einer Schädigung des Mittelnervs und seiner Äste
Komplikationen und Konsequenzen
Die unangenehmsten Folgen und Komplikationen neuropathischer Syndrome des Nervus medialis der oberen Extremitäten sind Atrophie und Lähmung der peripheren Muskeln aufgrund einer Störung ihrer Innervation.
In diesem Fall betreffen motorische Einschränkungen die Drehbewegungen der Hand und ihre Beugung (einschließlich des kleinen Fingers, Ring- und Mittelfingers) sowie das Ballen zur Faust. Aufgrund der Atrophie der Muskeln des Daumens und des kleinen Fingers verändert sich außerdem die Konfiguration der Hand, was die Feinmotorik beeinträchtigt.
Atrophische Prozesse wirken sich besonders negativ auf den Muskelzustand aus, wenn eine Kompression oder Entzündung des Nervus medianus zu einer umfassenden Demyelinisierung seiner Axone geführt hat – mit der Unmöglichkeit, die Weiterleitung von Nervenimpulsen wiederherzustellen. Dann beginnt eine fibröse Degeneration der Muskelfasern, die nach 10-12 Monaten irreversibel wird.
Diagnose Neuropathie des Medianusnervs
Die Diagnose einer Medianusneuropathie beginnt mit der Erhebung der Krankengeschichte des Patienten, der Untersuchung der Gliedmaßen und der Beurteilung des Ausmaßes der Nervenschädigung anhand der vorhandenen Sehnenreflexe, die mithilfe spezieller mechanischer Tests (Flexion-Extension der Gelenke von Hand und Fingern) überprüft werden.
Um die Ursache der Erkrankung zu ermitteln, können Blutuntersuchungen erforderlich sein: allgemeine und biochemische, Glukosespiegel, Schilddrüsenhormone, CRP-Gehalt, Autoantikörper (IgM, IgG, IgA) usw.
Die instrumentelle Diagnostik mittels Elektromyographie (EMG) und Elektroneurographie (ENG) ermöglicht die Beurteilung der elektrischen Aktivität der Schulter-, Unterarm- und Handmuskulatur sowie des Leitfähigkeitsgrades von Nervenimpulsen durch den Medianusnerv und seine Äste. Röntgen- und Myelographie mit Kontrastmittel, Ultraschall der Gefäße, Ultraschall, CT oder MRT der Knochen, Gelenke und Muskeln der oberen Extremitäten kommen ebenfalls zum Einsatz.
Differenzialdiagnose
Die Differentialdiagnostik zielt darauf ab, die Mononeuropathie des Nervus medianus von der Neuropathie des Nervus ulnaris oder des Nervus radialis, einer Läsion des Plexus brachialis (Plexitis), radikulären Funktionsstörungen bei Radikulopathie, einem Skalenus-Syndrom, einer Entzündung des Daumenbandes (Tenosynovitis), einer stenosierenden Tendovaginitis der Beugemuskulatur der Finger, einer Polyneuritis bei systemischem Lupus erythematodes, einem Raynaud-Syndrom, einer sensiblen Jackson-Epilepsie und anderen Erkrankungen zu unterscheiden, deren klinisches Bild ähnliche Symptome aufweist.
Wen kann ich kontaktieren?
Behandlung Neuropathie des Medianusnervs
Die komplexe Behandlung der Medianusneuropathie sollte mit der Minimierung der Kompression und der Schmerzlinderung beginnen, wobei der Arm in eine physiologische Position gebracht und mit einer Schiene oder Orthese fixiert wird. Starke Schmerzen werden durch perineurale oder paraneurale Novocainblockade gelindert. Während die Gliedmaße ruhiggestellt ist, wird der Patient wegen der Medianusneuropathie krankgeschrieben.
Es ist zu beachten, dass die Behandlung der resultierenden Neuropathie nicht die Behandlung der Krankheiten aufhebt, die sie verursacht haben.
Zur Schmerzlinderung können Medikamente in Tablettenform verschrieben werden: Gabapentin (andere Handelsnamen – Gabagama, Gabalept, Gabantin, Lamitril, Neurontin); Maxigan oder Dexalgin (Dexallin) usw.
Zur Linderung von Entzündungen und Schwellungen werden paraneurale Injektionen von Kortikosteroiden (Hydrocortison) eingesetzt.
Ipidacrin (Amiridin, Neuromidin) wird zur Stimulierung der Nervenimpulsleitung eingesetzt. Es wird oral in einer Dosis von 10–20 mg zweimal täglich (einen Monat lang) eingenommen; die Verabreichung erfolgt parenteral (subkutan oder intramuskulär – 1 ml einer 0,5–1,5%igen Lösung einmal täglich). Das Medikament ist kontraindiziert bei Epilepsie, Herzrhythmusstörungen, Asthma bronchiale, Verschlimmerung von Magengeschwüren, Schwangerschaft und Stillzeit; es wird nicht bei Kindern angewendet. Zu den Nebenwirkungen zählen Kopfschmerzen, allergische Hautreaktionen, Hyperhidrose, Übelkeit, erhöhter Puls, Bronchialspasmen und Krämpfe.
Pentoxifyllin (Vazonit, Trental) verbessert die Durchblutung kleiner Gefäße und die Gewebedurchblutung. Die Standarddosis beträgt 2–4 Tabletten bis zu dreimal täglich. Mögliche Nebenwirkungen sind Schwindel, Kopfschmerzen, Übelkeit, Durchfall, erhöhter Puls und niedriger Blutdruck. Kontraindikationen sind Blutungen und Netzhautblutungen, Leber- und/oder Nierenversagen, Magen-Darm-Geschwüre und Schwangerschaft.
Um den Gehalt an energiereichen Verbindungen (Makroegs) im Muskelgewebe zu erhöhen, werden Alpha-Liponsäurepräparate verwendet - Alpha-Lipon (Espa-Lipon): Zunächst intravenöse Infusion - 0,6–0,9 g pro Tag, nach zwei bis drei Wochen werden Tabletten eingenommen - 0,2 g dreimal täglich. Nebenwirkungen können das Auftreten von Urtikaria, Schwindel, vermehrtes Schwitzen, Bauchschmerzen und Darmfunktionsstörungen sein.
Bei Neuropathie im Zusammenhang mit Diabetes wird Carbamazepin (Carbalex, Finlepsin) verschrieben. Und alle Patienten müssen die Vitamine C, B1, B6 und B12 einnehmen.
Die physiotherapeutische Behandlung von Neuropathien ist sehr effektiv, daher werden unbedingt Sitzungen mit physiotherapeutischen Verfahren unter Verwendung von Ultraphonophorese (mit Novocain und GCS) und Elektrophorese (mit Dibazol oder Proserin) verordnet. UHF, gepulster Wechselstrom (Darsonvalisation) und niederfrequentes Magnetfeld (Magnetotherapie); konventionelle therapeutische Massage und Punkt (Reflexzonenmassage); elektrische Stimulation von Muskeln mit beeinträchtigter Innervation; Balneo- und Peloidtherapie.
Nach der Linderung des akuten Schmerzsyndroms, etwa eine Woche nach der Ruhigstellung des Arms, wird allen Patienten eine Bewegungstherapie gegen die Medianusneuropathie verordnet – zur Stärkung der Muskeln in Schulter, Unterarm, Hand und Fingern und zur Erweiterung ihres Beuge- und Pronationsumfangs.
Hausmittel
Zu den empfohlenen Mitteln für die Volksbehandlung dieser Pathologie zählen schmerzstillende Kompressen mit blauer Tonerde, Terpentin, einer Mischung aus Kampferalkohol und Salz sowie Calendula-Alkoholtinktur. Die Wirksamkeit einer solchen Behandlung sowie einer Kräuterbehandlung (Einnahme von Abkochungen aus Alant oder Klettenwurzeln) wurde nicht bewertet. Es ist jedoch sicher bekannt, dass die Einnahme von Nachtkerzenöl sinnvoll ist, da es viel Fett-Alpha-Liponsäure enthält.
Chirurgische Behandlung
Wenn alle Versuche, die kompressionsischämische Neuropathie des N. medianus mit konservativen Methoden zu heilen, erfolglos bleiben und die motorischen und sensorischen Störungen nach ein bis eineinhalb Monaten nicht verschwinden, wird eine chirurgische Behandlung durchgeführt.
Wenn zudem nach einer Verletzung durch die Kreuzung des Nervus medianus eine Neuropathie auftritt, wird die Operation zur Wiederherstellung der Integrität, also eine Naht oder eine plastische Operation, früher durchgeführt, um eine dauerhafte Einschränkung des Bewegungsbereichs der Hand (Kontrakturen) zu vermeiden.
Beim Karpaltunnelsyndrom wird eine chirurgische Dekompression des Mittelnervs (Durchtrennung des Karpalbandes) oder dessen Freilegung (Neurolyse) mit Entfernung des komprimierenden Bindegewebes durchgeführt. Der Eingriff kann offen oder endoskopisch erfolgen.
Kontraindikationen für eine Operation beim Karpaltunnelsyndrom sind hohes Alter, eine Symptomdauer von mehr als 10 Monaten, ständige Missempfindungen und eine stenosierende Tendovaginitis des Beugemuskels.
Das Suprakondyläre-Process-Syndrom kann jedoch nur operativ behandelt werden: Zur Dekompression wird eine Operation durchgeführt, bei der dieses Knochenwachstum entfernt wird.
Verhütung
Es gibt keine speziell entwickelte Methode zur Vorbeugung von Neuropathien.
Periphere Nervenerkrankungen, einschließlich der Medianusneuropathie, sind in vielen Fällen unvermeidbar. Was ist möglich? Versuchen Sie, Ihre Gliedmaßen zu schonen, Gelenkentzündungen rechtzeitig zu behandeln, B-Vitamine einzunehmen und zusätzliche Pfunde zu vermeiden …
Und wenn Ihre Arbeit eine längere Belastung der Ellenbogen- oder Handgelenke mit sich bringt, müssen Sie kurze Pausen einlegen und einfache, aber wirksame Übungen für die Handgelenke durchführen: Diese werden im Material - Karpaltunnelsyndrom - ausführlich (mit Abbildungen) beschrieben
Prognose
Die Wahrscheinlichkeit einer vollständigen Genesung und Wiederherstellung der Beweglichkeit und Sensibilität der oberen Extremitäten, also die Prognose einer Medianusneuropathie, hängt von vielen Faktoren ab, vor allem von der Ursache der Funktionsstörung des Nervs und dem Grad der Schädigung seines Stammes und seiner Hüllen.


 [
[