Facharzt des Artikels
Neue Veröffentlichungen
Leukoderma: Ursachen, Symptome, Behandlung
Zuletzt überprüft: 12.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
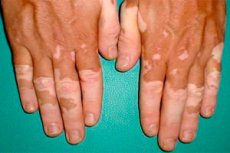
Leukodermie – wie Leukozyten, Leukämie und Heftpflaster – ist ein Begriff der griechischen Ätiologie, und Leukos bedeutet „weiß“. Allerdings müssen Sie zugeben, wenn Sie nicht wissen, was Leukodermie ist, dann sieht der Name dieser Hautkrankheit (ähnlich wie Blutkrebs – Leukämie) bedrohlich aus.
Vielleicht verwenden Dermatologen deshalb bei Leukodermie häufig Bezeichnungen wie Hypopigmentierung, Hypochromie oder Hypomelanose.
Vier Pigmente sind an der Hautfärbung – der Pigmentierung – beteiligt, die Hauptrolle spielt jedoch das bekannte Melanin. Seine Synthese und Anreicherung erfolgt in speziellen Zellen – den Melanozyten. Der Ausgangsstoff der Melanogenese ist die essentielle Aminosäure Tyrosin. Tyrosin gelangt von außen in den Körper, kann aber unter dem Einfluss von Hypophysenhormonen und dem Enzym Phenylalanin-4-Hydroxylase aus der in Muskelproteinen vorkommenden Aminosäure L-Phenylalanin gebildet werden. Kommt es zu Störungen in diesem komplexen biochemischen Prozess, erhalten die Keratinozyten (die Hauptzellen der Epidermis) kein Melanin mehr, und es kommt zu Dyschromie – einer Störung der Hautpigmentierung. Eine dieser Störungen ist eine Verringerung der Melaninmenge oder deren vollständiges Fehlen in der Haut – Leukodermie.
 [ 1 ]
[ 1 ]
Ursachen von Leukodermie
Obwohl der biochemische Mechanismus von Hautpigmentierungsstörungen – Störungen des Aminosäurestoffwechsels – der Wissenschaft bekannt ist, bleiben die Ursachen der Leukodermie in vielen Fällen unklar.
Nach Ansicht einiger Experten handelt es sich bei Hypomelanose um eine sekundäre Dyschromie. Andere unterscheiden zwischen primärer, sekundärer, erworbener und angeborener Hypochromie. Die meisten Experten betrachten heute verschiedene dermatologische Entzündungen sowie Erkrankungen des Nerven- oder Hormonsystems als Ursachen dieser Erkrankung. Einige Dermatologen teilen alle Ursachen der Leukodermie in zwei Gruppen ein. Die erste Gruppe umfasst alle Infektionen, die zweite unbekannte Ursachen.
Die primäre Form der Hypomelanose ist die chemische Hypochromie und die Arzneimittelleukodermie. Chemische Leukodermie, auch als Berufsleukodermie bezeichnet, ist eine Diagnose für Personen, die bei ihrer Arbeit ständig mit Chemikalien umgehen müssen, die sich negativ auf die Haut auswirken. Hypopigmentierung kann beispielsweise durch Hydrochinon und seine Derivate verursacht werden, die bei der Herstellung von Gummi, Kunststoffen und Farbstoffen verwendet werden. Die Ursache der Arzneimittelhypochromie ist die Wirkung bestimmter Medikamente.
Primäre Leukodermie ist eine so häufige dermatologische Pathologie wie Vitiligo. Spezialisten arbeiten immer noch daran, die genauen Ursachen von Vitiligo herauszufinden, und bisher wurden zwei Versionen der Ätiologie dieser Form der Hypochromie akzeptiert: angeboren (dh genetisch) und Autoimmun.
Zu den angeborenen Formen der Leukodermie, die sich im Kindesalter manifestiert und im Erwachsenenalter spurlos verschwindet, gehört die achromatische Pigmentinkontinenz oder Ito-Hypomelanose. Diese Pathologie manifestiert sich als farblose Flecken unterschiedlicher Form, die über den ganzen Körper verstreut sind und alle möglichen „Muster“ mit klaren Grenzen bilden. Zu den seltenen autosomal-dominanten Formen der primären Hypomelanose zählen auch unvollständiger Albinismus (Piebaldismus) und vollständiger Albinismus, mit denen Menschen ihr ganzes Leben lang zu kämpfen haben.
Sekundäre Leukodermie ist keine eigenständige Erkrankung, sondern nur eines der Symptome oder Folgen einer anderen Pathologie. Beispielsweise bezieht sich die syphilitische Leukodermie, die sich in der Regel sechs Monate nach der Infektion mit dieser Geschlechtskrankheit manifestiert, speziell auf sekundäre Hypochromie. Und der Verlust von Melaninpigment durch Hautausschläge, wenn der Körper vom Erreger der Syphilis, dem blassen Treponema, befallen ist, ist ein Schlüsselzeichen der sekundären Syphilis.
Ähnlich verhält es sich mit der leprösen Leukodermie. Das Symptom der Lepra sind rosarote Flecken mit einem "Rand", die mit fortschreitender Infektionskrankheit verblassen, dann ihre Farbe verlieren und verkümmern. Und pigmentierte Leprida (Flecken auf der Haut) bei tuberkuloider Lepra sind von Beginn der Krankheit an viel heller als der Rest der Haut.
Glücklicherweise ist die Ursache der sekundären Hypochromie in den meisten Fällen prosaischer. Verfärbte Flecken auf der Haut treten dort auf, wo Hautausschläge unterschiedlicher Art bei Menschen mit dermatologischen Erkrankungen wie Keratomykose (Schuppenflechte, versicolor, Rosa), seborrhoischem Ekzem, Trichophytose, Psoriasis, Parapsoriasis, fokaler Neurodermitis usw. auftraten. Das heißt, der Melaninverlust in bestimmten Hautbereichen ist das Ergebnis ihrer primären Läsionen.
Typische Symptome der sogenannten solaren Leukodermie, die ätiologisch auch mit anderen Hauterkrankungen (meistens mit Flechten) assoziiert ist, äußern sich in depigmentierten Flecken, die unter dem Einfluss von Sonnenlicht verschiedene Hautausschläge ersetzen. Übrigens sind viele Dermatologen davon überzeugt, dass ultraviolette Strahlen zur Regression von Hautausschlägen beitragen. Verfärbte Flecken verbleiben zwar sehr lange auf der Haut, stören die Patienten aber nicht mehr durch Peeling und Juckreiz.
Symptome von Leukodermie
Das Hauptsymptom der Leukodermie ist das Auftreten verfärbter Flecken unterschiedlicher Form, Größe, Schattierung und Lokalisation auf der Haut. In manchen Fällen sind die Ränder melaninarmer Hautareale von einem intensiver gefärbten „Rand“ umrahmt.
Zu den Symptomen der syphilitischen Leukodermie gehören Varianten wie netzartig, marmoriert und gefleckt. Im ersten Fall verschmelzen kleine depigmentierte Flecken zu einem Netz, das sich am Hals befindet und als "Halskette der Venus" bezeichnet wird. Bei der marmorierten syphilitischen Hypomelanose haben weißliche Flecken keine klaren Grenzen und scheinen zu "verschwimmen". Und die gefleckte syphilitische Leukodermie erscheint als eine große Anzahl praktisch identischer heller Flecken runder oder ovaler Form auf einem Hintergrund dunklerer Haut. Diese Flecken können sowohl im Halsbereich als auch auf der Haut anderer Körperteile auftreten.
Lokalisation der Symptome der Lepra-Leukodermie: Hüften, unterer Rücken, Gesäß, Arme. Diese Hypochromie verhält sich unterschiedlich: Sie kann jahrelang unverändert bleiben, neue Körperbereiche erfassen oder von selbst verschwinden, mit der Möglichkeit von Rückfällen in der Ferne.
Das Symptom der Leukodermie bei chronischem systemischem Lupus erythematodes ist der diskoiden Form dieser Autoimmunerkrankung inhärent. Im dritten Stadium der Lupusdermatose treten im Zentrum des Ausschlags weiße Flecken mit charakteristischer Narbenatrophie auf.
Leukodermie sklerosus atrophicus (Lichen sclerosus atrophicus) ist eine sekundäre Dyschromie und tritt als kleine helle Flecken auf, die hauptsächlich am Hals, an den Schultern und im oberen Brustbereich lokalisiert sind. Weiße Flecken können an der Stelle von Hautausschlägen und Kratzern bei Neurodermitis (atopischer Dermatitis) auftreten. Und dies ist möglicherweise einer der wenigen Fälle, in denen nach erfolgreicher Behandlung dieser neurogen-allergischen Hauterkrankung ihre normale Farbe wiederhergestellt wird – allmählich und ohne Medikamente.
Die Wiederherstellung der normalen Pigmentierung verfärbter Hautpartien bei Vitiligo ist jedoch selten. Bei dieser Hypomelanose, die keine weiteren Symptome verursacht, sind die farblosen Hautpartien klar abgegrenzt und finden sich typischerweise im oberen Brustbereich, im Gesicht, an den Händen von hinten, an Füßen, Ellbogen und Knien. Mit fortschreitender Erkrankung nimmt der Bereich der Hypopigmentierung zu, wodurch das Haarwachstum auf den betroffenen Hautpartien in den pathologischen Prozess einbezogen wird.
Zu den Symptomen einer so seltenen Art von Leukodermie wie Piebaldismus, also unvollständigem Albinismus, gehören das Vorhandensein einer Strähne völlig weißen Haares auf dem Scheitel, weißliche Flecken auf der Stirn, der Brust, im Bereich der Knie- und Ellbogengelenke sowie dunkle Flecken auf verfärbten Hautpartien an Bauch, Schultern und Unterarmen.
Wahrscheinlich kennt jeder die äußeren Symptome des Albinismus, der eher Anomalien als Krankheiten ähnelt. Neben offensichtlichen Anzeichen leiden Albinos jedoch unter Nystagmus (unwillkürliche rhythmische Bewegungen der Augäpfel), Photophobie und einer funktionellen Schwächung des Sehvermögens auf einem oder beiden Augen (Amblyopie) aufgrund einer angeborenen Unterentwicklung des Sehnervs. Wissenschaftlern zufolge liegt die Inzidenz von Albinismus weltweit bei etwa einer Person pro 17.000. Und die meisten Menschen mit dieser angeborenen Form der Leukodermie werden in Afrika – südlich der Sahara – geboren.
Diagnose von Leukodermie
Bei der Bestimmung der dermatologischen Pathologie bei Syphilis oder Lupus ist die Diagnose dieser Krankheiten das Wichtigste. Die Diagnose von Leukodermie basiert auf einer umfassenden Untersuchung des Patienten, die eine gründliche Untersuchung der Haut, einen detaillierten biochemischen Bluttest, Dermatoskopie, Differenzierung des Krankheitsbildes und Anamnese, einschließlich der nächsten Verwandten, umfasst. Der Arzt findet auch unbedingt heraus, welche Medikamente die Person eingenommen hat und welchen Zusammenhang ihre Arbeit mit Chemikalien hat.
Durch die Untersuchung der Haut bei primärer oder sekundärer Leukodermie kann der Dermatologe die Art der Hypomelanose bestimmen und ihre Ätiologie identifizieren.
Eine zusätzliche Methode zur Diagnose von Leukodermie ist die Lumineszenzdiagnostik mit einer Wood-Lampe, die es ermöglicht, unsichtbare Läsionen zu erkennen. Laut den Ärzten selbst ist die Lumineszenzdiagnostik jedoch nur bei Verdacht auf Flechten anwendbar und kann bei Hypochromie keine korrekte Diagnose garantieren.
Wen kann ich kontaktieren?
Behandlung von Leukodermie
Bei solarer Leukodermie oder medikamenteninduzierter Hypochromie ist keine Behandlung erforderlich, da die Depigmentierung der Haut in den betroffenen Bereichen mit der Zeit abklingt.
Für die chemische Leukodermie als solche gibt es keine Behandlung. Das Wichtigste ist, den auslösenden Faktor zu beseitigen, d. h. den Kontakt mit den Chemikalien zu unterbinden, die die Pigmentstörung verursacht haben.
Die Behandlung der syphilitischen Hypochromie oder Leukodermie bei Lupus ist mit der allgemeinen Behandlung der Grunderkrankung mit Hilfe geeigneter Medikamente verbunden.
Die Therapie der sekundären Leukodermie wird durch eine spezifische dermatologische Erkrankung bestimmt, die Hypochromie verursacht hat, und wird von einem Arzt ausschließlich individuell verschrieben - unter Verwendung verschiedener Medikamente zur inneren und äußeren Anwendung: Glukokortikosteroid- und Furocumarin-Medikamente, synthetische Ersatzstoffe für natürliche Aminosäuren Tyrosin und Phenylalanin usw. Es werden Vitamine der Gruppen B, A, C und PP verschrieben. Bei der Behandlung von Vitiligo wird häufig eine spezielle PUVA-Therapie praktiziert: Auftragen photoaktiver Arzneimittel - Psoralene - auf die Haut unter Bestrahlung mit weichen langwelligen ultravioletten Strahlen. Diese Behandlungsmethode hilft jedoch nicht allen Patienten, Leukodermie loszuwerden.
Prävention von Leukodermie
Da Tyrosin für die Melaninsynthese notwendig ist, wird empfohlen, Lebensmittel zu essen, die diese Aminosäure enthalten, um Leukodermie vorzubeugen. Nämlich:
- Getreide (insbesondere Hirse, Haferflocken, Buchweizen);
- Fleisch, Leber, Eier;
- Milch und Milchprodukte (Butter, Käse);
- Seefisch und Meeresfrüchte;
- Pflanzenöle;
- Kürbis, Karotten, Rüben, Tomaten, Radieschen, Blumenkohl, Spinat;
- Hülsenfrüchte (Bohnen, Sojabohnen, Linsen, Kichererbsen);
- Rosinen, Datteln, Bananen, Avocados, Blaubeeren;
- Walnüsse, Haselnüsse, Erdnüsse, Pistazien, Mandeln, Sesam- und Leinsamen, Kürbis- und Sonnenblumenkerne

