Facharzt des Artikels
Neue Veröffentlichungen
Postmenopausale Osteoporose
Zuletzt überprüft: 04.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
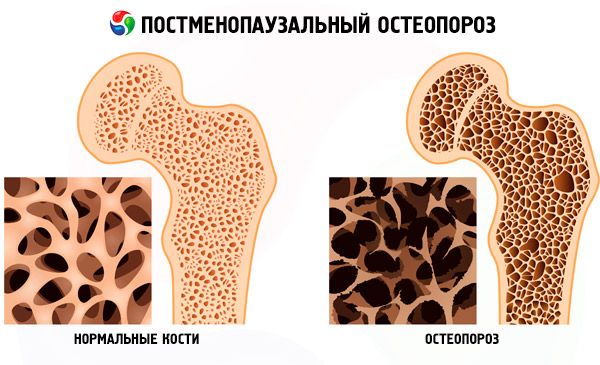
Postmenopausale Osteoporose ist eine multifaktorielle systemische Skeletterkrankung, die durch eine Abnahme der Knochenmasse und eine Störung der Mikroarchitektur des Knochengewebes gekennzeichnet ist, was zu einer erhöhten Knochenbrüchigkeit führt, und sich nach der natürlichen oder chirurgischen Menopause entwickelt.
Epidemiologie
Osteoporose ist nach Herz-Kreislauf-, Krebs- und Atemwegserkrankungen die vierthäufigste Erkrankung. Die Inzidenz postmenopausaler Osteoporose liegt in Industrieländern bei 25–40 %, wobei weiße Frauen am häufigsten betroffen sind. Bei Frauen über 50 Jahren liegt die Inzidenz von Osteoporose bei 23,6 %.
Risikofaktoren
Patientinnen, deren Krankengeschichte Risikofaktoren für Osteoporose aufweist, sollten auf postmenopausale Osteoporose untersucht werden:
- Vorgeschichte von Knochenbrüchen;
- Vorhandensein von Osteoporose bei nahen Verwandten;
- Alter;
- niedriges Körpergewicht (Body-Mass-Index unter 20);
- späte Menarche (nach 15 Jahren);
- frühe Menopause (vor 45 Jahren);
- bilaterale Ovarektomie (insbesondere in jungen Jahren);
- verlängerte (mehr als 1 Jahr) Amenorrhoe oder Perioden der Amenorrhoe und/oder Oligomenorrhoe;
- mehr als 3 Geburten im gebärfähigen Alter;
- langfristige Stillzeit (mehr als 6 Monate);
- Vitamin-D-Mangel;
- reduzierte Kalziumaufnahme;
- Missbrauch von Alkohol, Kaffee, Rauchen;
- übermäßige körperliche Aktivität;
- sitzende Lebensweise.
Symptome postmenopausale Osteoporose
Die Symptome einer Osteoporose sind eher gering. Die Krankheit ist gekennzeichnet durch Schmerzen in der Wirbelsäule, im Beckenbereich und im Schienbein sowie Frakturen der schwammigen Knochen (Kompressionsfrakturen der Wirbel, Frakturen des distalen Radius, der Knöchel und des Schenkelhalses). Mit fortschreitender Osteoporose kommt es zu Deformationen der Wirbelkörper, zunehmender Muskelschwäche, Haltungsänderungen (Kyphose der Brustwirbelsäule), eingeschränkter Beweglichkeit der Lendenwirbelsäule und Abnahme der Körpergröße.
Formen
Man unterscheidet zwischen primärer und sekundärer Osteoporose. Primäre Osteoporose entwickelt sich in den Wechseljahren. Sekundäre Osteoporose tritt vor dem Hintergrund folgender Erkrankungen auf:
- endokrine Erkrankungen (Hyperthyreose, Hypoparathyreoidismus, Hyperkortizismus, Diabetes, Hypogonadismus);
- chronisches Nierenversagen;
- Erkrankungen des Magen-Darm-Trakts, bei denen die Aufnahme von Kalzium im Darm verringert ist;
- längere Immobilisierung;
- Nährstoffmängel (Vitamin-D-Mangel, verminderte Kalziumaufnahme);
- übermäßiger Konsum von Alkohol, Kaffee, Rauchen;
- Langzeitanwendung von Kortikosteroiden, Heparin, Antikonvulsiva.
 [ 20 ]
[ 20 ]
Diagnose postmenopausale Osteoporose
- Zur Bestätigung der Diagnose Osteoporose oder Osteopenie muss die Knochenmineraldichte (BMD) mittels Knochendichtemessung bestimmt werden. Der Goldstandard unter den Knochendichtemessungsmethoden ist die dual-energetische Röntgen-Densitometrie.
- Es gibt auch Einzelphotonen-Densitometer zur Messung der Knochendichte der Hand, des distalen Unterarms und der Schienbeinknochen. Es ist jedoch zu berücksichtigen, dass die BMD-Werte der distalen Knochenabschnitte bei den meisten Frauen in den Wechseljahren kaum von den normalen Werten abweichen und nicht immer altersbedingte Stoffwechselveränderungen widerspiegeln.
- Die Ultraschalldensitometrie des Fersenbeins wird auch zur Diagnose von Osteoporose verwendet.
- Erst bei einem Verlust von mehr als 30 % der Knochenmasse ist eine Röntgendiagnostik aussagekräftig.
- Biochemische Marker der Knochenresorption im Urin:
- ionisierendes Kalzium/Kreatinin;
- Hydroxyprolin/Kreatinin;
- Strukturkomponenten von Kollagen Typ I (Pyridolin und Desoxypyrininolin);
- alkalische Knochenphosphatase.
- Serumosteocalcin.
Was muss untersucht werden?
Welche Tests werden benötigt?
Differenzialdiagnose
Die Differentialdiagnostik erfolgt bei Vorliegen von:
- endokrine Erkrankungen (Hyperthyreose, Hypoparathyreoidismus, Hyperkortizismus, Diabetes, Hypogonadismus);
- chronisches Nierenversagen;
- Erkrankungen des Magen-Darm-Trakts, bei denen die Aufnahme von Kalzium im Darm verringert ist;
- längere Immobilisierung;
- Nährstoffmängel (Vitamin-D-Mangel, verminderte Kalziumaufnahme);
- übermäßiger Konsum von Alkohol, Kaffee, Rauchen;
- Langzeitanwendung von Kortikosteroiden, Heparin, Antikonvulsiva.
Wen kann ich kontaktieren?
Behandlung postmenopausale Osteoporose
Das Ziel der Behandlung der postmenopausalen Osteoporose besteht darin, Knochenresorptionsprozesse zu blockieren und Knochenumbauprozesse (Knochenbildung) zu aktivieren.
Nichtmedikamentöse Behandlung der postmenopausalen Osteoporose
Bei Osteoporose wird ein aktiver, gesunder Lebensstil mit moderater körperlicher Aktivität empfohlen. Besonders wichtig ist es, plötzliche Bewegungen, Stürze und das Heben schwerer Gegenstände zu vermeiden.
Die Ernährung sollte kalziumreiche Nahrungsmittel (Fisch, Meeresfrüchte, Milch) umfassen, außerdem Alkohol und Kaffee ausschließen und mit dem Rauchen aufhören.
Medikamentöse Therapie der postmenopausalen Osteoporose
Bei postmenopausaler Osteoporose wird eine pathogenetische systemische Hormonersatztherapie durchgeführt. Auch Medikamente anderer Gruppen kommen zum Einsatz.
- Calcitonin 50 IE subkutan oder intramuskulär jeden zweiten Tag oder 50 IE intranasal 2-mal täglich, Kur von 3 Wochen bis 3 Monaten bei minimalen Osteoporosesymptomen oder als Erhaltungstherapie. Bei schwerer Osteoporose und Wirbelfrakturen wird empfohlen, die Dosierung auf 100 IE pro Tag subkutan oder intramuskulär 1-mal täglich für 1 Woche zu erhöhen, dann 50 IE täglich oder jeden zweiten Tag für 2-3 Wochen.
- Bisphosphonate (Etidronsäure) 5–7 mg/kg Körpergewicht für 2 Wochen alle 3 Monate.
- Alendronsäure 1 Kapsel einmal wöchentlich.
- Calciumcarbonat (1000 mg) in Kombination mit Cholecalciferol (800 IE). Das Medikament ist sowohl zur Vorbeugung von Osteoporose und Frakturen als auch zur komplexen Therapie von Osteoporose in Kombination mit Calcitonin oder Bisphosphonat indiziert. Die Einnahme von Calciumcarbonat mit Cholecalciferol ist lebenslang angezeigt.
- Tamoxifen oder Raloxifen, 1 Tablette einmal täglich für höchstens 5 Jahre, wird üblicherweise bei Brustkrebs und Osteoporose verschrieben. Die Medikamente haben keine antiöstrogene Wirkung, sondern eine östrogenähnliche Wirkung auf das Knochengewebe, was zu einer Erhöhung der Knochenmineraldichte führt.
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
Chirurgische Behandlung der postmenopausalen Osteoporose
Nicht bei dieser Erkrankung anwenden.
Patientenaufklärung
Es ist notwendig, dem Patienten zu erklären, dass es schwieriger ist, Knochengewebe wiederherzustellen, als es zu erhalten. Die maximale Knochenmasse wird im Alter von 20 bis 30 Jahren erreicht, und drei Hauptschutzfaktoren – körperliche Aktivität, ausreichende Ernährung und ein normaler Sexualhormonspiegel – sind eine notwendige Voraussetzung für ihre Erhaltung.
Weitere Betreuung des Patienten
Die Therapie der postmenopausalen Osteoporose ist langfristig. Einmal jährlich ist eine Kontrolle der Knochendichte mittels Knochendichtemessung erforderlich.
Zur dynamischen Beurteilung der Wirksamkeit der Behandlung wird empfohlen, Marker der Knochengewebebildung zu bestimmen:
- Serumosteocalcin;
- alkalisches Phosphatase-Isoenzym;
- Prokollagenpeptide.
Verhütung
Um Osteoporose vorzubeugen, empfiehlt sich eine ausgewogene Ernährung mit ausreichend Kalzium und der Verzicht auf ungesunde Gewohnheiten. Bei unzureichender Kalziumaufnahme über die Nahrung empfiehlt sich die zusätzliche Einnahme von Kalziumpräparaten in Kombination mit Vitamin D3.
Die frühzeitige Gabe einer Hormonersatztherapie in der Perimenopause oder nach einer totalen Ovarektomie beugt einer postmenopausalen Osteoporose vor, da der Knochenumbau vom Spiegel der Sexualsteroide (Östrogene, Progesteron, Testosteron, Androstendion, Dehydroepiandrosteronsulfat) im weiblichen Körper abhängt.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
Prognose
Zweifelhaft, da es schwieriger ist, Knochengewebe wiederherzustellen als es zu erhalten. Die Aufrechterhaltung eines ausreichenden Sexualhormonspiegels bei Frauen während der Wechseljahre und eine angemessene Therapie verringern das Risiko einer Fortschreitung der postmenopausalen Osteoporose erheblich.

