Facharzt des Artikels
Neue Veröffentlichungen
Dermatophytose
Zuletzt überprüft: 29.06.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
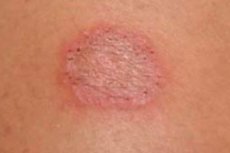
Eine weit verbreitete oberflächliche Pilzinfektion des verhornten Gewebes – der Hornschicht der Epidermis, der Haare und Nägel – die durch bestimmte filamentöse Dermatophytenpilze verursacht wird und als Dermatophytose (von griechisch dermatos – Haut und phyton – Pflanze) sowie als Epidermophytose, Dermatophytose oder Dermatomykose (von griechisch dermatos – Haut und mykes – Pilz) bezeichnet wird. [ 1 ]
Epidemiologie
Die Weltgesundheitsorganisation schätzt die weltweite Inzidenz von Dermatophytose auf 10.000–15.000 Fälle pro 100.000 Menschen.
Dermatophytosen, eine weltweit verbreitete oberflächliche Pilzinfektion, kommen in tropischen und subtropischen Ländern wie Indien aufgrund der hohen Luftfeuchtigkeit und Umgebungstemperatur häufiger vor. Zunehmende Urbanisierung, geschlossene Schuhe und enge Kleidung begünstigen ebenfalls eine höhere Prävalenz. [ 2 ]
Schätzungsweise 20–25 % der Weltbevölkerung sind von oberflächlichen Pilzinfektionen betroffen. Studien von Siqueira et al. (2006) und Brilhante et al. (2000) [ 4 ] in Brasilien zeigten, dass die Prävalenz der Dermatophytose unter den Hautläsionen zwischen 18,2 % und 23,2 % lag. [ 5 ]
In Europa ist der zoophile Dermatomycet Microsporum canis die häufigste Ursache für Dermatophytose der Kopfhaut im Mittelmeerraum sowie in Ungarn, Polen, Österreich und Deutschland. Mehr als 85 % der Patienten der Dermatologen sind Kinder und Jugendliche.
Und fast 14 % der Erwachsenen in den USA, mehr als 16 % der Erwachsenen in Frankreich, etwa 8 % der Kanadier und 3 % der Briten leiden an Onychomykose.
Ursachen Dermatophytosen
Unter den Dermatophyten (dh Anthropophyten), die die menschliche Haut parasitieren, werden die Hauptverursacher der Epidermophytose oder Dermatophytose als mikroskopische Pilze der Gattung Trichophyton (Trichophyton) der Familie Arthrodermataceae und Vertreter derselben Familie anerkannt: Microsporum (Microsporum) und Epidermophyton (Epidermophyton). [ 7 ]
Der rote Trichophyton trichophyton rubrum, der häufigste Dermatophyt (Dermatomycet) des Menschen, ist die Ursache der Dermatophytose, die als Trichophytose, Trichomykose, Rubrophytose oder Rubromykose bezeichnet wird.
Wenn die Ursache der Hautläsion Microsporum ist, wird die Pilzerkrankung, ebenfalls durch einen bestimmten Erreger, am häufigsten als Mikrosporie bezeichnet. In Bezug auf die Ätiologie der Hautläsion sind Mikrosporie und Dermatophytose daher synonym.
Und je nach Lokalisation der Läsion werden Nageldermatophytose und Onychomykose (aus dem Griechischen onychos – Nagel und mykes – Pilz) synonym durch Tricho- und Epidermophyton verursacht.
Je nach Erreger unterscheidet man daher folgende Arten von Dermatophytose:
- Trichophytose (Pilzerkrankungen der Haut, Haare und Nägel);
- Mikrosporien (Dermatomykosen der Haut und Haare);
- Epidermophytose (betrifft die Haut der Füße, Hautfalten und Nägel).
Separat zu unterscheiden ist Favus (Parsha) - eine chronisch vernarbende Form der Dermatomykose des Kopfes, die durch den anthropophilen Pilz Trichophyton schoenleinii verursacht wird, der vom deutschen Arzt Johann Schönlein (1793-1864) entdeckt wurde.
Risikofaktoren
Zu den Risikofaktoren für die Entwicklung einer Dermatophytose zählen Xerose (trockene Haut), Immunsuppression, Fettleibigkeit, Diabetes mellitus, Hauttraumata, hohe Umgebungstemperaturen und Luftfeuchtigkeit, übermäßiges Schwitzen und mangelnde Hygiene.
Ist Dermatophytose ansteckend? Ja, Dermatophytenpilze können durch direkten Kontakt mit einer infizierten Person oder einem infizierten Tier sowie durch indirekten Kontakt über Handtücher, Kleidung, Hüte, Schuhe und andere Haushaltsgegenstände übertragen werden. [ 8 ] Andere epidemiologische Studien bestätigen die hohe Häufigkeit von Onychomykose im Verhältnis zu anderen Formen von Ringelflechte. [ 9 ], [ 10 ] Dies kann auf die vermehrte Nutzung von Schwimmbädern, die vermehrte Teilnahme am Sport, das Tragen geschlossener Schuhe sowohl im Berufs- als auch im Freizeitbereich sowie die erhöhte Inzidenz von Diabetes und Gefäßerkrankungen zurückgeführt werden. [ 11 ], [ 12 ]
Eine Dermatophytose kann leicht durch Kontakt mit lebensfähigen Pilzsporen an Orten wie Schwimmbädern, Saunen, öffentlichen Duschen, Nagelstudios, Fitnessstudios usw. übertragen werden.
Pathogenese
Dermatophyten sind hyaline, filamentöse Schimmelpilze, die aus Myzel (Nährstoffaufnahme) bestehen und Sporen (Konidien) bilden können. Sie gehören zu den keratinophilen Pilzen, und die Pathogenese der Dermatophytose beruht auf ihren keratinolytischen Eigenschaften. Diese Pilze befallen nicht die Schleimhäute, sondern das Keratin der Haut und ihrer Anhangsgebilde, da dieses strukturelle fibrilläre Protein für ihre Ernährung und ihr Wachstum essentiell ist.
Dermatophyten heften sich mit ihren speziellen Sporen (Arthrokonidien) an die Epidermis und beginnen in der Hornschicht zu keimen. Und auf Haare „spezialisierte“ Pilze dringen in die Ektotrix (äußerer Haarschaft) und den Kern des Haarschafts (Endotrix) ein.
Dabei verbergen sie Bestandteile ihrer Zellwand vor dem menschlichen Immunsystem, hemmen T-Lymphozyten und unterdrücken die Immunantwort.
Wenn Arthrokonidien in die Hornschicht der Epidermis sprießen, bilden sich Keimschläuche, die die Ausbreitung der Infektion fördern. Die von den Pilzen produzierten proteolytischen Enzyme zerlegen das verhornte Gewebe in Oligopeptide und freie Aminosäuren, die als Nährstoffe dienen.
Darüber hinaus wird durch den Stoffwechsel der freigesetzten Aminosäuren Ammoniak freigesetzt, wodurch sich der pH-Wert der Haut von sauer auf alkalisch ändert. Dies schafft die Voraussetzungen für eine erhöhte Aktivität der Enzyme der Dermatophyten und einen verstärkten proteolytischen Abbau des Keratins der Hornschicht von Haut, Haaren und Nägeln.
Symptome Dermatophytosen
Die Hauptsymptome der Dermatophytose sind Hautausschlag, Schuppenbildung und Juckreiz. Die ersten Anzeichen sind erythematöse, schuppige Knötchen, die sich allmählich in ringförmige oder runde rote Flecken oder Plaques verwandeln, die im Zentrum aufhellen und an den Rändern schuppen. [ 13 ] Hautausschläge können an Kopfhaut, Hals, Rumpf, Extremitäten und Leistengegend auftreten. Klinische Typen einer Dermatophyteninfektion werden üblicherweise durch die Lokalisation der Läsionen definiert.
Inguinale Dermatophytose
Dermatophytosis inguinalis oder inguinale Epidermophytose – mit blasenbildenden, roten, schuppigen Flecken mit erhabenen Rändern – befällt die Haut an den Innenseiten der Oberschenkel und kann sich auf das Gesäß und den Bauch ausbreiten.
Dermatophytosis inguinale tritt häufiger bei Männern als bei Frauen auf. Siehe auch - der Erreger der inguinalen Epidermophytose (Epidermophyton floccosum)
Dermatophytose unter den Brüsten kann bei Frauen auftreten, weitere Informationen finden Sie unter. - Mykose der großen Falten
Dermatophytose der Kopfhaut
Diese Pilzerkrankung entwickelt sich bei einer Infektion mit den Dermatophyten Microsporum canis (übertragen von Haustieren – Hunden und Katzen), Microsporum ferrugineum und Trichophyton tonsurans (übertragen von Menschen). Am häufigsten tritt die Dermatophytose bei Kindern auf der Kopfhaut auf (und wird traditionell Ringelflechte genannt). Wenn die Ursache mit Tr. Tonsurans (lat. tonsurans – rasieren) in Verbindung steht, erscheinen auf der Kopfhaut mehrere mit Schuppen bedeckte und haarlose Stellen, und bei einem Befall mit Microsporum bildet sich ein einzelner großer alopezischer (haarloser) Fleck mit stärker ausgeprägter Entzündung der Haut in Form von Rötung und Juckreiz. In den betroffenen Bereichen können vereinzelte abgebrochene Haare unterschiedlicher Länge oder Bereiche mit vereinzeltem Haarausfall in Form von dunklen Punkten auftreten.
Auch andere Dermatophyten befallen die Kopfhaut: Microsporum audouinii, Microsporum gypseum, Trichophyton mentagrophytes, Trichophyton violaceum, Trichophyton schoenleinii, Trichophyton verrucosum, Trichophyton soudanense und Trichophyton rubrum.
Bei Parsha (Phavus) treten viele gelbliche, runde, verkrustete, gruppierte Flecken auf, in deren Mitte Haarbüschel hervorstehen. Oft ist ein „Mäusegeruch“ vorhanden. Das Wachstum dauert mehrere Monate, danach fallen die Krusten ab und hinterlassen eine glänzende, kahle Stelle ohne Haare. Die Erkrankung ist chronisch und kann jahrelang andauern.
Dermatophytose der Füße
Diese lokalisierte Dermatomykose, die oft als Fußpilz bezeichnet wird, kann durch die Pilze Epidermophyton floccosum, Trichophyton rubrum und den Erreger der Epidermophytose der Füße (Trichophyton interdigitale) verursacht werden; im letzteren Fall entwickelt sich die häufigste Form, die interdigitale Dermatophytose, mit Symptomen wie Rissbildung, Mazeration, Abschälen und Juckreiz der Haut zwischen den Zehen.
Bei Plantardermatomykose sind Fußsohlen, Fersen und Fußränder betroffen – mit Rötung, Schuppenbildung und allmählicher Verdickung der Hornschicht der Epidermis. Dyshidrotische Dermatophytose – die dyshidrotische Form der Fußdermatomykose äußert sich in einer ausgeprägten Entzündung mit Blasen- und Bläschenbildung. Weiterlesen – Epidermophytose der Füße
Dermatophytose der Hände
Alle Details finden Sie in den Veröffentlichungen:
Dermatophytose der glatten Haut
Die Dermatophyten Trichophyton rubrum, Trichophyton mentagrophytes und Epidermophyton floccosum können die glatte Haut des Rumpfes, der Extremitäten oder des Gesichts befallen. Daher manifestiert sich die Rumpfdermatophytose als eine oder mehrere schuppige, ringförmige Läsionen mit unberührter Haut in der Mitte, leicht erhabenen roten Rändern und einer deutlichen Grenze zwischen betroffener und unberührter Haut. An den Rändern der betroffenen Bereiche können sich Blasen oder follikuläre Knötchen bilden. Juckreiz kann fehlen.
Komplikationen und Konsequenzen
Bei der akuten Form eines Pilzbefalls kann es bei manchen Patienten zu einer Überempfindlichkeitsreaktion vom verzögerten Typ kommen, die auch als Trichophytosereaktion bezeichnet wird und sich durch allgemeines Unwohlsein, Fieber, Kopf- und Muskelschmerzen äußert.
Und die extreme lokale immunologische Reaktion auf eine Pilzinfektion der Haarfollikel der Kopfhaut ist Kerion, eine große weiche Masse auf der Kopfhaut mit Blasen und Krusten, die zur Zerstörung der Haarfollikel und zu vernarbender Alopezie führen kann.
Eine weitere Komplikation der fortgeschrittenen Dermatophytose ist die Rissbildung der Haut, die zur Anheftung bakterieller Infektionen und Entzündungen tieferer Hautschichten führen kann.
Starker Juckreiz bei Fußdermatophytose wird durch tiefes Kratzen erschwert, das zu Abschürfungen (offenen Wunden) führt, die ebenfalls anfällig für bakterielle Infektionen sind. Darüber hinaus kann das Kratzen infizierter Bereiche zur Ausbreitung des Pilzes auf andere Körperteile führen.
Obwohl diese Dermatosen weder hinsichtlich der Sterblichkeit noch der psychischen Morbidität schwerwiegend sind, haben sie schwerwiegende klinische Folgen und verursachen chronische, schwer behandelbare Hautläsionen. Darüber hinaus beeinträchtigen sie die Lebensqualität der Patienten und führen zu Entstellungen, die das Selbstwertgefühl und die Eitelkeit beeinträchtigen und sogar zu sozialer Diskriminierung führen können. [ 14 ]
Diagnose Dermatophytosen
Selbst für einen erfahrenen Dermatologen reichen eine visuelle Untersuchung des Patienten und die Krankengeschichte nicht aus, um Trichophytose, Mikrosporie oder Epidermophytose festzustellen.
Es wird eine instrumentelle Diagnostik durchgeführt, darunter Dermatoskopie, Wood-Lampen-Erkennung von Pilzinfektionen und Reflexions-Konfokalmikroskopie.
Zur Feststellung einer Dermatophyteninfektion sind folgende Untersuchungen erforderlich: Abschaben der betroffenen Hautstelle zur mikroskopischen Untersuchung auf Pilze, Behandlung von Proben befallener Haare oder Hautschuppen mit Kaliumhydroxid (KOH) [ 15 ], [ 16 ], [ 17 ] und Anlegen einer Pilzkultur.
Die PCR (Polymerase-Kettenreaktion) wird zunehmend als diagnostisches Verfahren zum Nachweis von Dermatophyten eingesetzt, da sie eine empfindlichere Methode darstellt, da sie Dermatophyten-DNA nachweisen kann. [ 18 ] Die Uniplex-PCR eignet sich zum direkten Nachweis von Pilzen in klinischen Proben mit einer Sensitivität und Spezifität von 80,1 % bzw. 80,6 % im Vergleich zur Kultur. [ 19 ] Die Multiplex-PCR zum Nachweis von Dermatophyten weist 21 Dermatomykose-Erreger mit DNA-Nachweis durch Agarosegelelektrophorese nach.
Differenzialdiagnose
Die Differentialdiagnose dient der Abgrenzung der Dermatophytose von anderen Erregern oberflächlicher Mykosen (insbesondere Keratomykose) sowie von flachem Fieber, allergischer Kontaktdermatitis, seborrhoischer Dermatitis, dyshidrotischem und münzartigem Ekzem, Psoriasis, diskoidem kutanem Lupus erythematodes und sykosiformer atrophischer Follikulitis.
Wen kann ich kontaktieren?
Behandlung Dermatophytosen
Die Behandlung einer Dermatophytose ist in der Regel ein langwieriger und mühsamer Prozess. Die Wahl der geeigneten Behandlung richtet sich nach Ort und Ausmaß der Läsion, der Art des befallenen Pilzes sowie der Wirksamkeit, dem Sicherheitsprofil und der Pharmakokinetik der verfügbaren Antimykotika. [ 20 ]
Die Erstlinientherapie basiert auf der Anwendung topischer Wirkstoffe, üblicherweise der antimykotischen Imidazole. 15 Ist diese Therapie unwirksam, folgt üblicherweise eine orale Therapie mit Antimykotika wie Terbinafin, Itraconazol, Ketoconazol und Fluconazol. [ 21 ] Um die Heilungsraten zu erhöhen, wurde eine Kombinationstherapie mit topischen und oralen Antimykotika und entzündungshemmenden Mitteln eingesetzt.
Eine systemische Therapie ist indiziert, wenn die Läsionen generalisiert, rezidivierend oder chronisch sind oder auf eine topische Therapie nicht ansprechen. Konventionelle orale Therapieschemata sind mit einer langen Behandlungsdauer und mangelnder Adhärenz verbunden. [ 23 ]
Zur Behandlung von Dermatophytose werden topische Antimykotika (Antimykotika) verschrieben. Die wichtigsten Medikamente sind Antimykotika:
Salben : Terbinafin (Terbizil, Terbized, Lamisil, Lamifen), Sertaconazol ( Zalain ), Miconazol, Econazol usw.; Nagelcreme und -lack: Batrafen (mit Cyclopyroxa-Olamin). Weitere Informationen finden Sie unter:
Bei der systemischen Therapie der Kopfhautdermatophytose kommen immer wieder Griseofulvin, Ketoconazol, Fluconazol und andere Tabletten gegen Hautpilz zum Einsatz.
Mehrere Vergleichsstudien haben gezeigt, dass Fluconazol von den untersuchten Antimykotika das am wenigsten wirksame Mittel war, wobei die Wirkung je nach Erregerspezies variierte. [ 24 ], [ 25 ]
Bei oberflächlichen Pilzinfektionen des verhornten Gewebes kann eine Kräuterbehandlung mit Heilpflanzen wie Pfefferminze, Johanniskraut, Knoblauch, medizinischem Ingwer, Oregano, dreieckiger Stachelannone, Mirena-Farbstoff und Centella Asiatica hilfreich sein. Darüber hinaus können auch einige Volksheilmittel wie Apfelessig, Backpulver und Zitronensaft bei der Behandlung helfen.
Weitere nützliche Informationen im Material - Onycholyse der Nägel an Händen und Füßen: wie man zu Hause mit Volksheilmitteln behandelt
Verhütung
Zu den wirksamen Maßnahmen zur primären Vorbeugung von Dermatophytose gehören das Vermeiden der Verwendung von Kleidung, Schuhen, Handtüchern, Kämmen usw. anderer Personen sowie persönliche Hygiene, die Kontrolle übermäßigen Schwitzens und die antimykotische Behandlung von Schuhen.
Prognose
Pilzinfektionen von Haut, Haaren und Nägeln durch Dermatophyten der Gattungen Trichophyton, Microsporum und Epidermophyton sind heilbar, sodass der Krankheitsverlauf von Experten als günstig bewertet wird. Es ist jedoch zu beachten, dass Trichophyton rubrum in fast einem Drittel der Fälle wiederkehrt, da es in Form von Sporen in der menschlichen Haut überleben kann.

