Facharzt des Artikels
Neue Veröffentlichungen
Diagnose eines Hirnastrozytoms
Zuletzt überprüft: 23.04.2024

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
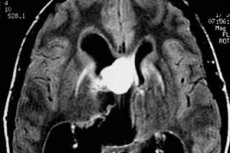
Das Problem der rechtzeitigen Diagnose und wirksamen Behandlung von Hirntumoren wird durch die späte Behandlung von Patienten um Hilfe erschwert. Wie viele eilen mit Kopfschmerzen zum Arzt, vor allem, wenn das Symptom vor nicht allzu langer Zeit aufgetreten ist? Und wenn Erbrechen mit Kopfschmerzen einhergeht, hat der Tumor oft schon Zeit, sich deutlich zu vermehren, besonders wenn es sich um ein malignes Neoplasma handelt. Wenn der Tumor klein ist, kann es sein, dass überhaupt keine bleibenden Symptome vorliegen.
Im Frühstadium kann eine Hirnkrankheit bei einer Tomogramm- oder Röntgenuntersuchung zufällig erkannt werden. Für eine solche Umfrage braucht es aber auch gute Gründe.
Unabhängig davon, ob der Patient mit Beschwerden an die Rezeption kam oder bei der Untersuchung ein Tumor festgestellt wurde, ist der Arzt an den Symptomen interessiert. Der neurologische Status wird zuerst beurteilt. Wir sprechen über das Vorhandensein von Symptomen wie Kopfschmerzen, Übelkeit, Erbrechen, Schwindel und Krampfanfällen. Der Arzt untersucht auch das Vorhandensein von zerebralen Symptomen wie Müdigkeit, kognitiver Abnahme sowie lokale Symptome, die je nach Ort des Tumors variieren können, und eine vorläufige Beurteilung des Ausmaßes der intrakraniellen Hypertonie (Fundus-Fundus-Studie).
Klinische Untersuchung
Während der körperlichen Untersuchung erfolgt eine Beurteilung des allgemeinen somatischen Zustands nach der Karnovsky- oder ECOG-Skala [1]. Dies ist eine Einschätzung der Fähigkeit einer Person, ein normales, aktives Leben zu führen, sich selbst ohne Hilfe zu bedienen und die Notwendigkeit einer medizinischen Versorgung, die auch bei der Behandlung von Krebspatienten eingesetzt wird. Laut Karnovsky zeigt der Indikator 0-10 an, dass eine Person stirbt oder bereits tot ist, mit 20-40 Punkten muss eine Person ins Krankenhaus eingeliefert werden, 50-70 Punkte zeigen nicht die Behinderung des Patienten und den Bedarf an medizinischer Versorgung an, 80-100 zeigen normale Aktivität mit unterschiedlichem Schweregrad an Symptome der Krankheit.
Wenn der Patient in einem schwerwiegenden Zustand in eine medizinische Einrichtung gebracht wird, wird das Bewusstsein auf der Glasgow-Skala bewertet. Es werden drei Hauptmerkmale bewertet: Augenöffnung, Sprachaktivität, motorische Reaktion. Das Ergebnis ergibt sich aus der Summe der Punkte. Die maximale Punktzahl (15) zeigt einen klaren Verstand an, 4-8 Punkte - Indikatoren, die dem Koma entsprechen, und 3 Punkte zeigen den Tod der Großhirnrinde an.
Analysen
Gewohnheitstests, die eher zur Beurteilung des Allgemeinzustands des Patienten und des Vorliegens von Begleiterkrankungen durchgeführt werden, weisen nicht auf Tumore hin. Die gegenwärtigen Veränderungen in der klinischen und biochemischen Analyse von Blut sind nicht spezifisch, sie werden jedoch eine Richtlinie für die Ernennung einer Behandlung sein. Zusätzlich können solche Studien verordnet werden (Urinanalyse, HIV-Antikörpertest, Wasserman-Reaktion, Bestimmung der Hepatitis B- und C-Marker, Tumorantigen). Da die Behandlung von Tumoren in der Regel mit einer Operation verbunden ist, für die möglicherweise eine Bluttransfusion erforderlich ist, gelten eine Blutgruppe und ein Rh-Test als obligatorisch. Die molekulare Diagnostik von Gliomen wird in der klinischen Routine zunehmend eingesetzt [2], [3], [4]. Startete auch ein Pilotprojekt zur Früherkennung von Astrozytomen des Gehirns mittels MRT-Scan [5].
Die histologische Untersuchung einer während einer Biopsie entnommenen Tumorprobe gilt als obligatorisch. Das Problem ist jedoch, dass es nicht möglich ist, eine solche Probe ohne Operation zu entnehmen. Meist werden kleine Bereiche des Tumors nach seiner Entfernung untersucht. Zwar verfügt die moderne Medizin heute nicht über neue Methoden der minimal-invasiven Biopsie (z. B. Stereotaktische Biopsie, die auf zwei Arten durchgeführt wird), die auf der Grundlage der Ergebnisse instrumenteller Studien angewendet werden.[6]
Instrumentelle Diagnostik
Die instrumentelle Diagnose von Hirntumoren umfasst:
- Magnetresonanz (MRT) oder Computer (CT) Untersuchung des Gehirns. Bevorzugt ist die MRT, die in 3 Projektionen und 3 Modi ohne und mit Kontrastmittel durchgeführt wird. Wenn eine MRT nicht möglich ist, wird ein CT-Scan einschließlich Kontrastmittel durchgeführt. [7]
- Zusätzliche MRT-Funktionen:
- Diffusions-MRT, das die quantitativen Indikatoren für die Diffusion von Wassermolekülen im Gehirngewebe bestimmt¸ und es ermöglicht, die Blutversorgung des Organs, das Vorhandensein von Hirnödemen und degenerative Prozesse darin zu beurteilen.
- Mo-Perfusion des Gehirns, um die Eigenschaften der Durchblutung des Gehirns zu bewerten und verschiedene Pathologien zu unterscheiden. [8]
- MRT-Spektroskopie, mit der Stoffwechselvorgänge im Gehirn beurteilt und die genauen Grenzen des Tumors bestimmt werden können.
- Zusätzliche Studien:
- Die Positronenemissionstomographie (PET) ist eine innovative Methode, die es ermöglicht, einen Tumor fast schon in der Knospe zu erkennen. Es kann Tumore kleinster Größe erkennen. Es wird auch für die Differentialdiagnose von wiederkehrenden Gliazelltumoren verwendet.[9], [10]
- Bei der direkten oder CT-Angiographie handelt es sich um eine Untersuchung von Gehirngefäßen, die verschrieben wird, wenn vorläufige Studien eine reichliche Blutversorgung des Tumors ergeben haben. Mit der Angiographie können Sie auch den Grad der Schädigung der Blutgefäße des Gehirns bestimmen.
- Röntgen. Dies ist nicht die zuverlässigste Methode zur Diagnose von Tumorprozessen, dennoch kann eine Röntgenaufnahme der Wirbelsäule Ausgangspunkt für nachfolgende CT- und MRT-Untersuchungen sein, wenn der Arzt einen verdächtigen Bereich im Bild sieht.
Elektrokardiogramm, Elektroenzephalogramm, Ultraschall, Röntgenuntersuchung von Organen, Broncho-und Gastroduodenoskopie (in Gegenwart von Begleiterkrankungen), d.h. Es handelt sich um eine vollständige umfassende untersuchung des patienten, die die auswahl eines tumorbehandlungsprotokolls beeinflusst.
Es wird empfohlen, eine instrumentelle Studie nicht nur im Stadium der Diagnose der Krankheit, sondern auch in der postoperativen Phase durchzuführen, um die Qualität der Operation zu beurteilen und mögliche Komplikationen vorherzusagen. Bei diffusen Tumoren, die nicht eindeutig lokalisiert sind, sowie bei tiefen Tumoren handelt der Arzt tatsächlich durch Berührung. Die nachfolgende Computertomographie, die der Standard für die postoperative Diagnose ist, und die empfohlene MRT mit und ohne Kontrast sollten innerhalb der ersten 3 Tage nach der Operation durchgeführt werden.
Differentialdiagnose von Astrozytomen
Die primäre Diagnose eines Astrozytoms des Gehirns wird durch die Tatsache erschwert, dass die Hauptsymptome der Pathologie auch bei Tumoren einer anderen Ätiologie, einigen organischen Erkrankungen des Gehirns und sogar bei somatischen Erkrankungen vorliegen. Nur durch eine vollständige und gründliche Differentialdiagnose ist es möglich, die genaue Ursache der Symptome festzustellen.[11]
Ein benignes Astrozytom des Knotens bei einer MRT ist häufig eine homogene Formation mit klaren Grenzen (Heterogenität kann durch das Vorhandensein von Verkalkungen und kleinen Zysten erklärt werden). Im Gegensatz dazu verstärken sich solche Tumoren um 40% (dies ist charakteristischer für gutartige hämatozytäre Astrozytome), während bei der anaplastischen Form des Astrozytoms eine Verstärkung immer offensichtlich ist.
Die diffusen Astrozytome im Bild sehen aus wie unscharfe Flecken ohne deutlich sichtbare Ränder. Bei der malignen Degeneration solcher Tumoren ändert sich ihre Struktur, es tritt eine charakteristische Heterogenität auf.
Was pilozytisches Astrozytom und seine andere knotigen Arten von Glioblastom und anaplastisches Astrozytom unterscheidet, kann durch solche Kriterien identifiziert werden: die Anwesenheit im ersten Fall von klaren Grenzen und Tumorschaltungen, relativ langsamen Wachstum des Tumors, der Mangel an Zellpolymorphie, Granulate weniger Tumormasse, mehr oder weniger einheitlich Färbung des pathologischen Schwerpunkts auf der MRT. [12]
Der Hauptunterschied zwischen diffusen Astrozytomen von lokalen Tumoren (knotig, fokal) besteht im Fehlen klarer Grenzen des Neoplasmas. Die vergleichsweise Homogenität der inneren Strukturen des Tumors, das Fehlen von Nekroseherden zeigt einen geringen Malignitätsgrad des Tumors an.
Das anaplastische Astrozytom ist eine Kreuzung von diffusen Astrozytomen mit niedrigem Grad und aggressiven Glioblastomen. Es unterscheidet sich von gewöhnlichen diffusen Astrozyten im zellulären Polymorphismus (dem Vorhandensein von Zellen verschiedener Formen, Größen und Größen im Tumor) und in der mitotischen Aktivität, d.h. Die Anzahl der Zellen, die einer Mitose unterliegen. Mitose ist ein vierstufiger Prozess, bei dem alle Körperzellen mit Ausnahme des Geschlechts geteilt werden. [13]
Das anaplastische Astrozytom unterscheidet sich vom Glioblastom durch zwei Faktoren: das Fehlen nekrotischer Herde und Anzeichen einer vaskulären Proliferation. Nur Gliazellen teilen sich. Die Gefahr dieses Tumors in seinem schnellen Wachstum und die Schwierigkeit, die Grenzen der Lokalisation zu bestimmen. Das Glioblastom wächst nicht nur extrem schnell (über mehrere Wochen und Monate), sondern verursacht auch den Zelltod des Gehirns, Veränderungen in den Gefäßen des Kopfes, führt zu einer vollständigen Funktionsstörung des Organs, die selbst im Falle einer Behandlung zum Tod des Patienten führt.
Große Hoffnungen hinsichtlich der Differentialdiagnose werden auf die MRT des Gehirns gesetzt [14]. Dies berücksichtigt viele Faktoren:
- Häufigkeit (bei 1/3 der Patienten werden Gliazytome festgestellt, fast die Hälfte davon sind Astrozytome verschiedener Lokalisationen),
- Patientenalter (Astrozytome mit niedriger Malignität werden häufiger bei Kindern diagnostiziert, seltener bei anaplastischen Tumoren, im Gegensatz dazu treten bei Erwachsenen und älteren Menschen apaplastische Astrozytome und Glioblastome häufiger mit einer hohen Wahrscheinlichkeit einer Degeneration zu Krebs auf),
- Tumorlokalisation (bei Kindern sind häufiger Kleinhirn- und Hirnstammstrukturen betroffen, seltener entwickelt sich der Tumor im Bereich des Sehnervs und des Chiasmas, bei Erwachsenen bilden sich Tumore meist im Mark der Gehirnhälften und der Hirnrinde),
- Art der Verteilung (bei Glioblastomen und schlecht differenzierten Astrozytomen wird die Ausbreitung des Prozesses auf die zweite Hemisphäre als charakteristisch angesehen).
- die Anzahl der Herde (Multiplizität der Herde ist charakteristisch für bösartige Tumoren mit Metastasen, manchmal manifestiert sich das Glioblastom auf diese Weise),
- innere Struktur des Tumors:
- 20% der Astrozytome sind durch das Vorhandensein von Verkalkungen im Tumor gekennzeichnet, während Oligodendroglium-Tumore in fast 90% der Fälle Verkalkungen enthalten (besser durch Computertomographie bestimmt).
- für Glioblastome und Tumoren mit Metastasen charakteristische Heterogenität der Struktur, die durch MRT nachgewiesen wird.
- Ansprechen auf Kontrastmittel (gutartige Astrozytome neigen nicht dazu, Kontrastmittel im Gegensatz zu bösartigen anzusammeln),
- Die Diffusions-MRT ermöglicht die Unterscheidung des Tumorprozesses im Gehirn von Abszess, Epidermoidzyste und Schlaganfall nach der Signalstärke (bei Tumoren ist sie schwächer) [15]. Bei Schlaganfall beobachtet man charakteristische keilförmige Flecken.
Die Biopsie hilft, den Infektionsprozess im Gehirn vom neoplastischen (Tumor) zu unterscheiden, um den Typ der Tumorzellen zu bestimmen. Wenn eine offene Operation oder eine tiefe Lokalisation des Tumors nicht möglich ist, wird eine minimal invasive stereotaktische Biopsie durchgeführt, mit der ohne Öffnen des Schädels festgestellt werden kann, wie gefährlich der Tumor in Bezug auf die Malignität ist.

