Facharzt des Artikels
Neue Veröffentlichungen
Naevus verrucae
Zuletzt überprüft: 12.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
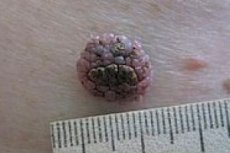
Der verruköse epidermale Nävus (Nevus verrucosus) ist eine gutartige, pigmentierte Wucherung auf der Hautoberfläche, die einer Warze ähnelt (lateinisch: verruca). Daher wird er auch als warziges Muttermal bezeichnet. Der verruköse epidermale Nävus (VEN) ist eine Hauterkrankung, die meist bei der Geburt auftritt und oft therapieresistent ist. [ 1 ]
Epidemiologie
Verruköse Nävi kommen einigen Angaben zufolge bei 0,1 % der Bevölkerung vor; sie machen etwa 6 % aller epidermalen Nävi aus. [ 2 ]
Ursachen Warzen-Nävus
Trotz der histologischen Unterschiede zwischen den verschiedenen Arten von Muttermalen am Körper – begrenzte Bereiche mit einer abnormalen Ansammlung (Hypertrophie) nicht bösartiger Hautzellen – sind die Gründe für ihr Auftreten identisch.
Die Neubildung, also die Entwicklung von Warzennävi sowie anderer melanozytärer und keratinozytärer Nävi, ist ein komplexer Prozess. Heute geht man davon aus, dass angeborene Muttermale als Hautdefekt sporadisch aufgrund von Fehlern bei der Migration von Melanozyten (Zellen, die Hautpigmente produzieren) aus der Neuralleiste während der Embryonalperiode auftreten.
Weitere Informationen im Artikel – Ursachen von Muttermalen.
Risikofaktoren
Als Hauptrisikofaktoren für die Entwicklung angeborener Nävi gelten Vererbung, Schwangerschaftspathologien und teratogene Wirkungen auf den Fötus, die den gesamten Prozess der Embryonalentwicklung negativ beeinflussen.
Das Risiko der Entstehung von Warzenmalen steigt bei Einwirkung hoher Dosen ultravioletter Strahlung und insbesondere bei Sonnenbrand, da dieser die Funktion der Hautmelanozyten aktiviert und die Melaninsynthese steigert.
Pathogenese
Nävuszellen – Nävozyten – sind eine Art Melanozyten, sie sind jedoch größer als typische Pigmentzellen – mit voluminöserem Zytoplasma und großen Körnchen, haben keine Dendriten, lagern Melanin ab und sind in Gruppen an der Grenze zwischen Dermis und Epidermis sowie in der Dermis lokalisiert.
Es ist heute bekannt, dass die Pathogenese des epidermalen Nävus – einschließlich des Warzennävus – in 40 % der Fälle mit genetischem Mosaik, Spleißen oder Mutationen in den Genen FGFR3 und PIK3CA verbunden ist. Das FGFR3-Gen kodiert die Bildung eines Proteins – des Fibroblasten-Wachstumsfaktor-Rezeptors Typ 3 (FGFR-3), der eine wichtige Rolle bei den zellulären Prozessen der Embryogenese sowie bei der Zellproliferation (Teilung), deren Differenzierung und Angiogenese (Bildung von Blutgefäßen) spielt. [ 3 ]
Das PIK3CA-Gen kodiert die Synthese des p110-Alpha-Proteins (p110α), einer Untereinheit des Enzyms Phosphatidylinositol-3-Kinase, das die Übertragung intrazellulärer chemischer Signale gewährleistet, die Zellwachstum, -teilung, -migration und -apoptose regulieren. [ 4 ]
Es wurde festgestellt, dass mit Nävus verbundene Mutationen nur die Zellen des Muttermals betreffen und in den Zellen normaler Haut nicht nachweisbar sind.
Symptome Warzen-Nävus
Normalerweise ist ein Warzennävus bereits bei Neugeborenen vorhanden oder beginnt bereits im Säuglingsalter aufzutreten und vergrößert sich später langsam. Für Erwachsene ist das Auftreten dieser Art von Nävi untypisch.
Die Symptome eines solchen Nävus sind hyperpigmentierte Papeln von gelblich-brauner Farbe, die zu Plaques unterschiedlicher Größe und Form mit einer holprigen oder körnigen Oberfläche verschmelzen. Die Formationen können einzeln, aber häufiger mehrfach auftreten. Ihre Spezifität ist eine lineare oder gekrümmt-intermittierende Konfiguration - entlang der sogenannten Blaschko-Linien (die Migrationsrichtungen embryonaler Zellen aus der Neuralleiste). [ 5 ]
Warzennävi können einseitig, beidseitig oder an jeder beliebigen Stelle der Haut auftreten, beispielsweise entlang einer ganzen Extremität, auf der Brust, dem Bauch oder dem Rücken.
Komplikationen und Konsequenzen
Verruköse epidermale Nävi sind oft therapieresistent und weisen eine hohe Rezidivrate auf. [ 6 ] Verruköse Nävi neigen nicht zur malignen Transformation (d. h. sie sind nicht melanomgefährlich). Negative Folgen und Komplikationen dieser Art epidermaler Nävi können durch traumatische Einflüsse und Infektionen der betroffenen Hautstelle entstehen. Lesen Sie auch: Gefährliche und harmlose Veränderungen an Muttermalen, Warum juckt ein Muttermal und was ist zu tun?
Diagnose Warzen-Nävus
Zur Diagnostik gehören neben der visuellen Untersuchung der Haut des Patienten:
Siehe auch die Veröffentlichung – Diagnose von Muttermalen
Differenzialdiagnose
Die Differentialdiagnose sollte den Warzennävus von der kongenitalen linearen Porokeratose, dem Solomon-Syndrom (Schimmelpenning-Feuerstein-Mims-Syndrom), der aktinischen Keratose, dem linearen Lichen (Flechten), dem ulzerativen Stadium der Pigmentinkontinenz und der ichthyotischen Siemens-Bullosis unterscheiden. [ 7 ]
Wen kann ich kontaktieren?
Behandlung Warzen-Nävus
Wie bei anderen Muttermalen besteht die Behandlung von verrukösen Muttermalen in deren Entfernung, d. h. in einer chirurgischen Behandlung (weitere Details: Chirurgische Entfernung von Muttermalen). Bei sehr ausgedehnten Hautläsionen ist eine chirurgische Entfernung jedoch möglicherweise nicht möglich, was zu Narbenbildung führen kann. Zahlreiche weitere Behandlungsmöglichkeiten wurden beschrieben, darunter topische Medikamente, Kryotherapie, [ 8 ] Laserbehandlung, [ 9 ] photodynamische Therapie und chemische Peelings mit unterschiedlichen klinischen Ergebnissen. [ 10 ], [ 11 ]
Lesen Sie auch: Muttermalentfernung: Die wichtigsten Methoden im Überblick
Wie die klinische Praxis zeigt, ist jedoch nach der Entfernung epidermaler Nävi deren Wiederauftreten möglich.
Prognose
Bei Vorhandensein eines solchen Nävus kann die Prognose als günstig angesehen werden, da die Formation ab einem bestimmten Stadium aufhört zu wachsen und ihre Umwandlung in ein Melanom praktisch ausgeschlossen ist.

