Facharzt des Artikels
Neue Veröffentlichungen
Grenzwertiger intradermaler Naevus
Zuletzt überprüft: 04.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
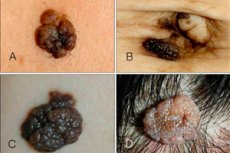
Der intraepidermale oder Borderline-Nävus ist eine der vielen Nävi-Varianten mit eigenen, klaren Merkmalen. Dieses Neoplasma ist klein, aber sehr gefährlich: Es neigt zum Wachstum und zur bösartigen Entwicklung. Aus diesem Grund klassifizieren Dermatologen den Borderline-Nävus als melanomgefährdendes Wachstum.
Epidemiologie
Borderline-Nävi sind weit verbreitet und machen etwa 30 % aller derartigen Wucherungen aus. Manchmal treten sie als multiple Läsionen auf, kommen aber häufiger einzeln vor. Die Größe einer einzelnen Wucherung überschreitet nicht zehn Millimeter. Epidermale Nävi kommen bei etwa einer von 1.000 Lebendgeburten vor und betreffen Männer und Frauen gleichermaßen. [ 1 ], [ 2 ] Schätzungsweise ein Drittel der Menschen mit epidermalen Nävi haben eine Beteiligung anderer Organsysteme; daher wird die Erkrankung als epidermales Nävus-Syndrom (ENS) bezeichnet und es wurde berichtet, dass bis zu 10 % der Menschen mit epidermalen Nävi zusätzliche Merkmale des Syndroms entwickeln können. Dieses Syndrom ist normalerweise bei der Geburt erkennbar (aufgrund von Hautläsionen, die am häufigsten im Mittelgesicht von der Stirn bis zur Nasenregion auftreten) und wird oft mit Krampfanfällen, geistiger Behinderung, Augenproblemen, Knochenfehlbildungen und Hirnatrophie in Verbindung gebracht. [ 3 ]
Das Neoplasma kann in jedem Alter auftreten, wird jedoch am häufigsten bei Patienten im Alter von 14 bis 25 Jahren festgestellt. [ 4 ]
Borderline-Nävus tritt am häufigsten auf:
- bei Menschen, die häufig Sonnenbaden, Solarien besuchen oder im Freien arbeiten;
- bei Menschen, die gezwungen sind, regelmäßig mit chemischen Lösungen und Substanzen in Kontakt zu kommen;
- bei Patienten, die an endokrinen Erkrankungen leiden oder sich einer Behandlung mit Hormonpräparaten unterziehen.
Ursachen Borderline-Nävus
Wissenschaftler sind sich sicher, dass sich ein Grenznävus bereits während der intrauterinen Entwicklung des Fötus „bildet“. Die Zellen des zukünftigen Neoplasmas sind Vorläufer gesunder Melanozyten, die jedoch in den tieferen Schichten der Dermis verbleiben und sich in Form von Clustern bilden. Unter dem Einfluss bestimmter Faktoren beginnen solche Zellen, Pigmente zu produzieren, die wir auf der Haut als Muttermale wahrnehmen.
Sonnenstrahlen spielen eine bedeutende Rolle bei der Entstehung von Randnävi. Sie können getrost als Hauptaktivatoren von Nävuszellen bezeichnet werden, die sich in den Schichten der Dermis ansammeln. Bei ausreichender Sonneneinstrahlung beschleunigen diese Strukturen die Produktion von Melanin, das sich auf der Haut als bekanntes Muttermal findet.
Darüber hinaus kann auch eine veränderte Hormonaktivität ein stimulierender Faktor sein. Beispielsweise nimmt bei Schwangeren, im Teenageralter oder während einer Hormontherapie die Anzahl der Nävi am Körper zu, und bestehende Randnävi können wachsen oder ihre Konfiguration verändern.
Risikofaktoren
Fast alle Wissenschaftler unterstützen die Theorie der angeborenen Natur des Grenznävus. Obwohl das Wachstum zehn bis zwanzig Jahre nach der Geburt auftreten kann. Dass sich der Nävus früher oder später zeigt, kann auf bestimmte Faktoren zurückzuführen sein:
- hormonelle Veränderungen – zum Beispiel mit Beginn einer Schwangerschaft, in den Wechseljahren, in der Stillzeit, während einer Hormontherapie usw.;
- übermäßiges Bräunen – sowohl unter den Sonnenstrahlen als auch im Solarium;
- genetische Störungen, die mit einer abnormalen Entwicklung von Melanoblasten einhergehen;
- Dermatitis und andere dermatologische Erkrankungen (Akne, Ekzeme usw.);
- Schäden und Verletzungen der Haut;
- Virusinfektionen.
Darüber hinaus sind Menschen gefährdet, die mit Chemikalien und anderen giftigen Substanzen arbeiten oder regelmäßig damit in Kontakt kommen.
Pathogenese
Der Borderline-Nävus entsteht zunächst aus Melanozyten, deren Entwicklung bereits im pränatalen Stadium beginnt. Das Neoplasma entsteht aus Nervenfasern. Normalerweise verfügt jede Zellstruktur über einen eigenen Kanal zum Abtransport von Pigmenten, in den veränderten Zellen fehlen solche Kanäle. Daher tritt Melanin nicht aus, sondern reichert sich in einem begrenzten Bereich an, was die Bildung dunkler Flecken erklärt. Genetischer und klinischer Mosaizismus wurde beschrieben. [ 5 ] Es wurde festgestellt, dass Keimbahnmutationen im FGFR3-Gen die Ursache des kongenitalen epidermalen Nävus sind. [ 6 ]
Ein Grenznävus bildet sich an den Rändern der oberen und mittleren Hautschichten und umgeht die Basalschicht. Meistens spricht man von der angeborenen Natur des Wachstums, obwohl es bei Teenagern und sogar in 20 oder 30 Jahren auftreten kann.
In Bezug auf den Grad der Gefahr einer malignen Transformation wird der Borderline-Nävus auf die gleiche Stufe gestellt wie der Ota-Nävus, die Dubreuil-Melanose und der riesige pigmentierte Nävus. [ 7 ]
Symptome Borderline-Nävus
Am häufigsten waren Kopf und Hals betroffen, und 13 % der Patienten wiesen ausgedehnte Läsionen auf. [ 8 ] Ein junktionaler Nävus erscheint als flache, knotige Formation mit einer grauen, schwarzen oder bräunlichen Färbung. Die Größe des Nävus variiert von einigen Millimetern bis zu einem Zentimeter, obwohl einige Experten auch von größeren Flecken sprechen.
Der Wuchs ist glatt, trocken und an der Oberseite manchmal leicht ungleichmäßig. Das Hauptmerkmal: Auf einem Randnävus wachsen nie Haare, obwohl sich der Wuchs fast überall am Körper befinden kann, sogar an den Füßen oder Handflächen.
Die Neubildung tritt normalerweise einzeln auf, es können jedoch auch mehrere Stellen vorhanden sein.
Die ersten Anzeichen einer Degeneration eines Randnävus sind eine Veränderung seiner Farbe und/oder Größe, die Bildung von Rissen, Geschwüren und Beulen auf seiner Oberfläche, das Auftreten von Rötungen und der Verlust klarer Konturen. Diese Symptome weisen auf die Notwendigkeit hin, dringend einen Dermatologen aufzusuchen.
Bühnen
Die Umwandlung eines Borderline-Nävus in einen bösartigen Tumor erfolgt in der Regel über mehrere Stadien:
- Anfangsstadium der Entwicklung, ohne Metastasen. Die Dauer des Stadiums variiert zwischen 12 Monaten und fünf Jahren. Die Heilungschancen liegen bei bis zu 99 %.
- Der Nävus konvexiert sich auf etwa 4 mm. Innerhalb weniger Monate wird eine maligne Transformation in einen dysplastischen Prozess beobachtet. Die Heilungschancen liegen bei bis zu 80 %.
- Innerhalb von 1-3 Monaten beginnen sich Metastasen auszubreiten, die sich im Lymphsystem, im Gehirn und in den inneren Organen befinden. Der Nävus selbst ulzeriert. Die Heilungschancen liegen bei höchstens 50 %.
- Das aggressive Stadium, das innerhalb weniger Wochen endet, führt in 85 % der Fälle zum Tod des Patienten.
Formen
Experten unterscheiden zwischen potenziell gefährlichen und ungefährlichen Borderline-Nävi, je nach der Wahrscheinlichkeit ihrer Transformation in ein malignes Melanom. Darüber hinaus werden auch andere Arten von Neoplasmen unterschieden. [ 9 ]
- Ein erworbener Borderline-Nävus ist eine Neubildung, die nicht bei der Geburt, sondern erst später – beispielsweise nach einigen Jahren oder sogar im Erwachsenenalter – entdeckt wurde. Ärzte sagen jedoch, dass dies nicht bedeutet, dass sich der Nävus nicht im Mutterleib gebildet hat. Es ist lediglich so, dass eine Kombination von Faktoren zur späteren Manifestation des Wachstums beigetragen hat.
- Ein Borderline-Pigmentnävus ist eine pigmentierte, bis zu 10 mm große, knotenförmige Gebilde an beliebiger Stelle des Körpers. Ein Typ eines solchen Neoplasmas ist der Kokardennävus – ein Wachstum mit erhöhter Pigmentierung entlang des Randes, das ihm ein ringförmiges Aussehen verleiht. Sowohl pigmentierte als auch kokarde Nävi sind melanomgefährdende Elemente.
- Der melanozytäre junktionale Nävus ist eine Neubildung, die durch eine übermäßige Proliferation epidermaler Melanoblasten verursacht wird, die wiederum auf eine Störung der Genregulation zurückzuführen ist. Zunächst bildet sich in der Epidermis ein junktionaler Nävus. Mit der Zeit werden einige Melanozyten in die Dermis transportiert, ein anderer Teil verbleibt in der Epidermisschicht: So entsteht ein komplexer melanozytärer Nävus. [ 10 ], [ 11 ]
- Nävus mit Borderline-Aktivität ist durch vorherrschende intradermale Strukturen gekennzeichnet. In diesem Fall bezieht sich Borderline-Aktivität auf die Proliferation von Melanozyten, die fokal oder großflächig auftreten kann.
- Ein Borderline-dysplastischer Nävus ist ein pigmentiertes Muttermal mit grenzwertiger Lage, unregelmäßiger ovaler Form, unklaren Konturen und ungleichmäßiger Pigmentierung (der zentrale Bereich ist einfarbig, die Ränder andersfarbig). Ein solches Neoplasma wird oft als klinischer Marker für ein erhöhtes Melanomrisiko eingestuft. [ 12 ]
Komplikationen und Konsequenzen
Die unerwünschteste und ungünstigste Komplikation eines Borderline-Nävus ist seine Transformation in einen bösartigen Tumor – das Melanom. Eine solche Transformation geschieht nicht „aus heiterem Himmel“: Sie erfordert den Einfluss bestimmter Faktoren, die die notwendigen Voraussetzungen für die Degeneration schaffen. Beispielsweise steigt das Risiko einer bösartigen Erkrankung deutlich an, wenn der Nävus regelmäßig Sonnenbrand oder Traumata ausgesetzt ist. [ 13 ]
Um Komplikationen zu vermeiden, empfehlen Ärzte die Entfernung von Randnävi, auch wenn sie nicht stören oder sich verändern. Die Umwandlung in Melanom, Melanoblastom oder Hautkrebs ist schwer zu behandeln und führt oft zum Tod des Patienten. Menschen mit heller Haut, hellem oder rotem Haar sowie Personen mit einer großen Anzahl verschiedener Muttermale am Körper, einschließlich Randnävi, sollten besonders vorsichtig sein.
Wiederauftreten eines Borderline-Nävus
Bei etwa 80 % der Patienten kann ein Border-Nävus nach seiner Entfernung mit Laser oder destruktiven Mitteln erneut auftreten. Das Wachstum entwickelt sich an derselben oder einer anderen Stelle. Manche Patienten müssen den obsessiven Nävus mehrmals entfernen lassen.
Ärzte weisen darauf hin: Die radikalste Methode zur Entfernung ist die chirurgische Methode, bei der das Neoplasma zusammen mit dem umgebenden gesunden Gewebe entfernt wird, dessen Volumen von der Form des Nävus abhängt. Je größer das Wachstum, desto anfälliger ist es für ein Wiederauftreten. Wenn eine Person bereits Rückfälle hatte, sollte sie besonders auf die Vorbeugung von Komplikationen achten:
- verbringen Sie weniger Zeit in der Sonne, insbesondere während der aktiven Stunden (von 11:00 bis 16:00 Uhr);
- essen Sie hochwertige Lebensmittel, die reich an Vitaminen und Mineralstoffen sind;
- geben Sie schlechte Gewohnheiten auf, führen Sie einen gesunden Lebensstil;
- Versuchen Sie, hochwertige Naturkleidung zu tragen und verletzen Sie Ihre Haut nicht, auch wenn sich keine Nävi oder Muttermale darauf befinden.
Diagnose Borderline-Nävus
Die Diagnose eines Borderline-Nävus beginnt mit Anamnese, externer Untersuchung und Dermatoskopie. Die Histologie wird erst nach Entfernung des Neoplasmas durchgeführt, jedoch nicht früher. Histopathologische Veränderungen, die mit der Alterung melanozytärer Nävi verbunden sind, wie Fettdegeneration, Fibrose und neurale Veränderungen, werden im lobulären intradermalen Nävus nachgewiesen. [ 14 ] Tatsächlich ist der Prozess der Materialentnahme (Biopsie) auch ein schädigender Faktor, der eine spätere maligne Transformation des Tumors verursachen kann. [ 15 ]
Blutuntersuchungen umfassen folgende Untersuchungsmöglichkeiten:
- Blutuntersuchung auf Gerinnungsqualität;
- Blut für Tumormarker;
- Bluttest auf LDH (Laktatdehydrogenase).
Die instrumentelle Diagnostik umfasst in erster Linie die Dermatoskopie, eine Methode zur Untersuchung von Hautveränderungen, die mit bloßem Auge nicht sichtbar sind. Zusätzlich kann der Arzt eine Ultraschalluntersuchung der nächstgelegenen Lymphknoten, eine Röntgenaufnahme des Brustkorbs und eine Osteosyntigraphie verschreiben, um bösartige Prozesse im Körper auszuschließen.
Differenzialdiagnose
Eine Differentialdiagnose sollte bei anderen Formen der Hyperpigmentierung durchgeführt werden - und vor allem bei Chloasma, das wie ein Muttermal aussieht, oder bei Hämangiom. Es ist jedoch wichtiger, der Degeneration eines Borderline-Nävus zu einem malignen Melanom rechtzeitig Aufmerksamkeit zu schenken. Der Tumorprozess entwickelt sich manchmal fast unmerklich vor dem Hintergrund eines leichten dysplastischen Syndroms: Die Konturen des Flecks dehnen sich leicht aus, die Oberfläche wird holprig, die gesunde Haut in der Nähe wird rot. Da eine Degeneration häufig nach einem mechanischen Trauma der Haut auftritt, ist es wichtig, die Wucherungen, die sich an den Plantar- und Palmaroberflächen der Extremitäten, zwischen den Fingern und in der Nähe der Nagelplatten bilden, regelmäßig zu untersuchen. An solchen Stellen wird empfohlen, Muttermale zu entfernen, unabhängig von ihrer Art und Gefährlichkeit.
Wen kann ich kontaktieren?
Behandlung Borderline-Nävus
Nach der Diagnose wird der Arzt alle möglichen Behandlungsoptionen in Betracht ziehen, wobei eine konservative Methode normalerweise nicht zur Sprache kommt: Der Randnävus wird auf eine der folgenden Arten entfernt:
- Bei der Kryodestruktion handelt es sich um ein Verfahren, bei dem das Wachstum mit flüssigem Stickstoff (seltener mit Kohlensäure oder Eis) eingefroren wird. [ 16 ]
- Bei der Elektrokoagulation handelt es sich um eine Methode, bei der ein Neoplasma durch die Einwirkung von gerichtetem Strom mit hoher Temperatur zerstört wird. [ 17 ]
- Eine der beliebtesten Methoden ist die Laserentfernung, bei der das betroffene Gewebe mit einem gerichteten Laserstrahl „verdampft“ wird.
- Radiochirurgisches Verfahren – beinhaltet die Entfernung des Tumors mit Radiowellen einer bestimmten Länge unter Verwendung des Surgitron-Hardwaregeräts.
Medikamente können nur in der Genesungsphase nach der Entfernung des Randnävus empfohlen werden.
Die physiotherapeutische Behandlung umfasst folgende Maßnahmen:
- UHF-Koagulation – hierbei wird eine Elektrode mit einer Hochfrequenzstromversorgung von 27,12 MHz und 1 mA verwendet. Nach Abschluss des Verfahrens wird der Koagulationsbereich mit einer 5%igen Kaliumpermanganatlösung behandelt. [ 18 ]
- Die Laser-Thermokoagulation wird mittels kontinuierlicher und gepulster optischer Bestrahlung im Infrarotbereich mit einer maximalen Leistung von 3-5 W und einem fokussierten Strahldurchmesser von 0,25-0,5 mm bei einer emittierten Leistung von 10-15 W durchgeführt. [ 19 ], [ 20 ], [ 21 ]
Medikamente, die ein Arzt verschreiben kann
Um den Heilungsprozess nach der Entfernung eines Randnävus zu beschleunigen, kann der Arzt die Einnahme folgender Medikamente empfehlen:
- Vitaminpräparate zur Verbesserung des plastischen Stoffwechsels (Folsäure, B-Vitamine, Ascorbinsäure, Tocopherol);
- nichtsteroidale Anabolika (Riboxin, Kaliumorotat, Methyluracil);
- biogene Stimulanzien (Aloe-Extrakt, FiBS, Plasmol);
- immunmodulatorische Mittel (Timulin, Pyrogenal, Levamisol);
- unspezifische Regenerationsmittel (Sanddornöl, Apilak, Rumalon, Actovegin).
Beispiele für die Verwendung dieser Medikamente sind in der folgenden Tabelle hervorgehoben:
Methyluracil |
Erwachsenen Patienten wird einen Monat lang viermal täglich eine Tablette verschrieben. Die Behandlung kann von Kopfschmerzen, Sodbrennen und allergischen Reaktionen begleitet sein. |
Aloe-Extrakt |
Täglich 1 ml subkutan verabreichen, mehrere Wochen lang. Mögliche Nebenwirkungen: Dyspepsie, Blutdruckveränderungen, Allergie, Schwindel, Juckreiz. |
Timalin |
Die intramuskuläre Verabreichung erfolgt mit Kochsalzlösung, 5–20 mg täglich. Die Behandlungsdauer beträgt drei bis zehn Tage. Nebenwirkungen können sich auf eine lokale Reaktion im Injektionsbereich beschränken. |
Actovegin |
Nehmen Sie 4-6 Wochen lang dreimal täglich 1-2 Tabletten ein. Das Arzneimittel ist gut verträglich, Allergien und Fieber treten selten auf. |
Vitamin E |
Die Dosis des Arzneimittels wird individuell ausgewählt und darf die Tagesmenge von 1000 mg nicht überschreiten. Mögliche Nebenwirkungen sind Übelkeit, Kopfschmerzen, Müdigkeit und Allergien. |
Hausmittel
Es gibt viele Volksrezepte zur Behandlung von Muttermalen und Nävi. Ärzte lehnen die meisten davon ab – insbesondere bei Melanom-gefährlichen Neoplasien, zu denen auch Borderline-Nävi gehören. In diesem Fall ist eine radikale Entfernung mit der Hilfe eines Chirurgen ratsam.
Viele Patienten versuchen jedoch, Muttermale auf folgende Weise loszuwerden:
- Mischen Sie Leinöl und Blütenhonig zu gleichen Teilen. Reiben Sie die Mischung dreimal täglich in den Nävusbereich ein.
- Wischen Sie die Wuchse mehrmals täglich mit frischem Ananassaft ab.
- Träufeln Sie täglich einen Tropfen Zwiebelsaft oder Apfelessig auf den Nävus.
- Schmieren Sie die Mole mit Zitronensaft und Knoblauch.
- 100 g Kirschkerne zu Pulver zermahlen, 500 ml Pflanzenöl hinzufügen und einige Wochen im Kühlschrank aufbewahren. Das entstandene Öl täglich auf Nävi auftragen: etwa 20 Minuten einwirken lassen und anschließend mit Wasser abwaschen.
Sie sollten sich nicht auf Volksmethoden verlassen, wenn der Borderline-Nävus mindestens ein Anzeichen einer malignen Entartung aufweist – zum Beispiel, wenn er an Größe zunimmt, seine Form oder Farbe verändert, verschwommen ist, anschwillt usw. Es ist immer besser und sicherer, vorher einen Arzt aufzusuchen.
Chirurgische Behandlung
Die Behandlung der Wahl bei kleinen epidermalen Nävi ist die chirurgische Exzision.
Zur Behandlung epidermaler Nävi wurden chirurgische Exzision, Dermabrasion, Kryochirurgie, Elektrochirurgie und Laserchirurgie eingesetzt.[ 22 ][ 23 ][ 24 ] Oberflächliche Dermabrasion ist mit einer hohen Rezidivrate verbunden und tiefe Dermabrasion kann zu verdickten Narben führen. Die Kryochirurgie ist mit ähnlichen Einschränkungen verbunden und birgt Risiken wie langsame Heilung, Infektionen, Schwellungen und meist anormale Hautfärbung. Ärzte behandeln epidermale Nävi seit Jahrzehnten mit dem Laser. Jüngste Fortschritte in der Lasertechnologie haben solche Verfahren einfacher, präziser und sicherer gemacht. Es wurden mehrere zuverlässige und wirksame Behandlungen für epidermale Nävi entwickelt, bei denen CO2-, langgepulste Nd:YAG- und 585 nm-gepulste Farbstofflaser zum Einsatz kommen. Allerdings kann es Monate bis Jahre nach der Entfernung epidermaler Nävi, egal mit welcher Methode, zu einem Rezidiv kommen. [ 25 ], [ 26 ], [ 27 ], [ 28 ]
Die Operation ist eine alte und sehr effektive Methode, um verschiedene Arten von Muttermalen und Warzen, einschließlich Randnävus, zu entfernen. Die Vorbereitung auf den Eingriff ist einfach und kurz. Die Haut wird mit einem speziellen Antiseptikum behandelt und lokal betäubt. Sobald die Narkose wirkt, entfernt der Chirurg den Nävus mit einem Skalpell und erfasst dabei ein wenig gesundes umgebendes Gewebe – für eine vollständige und vollständige Entfernung des Tumors.
Die chirurgische Behandlung hat ihre Vorteile:
- ein Wiederauftreten eines Borderline-Nävus ist ausgeschlossen;
- das Neoplasma kann zur Histologie geschickt werden;
- Der Eingriff wird ambulant durchgeführt, ein Krankenhausaufenthalt ist nicht erforderlich.
Die Operation ist nicht ohne Nachteile, zum Beispiel:
- Die Heilung der Naht dauert etwas länger als bei anderen Entfernungsmethoden – etwa einen Monat;
- Bei mangelnder Pflege besteht die Gefahr einer Eiterung;
- Es kann zu einer unästhetischen Narbenbildung kommen.
Bei großen Nävi bestehen Ärzte jedoch auf einem chirurgischen Eingriff. Dies ist der zuverlässigste Weg, das Problem dauerhaft zu beseitigen und einer bösartigen Neubildung und einem Rückfall vorzubeugen.
Verhütung
Es ist fast unmöglich, die Bildung eines Randnävus zu verhindern. Patienten, die zum Auftreten von Muttermalen neigen, sollten jedoch wachsam sein und ihren Körper sorgfältig auf Veränderungen und bösartige Transformationen pigmentierter Neoplasien untersuchen.
Zur Vorbeugung müssen folgende Empfehlungen beachtet werden:
- Vermeiden Sie eine Schädigung der Haut und insbesondere von Nävi.
- vermeiden Sie längere Sonneneinstrahlung, gehen Sie nicht ins Solarium und vermeiden Sie Sonnenbrand;
- Tragen Sie beim Arbeiten mit Chemikalien und giftigen Substanzen Schutzhandschuhe.
- Härten Sie sich ab, stärken Sie Ihr Immunsystem, ernähren Sie sich gesund und nährstoffreich.
Wenn der Randnävus aus irgendeinem Grund beschädigt ist, sollten Sie einen Dermatologen oder Onkologen aufsuchen. Er wird das Wachstum untersuchen und entscheiden, ob es entfernt werden muss.
Prognose
Ärzte raten, nicht zu vergessen, dass ein Borderline-Nävus unabhängig vom Alter zu einer bösartigen Neubildung ausarten kann. Daher sollten Sie stets aufmerksam sein und Muttermale und Flecken mindestens 1-2 Mal im Jahr von einem Dermatologen oder Onkologen untersuchen lassen. Bei verdächtigen Symptomen ist es besser, das Wachstum zu entfernen, ohne auf eine weitere ungünstige Entwicklung des Prozesses zu warten.
Ein Borderline-Nävus ist eine Melanom-gefährliche Pathologie. Dies bedeutet jedoch nicht, dass die Transformation zwangsläufig stattfinden wird: Die meisten Patienten leben mit solchen Formationen und ahnen manchmal nicht einmal ihre potenzielle Gefahr. Daher besteht kein Grund zur Panik. Die Hauptsache ist, die Haut regelmäßig zu untersuchen, auf alle vorhandenen Nävi zu achten und etwaige Veränderungen ihrerseits zu dokumentieren.

