Facharzt des Artikels
Neue Veröffentlichungen
HPV Typ 18: Struktur, Pathogenese, Prognose
Last reviewed: 03.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Das Auftreten von Warzen und Papillomen am Körper ist mit dem Eindringen des papillomatösen Virus verbunden. Nicht jeder weiß jedoch, dass relativ harmlose Neubildungen auf der Haut nicht die einzige Manifestation dieses alles andere als ungefährlichen Virus sind. Schließlich vereint der Name Humanes Papillomavirus (HPV) eine Vielzahl von Infektionstypen, die verschiedene Krankheiten, darunter auch Krebs, mit ihren charakteristischen Symptomen verursachen. Die HPV-Typen 18 und 16 gelten als besonders gefährlich. Und wir können unseren Lesern nur wünschen, sie nie näher kennenzulernen.
Struktur HPV Typ 18
Als es Wissenschaftlern nach langer Suche nach der Wahrheit endlich gelang, eine Lebensform wie Viren zu identifizieren, waren sie nicht überrascht, dass diese Mikropartikel so lange unbemerkt blieben. Ihre geringe Größe (bis zu 500 nm) ermöglichte es ihnen, verschiedene Filter zu passieren. Und selbst die Aussaat in einer günstigen Umgebung brachte keine Ergebnisse, da sich Viren außerhalb einer lebenden Zelle nicht vermehren können.
Viren sind eine nicht-zelluläre Form lebender Materie. Es ist jedoch sehr schwierig zu beurteilen, wie lebendig diese Materie ist. Viren sind mikroskopisch klein und können in lebende Zellen eindringen. Sie sind daher nur im menschlichen Körper oder anderen lebenden Organismen, einschließlich Bakterien, aktiv (Bakterien haben ihre eigenen Viren, die Krankheiten und den Tod von Mikroorganismen verursachen. Sie werden Bakteriophagen genannt und für medizinische Zwecke eingesetzt). In unserer Umwelt sind Viren inaktiv und zeigen keine Lebenszeichen.
Das Papillomavirus befällt hauptsächlich Säugetiere, die für die Übertragung und das Überleben von Viruspartikeln, sogenannten Virionen, besser geeignet sind als andere Lebewesen. Die Haut und insbesondere die empfindliche Schleimhaut eines Menschen erweisen sich als leicht durchlässig für HPV-Virionen, weshalb der Anteil der Virusträger unter Menschen hoch ist. Dies betrifft Menschen unterschiedlichen Alters, da sich selbst ein Neugeborenes beim Durchgang durch den Genitaltrakt der Mutter mit Papillomaviren infizieren kann, wenn sich auf der Schleimhaut der Gebärmutter oder Vagina spitze Kondylome befinden.
HPV 18 ist einer von 18 Papillomavirentypen mit hohem Krebsrisiko. Seine Virionen sind rund und sehr klein (maximal 30 Nanometer). Ihre Größe ähnelt der von großen Proteinmolekülen.
Normalerweise enthalten lebende Zellen, einschließlich Bakterienzellen, zwei Arten von Nukleinsäuren (DNA und RNA), die genetische Informationen über Erbanlagen enthalten. Viren enthalten nur eine Art von Nukleinsäure. Papillomaviren gehören zur Klasse der DNA-haltigen Viren.
Das HPV-Genom wird als ringförmiges DNA-Molekül dargestellt, das aus zwei Ketten besteht und von einer Proteinhülle (Kapsid) umgeben ist. Dies ist das einfachste Partikel, das keinen eigenen Energieaustausch besitzt und nicht zur Proteinsynthese fähig ist. Es kann lediglich in den Körper eines Lebewesens eindringen, indem es versehentlich auf die Haut gelangt und sich an die Wirtszelle anheftet, sich von deren Energie ernährt und diese allmählich zerstört.
Das Genom des humanen Papillomavirus kodiert zwei Arten von Proteinen:
- früh (sie zeichnen sich durch regulatorische und reproduktive Funktionen aus; bei HPV 18 haben dieselben Proteine eine krebserregende Wirkung und provozieren eine maligne Entartung der Wirtszellen),
- spät (das sind die Proteine, die die Virionenmembran bilden).
Der menschliche Körper ist ein komplexes Gebilde, das Schutz vor verschiedenen pathologischen Prozessen bietet. So werden Wachstum und Vermehrung von Zellen durch bestimmte Gene gesteuert. Die frühen Proteine E6 und E7 des HPV-18-Virions zerstören Gene, die die Entwicklung des Tumorprozesses im lebenden Organismus verhindern.
Virionen dringen nicht tief ein. Sie parasitieren in den inneren Schichten der Haut und Schleimhäute und befallen junge und reife Keratinozyten der Epidermis. Solange das Viruspartikel nicht in die Zelle eindringt, kann es sich nicht vermehren; sein Verhalten ist identisch mit dem, das beobachtet wird, während sich das Virion außerhalb des lebenden Organismus befindet. Dringt es jedoch in eine lebende Zelle ein, die für das Virion zur Nahrungs- und Energiequelle wird, wirft es seine Proteinhülle ab und integriert sich in das Zellgenom, wobei es dessen Eigenschaften verändert. Das heißt, die im Virion-NC kodierte Information wird zur zelleigenen genetischen Information. Und diese Information hat bei hoch onkogenen HPV-Typen destruktiven Charakter und stimuliert eine ständige Zellteilung, die das Immunsystem nicht mehr kontrollieren kann.
In einer virusinfizierten Zelle werden neue DNA und Kapside synthetisiert und zu neuen, vollständig ausgebildeten Virionen mit denselben Eigenschaften kombiniert. Die neuen Virionen fangen andere Zellen ein und verändern deren genetische Information wie ihre Vorgänger.
Lebenszyklus HPV Typ 18
Der Lebenszyklus des Papillomavirus ist an die Entwicklungsstadien der Hauptzellen der Epidermis – der Keratinozyten – gebunden. Während der aktiven Teilung dringt das Virion am leichtesten in eine junge Zelle ein. Solche Zellen befinden sich in der Nähe der Basalmembran unterhalb der Epidermis (unter ihren oberen Schichten). Mit zunehmender Reifung steigen jedoch junge, mit dem Virus infizierte Keratinozyten höher, wo neue Virionen gebildet werden.
Die Inkubationszeit von HPV 18, dem Erreger von Anogenitalwarzen, kann 1 bis 4 Monate oder länger dauern. Das bedeutet, dass eine infizierte Person mehrere Wochen oder Monate lang nichts von ihrer Virusinfektion weiß, bevor die ersten Krankheitssymptome auftreten. Doch selbst das Auftreten von Warzen ist kein Anzeichen für Krebs. Es dauert noch mehrere Jahre, bis sich ein gutartiger, durch das Virus verursachter Tumor in einen bösartigen verwandelt.
Es ist sehr schwer vorherzusagen, wann dies geschehen wird, da alles vom menschlichen Immunsystem und seiner Fähigkeit abhängt, das Zellwachstum zu unterdrücken. Bei manchen Patienten kann die Malignität der Zellen bereits 5 Jahre nach der Infektion festgestellt werden, bei anderen dauert es 25 bis 30 Jahre, und bei wieder anderen ist der Körper in dieser Zeit in der Lage, mit dem Virus fertig zu werden und es zu entfernen, wie dies bei Viren mit niedriger Onkogenität der Fall ist (normalerweise sterben fast alle dieser Virionen innerhalb eines Jahres auf natürliche Weise ab).
Pathogenese
Heute sind über hundert Arten von Papillomavirus-Infektionen bekannt. Etwa 80 davon verursachen verschiedene Krankheiten beim Menschen. Da jedoch nicht alle gleich gefährlich sind, unterscheidet man in der Virologie zwischen hoch- und niedrig-onkogenen HPV-Typen. Vor dem Auftreten von HPV Typ 16 war alles mehr oder weniger friedlich, da die Viren von Typ 1 bis 15 ausschließlich Warzen am Körper verursachten. Zwar sind auch die Typen 6, 11 und 13 für das Auftreten von Genitalwarzen auf der Schleimhaut der inneren Geschlechtsorgane bei Frauen verantwortlich, stellen jedoch keine besondere Gefahr dar.
Ab HPV Typ 16 treten jedoch problematische Viren mit einem hohen Risiko für die Entwicklung onkologischer Erkrankungen auf. Alle nachfolgenden Viren stellen eine onkologische Bedrohung dar. Neben Typ 16 gelten 18, 31, 33, 39, 45 und einige andere als hoch onkogen (insgesamt 18 Typen).
Wie wir sehen, enthält diese Liste auch das humane Papillomavirus Typ 18, das uns interessiert. Darüber hinaus ist es das hochonkogene Risiko HPV 18, das neben HPV 16 am häufigsten in gynäkologischen Akten als Erreger von Gebärmutterhalskrebs auftaucht.
HPV 18 und Krebs
Es gibt etwa 40 Arten von Papillomavirus-Infektionen, die die Urogenitalorgane befallen und das Auftreten von spitzen und flachen Kondylomen auf der Schleimhaut verursachen. Je nach Art des Erregers können solche Neoplasien jedoch ein einfacher kosmetischer Defekt oder ein Krebstumor sein.
Spitzwarzen sind konvexe Wucherungen in Form von Papillen auf der Haut, deren Farbe sich kaum von der Haut unterscheidet oder etwas heller sein kann. Bei einer Virusinfektion können sowohl einzelne als auch multiple, aus mehreren eng beieinander liegenden Wucherungen bestehende Kondylome auf den Schleimhäuten sichtbar werden. Solche Neubildungen finden sich im Analbereich und im Perineum sowie auf der Schleimhaut der inneren Geschlechtsorgane bei Frauen.
Diese Wucherungen sind hoch ansteckend. Bei solchen „Papillen“ liegt das Risiko einer Virusübertragung bei nahezu hundert Prozent. Wie wird HPV übertragen? Das humane Papillomavirus gilt als eine der häufigsten urogenitalen Infektionen. Die Ansteckung erfolgt meist beim Geschlechtsverkehr, eine Kontaktübertragung ist aber auch durch Berühren der betroffenen Stelle möglich.
Das Vorhandensein von spitzen Kondylomen bedeutet nicht, dass eine Person Krebs bekommen kann. Dies sind Neoplasien mittlerer Onkogenität, die nicht oft zu Onkologie führen. Das Auftreten von flachen Kondylomen, die bündig mit der umgebenden Oberfläche der Schleimhaut abschließen, stellt jedoch bereits ein reales Risiko einer tödlichen Erkrankung dar.
Flache Kondylome sind ein selteneres Phänomen und treten vor allem bei Frauen in der Vagina und im Gebärmutterhals auf. Ärzte führen das Auftreten solcher Neoplasien auf hoch onkogene Virustypen zurück, darunter HPV 18.
Das Auftreten von Kondylomen an den Genitalien von Frauen und Männern ist noch kein Hinweis auf Krebs. Selbst eine Prädisposition für Krebserkrankungen wird im Labor festgestellt, wenn der Virustyp bestimmt wird. Beispielsweise bereitet der Nachweis von HPV Typ 6, 43 oder 11 dem Arzt keine besonderen Sorgen um den Gesundheitszustand des Patienten, obwohl er vorsichtshalber empfehlen wird, die Wucherungen auf der Schleimhaut zu entfernen. Anders verhält es sich, wenn die Analyse HPV Typ 18 zeigt.
Was ist an HPV 18 so gefährlich? Wir haben bereits erwähnt, dass dieser Typ des humanen Papillomavirus als hochgradig onkogen eingestuft wird. Darüber hinaus handelt es sich um eine relativ häufige Infektion, die sich lange Zeit im Körper verstecken kann, gesunde Zellen zerstört, ihre genetische Information verändert und sie zu unkontrollierter Vermehrung treibt.
Verschiedenen Daten zufolge sind 70 bis 90 % der Weltbevölkerung Träger verschiedener Arten von Papillomavirus-Infektionen. Unter den Frauen mit diagnostiziertem Gebärmutterkrebs waren zwei Drittel Träger der Virentypen 18 und 16, was darauf hindeutet, dass diese HPV-Typen am gefährlichsten sind.
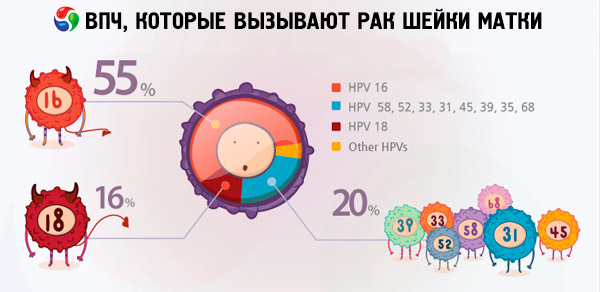
Es sind die HPV-Typen 18 und 16, die häufig die Entwicklung von Krebstumoren vor dem Hintergrund von Krankheiten verursachen, die bei Menschen ohne das Virus keine solchen Komplikationen verursachen. Beispielsweise kann sich eine Erosion oder Dysplasie des Gebärmutterhalses gerade aufgrund der HPV-Typen 16 und 18 unerwartet zu Gebärmutterhalskrebs entwickeln. Frauen, bei denen keine hochonkogenen Papillomaviren diagnostiziert wurden, können viele Jahre lang ohne besonderes Lebensrisiko mit diesen Erkrankungen leben.
Aber was sind das für Parasiten, die nicht nur auf Kosten des Menschen leben, sondern ihn auch nach und nach töten? Versuchen wir, das Papillomavirus aus biologischer Sicht zu betrachten.
 [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
Komplikationen und Konsequenzen
Das humane Papillomavirus ist eine der häufigsten urogenitalen Infektionen. Solange die Krankheit jedoch keine äußeren Symptome zeigt, ist es ohne spezielle Untersuchungen unmöglich, sie zu erkennen. Man kann nicht sagen, dass dies schlecht ist, denn solange keine Manifestationen vorliegen, ist es zu früh, um Rückschlüsse auf die möglichen Folgen zu ziehen. Es besteht die Möglichkeit, dass sich die Krankheit überhaupt nicht manifestiert, was bedeutet, dass ihre Behandlung sinnlos ist, da selbst Papillome, die am Körper und an den Schleimhäuten auftreten, nach einiger Zeit spurlos verschwinden können.
Lesen Sie auch:
Diagnose
Wenn bereits Symptome aufgetreten sind und der Patient deswegen oder im Zusammenhang mit einem anderen Problem einen Arzt konsultiert, wird ein Gynäkologe oder Urologe bei einer körperlichen Untersuchung unbedingt auf das Auftreten von Wucherungen an ungewöhnlichen Stellen wie den Genitalien und dem Anus achten. Treten solche Neubildungen im Mund (Kehlkopf und Stimmbänder) auf, kann ihr Auftreten auch einen Therapeuten oder HNO-Arzt interessieren.
Bei der Untersuchung von Frauen kann der Verdacht auf das Papillomavirus fallen, wenn eine Zervixerosion (insbesondere wenn sie lange Zeit nicht behandelt wurde), hyperplastische Prozesse am Eingang des Gebärmutterhalskanals und aktiv wachsende zystische Formationen festgestellt werden. Bei Männern achtet ein Urologe oder Androloge auf das Auftreten von Flecken und Plaques im Bereich des Kopfes und des Körpers des Penis des Patienten.
Eine körperliche Untersuchung des betroffenen Bereichs lässt (mit ausreichender Genauigkeit) eine Papillomavirus-Infektion vermuten. Gleichzeitig kann der Arzt jedoch nicht mit dem Auge feststellen, welcher Virusstamm das Auftreten bestimmter äußerer Symptome verursacht hat. Normalerweise treten bei HPV Typ 18 oder 16 flache Kondylome auf der Schleimhaut auf, aber in den meisten Fällen werden bei einem Patienten mehrere Virusstämme gleichzeitig nachgewiesen, was bedeutet, dass auch spitze Kondylome (einzeln oder multipel) und anogenitale Warzen auf der Schleimhaut auftreten können.
Unter solchen Bedingungen ist es sehr schwierig festzustellen, welche Virustypen ein bestimmter Patient hat. Dies ist jedoch notwendig, da neben sicheren, niedrig onkogenen Stämmen auch Typen mit mittlerer oder hoher Onkogenität nachgewiesen werden können, die aus einem harmlosen Neoplasma einen Krebstumor machen können.
Die HPV-Diagnostik beschränkt sich nicht nur auf die äußere Untersuchung. Um das Virus im Körper zu erkennen und seinen Typ zu bestimmen, wird Folgendes praktiziert:
- Untersuchung des Gewebes der Schleimhaut der inneren Geschlechtsorgane mit einem speziellen Mikroskop (Kolposkopie). Mit dieser Methode können Sie die Läsionen sorgfältig untersuchen und nicht nur spitze Kondylome (normalerweise mit bloßem Auge sichtbar), sondern auch flache Kondylome identifizieren. Mithilfe der Kolposkopie können Ärzte Gewebe mit dysplastischen Prozessen und deren Reaktion auf spezielle Reagenzien (Schiller-Test) sorgfältig untersuchen: Lugolsche Lösung oder Essig (3%ige wässrige Lösung). Bei bösartigen Zellen nimmt der betroffene Bereich eine weißliche Färbung an.
- Abstrichmikroskopie (zytologische Untersuchung von Biomaterial von der Oberfläche der Vaginalschleimhaut, des Gebärmutterhalskanals oder der Harnröhre). Die Zytologie spielt bei einer Papillomavirusinfektion keine entscheidende Rolle bei der Diagnose der Krankheit. Sie ermöglicht jedoch die Identifizierung veränderter Zellen (Koilozyten und Dyskeratozyten) und die Beurteilung des Entwicklungsstandes des malignen Prozesses anhand ihrer Anzahl.
- Die histologische Untersuchung ist ebenfalls eine Gewebemikroskopie, allerdings besteht das Biomaterial nicht mehr aus Schleim, sondern aus einem kleinen Stück der betroffenen Epidermis und tieferen Gewebes, das während einer gynäkologischen oder urologischen Untersuchung (Biopsie) entnommen wurde. Eine solche Analyse wird durchgeführt, wenn die Zytologie ein fragwürdiges oder positives Ergebnis zeigt. Dies ist die zuverlässigste Methode zur Erkennung onkologischer Erkrankungen.
- Bluttest auf Antikörper. Dieser Test ist auch dann aussagekräftig, wenn noch keine äußeren Anzeichen einer Virusinfektion vorliegen, das Virus aber bereits in den menschlichen Körper eingedrungen ist und hämatogen (durch das Blut) zirkulieren kann. Der Test ermöglicht die Identifizierung des humanen Papillomavirus, kann jedoch den Infektionsgrad (quantitative Indikatoren für Virionen) und den Virustyp nicht direkt mit 100%iger Genauigkeit bestimmen.
- PAP-Test. Dieser Test ist nicht nur für Frauen mit Verdacht auf Gebärmutterhalskrebs relevant, sondern auch zum Nachweis von HPV 18 bei Männern. Wie Dysplasieherde werden Neoplasien am Penis mit einer 3%igen Essigsäurelösung benetzt. Ein positiver Test auf HPV 18 zeigt das korrekte Gefäßnetz im Anwendungsbereich des Reagenzes.
- HPV-Digene-Test oder Hybrid-Capture-Methode. Eine innovative Technik, die es ermöglicht, hoch onkogene Stämme des Papillomavirus von niedrig onkogenen zu unterscheiden. Es werden zwei Tests durchgeführt. Einer (395) identifiziert niedrig onkogene HPV-Typen, der andere (394) identifiziert hoch onkogene HPV-Typen, einschließlich HPV 18 und 16.
Normalerweise wird diese Untersuchung in Kombination mit einer zytologischen Analyse des Abstrichs durchgeführt.
- Die PCR-Analyse (Polymerase-Kettenreaktion, PCR-Test) ist keine neue, vielfach bewährte Methode zum Nachweis hoch onkogener Typen des humanen Papillomavirus (HPV 18, 16, 31, 33, 56 usw.). Sie ermöglicht die Erkennung gefährlicher Erkrankungen bereits im Frühstadium. Als Biomaterial dient ein Schleimhautabstrich, seltener Blut oder Urin.
Der PCR-Test ist heute die gängigste und genaueste Analysemethode, mit der sich die DNA des Virus isolieren lässt. Er bestimmt nicht nur Art und Art des Virus, sondern auch seine Menge.
Beim Aufbau des PCR-Tests unterscheidet man:
- PCR HPV 16 und 18 qualitativ (Bestimmung hochonkogener Virusstämme)
- HPV-PCR mit Genotypisierung (Bestimmung des Virusgenotyps, der für eine wirksame Behandlung unter Berücksichtigung der Resistenz des identifizierten Stammes gegen Medikamente erforderlich ist),
- HPV 18 quantitative PCR (Bestimmung des Infektionsgrades bzw. der Virionenanzahl) und einige weitere, auch kombinierte Untersuchungsmöglichkeiten.
Qualitative Untersuchungen ermöglichen die Feststellung, ob ein bestimmter Virusstamm im Körper vorhanden ist. Die Ergebnisse für HPV 18 oder einen anderen Virustyp werden mit den Wörtern „positiv“ oder „negativ“ entschlüsselt. Beispielsweise gilt HPV 16 18 positiv (+), wenn DNA-Fragmente des Virus im Biomaterial nachgewiesen wurden, oder HPV 16 18 negativ (-), wenn keine Fragmente nachgewiesen wurden.
Um herauszufinden, wie ernst die Situation bei der Identifizierung hochonkogener Virusstämme ist, ist eine zusätzliche quantitative Analyse erforderlich. Dabei hängt alles von der Immunität der Person (sowohl allgemein als auch lokal) ab. Je schwächer das Immunsystem, desto mehr Virionen werden im Biomaterial nachgewiesen.
Der Analysator ermöglicht während des PCR-Tests den Nachweis von mehr als 0,3 Kopien HPV-DNA pro ml, was als Norm für HPV 18 gilt, da eine geringere Anzahl von Kopien keine klinische Bedeutung mehr hat und keine ernsthafte Pathologie verursachen kann.
Der Nachweis einer minimalen Menge an Papillomavirus-DNA allein weist auf eine gute Immunität hin. Es ist aber auch möglich, dass die Infektion erst kürzlich aufgetreten ist (in diesem Fall wird das PCR-Ergebnis als zweifelhaft eingestuft), sodass sich nach einiger Zeit auf Empfehlung eines Arztes ein erneuter Test lohnt.
Bei Gebärmutterhalskrebs sind die in Forschungsergebnissen am häufigsten auftretenden Papillomavirus-Infektionstypen 16 und 18. Worin besteht der Unterschied zwischen HPV 16 und HPV 18, da beide Virustypen als hochgradig onkogen gelten und für die Entstehung von Gebärmutterhalskrebs verantwortlich gemacht werden? Es muss betont werden, dass der Grad der Onkogenität dieser Virusstämme unterschiedlich ist. Laut einigen Internetquellen gilt HPV 16 als der gefährlichste Virus und ist für 50 % der Krebserkrankungen verantwortlich, während HPV 18 nur in 10 % der Fälle für diese gefährliche Krankheit verantwortlich ist.
Ausländische Wissenschaftler kamen jedoch nach einer Reihe von Studien zu dem Schluss, dass HPV-18 in den meisten Fällen für die Entwicklung invasiver Adenokarzinome verantwortlich ist (und genau diese Art von Gebärmutterhalskrebs erkennen Ärzte bei den meisten Patienten). In den Fällen, in denen beide Virusstämme nachgewiesen werden, trägt Typ 18 zum schnellen Fortschreiten der Erkrankung bei. Bei nicht-invasiven Drüsenkrebsarten, die nicht nur die Fortpflanzungsorgane, sondern auch andere Organe befallen, spielt HPV-16 die Hauptrolle.
Das Auftreten früher dysplastischer Prozesse in der Gebärmutter wurde in Studien teilweise bereits vor der Einführung des HPV 16-Genoms in die Zelle beobachtet. Dies deutet darauf hin, dass die Integration dieses Virustyps in die Zellen eines lebenden Organismus keine notwendige Voraussetzung für die Entstehung der Krankheit ist. Der pathologische Prozess beginnt bereits vor dem Auftreten der ersten Anzeichen.
Die Entwicklung einer schweren zervikalen Dysplasie dritten Grades, die sich oft zu einem invasiven Adenokarzinom entwickelt, implizierte jedoch in den meisten Fällen die Integration von HPV 18 und anderen Papillomavirus-Infektionen, die pathologische Prozesse in der Gebärmutter verursachen (hoch onkogene HPV 31, 33, 52b, 58 und niedrig onkogene HPV 6 und 11), in die Zelle. Dies ist notwendig, um der Zelle ihre genetische Information zu übertragen, die anschließend ihre Eigenschaften verändert und sie in einen Krebstumor verwandelt.
Aber selbst die Einführung eines hoch onkogenen Virus in eine Zelle verursacht nicht immer Krebs. Nur bei 1 von 100 Frauen mit Dysplasie wird anschließend Gebärmutterhalskrebs diagnostiziert. Alles hängt von der Dauer der Anwesenheit des Virus im Körper und seiner Fähigkeit ab, die karzinogenen Gene E6 und E7 zu exprimieren (ihre Einführung in das Genom der Wirtszelle und die Übertragung von Informationen, die Mutationen verursachen), die Aktivierung der Mechanismen der Umwandlung des weiblichen Sexualhormons Estradiol in 16α OH-Steron, das Vorhandensein oder Fehlen multipler Mutationsschäden an den Chromosomen einer lebenden Zelle. So entwickeln sich onkologische Erkrankungen vor dem Hintergrund einer Papillomavirus-Infektion nur bei gleichzeitigem Zusammenspiel mehrerer Faktoren, die einen fruchtbaren Boden für die Einleitung des Prozesses der malignen Entartung von Zellen schaffen.
Prävention HPV Typ 18
Eine Infektion mit dem Palillomavirus ist ein Problem, das viele Menschen betrifft. Dies wird durch entsprechende Internetressourcen untermauert, in denen Menschen, bei denen hochgradig onkogene Virustypen diagnostiziert wurden, ihre Probleme teilen und um Rat fragen, was als Nächstes zu tun ist und wie man diesen kleinen Parasiten bekämpft, der eine schreckliche Krankheit verursachen kann.
Menschen, die Träger des Virus in ihrer Familie oder im engen Freundeskreis haben, sind nicht weniger besorgt. Ihre Posts vermitteln Sorge um das Leben ihrer Lieben, gleichzeitig aber auch um deren Gesundheit, da sie wissen, dass das Virus hochgradig ansteckend ist. Und obwohl der Hauptübertragungsweg des Virus als sexuell gilt (insbesondere bei äußeren Manifestationen), was bedeutet, dass die Gefahr hauptsächlich für Sexualpartner besteht, ist den Menschen bewusst, dass HPV-Virionen auch im Blut oder anderen Körperflüssigkeiten und Sekreten des Patienten vorkommen können. Das macht vielen Angst und zwingt sie, den Kontakt mit dem Virusträger einzuschränken.
Tatsächlich ist das Risiko einer Infektionsübertragung durch Kontakt minimal. Es gibt keine genauen Beweise dafür, dass der Kontakt-Haushaltsweg in diesem Fall relevant ist, daher berücksichtigen Ärzte ihn überhaupt nicht. Beim Küssen kann das Virus nur übertragen werden, wenn einer der Partner Papillomavirus-Neoplasien im Rachen hat, aber selbst dort endet es meist durch Oralverkehr. Das heißt, alles läuft wieder auf sexuellen Kontakt hinaus: oral, vaginal und rektal, wodurch sich das Virus im Rektum festsetzen kann.
Auch hier ist das Vorhandensein des Virus im Körper kein Indikator dafür, dass eine Person später Patientin einer onkologischen Klinik wird. Es sei daran erinnert, dass unter Frauen mit HPV 16 oder 18 nur 1 % an Gebärmutterhalskrebs erkranken. Sie sollten sich daher nicht zu sehr über eine Ansteckung mit dem Virus aufregen und Ihrem Leben frühzeitig ein Ende setzen. Depressionen und unnötige Sorgen können die Situation nur verschlimmern.
Viel sinnvoller ist es, regelmäßig einen Gynäkologen oder Dermatovenerologen aufzusuchen, sich der von ihnen verordneten Behandlung zu unterziehen und künftig bei der Wahl des Sexualpartners wählerischer vorzugehen.
Welche vorbeugenden Maßnahmen können denjenigen empfohlen werden, bei denen keine Papillomavirus-Infektion diagnostiziert wurde, damit diese in Zukunft nicht erkannt wird:
- Einmal jährlich, besser noch alle sechs Monate, ist eine Untersuchung beim Gynäkologen (Frauen) oder Urologen/Andrologen (Männer) notwendig, auch wenn keine Krankheitssymptome vorliegen. Eine solche Untersuchung ist besonders wichtig für diejenigen, in deren Familie Krebsfälle aufgetreten sind, was auf eine entsprechende Prädisposition hindeutet.
- Wir empfehlen, bei der Wahl des Sexualpartners vorsichtiger zu sein. Wählen Sie einen, aber zuverlässigen Partner, der nicht abweicht, statt viele unseriöse. Es ist zu bedenken, dass ein Mensch seine Krankheit möglicherweise nicht einmal ahnt, aber als Virusträger bereits eine Gefahrenquelle darstellt. Beispielsweise können Frauen den Zustand der Schleimhaut der inneren Geschlechtsorgane nicht visualisieren, sodass selbst das Auftreten innerer Warzen lange Zeit unbemerkt bleiben kann. Und ein Mann sollte sich auch ohne äußere Manifestationen darüber im Klaren sein, dass er für einen Partner mit geschwächter Immunität immer noch ein Risikofaktor für eine Infektion darstellt, da bereits ein Virion in der Lage ist, eine große Anzahl von Klonen zu reproduzieren.
- Wenn einer der Sexualpartner HPV 18 oder 16 hat, sollte er während der Verschlimmerung der Infektion den Geschlechtsverkehr einschränken, bis die Krankheitssymptome verschwunden sind. Es wird empfohlen, in Zukunft ein zuverlässiges Mittel zum Schutz vor verschiedenen Infektionen wie ein Kondom zu verwenden. Es bleibt die Frage, ob ein Kondom die Ausbreitung der Infektion vollständig verzögern kann, aber das Infektionsrisiko ist deutlich geringer, was ebenfalls wichtig ist.
- Auch die Intimhygiene vor und nach dem Geschlechtsverkehr gilt als vorbeugende Maßnahme gegen Infektionen. Und das gilt nicht nur für Viren, sondern auch für nicht weniger gefährliche Infektionen, die sexuell übertragbare Krankheiten verursachen.
- Eine starke Immunität ist die wichtigste Voraussetzung für die Gesundheit des Körpers, denn unser Immunsystem kann uns, wenn es richtig funktioniert, vor verschiedenen Unglücken schützen. Und selbst wenn es hoch onkogenen Papillomavirustypen gelingt, tief in das Körpergewebe einzudringen, lässt das Immunsystem ihre Vermehrung und die Auslösung pathologischer Prozesse nicht zu. Jede Infektion kann im Körper nur vor dem Hintergrund einer verminderten Immunität aktiv sein. Das bedeutet, dass wir uns in erster Linie um die Gesundheit des Immunsystems kümmern müssen.
Die richtige Ernährung, ein gesunder und aktiver Lebensstil, das Aufgeben von schlechten Gewohnheiten, Abhärtungsverfahren und die rechtzeitige Behandlung jeglicher Krankheiten, um deren Chronizität zu verhindern, die das Immunsystem stark beeinträchtigt – dies ist der Schlüssel zu einer starken Immunität und zur Vorbeugung von Viruserkrankungen jeglicher Ätiologie.
- Da Stress als starker Faktor gilt, der die Abwehrkräfte des Körpers schwächt, muss man lernen, auf Stresssituationen richtig zu reagieren. Wenn ein Mensch seine Gefühle und Emotionen nicht alleine bewältigen kann, ist es nie eine Schande, Hilfe von einem Spezialisten zu suchen – einem Psychologen, der im Ausland schon lange praktiziert wird, in unserer Heimat aber noch nicht in Mode gekommen ist.
- Impfungen sind eine der zuverlässigsten Methoden zur Vorbeugung vieler Infektionen. Heutzutage gibt es viele Impfstoffe gegen verschiedene Krankheiten, und eine Papillomavirus-Infektion bildet da keine Ausnahme. Wirkte der Impfstoff früher hauptsächlich gegen die HPV-Typen 6 und 11, gibt es heute bereits mehrere Impfstoffe, die eine Infektion mit den hoch onkogenen HPV-Typen 16 und 18 verhindern können.
Lassen Sie uns ausführlicher über die Impfung sprechen, die nicht als therapeutische Maßnahme, sondern als vorbeugende Maßnahme gegen Virusinfektionen verstanden werden sollte. Im Ausland ist diese Praxis bereits weit verbreitet. In Finnland beispielsweise ist die HPV-Impfung für alle Mädchen ab dem 10. Lebensjahr obligatorisch.
In unserem Land ist die Impfung freiwillig. Ärzte können nur eine solche vorbeugende Maßnahme anbieten, und die Person entscheidet selbst, ob sie sich den Impfstoff leisten kann. Die Kosten betragen ab 750 Griwna.
Heute bieten Ärzte unseren Landsleuten hauptsächlich zwei Arten von Impfstoffen an, die eine Infektion mit den wichtigsten Papillomavirentypen verhindern können, die das Auftreten von Neoplasien auf der Schleimhaut der Genitalien verursachen (6, 11, 16 und 18). Dies sind die Impfstoffe "Gardasil" und sein günstigeres Analogon "Cervarix".
Die Vorsorgeimpfung umfasst drei Injektionen. Der Abstand zwischen der ersten und zweiten Impfung beträgt einen Monat. Die dritte Injektion erfolgt sechs Monate nach der ersten. Der Eingriff dauert etwa eine Stunde. Während dieser Zeit verabreichen die Ärzte die Injektion und beobachten die Reaktion des Patienten. Die Impfung von Kindern unter 18 Jahren erfolgt ausschließlich im Beisein der Eltern. Nach der vollständigen Impfung bleibt der Patient unabhängig vom Alter 3–6 Jahre lang geschützt.
Impfstoffhersteller empfehlen, mit der Impfung im Alter von 9–10 Jahren zu beginnen, wie in der Gebrauchsanweisung angegeben. Ärzte gehen jedoch davon aus, dass diese Maßnahme für alle Mädchen, jungen Frauen und Frauen im Alter von 9 bis 26 Jahren sowie für Jungen im Alter von 9 bis 15–17 Jahren relevant ist. Auf Wunsch können sich auch gesundheitsbewusste Männer bereits in jungen Jahren impfen lassen (Gardasil-Impfstoff). Die Wirksamkeit beider Impfstoffe liegt bei etwa 99 %.
Es sollte erwähnt werden, dass eine Impfung nutzlos ist, wenn die Infektion bereits im Körper vorhanden ist, da sie den Krankheitsverlauf nicht beeinflusst. Die Behandlung einer Virusinfektion sollte mit anderen dafür vorgesehenen Medikamenten erfolgen. Und die Impfung ist eine wirksame vorbeugende Maßnahme.
Diese Maßnahme hat jedoch auch ihre Schattenseiten. Geimpfte Jugendliche fühlen sich unverwundbar, vernachlässigen grundlegende Verhütungsmaßnahmen (wir sprechen von Kondomen), denken nicht viel über die Gesundheit ihrer Sexualpartner nach, „sammeln“ Sexualpartner usw., da sie glauben, nicht in Gefahr zu sein. Mit der Zeit kann ein solches Verhalten zur Gewohnheit werden, aber der Impfstoff hat eine begrenzte Wirkdauer, und Ärzte geben in der Regel eine 99%ige Garantie für 3 Jahre. Darüber hinaus kann ein solches wahlloses Sexualverhalten zu einer Infektion mit dem Papillomavirus führen.
Prognose
Die Prognose von Erkrankungen, die durch eine Papillomavirus-Infektion verursacht werden, hängt von vielen Faktoren ab, vor allem von der erblichen Veranlagung und dem hormonellen Hintergrund. Dies gilt insbesondere für Frauen mit Störungen der Synthese des weiblichen Hormons Östrogen und dessen Stoffwechsel. Je früher die Infektion erkannt wird, desto einfacher ist es, die unangenehmen und gefährlichen Folgen ihrer Fortpflanzung zu verhindern.
Aber selbst wenn der Patient bereits äußere Krankheitssymptome entwickelt hat, ist dies kein Grund zur Panik. Erstens verschwindet die Krankheit auch nach Einnahme von Immunmodulatoren, wenn keine HIV-Infektion vorliegt, insbesondere wenn die gebildeten Kondylome und Anogenitalwarzen zuvor behandelt wurden. Die schlechteste Prognose haben Menschen mit Immunschwäche, da ihr Körper die Infektion einfach nicht bekämpfen kann und Infektionskrankheiten bei solchen Patienten mit Komplikationen einhergehen.
Zweitens weist das Auftreten von Kondylomen oder die Entwicklung dysplastischer Prozesse in der Gebärmutter selbst nicht auf eine Onkologie hin. Normalerweise vergehen mindestens 5 Jahre, bis sich aus einer gutartigen Neubildung eine bösartige entwickelt. Während dieser Zeit können Sie mehrere Behandlungen erfolgreich durchführen, um solche gefährlichen Folgen zu verhindern.
Anders verhält es sich, wenn eine Frau nach einer Papillomavirus-Infektion 5–10 Jahre lang keinen Arzt aufsucht und die Krankheit fortschreitet. Allerdings wird die Gefahr von Gebärmutterhalskrebs oft überschätzt. Wird die Krankheit im ersten Stadium erkannt, liegt die Überlebensrate in diesem Fall bei 90–92 %, was deutlich höher ist als bei vielen anderen Krebsarten. Im dritten Stadium verringert sich die Wahrscheinlichkeit einer erfolgreichen Behandlung jedoch bereits um das Dreifache.
Es sollte erwähnt werden, dass Frauen (ganz zu schweigen von Männern) Zeit haben, möglichen Komplikationen von HPV 18 vorzubeugen. Der Prozess entwickelt sich nicht schnell, was bedeutet, dass immer die Möglichkeit besteht, ihn zu stoppen, bevor traurige Folgen auftreten. Und obwohl es sehr problematisch ist, das Virus aus dem Körper zu entfernen, gibt es immer eine Möglichkeit, seine negativen Auswirkungen zu minimieren.
Ein bisschen Geschichte
Bis zum Ende des 19. Jahrhunderts war die Menschheit ratlos. Menschen waren krank und starben, doch die Ärzte konnten die Ursachen immer neuer Krankheiten nicht verstehen, die mit den damals verfügbaren Medikamenten nicht behandelt werden konnten. Einige Menschen starben an der Grippe, während sich an den Körpern anderer seltsame, spitze Wucherungen bildeten. Die Ärzte konnten die Ursache dieser Erkrankungen nicht beantworten, da Laboruntersuchungen den Erreger nicht identifizieren konnten.
Und ein solch schwer fassbarer Erreger stellte sich als Virus heraus. Mit diesem Wort wurden mikroskopisch kleine Partikel beschrieben, deren Größe hundertmal kleiner war als die einer Bakterienzelle. Sie wurden 1892 vom russischen Wissenschaftler Dmitri Iosifowitsch Iwanowski entdeckt, der Name der neuen Lebensform wurde jedoch erst etwas später vergeben.
Seitdem begannen sich die Entwicklungen in der Wissenschaft aktiv zu entwickeln, die bereits im 20. Jahrhundert als Virologie bezeichnet wurde. In diesem Jahrhundert wurden viele Viren entdeckt, die sich als Erreger von Gelbfieber, Pocken, Poliomyelitis, akuten Virusinfektionen der Atemwege und Grippe, HIV-Infektion, Krebs usw. herausstellten.
Es sollte erwähnt werden, dass die Menschheit bereits im 19. Jahrhundert von der Papillomavirus-Infektion erfuhr. Erwähnungen von Kondylomen und Warzen finden sich in den Werken antiker griechischer Ärzte (1. Jahrhundert v. Chr.). Dort wurde auch erwähnt, dass die Krankheit sexuell übertragbar ist. Der Erreger der Kondylome selbst konnte jedoch erst zwei Jahrzehnte später gefunden werden.
Erst Mitte des 20. Jahrhunderts wurde bekannt, dass die Ursache für warzenartige Wucherungen auf Haut und Schleimhäuten ein Virus war, als diese mikroskopisch kleinen Partikel aus Warzen und später aus Papillomen isoliert wurden, die sich auf der Schleimhaut der Genitalien bildeten. Das Papillomavirus wurde jedoch erstmals 1933 dank des amerikanischen Virologen Richard Shope isoliert.
Die Weiterentwicklung der Virologie als Wissenschaft hat gezeigt, dass es nicht nur einen, sondern mehrere HPV-Typen gibt. Sie heißen HPV 6, HPV 18, HPV 35, HPV 69 usw. Einige Typen, die in den menschlichen Körper eingedrungen sind, schlagen Wurzeln, manifestieren sich aber in keiner Weise. Fast jeder von uns hat sie, aber wir ahnen nicht, dass wir Träger des Virus sind. Andere Typen können nicht nur als Parasiten, sondern als Feinde des Menschen bezeichnet werden, da sie die gefährlichsten Krankheiten verursachen können.

