Facharzt des Artikels
Neue Veröffentlichungen
Eitrige Perikarditis
Zuletzt überprüft: 29.06.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Entzündliche Prozesse im Perikard – der Schleimbeutelschleimhaut – können unterschiedliche Entstehungs- und Entwicklungsmechanismen haben und sich in Behandlungsansätzen und Prognose unterscheiden. Die eitrige Perikarditis hat jedoch den ungünstigsten Verlauf: Viele Fälle dieser Krankheit enden tödlich. Fachleute halten es für äußerst wichtig, rechtzeitig operative Diagnosemaßnahmen mit anschließender durchdachter Therapie durchzuführen. [ 1 ]
Epidemiologie
Die eitrige Perikarditis ist eine seltene Erkrankung, die bei weniger als 1 % der Patienten mit Herzproblemen auftritt. Nach westeuropäischen Schätzungen wird die Krankheit am häufigsten durch Staphylokokken, Streptokokken und Pneumokokken hervorgerufen. Zu den assoziierten Läsionen zählen häufig Empyem und Lungenentzündung.
Bei immungeschwächten Patienten oder nach thoraxchirurgischen Eingriffen werden in den meisten Fällen Staphylococcus aureus (30 %) und eine Pilzinfektion (20 %) nachgewiesen. Anaerobe Erreger können aus dem Oropharyngealbereich isoliert werden.
Infektiöse Erreger verbreiten sich hämatogen, entweder über den Retropharyngealbereich, die Herzklappen oder das Subdiaphragma.
Neisseria meninghitidis kann das Perikard beeinträchtigen, indem es einen immunassoziierten sterilen Erguss auslöst oder eine direkte Infektion und die Entwicklung einer eitrigen Reaktion hervorruft.
Das mikroskopische Muster bei Patienten mit iatrogener und HIV-bedingter Immunsuppression kann vielfältiger und exotischer sein.
Im Allgemeinen wird unter eitriger Perikarditis eine infektiöse (häufiger mikrobielle) exsudative Entzündung des Perikards verstanden, bei deren Entwicklung sich exsudativer Eiter in der Perikardbursa ansammelt. Die eitrige Perikarditis ist in den meisten Fällen eine Folgeerkrankung, die als Komplikation anderer kardiovaskulärer, respiratorischer (pulmonologischer), gastroenterologischer und traumatischer Erkrankungen auftritt.
Unter den anderen Arten der Perikarditis tritt die eitrige Variante in etwa 8 % der Fälle auf.
Bisher ist ein gewisser Anstieg der Gesamtzahl der Perikardentzündungen und gleichzeitig eine Abnahme der Zahl der eitrigen Perikardentzündungen zu verzeichnen.
Die Krankheit ist durch eine schlechte Prognose gekennzeichnet, wenn keine rechtzeitige medizinische Versorgung erfolgt, und durch eine ziemlich gute Prognose, wenn rechtzeitig eine angemessene Behandlung erfolgt.
Die eitrige Perikarditis geht mit der Ansammlung von exsudativem Eiter einher, sowohl in einem separaten Sinus als auch in der gesamten Perikardhöhle. Gleichzeitig kann das Exsudatvolumen unterschiedlich sein - von 100 bis 1000 ml. Patienten jeden Alters und Geschlechts können krank sein. [ 2 ]
Ursachen eitrige Perikarditis
Bei der eitrigen Perikarditis handelt es sich überwiegend um eine sekundäre Erkrankung, die entsteht, wenn ein Infektionserreger – aus anderen Infektionsherden im Körper – in die Herzbeutelhöhle gelangt.
Zahlreiche in der Umwelt vorkommende Mikroorganismen können als Infektionserreger wirken. Dazu gehören Bakterien, Spirochäten, Rickettsien, pathogene Pilze, Protozoen und Viren. Infektionserreger können das Perikard direkt schädigen oder negative Veränderungen des Immunsystems verursachen, was zu einem Versagen der körpereigenen Abwehrkräfte führt.
Die Funktionalität des Immunsystems wird durch endokrine und nervöse Mechanismen reguliert. Zahlreiche Belastungen und andere pathogenetische Faktoren provozieren Immunstörungen und schwächen dadurch die Abwehr gegen den Einfluss von Infektionen. Daher entwickelt sich sehr häufig eine eitrige Perikarditis vor dem Hintergrund einer psycho-emotionalen Überlastung und starken Stresses.
Die antipathogene Abwehr des Körpers gegen infektiöse Invasionen erfolgt durch zwei Arten der Immunität:
- Die angeborene Immunität wird durch einen genetischen (erblichen) Faktor bestimmt;
- Die erworbene Immunität wird im Laufe des Lebens gebildet.
Bei den meisten Patienten tritt ein eitriger Prozess im Perikard vor dem Hintergrund einer Lungenentzündung, eines Pleuraempyems, einer Mediastinitis, eines Lungen- oder subdiaphragmatischen Abszesses, einer Endokarditis und einer Myokarditis auf. In dieser Situation gelangt der Erreger aus nahegelegenen anatomischen Strukturen in die Perikardbursa.
Manchmal breitet sich die Infektion von entfernten Herden mit Blut- oder Lymphfluss aus. Dies kann bei Peritonitis oder Osteomyelitis, Roggen und Sepsis, Diphtherie und Mandelentzündung, Parodontitis und odontogener Phlegmone, Peritonsillar- oder Weichteilabszess beobachtet werden. In einigen Fällen tritt eine mikrobielle Infektion vor dem Hintergrund eines Rückgangs der Immunität aufgrund viraler Pathologien (Windpocken, Grippe, Masern usw.) auf: Es entwickelt sich eine eitrige Kokkenperikarditis. [ 3 ], [ 4 ]
Die Entwicklung eines eitrigen Prozesses kann als Komplikation einer Perikardpunktion, kardialer und thorakaler chirurgischer Eingriffe sowie eines mechanischen Traumas des Herzens auftreten. Es sind Fälle von mikrobieller Entzündung bekannt, die durch das Vorhandensein eines Aortenaneurysmas, eines bösartigen Ösophagustumors und von Pilzerkrankungen verursacht werden. [ 5 ]
Infektiöse Erreger, die die meisten Fälle einer eitrigen Perikarditis hervorrufen:
- Kokkenflora, Gram(-)-Mikroorganismen (Proteus, Pseudomonaden, Klebsiella, Escherichia coli);
- Neisseria meningitidis (bei Patienten mit Meningitis);
- Pilzflora und Protozoen (viel seltener als Bakterien).
Besonders selten sind die Erreger einer eitrigen Perikarditis:
- Mikrobielle Krankheitserreger (Legionellen, Actinobazillen, Hämophilus influenzae, Histoplasmose- und Tularämie-Erreger);
- Nicht-mikrobielle Erreger von Blastomykose, Amöbiasis, Aspergillose, Nokardiose, Kokzidiose, Candidiasis, Toxoplasmose.
Risikofaktoren
Die eitrige Perikarditis ist eine seltene Erkrankung, die vor allem Menschen betrifft, die bereits zuvor an Erkrankungen des Herzbeutels gelitten haben oder deren Immunsystem geschwächt ist – beispielsweise nach einer Chemotherapie.
Weitere Risikofaktoren können sein:
- Eine Vorgeschichte von Koronarinterventionen;
- Hämodialyse;
- Schwere Unterdrückung der Immunabwehr;
- Chronischer Alkoholismus, Drogensucht, starker Stress;
- Selbstmedikation mit Antibiotika;
- Brusttrauma, pulmonologische Erkrankungen.
Früher, vor der Einführung der Antibiotikatherapie in der Medizin, komplizierte eine eitrige Perikarditis häufig Krankheiten wie Lungenentzündung, Endokarditis, Meningitis und andere infektiös-entzündliche Erkrankungen, darunter Osteomyelitis, Dermatitis und Mittelohrentzündung.
Es ist wichtig zu wissen, dass Faktoren allein zwar keine eitrige Perikarditis verursachen, aber maßgeblich dazu beitragen. Es ist wichtig, sich dieser Faktoren bewusst zu sein, da viele von ihnen zu Nebenwirkungen führen, die für den Patienten sowohl gesundheitlich als auch lebensbedrohlich sind.
Der Schweregrad der Perikarditis, ihre Symptome und ihr endgültiger Ausgang hängen vom allgemeinen Gesundheitszustand, dem Zustand der Immunabwehr und den physiologischen Besonderheiten einer bestimmten Person ab. Menschen, die einen gesunden Lebensstil führen, sich richtig ernähren und Hygienestandards einhalten, sind viel seltener von einem Problem wie einer eitrigen Perikarditis betroffen.
Es ist kein Geheimnis, dass häufiger Stress, Alkohol- und Drogenkonsum, falsche Ernährung und chronische Krankheiten die menschliche Immunität maximal schwächen und den Körper daran hindern, Infektionen ausreichend zu widerstehen. Alkohol und Drogen stören die normale Funktion des Nervensystems, reduzieren seine Aktivität und blockieren den Ablauf grundlegender Lebensprozesse. Infolgedessen werden innere Organe geschädigt, die Intoxikation nimmt zu und der Körper verliert seine Abwehrfähigkeit.
Ein weiterer häufiger Punkt ist der unkontrollierte, ungerechtfertigte und falsche Einsatz von Antibiotika, der zur „Gewöhnung“ pathogener Mikroorganismen und zur Zerstörung der nützlichen Flora führt. Durch die Selbstbehandlung mit antibakteriellen Medikamenten verliert das Immunsystem die Fähigkeit, die infektiöse Invasion selbstständig und wirksam zu bekämpfen, und das Risiko für die Entwicklung eitriger Prozesse im Körper steigt um ein Vielfaches.
Um das Auftreten einer Pathologie zu verhindern, ist es notwendig, die Regeln und Normen der persönlichen und allgemeinen Hygiene sorgfältig einzuhalten, schlechte Gewohnheiten aufzugeben, Stresssituationen und Verletzungen zu vermeiden, alle infektiösen und entzündlichen Prozesse im Körper rechtzeitig zu behandeln und keine Selbstmedikation durchzuführen.
Häufige Risikofaktoren, auf die Sie achten sollten:
- Hoher Cholesterin- und Triglyceridspiegel im Blut;
- Bluthochdruck;
- Rauchen;
- Geringe körperliche Aktivität;
- Übergewicht;
- Diabetes.
Bei Menschen mit koronarer Herzkrankheit besteht immer ein zusätzliches Risiko, insbesondere vor dem Hintergrund von Rauchen, Arteriosklerose, Bluthochdruck, körperlicher Inaktivität, Fettleibigkeit und einer stark oder dauerhaft geschwächten Immunität. [ 6 ]
Pathogenese
Die Entstehung einer eitrigen Perikarditis wird durch das Eindringen eines Infektionserregers in den Perikardraum verursacht. Die Infektion aktiviert die Produktion von eitrigem Exsudat – Erguss in die Schleimbeutel des Perikards. Die Pathologie ist häufiger sekundär, das heißt, sie entwickelt sich aufgrund anderer infektiöser Prozesse im Körper. Primärerkrankungen sind sehr selten.
Fachleute weisen auf das Vorhandensein von fünf Hauptpathogenesemechanismen der eitrigen Perikarditis hin:
- Infektiöse Krankheitserreger breiten sich aus nahegelegenen Bereichen aus – beispielsweise lokalisiert im Brustbereich.
- Die Infektion breitet sich hämatogen aus – sie gelangt über die Blutbahn in den Herzbeutel.
- Eine Infektion dringt aus dem Herzmuskel ein – beispielsweise kann eine Myokarditis zur Entwicklung einer eitrigen Perikarditis führen.
- Chirurgische Eingriffe an Herz und Gefäßen sowie penetrierende Traumata (Wunden) tragen dazu bei, dass Infektionserreger direkt in das Perikard oder in nahegelegene Strukturen eindringen.
- Eine Infektion breitet sich vom Zwerchfell zum Subdiaphragma und Perikard aus.
Die Verbreitung der Pneumokokkenflora erfolgt in der Regel über die Atmungsorgane, Staphylococcus aureus wandert jedoch häufiger über den hämatogenen Weg.
Die Pathomorphologie der eitrigen Perikarditis umfasst fibrinöse, seröse und eitrig-entzündliche Stadien. Ein mäßiger Erguss beeinträchtigt die Saugfähigkeit der Perikardschichten nicht, sodass in diesem Stadium nur Rötung, Ödem und Abschuppung des Mesothels sowie Fibrinablagerungen zwischen den Perikardschichten beobachtet werden. Zwischen Epikard und Perikard erzeugt das Vorhandensein von Fibrinsträngen den Effekt eines sogenannten "haarigen" Herzens.
Intensive Ergussprozesse im Perikardbeutel gehen zunächst mit einer Ansammlung von Exsudat einher, in dem sich fibrinöse Fasern, abgeblättertes Mesothel und Blutzellen befinden. Mit dem Eindringen einer Infektion in den Perikardbeutel wird das Exsudat eitrig: Krankheitserreger, Protozoen, Pilzinfektionen usw. erscheinen in der Zusammensetzung.
Im Stadium der Eiterbildung und weiterer Vernarbung kann es zu Verkalkung und Verknöcherung der Narben kommen, was die Herzfunktion erheblich beeinträchtigt. Narbenbildungsprozesse können sich nicht nur auf die Schichten des Epikards und Perikards ausbreiten, sondern auch das Endokard betreffen. Stärke und Amplitude der Herzkontraktionen leiden, und das interventrikuläre Septum trägt die Hauptlast: Es entwickelt sich eine konstriktive Perikarditis. [ 7 ]
Symptome eitrige Perikarditis
Die eitrige Perikarditis beginnt akut mit Fieber, Schüttelfrost und Kurzatmigkeit. Der Erkrankung gehen häufig Mandelentzündung, Lungenentzündung sowie destruktive Veränderungen der Lunge, Sepsis usw. voraus. Oft treten Herzschmerzen und Herzbeutelgeräusche auf. Komplikationen (die man nicht übersehen sollte) entwickeln sich recht schnell: eitrige Mediastinitis, Pleuraempyem. Das Auftreten von Komplikationen erhöht die Sterbewahrscheinlichkeit selbst bei Antibiotikatherapie dramatisch. Die Todesursache des Patienten ist häufig:
- Herzbeuteltamponade;
- Einschränkende Veränderungen;
- Vergiftung des Körpers.
Wenn die zugrundeliegende Krankheit (Ursache) mit Antibiotika behandelt wurde, kann eine eitrige Perikarditis zunächst verschwommen und unscharf erscheinen, was ihre Erkennung erheblich erschwert.
Das Hauptsymptom einer Perikarditis sind im Allgemeinen starke intrathorakale Schmerzen und Husten. Das Bild ist nicht spezifisch, daher ist es notwendig, auf andere mögliche Symptome zu achten – zum Beispiel wird es dem Patienten etwas leichter, wenn er seinen Oberkörper nach vorne neigt. Zusätzlich können vorhanden sein:
- Kurzatmigkeit, auch im Ruhezustand;
- Unwohlsein im linken Glied, der Schulter, dem Schulterblatt, dem Nacken;
- Verstärktes Schmerzsyndrom bei tiefer Ein- oder Ausatmung.
Mit der Entwicklung des eitrigen Entzündungsprozesses steigt das Fieber. Wichtig: Fieber vor dem Hintergrund eines anderen, gleichzeitigen Infektionsprozesses kann die Aufmerksamkeit ablenken und eine eitrige Perikarditis maskieren. Daher sollte die Diagnose so sorgfältig wie möglich angegangen werden.
Als grundlegende klinische Erscheinungen gelten:
- Zunehmendes Fieber;
- Schweres Atmen;
- Intrathorakale Schmerzen mit möglichem „Rückstoß“ zur linken Seite des Rumpfes (hauptsächlich zur linken oberen Extremität oder zum Schulterblatt);
- Pulsparadoxizität;
- Vergrößerte Leber;
- Erhöhter zentraler Venendruck;
- Zunehmende Flüssigkeitsansammlung in der Bauchhöhle;
- Auskultation: Perikardreibungsgeräusche.
Die überwiegende Mehrheit der Patienten berichtet von Fieber und Fieberzuständen, viele haben Atembeschwerden. Brustschmerzen treten bei etwa einem von zwei Patienten auf, und paradoxer Puls und erhöhter zentralvenöser Druck treten bei drei bis vier von zehn Patienten auf.
Die klinische Symptomatologie kann durch ein Bild begleitender infektiöser Pathologien ergänzt werden, insbesondere:
- Lungenentzündung (insbesondere Pneumokokken-Pneumonie);
- Mittelohrentzündung;
- Dermatologische Infektionen;
- Meningitis (vorwiegend Meningokokken);
- Osteomyelitis (Staphylokokken);
- Subdiaphragmalabszesse.
Erste Anzeichen
Die eitrige Perikarditis verläuft meist akut und schwer, begleitet von ausgeprägter Intoxikation, hohem Fieber und Anzeichen einer drohenden Herzbeuteltamponade in akuter oder subakuter Form.
Die eitrige Variante der Erkrankung tritt häufig als Folge eines Herztraumas auf, wobei sich exsudativer Eiter in der Schleimbeutelschleimhaut ansammelt. In einer solchen Situation kann der Patient nur dank rechtzeitiger Diagnose und chirurgischer Intervention überleben. Je schneller sich die eitrige Entzündung entwickelt, desto schlechter ist die Prognose für den Patienten.
Die akute Form der Pathologie beginnt mit einem Temperaturanstieg und dem Auftreten von Schmerzen im Bereich der Herzspitze oder im unteren Drittel des Brustbeins. Manchmal sind solche Schmerzen scharf und erinnern an einen Herzinfarkt oder eine Pleuritis. Eine Bestrahlung der linken Extremität, der Schulter oder des Nackens sowie des Epigastriumbereichs ist möglich.
Bei manchen Patienten sind die Schmerzen nicht sehr ausgeprägt, äußern sich aber in Form von starkem Unwohlsein, Schweregefühl und Druckgefühl in der Brust. Das Atmen wird beim Gehen oder Stehen sehr schwierig. Die Atemnot lässt sich etwas lindern, wenn sich der Patient hinsetzt und leicht nach vorne beugt.
Da der Eiter auf die oberen Atemwege drückt, kommt es aufgrund einer Reizung des Zwerchfellnervs zu trockenem Husten. Bei manchen Patienten kommt es zu Reflexerbrechen.
Mit zunehmender Menge eitrigen Exsudats, das sich in der Perikardbursa ansammelt, entwickelt sich eine Herzbeuteltamponade. Die Komplikation geht mit einer unzureichenden Blutversorgung des linken Ventrikels und in der Folge einer Insuffizienz des großen Kreislaufs einher. Das Problem äußert sich in der Entwicklung von Ödemen, Schwellungen der Halsvenen, Flüssigkeitsansammlungen in der Bauchhöhle und Lebervergrößerung.
Gleichzeitig oder kurz zuvor beginnt die Temperatur zu steigen. Zunächst ist sie subfebril – etwa 37,5 °C, dann entwickelt sich Fieber. Der Puls ist paradox (senkt sich beim Einatmen), der Blutdruck sinkt.
Für die meisten Patienten mit eitriger Perikarditis charakteristische Anzeichen:
- Hektisches Fieber mit fürchterlichem Schüttelfrost;
- Starke Schwäche, plötzlicher Energieverlust;
- Starkes Schwitzen;
- Appetitlosigkeit.
Bei Herzfunktionsstörungen treten Blaufärbung der Extremitäten, Kurzatmigkeit, Herzklopfen, Schweregefühl und Herzschmerzen auf. Das Bild ähnelt oft einem Angina-Anfall.
Die Kompression benachbarter Strukturen geht mit einer Schwellung der Halsvenengefäße, Husten und Schluckstörungen einher.
Die Untersuchung zeigt eine allseitig erweiterte Herzstumpfheit, eine Vergrößerung des Gefäßbündels im II. Interkostalraum und Veränderungen der Herzkonfiguration.
Bei der Auskultation sind Herztöne gedämpft, Galopprhythmus und Arrhythmien sind möglich, Bronchophonie und bronchiale Atemtöne werden festgestellt.
Bei der Perkussion ist ein dumpfer Ton zu hören, der sich abschwächt, wenn sich der Patient nach vorne beugt.
Wenn keine rechtzeitige Behandlung erfolgt, entwickelt sich die eitrige Perikarditis zu einer fibrotischen oder adhäsiven Variante, die eine Perikardektomie erforderlich macht. [ 8 ]
Bühnen
In der modernen medizinischen Klassifikation durchläuft die Perikarditis folgende Stadien:
- Fibrotisches Stadium (Exsudat sammelt sich in relativ geringer Menge an, Fibrinablagerungen sind zwischen den Perikardschichten erkennbar und die Saugfähigkeit des Perikards bleibt erhalten);
- Seröses Stadium (Exsudat sammelt sich intensiver an, enthält Mesothelelemente, Blutzellen und Fibrinflocken);
- Eitriges Stadium (im Exsudat befinden sich Infektionserreger, es kann zu Verkalkungsprozessen und Vernarbungen kommen, die die Kontraktionsfunktion des Herzens einschränken).
Der Entzündungsprozess beginnt im viszeralen Bereich nahe der Organbasis. Eine geringe Menge Exsudat gelangt in den Blutkreislauf, Fibrinablagerungen beginnen auf den Perikardschichten. Allmählich erfasst die Entzündungsreaktion das gesamte Perikard, die Rückresorption von Flüssigkeit wird erschwert. Exsudat beginnt sich anzusammeln. Es kommt zu einer Infektion, die mit Fieber und Vergiftungserscheinungen einhergeht. [ 9 ]
Formen
- Der effusive, flüssige, exsudative Typ der Perikarditis.
Während des Entzündungsprozesses kommt es zu einer Ansammlung von Exsudationssekreten in der Perikardhöhle. Wenn 15 bis 50 ml dieser Flüssigkeit als Norm gelten, erhöht sich dieses Volumen bei einer Pathologie auf 0,5 Liter und mehr. Infolgedessen übt die Flüssigkeit Druck auf die Herzstrukturen aus, ihre Funktion verschlechtert sich, es treten Atembeschwerden, Schmerzen hinter dem Brustbein, erhöhte Herzfrequenz und niedriger Blutdruck auf. Die Sterbewahrscheinlichkeit steigt.
- Akute Perikarditis.
Die akute Variante der Pathologie entsteht durch einen Infektionsprozess, darunter Sepsis, Rheuma und Tuberkulose. Die Entzündungsreaktion breitet sich auf die äußeren und inneren Perikardschichten aus. Die Erkrankung verläuft zunächst trocken, später entwickelt sie sich zu einer exsudativen Perikarditis.
- Chronische Form.
Ohne rechtzeitige Behandlung der akuten Perikardpathologie entwickelt sich der Prozess zu einem chronischen: Die Perikardschichten verdicken sich und verkleben anschließend. Es kommt zu einem Temperaturanstieg, die Patienten klagen über starke intrathorakale Schmerzen.
- Konstriktive Form.
Die konstriktive Variante ist eine Komplikation der akuten Form der exsudativen Perikarditis. Pathologie tritt häufig bei Patienten mit Nieren- oder hämatologischen Erkrankungen, Tuberkulose, Rheuma oder nach früheren Verletzungen auf. Das Problem liegt in der Adhäsion (Verklebung) der Schleimbeutelschichten, die die Funktion des lebenswichtigen Organs negativ beeinflusst. Das Perikard verdickt sich, Kalziumsalze reichern sich darin an, Verkalkungsprozesse beginnen: Es bildet sich ein spezifisches „Schalenherz“.
- Traumatische Form.
Brustverletzungen im Herzbereich (stumpf, durchdringend, Schusswunde usw.) können zur Entwicklung einer traumatischen Entzündungsform führen. Die Symptome sind klassisch: Herzschmerzen, Kurzatmigkeit.
- Eitrige Form.
Eine eitrige Perikarditis tritt häufig als Komplikation einer Herzoperation oder einer posttraumatischen Entzündung auf, doch in den allermeisten Fällen ist der „Täter“ eine Infektion – insbesondere ein besonders weit verbreiteter Staphylococcus aureus. Die Pathologie geht mit einer Ansammlung von exsudativem Eiter in der Perikardbursa einher. Der Patient entwickelt Vergiftungserscheinungen, Fieber und Atemnot treten auf, außerdem treten starke Herzschmerzen auf.
- Unspezifische Form.
Der trockene pathologische Prozess entwickelt sich als Folge einer allergischen oder infektiösen Reaktion und verläuft in Form von abwechselnden Schüben und Remissionen. Während der Schübe hat der Patient erhöhte Temperatur, Herzschmerzen und Perikardreibungsgeräusche.
- Fibrinöse Form.
Die fibrinöse oder trockene Form der Pathologie ist eher im Kindesalter typisch und tritt häufig bei Patienten mit Rheuma auf. Der Kern der Erkrankung ist das vollständige Verschwinden des Exsudats aus der Schleimbeutel des Herzens, was dessen Arbeit erheblich erschwert. Das Problem geht mit starken stechenden und ziehenden Schmerzen sowie Atembeschwerden einher.
Aufgrund der Natur des exsudativen Ergusses kann die Perikardentzündung serös, fibrinös, eitrig und gemischt sein – beispielsweise eitrig-fibrinös oder serös-eitrig.
Die eitrig-fibrotische Perikarditis äußert sich in einer Kondensation des Exsudats mit der Bildung eitriger Taschen.
Die seröse eitrige Perikarditis wiederum ist ein vorübergehender Zustand, bei dem sich das seröse Exsudat allmählich in eine eitrige Flüssigkeit verwandelt und der klare Erguss trübt: Es entwickelt sich eine eitrige Entzündung. [ 10 ]
Komplikationen und Konsequenzen
Mit rechtzeitigem Eingreifen kann eine eitrige Perikarditis erfolgreich behandelt werden. Wenn die Behandlung nicht verzögert wird, verläuft die eitrige Entzündung ohne Komplikationen und beeinträchtigt weder die Funktionalität des Körpers noch die Lebensqualität.
Bei verspäteter Inanspruchnahme medizinischer Hilfe sowie bei chronischen Koronar- und anderen Erkrankungen kommt es zu irreversiblen Veränderungen des Organs und verschiedenen Komplikationen.
Wozu eine eitrige Perikarditis führen kann:
- Zur Herzbeuteltamponade (der Schleimbeutel des Herzbeutels füllt sich mit Eiter, das Herz wird so weit zusammengedrückt, dass seine Tätigkeit völlig zum Erliegen kommt);
- Zu Entzündungen anderer Schichten – Endokard, Myokard;
- Zur fibrotischen Perikardverdickung und nachfolgenden Beeinträchtigung der Koronarfunktion;
- Zu einer Herzinsuffizienz, die von einem schweren Kreislaufversagen begleitet wird, das alle Organe und Systeme betrifft;
- Zu septischen Komplikationen.
Eine Herzbeuteltamponade entsteht durch die Ansammlung großer Eitermengen im Perikardraum und erhöhten Druck in der Bursa. Dies führt zu Herzkompression und Kreislaufkollaps aufgrund verminderten Herzzeitvolumens und systemischer Venenstauung. Die Tamponade entwickelt sich je nach Geschwindigkeit der Exsudatansammlung schnell oder schleichend. Das klinische Bild der Komplikation variiert von Atembeschwerden und dem Auftreten peripherer Ödeme bis hin zur Entwicklung eines Kreislaufkollapses. Frühe Anzeichen sind Herzklopfen, schwere Atemprobleme, Ödeme, erhöhter Venendruck und pralle Drosselvenen sowie erweiterte Ränder der relativen Herzstumpfheit. Der Blutdruck kann bis zum Kollaps abfallen.
Bei schleichender Tamponade ist auf die Symptome eines Rechtsherzdefizits, einer Lebervergrößerung, Aszites und Pleuraergusses sowie einer Pulsparadoxizität (deutlicher Abfall des systolischen Blutdrucks – mehr als 10 mmHg – beim Einatmen) zu achten. [ 11 ]
Diagnose eitrige Perikarditis
Die Standarddiagnostik umfasst Untersuchung, Befragung des Patienten, Abhören und Perkussion. Zu den wichtigsten Labormethoden zählen:
- Eine allgemeine Blutuntersuchung zur Bestimmung des Leukozytenspiegels und der Blutsenkung;
- C-reaktiver Proteinwert;
- Bewertung von Troponin und Kreatinkinase (herzspezifische Proteine und Enzyme).
Blutuntersuchungen zeigen eine erhöhte Blutsenkungsgeschwindigkeit und Leukozytose, die Leukozytenformel ist nach links verschoben, α-Globulin, Fibrinogen und Haptoglobin im Plasma sind erhöht.
Die instrumentelle Diagnostik wird üblicherweise durch folgende Verfahren dargestellt:
- Elektrokardiographie;
- Echokardiographie;
- Überprüfen Sie die Röntgenaufnahme der Brustorgane;
- Manchmal ein CT- oder MRT-Scan.
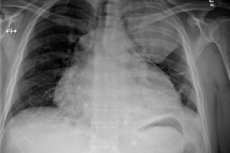
Röntgenaufnahmen zeigen solche Anomalien:
- Erweiterung der Herzkonturen;
- Umwandlung eines spitzen kardiopulmonalen Winkels in einen stumpfen;
- Verlust der Herz-Taille;
- Starke Abnahme der Pulsationsamplitude der Herzkonturen (bis hin zum vollständigen Verlust vor dem Hintergrund der Erhaltung der Pulsation großer Gefäße).
Das Elektrokardiogramm zeigt eine Abnahme der Spannungen des QRS-Komplexes und des T-Zahns.
Am aussagekräftigsten ist die Echokardiographie. Die Studie hilft, Art und Volumen des Exsudats zu beurteilen und Kalziumablagerungen zu erkennen.
Die intraperikardiale Flüssigkeit ist eitrig, Proteine sind in großen Mengen vorhanden, der Leukozytenspiegel im Erguss übersteigt 10.000/ml (hauptsächlich Makrophagen und Granulozyten). Der Adenosindeaminase-Spiegel ist nicht erhöht.
Mithilfe der Computertomographie und der Magnetresonanztomographie werden Größe und Ausmaß der exsudativen Ausbreitung bestimmt.
Bei bestätigter eitriger Perikarditis wird eine Perikardiozentese durchgeführt.
Bei Verdacht auf tuberkulöse Genese einer eitrigen Entzündung im Perikard wird das Perikardexsudat direkt untersucht. Mycobacterium tuberculosis kann durch Ausstriche, Kultur und Histologie nachgewiesen werden. [ 12 ]
Differenzialdiagnose
Die Differentialdiagnose wird bei verschiedenen Arten entzündlicher Perikardprozesse sowie bei Pathologien nichtentzündlicher Ätiologie (Hydroperikard, Hämoperikard, Chyloperikard) durchgeführt. Die Differenzierung erfolgt durch Ausschluss basierend auf den Ergebnissen allgemeiner diagnostischer Maßnahmen.
Dabei wird auf die Wahrscheinlichkeit weiterer Kardiomegalien geachtet:
- Kardiomyopathien;
- Isolierte Myokarditis;
- Von bestimmten angeborenen Herzfehlern;
- Superior-Vena-Cava-Syndrom bei mediastinalen Tumorprozessen;
- Linksseitiger Pleuraerguss (das Ergussvolumen ändert sich mit der Atmung, wird hinter dem linken Ventrikel festgestellt und fehlt gleichzeitig davor, sammelt sich nicht hinter dem linken Vorhof);
- Kardiopathie aufgrund einer Leberzirrhose.
Die Differentialdiagnose erfolgt unter Berücksichtigung symptomatischer Merkmale unter Einbeziehung labordiagnostischer Verfahren und bildgebender Untersuchungen.
Bei einer beginnenden Tamponade ist eine zusätzliche Diagnostik erforderlich.
Wenn sich nichtentzündliches Exsudat in der Perikardschleimbeutel ansammelt, kann eine exsudative Perikarditis vorliegen. Dies sollte bei der Diagnose und der Verschreibung der Behandlung berücksichtigt werden. Daher wird die Wahrscheinlichkeit der Entwicklung solcher Erkrankungen überwacht:
- Hydroperikard – Ansammlung großer Mengen fibrinfreien Perikardexsudats (sog. Transsudat) in der Bursa des Herzens. Das Problem kann bei schwerer Rechtsherzinsuffizienz auftreten und geht mit peripheren Ödemen, Aszites und Pleuraexsudation einher. Es treten keine Brustschmerzen, kein Perikardreibungsgeräusch und keine für eine Perikarditis typischen EKG-Veränderungen auf.
- Hämoperikard – Ansammlung von Blut im Perikardraum, z. B. bei Verletzungen oder Traumata nach Herzoperationen. Die Erkrankung erfordert eine dringende Perikardpunktion.
- Chyloperikard – tritt auf, wenn der Perikardraum mit dem thorakalen Lymphgang verbunden ist. Es kann aufgrund eines Traumas, eines angeborenen Defekts oder als Komplikation eines mediastinalen Lymphangioms, Hamartoms usw. auftreten.
Behandlung eitrige Perikarditis
Zu den therapeutischen Maßnahmen bei einer eitrigen Perikarditis gehören:
- Einhaltung von Behandlungsplan und Diät;
- Entzündungshemmende, symptomatische und etiotrope Therapie;
- Verringerung des Volumens des exsudativen Eiters mit weiterer Kontrolle seiner Dynamik;
- Individuelle und ggf. indizierte Therapie der Herzinsuffizienz.
Bettruhe wird mit der empfohlenen halbliegenden Position verordnet – insbesondere für die Dauer von Fieber, Kreislaufversagen und Schmerzsyndrom.
Bei der Ernährungsumstellung wird von einer fraktionierten Ernährung mit Salzverzicht und Normalisierung des Trinkens ausgegangen.
Eine Notfalldrainage der Perikardhöhle zur Vorbeugung einer Herzbeuteltamponade ist indiziert. Antibiotika werden parenteral über mindestens 14–28 Tage sowie intraperikardial verabreicht, gleichzeitig mit intensiver Entgiftung, immunotropen und symptomatischen Therapiemaßnahmen.
Bei der Entwicklung einer septischen Erkrankung sind die Dosierungen der antibakteriellen Medikamente denen bei einer Meningitis ähnlich.
Wenn die Pilznatur der Pathologie bestätigt wird, wird eine Perikardiektomie durchgeführt.
Die bakterielle eitrige Perikarditis wird mit geschützten Penicillinen in Kombination mit Aminoglykosiden behandelt. Nach der Bestimmung der genauen Ätiologie des entzündlichen eitrigen Prozesses wird eine etiotrope Therapie verordnet (abhängig vom Erreger).
Die Dauer der Antibiotikatherapie beträgt mindestens 14–28 Tage.
Die intravenöse Antibiotikatherapie wird durchgeführt, bis der Fieberzustand vollständig beseitigt und der Leukozytenspiegel im Blut normalisiert ist. Befindet sich der Patient in einem kritischen Zustand oder ist die Verabreichung von Penicillin-Medikamenten nicht möglich, werden in Abwesenheit eines bestätigten Erregers Vancomycin, Fluorchinolone und Cephalosporine der dritten Generation verschrieben.
Die Behandlung mit Antibiotika wird unter Kontrolle des bakteriologischen Bildes und der Untersuchung des eitrigen Ausflusses fortgesetzt. [ 13 ]
Chirurgische Behandlung
Der am häufigsten angewandte chirurgische Eingriff bei einer eitrigen Perikarditis ist die Perikardpunktion, also die Herzbeuteltamponade. Mit ihr lässt sich eine Herzbeuteltamponade schnell verhindern und beheben und sogar die Ursache des Entzündungsprozesses klären.
Bei Patienten mit Koagulopathien sowie bei Patienten unter aktiver Antikoagulationstherapie ist der Eingriff nicht möglich. Eine relative Kontraindikation ist eine Blutplättchenzahl unter 50 x 109/l.
Eine Perikardiozentese kann nicht durchgeführt werden, wenn der Patient:
- Aortenaneurysma;
- Postinfarktruptur des Herzmuskels;
- Traumatisches Hämoperikard.
Diese Fälle stellen eine Indikation für eine Herzoperation dar.
Der Kardiologe sollte die Ergebnisse der Röntgen- und Echokardiographie des Brustkorbs überprüfen, bevor er mit der Punktion fortfährt. Der Eingriff kann im Standardmodus oder unter elektrokardiographischer Kontrolle durchgeführt werden.
Um einen ausreichenden Abtransport des exsudativen Eiters im Perikardbeutel zu gewährleisten, sollte der Patient eine halbsitzende Position einnehmen. Zusätzlich werden Blutdruck und Sättigungswerte kontrolliert.
Für die Durchführung einer Perikardiozentese erforderliche Instrumente:
- Intra-Needle-Nadeln;
- Ein Erweiterungswerkzeug;
- Leitfähiges Instrument;
- Gebogener röntgendichter Katheter;
- Multidirektionaler Rohradapter.
Der Punktionspunkt des Perikards (bei der Larrey-Methode) liegt an der Spitze des Winkels vom linken Rippenbogen zur Medullabasis. Bei der Marfan-Methode erfolgt die Punktion an der linken Medullabasis.
Die Perikardiozentese ist ein komplexer Eingriff mit dem Risiko einer Schädigung des Koronargewebes und der Herzkranzgefäße. Zu den ungünstigsten Komplikationen zählen eine Perforation oder Ruptur der Koronararterie oder des Myokards, die jedoch sehr selten sind. Weitere mögliche Komplikationen sind:
- Pneumothorax;
- Die Bildung einer Luftembolie;
- Herzrhythmusstörungen;
- Perforation der Bauchorgane;
- Lungenödem;
- Bildung einer Fistel der inneren Brustarterie.
Es ist wichtig zu wissen, dass die Durchführung einer Perikardiozentese bei Patienten mit eitriger Perikarditis eine notwendige Maßnahme ist, ohne die die Gefahr des Todes besteht.
In einigen Fällen ist eine Perikardiektomie erforderlich – eine chirurgische Entfernung oder weite Resektion der parietalen und viszeralen Schichten. Das Verfahren ist bei Patienten mit großen Mengen eitrigen Exsudats, häufigen Rezidiven, Resistenz gegen medikamentöse Behandlung sowie fehlender Wirkung wiederholter Perikardiozentese angezeigt.
Verhütung
Die Vorbeugung einer eitrigen Perikarditis besteht aus einem Maßnahmenkomplex allgemeiner Art, da keine spezifischen Präventionsmaßnahmen entwickelt wurden.
Zunächst ist es notwendig, alle infektiösen und entzündlichen Prozesse im Körper rechtzeitig zu behandeln und nicht abzuwarten, bis sich das Problem verschlimmert und sich Infektionserreger im ganzen Körper ausbreiten.
Es wird empfohlen, sich mäßig zu bewegen, einen aktiven Lebensstil zu führen, lange Spaziergänge an der frischen Luft zu machen, zu schwimmen, Fahrrad zu fahren und Wanderungen zu unternehmen. Fast jede körperliche Aktivität, die Freude bereitet und nervöse Anspannung abbaut, ist willkommen.
Es ist angebracht, sich an Abhärtungsverfahren zu gewöhnen: Eine hervorragende erholsame Wirkung erzielen eine Kontrastdusche oder ein Überguss, Barfußlaufen auf Gras, Wasser oder Schnee, Nassreiben und Einwickeln.
Ausreichende Erholung sollte nicht vergessen werden. Die angemessene Schlafdauer für einen gesunden Menschen beträgt mindestens 8 Stunden (optimal 9 Stunden) pro Tag. Besonders aktive Menschen sollten die Möglichkeit, sich tagsüber auszuruhen, nicht vernachlässigen.
Die Ernährung spielt eine wichtige Rolle bei der Entstehung vieler Krankheiten, einschließlich Perikarditis. Es ist seit langem bekannt, dass der regelmäßige Verzehr von fetthaltigen, salzigen und scharfen Speisen das Herz-Kreislauf-System negativ beeinflusst: Eine Person entwickelt Fettleibigkeit, die Gefäßelastizität verschlechtert sich, die Durchblutung wird beeinträchtigt und es treten Blutdruckprobleme auf. Darüber hinaus beeinträchtigt eine große Menge Salz in der Nahrung die Nierenfunktion, was zu Ödemen führt und das Herz unnötig belastet. Regelmäßiger Konsum von starkem Tee und Kaffee sowie alkoholischen Getränken ist ebenfalls unerwünscht.
Spezifische vorbeugende Maßnahmen bei infektiös-entzündlichen Prozessen und Immunsuppression sollten mit dem behandelnden Arzt – Kardiologen, Internisten, Spezialisten für Infektionskrankheiten, Rheumatologen, Immunologen – besprochen werden. Vorbeugende Maßnahmen sollten nicht ignoriert werden, da jedes Problem leichter zu verhindern ist. Nehmen Sie Antibiotika auf keinen Fall „zur Prophylaxe“ ein. Jede Verschreibung einer Antibiotikatherapie sollte von einem Facharzt auf Grundlage der bestehenden Indikationen erfolgen.
Prognose
Eine eitrige Perikarditis erfordert dringend einen medizinischen Eingriff und eine ständige Überwachung des Patienten. Ohne rechtzeitige und angemessene Behandlung kann es zu einem tödlichen Ausgang kommen. Wird die Pathologie rechtzeitig erkannt und alle notwendigen therapeutischen Maßnahmen ergriffen, erholen sich 85 % der Patienten ohne die Entwicklung negativer Langzeitfolgen. Die intravenöse Antibiotikatherapie sollte empirisch bereits vor der Erhebung diagnostischer bakteriologischer Informationen begonnen werden. Ein weiterer besonders wichtiger Schritt neben der Antibiotikatherapie ist die Anlage einer Drainage. Exsudativer Eiter fließt ab und sammelt sich oft schnell an. Um den Abfluss von Exsudat zu verhindern, wird eine intraperikardiale Thrombolyse eingesetzt: Diese medikamentöse Therapie wird angewendet, bis die endgültige Entscheidung über einen chirurgischen Eingriff getroffen ist. In manchen Fällen sind eine subklavianische Perikardiostomie und eine kavernöse Perikardlavage angebracht. Diese Verfahren ermöglichen eine vollständigere Drainage des Eiters.
Der Mangel an kompetenter Behandlung ist für einen Patienten mit eitriger Form der Erkrankung ein Garant für den tödlichen Ausgang: Der Tod des Patienten tritt als Folge einer zunehmenden Intoxikation und der Entwicklung einer Herzbeuteltamponade ein. Bei angemessener und rechtzeitiger medikamentöser Behandlung erhöhen sich die Chancen auf einen günstigen Ausgang dramatisch. Eine komplexe Therapie, die von qualifizierten Spezialisten in einer spezialisierten kardiologischen Abteilung oder Klinik durchgeführt wird, trägt dazu bei, die Sterblichkeit auf 10-15% zu senken.
Eine durchgemachte und sogar erfolgreich behandelte eitrige Perikarditis ist eine Indikation für eine weitere Anmeldung bei einem Facharzt für Kardiologie oder Herzchirurgie.

