Facharzt des Artikels
Neue Veröffentlichungen
Diagnose der Arthrose: Radioisotopen-Szintigraphie und Thermographie
Zuletzt überprüft: 06.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Die Radioisotopenszintigraphie der Gelenke wird mit osteotropen Radiopharmaka (Pyrophosphat, Phosphon, markiert mit 99m Tc) durchgeführt. Diese Medikamente reichern sich aktiv in Bereichen mit aktivem Knochen- und Kollagenstoffwechsel an. Besonders intensiv reichern sie sich in entzündetem Gelenkgewebe an, was sich in Gelenkszintigrammen widerspiegelt.
Die Methode der Radioisotopenszintigraphie wird zur Frühdiagnose von Arthritis, zur Erkennung subklinischer Phasen von Gelenkschäden und zur Differentialdiagnose entzündlicher und degenerativer Läsionen verwendet.
Zur Frühdiagnose pathologischer Gelenkveränderungen und zum Nachweis reaktiver Entzündungen kann eine Skelettszintigrafie mit 99m Tc-markiertem Pyrophosphat verwendet werden. Bei Vorliegen einer reaktiven Synovitis wird eine Hyperfixierung mit diffuser Verteilung des Radioisotops beobachtet. In hypovaskulären Bereichen der Knochenepiphysen zeigen Szintigramme in ischämischen Zonen eine verringerte Ansammlung des Radiopharmakons, während in Bereichen erhöhter Blutversorgung, die Bereichen des Knochenumbaus entsprechen, seine Ansammlung gleichmäßig erhöht ist. Beim Vergleich der Szintigrafiedaten mit den Ergebnissen einer intraossären Phlebografie und einer Messung des intraossären Drucks wurde festgestellt, dass eine venöse Stase und ein erhöhter Druck im Markkanal mit einer abnorm hohen Absorption des Radiopharmakons einhergehen. In diesem Fall ist der Absorptionsgrad direkt proportional zum Stadium des degenerativ-dystrophischen Prozesses. Die Analyse der Radionuklidverteilung bei Coxarthrose ergab eine erhöhte Anreicherung der markierten Verbindung in Bereichen erhöhter Belastung, hauptsächlich in den Wänden von Zysten und Osteophyten sowie in Bereichen der Knochenneubildung.
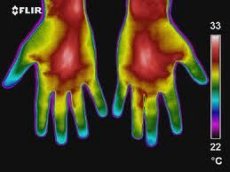
Im weitesten Sinne ist die Thermografie eine grafische Aufzeichnung des Wärmefelds von Objekten, also ihres Infrarotstrahlungsfelds, die mit verschiedenen Methoden erzeugt wird. Ein Thermogramm ist ein festes zweidimensionales Bild des Temperaturfelds eines Teils oder des gesamten Körpers des Probanden.
Die Thermographie ist eine unterstützende diagnostische Untersuchung, die im Einklang mit klinischen, laborchemischen und anamnestischen Daten, die gemäß dem Diagnosealgorithmus erhoben wurden, interpretiert werden muss. Laut LG Rosenfeld und Co-Autoren (1988) sind die Hauptvorteile der Thermographie:
- Absolute Sicherheit. Der menschliche Körper wird keiner Strahlung oder Schädigung ausgesetzt. Mehrere Studien desselben Probanden sind möglich.
- Untersuchungsgeschwindigkeit. Je nach Thermografentyp dauert die Untersuchung zwischen 1 und 4 Minuten. Die für den Ausgleich der Hauttemperatur des Patienten und der Umgebungsluft benötigte Zeit (15 Minuten) kann durch die entsprechende Ausstattung des Thermografieraums deutlich verkürzt werden.
- Hohe Genauigkeit. Der minimale aufgezeichnete Temperaturgradient zwischen zwei Punkten in einem Millimeter Abstand beträgt 0,1 °C. Diese Genauigkeit ermöglicht eine vorläufige topische Diagnose der Läsion.
- Möglichkeit zur Auswahl einer Abfolge sicherer Forschungsverfahren für schwangere Frauen und Kinder.
- Möglichkeit der gleichzeitigen Beurteilung des Funktionszustandes mehrerer Körpersysteme (mit Übersichtsthermographie).
Ein wichtiger Punkt für die genaue Durchführung der Thermografie ist die richtige Ausstattung der Praxis sowie die Vorbereitung des Patienten auf die Untersuchung. Die Praxis muss Bedingungen schaffen, um die Auswirkungen von Umweltfaktoren auf das thermodiagnostische Gerät und den Patienten zu stabilisieren. Zu diesem Zweck werden Türen und Fenster mit dichten Lichtschutzvorhängen abgedeckt. Mögliche Quellen von IR-Strahlung (Zentralheizungsbatterien) werden abgeschirmt. Es wird empfohlen, im Untersuchungsraum eine Temperatur von 22 + 1 °C einzuhalten, da bei höheren Temperaturen der Kontrast der Thermogramme abnimmt und bei niedrigeren Temperaturen eine Gefäßverengung auftritt, die den Informationsgehalt der Methode stark reduziert. Die relative Luftfeuchtigkeit in der Praxis sollte zwischen 40 und 70 % liegen. Die Luftströmungsgeschwindigkeit im Raum sollte 0,15–0,2 m/s nicht überschreiten. Ein geschlossener Raum mit Klimaanlage erfüllt diese Anforderungen.
Bei Gelenkerkrankungen unterschiedlicher Lokalisation sollten folgende Regeln zur Vorbereitung des Patienten auf eine thermografische Untersuchung beachtet werden:
A. Obere Gliedmaßen:
- Hände müssen sauber sein, Nagellack entfernen.
- Verwenden Sie am Tag vor der Untersuchung keine Cremes und nehmen Sie keine Physiotherapie sowie keine Vasodilatatoren oder Vasokonstriktoren ein.
- Während der Untersuchung werden die Hände von der Kleidung befreit und auf einen Tischständer gelegt.
B. Untere Gliedmaßen:
- Die Beine werden von eventuell vorhandenen Verbänden und Kompressen befreit und freigelegt, damit sich die Haut an die Raumtemperatur anpassen kann.
- Nehmen Sie am Tag vor der Untersuchung keine Medikamente ein und unterziehen Sie sich keiner physiotherapeutischen Behandlung.
- Am Abend zuvor müssen Sie ein Fußbad nehmen, um Talg und abgeblätterte Epidermis zu entfernen; entfernen Sie Nagellack.
- Der Patient wird in liegender Position, seltener auch im Stehen untersucht.
Der Studie sollte eine Temperaturanpassungsphase vorausgehen, die bei Erwachsenen 10–15 Minuten beträgt. Da sich die Temperaturindikatoren des menschlichen Körpers im Tagesverlauf alle 3–4 Stunden mit Schwankungen von 0,2–0,4 °C ändern, wird empfohlen, gleichzeitig vergleichende (dynamische) Studien durchzuführen. Es ist auch zu berücksichtigen, dass die maximale Körpertemperatur bei gesunden Menschen nach 15–16 Stunden erreicht wird.
Die korrekte Interpretation von Thermogrammen erfordert Kenntnisse der allgemeinen Physiologie, Anatomie und medizinischer Spezialgebiete. Normalerweise weist ein gesunder Mensch Hyper- und Hypothermiezonen auf, die verschiedene Ursachen haben können. Das Auftreten von Hyperthermiezonen kann folgende Ursachen haben:
- erhöhter Stoffwechsel in einem bestimmten Organ oder Gewebe während eines bestimmten Zeitraums (zum Beispiel in den Brustdrüsen während der Stillzeit),
- „Hohlraumeffekt“ (Bereiche der Augenhöhlen, des Nabels, der Gesäßfalte, der Achselhöhlen, der Leistengegend, der Zwischenzehenräume, der zusammengeführten medialen Flächen der unteren Gliedmaßen oder der eng an den Körper gepressten oberen Gliedmaßen).
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Topografische Merkmale normaler Thermogramme
Rücken und Wirbelsäule weisen auf Thermogrammen eine homogene Thermotopographie mit leichter Hyperthermie im mittleren Lendenbereich auf. Manchmal ist eine mäßige Hyperthermie des Interskapularraums zu beobachten.
Auf dem Thermogramm des Rückens lassen sich 4 konstante Hyperthermiezonen unterscheiden:
- in der Projektion der Dornfortsätze, ausgehend von der Höhe der mittleren Brustwirbelsäule; die Breite der ersten Zone ist im unteren Brust- und oberen Lendenbereich im Vergleich zur unteren Lendenwirbelsäule etwas größer,
- in der Projektion der Interglutealfalte,
- zwei symmetrische Zonen in der Projektion der Iliosakralgelenke (lateral und etwas oberhalb der Interglutealfalte),
- in der Projektion der Nieren (symmetrisch angeordnete Hyperthermiebereiche mit ungleichmäßiger Intensität).
Das lumbosakrale Wurzelsyndrom führt zu einer Abnahme der Hauttemperatur des Beins in der Innervationszone dieser Wurzel um 0,7–0,9 °C bei gleichzeitiger leichter Hyperthermie des Segments auf Höhe der entsprechenden Verbindungsäste des sympathischen Strangs. Eine Novocainblockade der betroffenen Wurzel normalisiert die Oberflächentemperatur des entsprechenden Dermatoms der Extremität und senkt die Segmenttemperatur im lumbosakralen Bereich um 0,2–0,3 °C. 10–12 Minuten nach Abschluss der Novocain- oder Trimecainblockade der lumbalen sympathischen Knoten steigt die Hauttemperatur des Fußes und Unterschenkels der entsprechenden Seite um 0,7–0,9 °C an, was 2–3 Minuten anhält.
Die durchschnittliche Hauttemperatur im Rücken- und Wirbelsäulenbereich beträgt 33,5–34,2 °C.
Obere Gliedmaßen
Die thermografischen Bilder beider oberen Extremitäten zeichnen sich durch Symmetrie aus, obwohl laut GM Frolov und Co-Autoren (1979) eine leichte thermische Asymmetrie der oberen Extremitäten festgestellt wird, die durch die vorherrschende Entwicklung der rechten oder linken Extremität oder den Unterschied im arteriellen Druck verursacht wird.
Hyperthermiezonen auf Thermogrammen der oberen Extremitäten werden normalerweise im Bereich der Gefäßbündel bestimmt - der Innenfläche von Schulter, Ellenbogengelenk, Unterarm, Achselregion. Relative Hypothermie ist charakteristisch für die Außenfläche von Schulter und Unterarm sowie Fingern (im Vergleich zu den Handflächen). Im Bereich des ersten Fingers der Hand, in den Interdigitalräumen, entlang der großen Venen auf dem Handrücken, wird eine mäßige Hyperthermie festgestellt. Die durchschnittliche Hauttemperatur im Bereich der oberen Extremitäten (mit Ausnahme der Finger) beträgt 31,2-32,6 °C, die der Finger 27,2-28,6 °C.
Untere Gliedmaßen
Auch die thermografische Darstellung der beiden unteren Extremitäten ist symmetrisch. Im oberen und mittleren Drittel der Schienbeine zeigen sich Zonen ausgeprägter Hyperthermie, während im Bereich des Kniegelenks, des unteren Drittels des Schienbeins und des Fußes Hypothermiezonen zu beobachten sind.
Thermogramme der Fußrückenfläche zeigen ein heterogenes Bild mit einer Tendenz zur Abnahme der Hyperthermie von oben nach unten – im Zehenbereich wird eine Hypothermiezone festgestellt. Auf der Plantarseite der Füße ist die Intensität der Hyperthermie entlang der medialen Kante, insbesondere in der Projektion des Fußgewölbes, stärker ausgeprägt. Hypothermiezonen werden entlang der lateralen Kante und im Zehenbereich registriert.
An der Rückseite der Oberschenkel zeigt sich eine Zone ausgeprägter Hypothermie in der Gesäßprojektion und eine Zone der Hyperthermie im oberen Drittel der Oberschenkel, der Kniekehle und dem oberen Drittel der Schienbeine. Die Schienbeine zeichnen sich durch eine Tendenz zur Abnahme der Hyperthermieintensität nach distal aus. Über der Achillessehne zeigt sich eine Hypothermiezone. Die durchschnittliche Hauttemperatur in den unteren Extremitäten (außer den Zehen) beträgt 32,1–32,4 °C, an den Zehen 23,3–23,9 °C.
Die Analyse und Verarbeitung von Thermogrammen erfolgt nach folgenden thermografischen Merkmalen:
- Erkennung thermischer Asymmetrie,
- Untersuchung des Bereichs eines asymmetrischen Abschnitts (Hypo- oder Hyperthermiezone): Abmessungen, Grad der Homogenität, Eigenschaften der Grenzen usw.
- Bestimmung des Temperaturgradienten und Berechnung seines Koeffizienten, der das Verhältnis der Temperaturdifferenz zwischen Punkten und der Entfernung zwischen ihnen ausdrückt,
- Bestimmung der maximalen, minimalen und durchschnittlichen absoluten Temperatur symmetrischer Abschnitte,
- Bestimmung des thermografischen Index (TI), der das Verhältnis der Summe der Temperaturen jedes isothermen Feldes zur Gesamtfläche der Zone pathologischer thermischer Asymmetrie darstellt.
Normalerweise liegt der thermografische Index zwischen 4,62 und 4,94 und beträgt im Durchschnitt 4,87.
Laut NK Ternovoy und Co-Autoren (1988) wird bei Osteoarthrose im ersten Röntgenstadium nach NS Kosinskaya eine thermische Asymmetrie der Gelenke beobachtet, eine Hypothermiezone oberhalb des Gelenkbereichs, die sich allmählich oberhalb und unterhalb der Gliedmaßensegmente in eine Hyperthermiezone verwandelt. Der Temperaturgradient in der Hypothermiezone beträgt 0,6+0,2 °C.
Thermogramme von Patienten mit Osteoarthrose im Stadium II–III zeigen eine thermische Asymmetrie, eine Hyperthermiezone oberhalb des betroffenen Gelenks mit unterschiedlichem Relief und Schweregrad, was auf eine Hypervaskularisierung des Gelenks und eine aseptische Entzündung der Synovialmembran des Gelenks und des paraartikulären Gewebes hindeutet. Der Temperaturgradient des pathologisch veränderten Gelenks beträgt 1 ± 0,2 °C.
Bei einer wirksamen Behandlung ist das Thermogramm durch eine Verringerung der Temperaturasymmetrie und eine Abnahme der Hyperthermieintensität gekennzeichnet, und der Temperaturgradient sinkt auf 0,4–0,8 °C.
Im Ukrainischen Rheumatologiezentrum wurde eine Studie über die Beziehung zwischen Daten aus der Remote-Computerthermographie (RCT), Radiographie und Ultraschall von von Osteoarthritis betroffenen Kniegelenken durchgeführt.
An der Studie nahmen 62 Patienten mit Kniearthrose teil, die die ACR-Klassifikationskriterien (1986) erfüllten, darunter 43 (69,4 %) Frauen und 19 (30,6 %) Männer im Alter von 47 bis 69 Jahren (im Durchschnitt 57,4 ± 6,2 Jahre), die seit 1,5 bis 12 Jahren (im Durchschnitt 5,6 ± 2,6 Jahre) krank waren. Monoartikuläre Läsionen der Kniegelenke wurden bei 44 (71 %) Patienten festgestellt, bilaterale bei 18 (29 %), sodass insgesamt 80 Kniegelenke bei Patienten der Hauptgruppe untersucht wurden. Röntgenstadium 1 nach Kellgren und Lawrence wurde bei 23 (28,8 %), II bei 32 (40 %), III bei 19 (23,8 %) und IV bei 6 (7,4 %) Patienten diagnostiziert. Zum Vergleich wurden 54 Röntgenaufnahmen der Kniegelenke von 27 Personen herangezogen, die die Kontrollgruppe bildeten. In deren Anamnese keine Daten zu traumatischen oder sonstigen Schäden an den Kniegelenken sowie an Gefäßen, Weichteilen, Knochen und anderen Gelenken der unteren Extremitäten vorlagen. Unter den 27 Personen der Kontrollgruppe befanden sich 18 (66,7 %) Frauen und 9 (33,3 %) Männer im Alter von 31 bis 53 Jahren (durchschnittlich 41,5 + 4,9 Jahre).
Die Röntgenuntersuchung der Kniegelenke erfolgte in anterior-posteriorer Projektion nach der Standardmethode. Die Einstufung der Röntgenkriterien für Osteoarthrose von 0 bis 3 Grad (Verminderung der Gelenkspalthöhe und Osteophytose) erfolgte anhand des Atlas of Grading of Osteoarthrosis of the Knee Joints von Y. Nagaosa et al. (2000).
Bei der DCT mit der Wärmebildkamera Raduga-1 folgten wir den Empfehlungen von LG Rosenfeld (1988). Im Kniegelenk-Thermogramm wurden zwei symmetrische Bereiche mit den Maßen 35 x 35 mm ausgewählt, die dem medialen und lateralen Teil des tibiofemoralen Segments des Kniegelenks (TFKJ) entsprachen und in denen die Durchschnittstemperatur bestimmt wurde. Zur mathematischen Verarbeitung der DCT-Ergebnisse wurde der Temperaturgradientenindex mit der folgenden Formel bestimmt:
ATm = Tm – Trm und ATl = Tl – Trl,
Dabei ist AT der Temperaturgradient, Tm und Tl die Temperaturen der Bereiche in der Projektion der medialen und lateralen Regionen des TFKS, Trm und Trl die Referenzwerte der Temperaturen der Bereiche in der Projektion der medialen und lateralen Regionen des TFKS, die bei der Untersuchung gesunder Personen in der Kontrollgruppe ermittelt wurden.
Alle untersuchten Personen wurden einer Ultraschalluntersuchung der Kniegelenke mit dem Gerät SONOLINE Omnia (Siemens) mit einem 7.5L70-Linearsensor (Frequenz 7,5 MHz) im „Ortho“-Modus in Standardpositionen unterzogen. Der Zustand der Knochengelenkflächen (einschließlich des Vorhandenseins einer „Lockerung“ der Kortikalis und ihrer Defekte), der Gelenkspalte, der periartikulären Weichteile, des Vorhandenseins von Ergüssen, Veränderungen des Bandapparates und einiger anderer Parameter wurden beurteilt.
Bei Patienten der Hauptgruppe wurden auch klinische Anzeichen eines Gelenksyndroms untersucht. Zu diesem Zweck wurde der algofunktionelle Index (LAI) von Lequesne für den Schweregrad der Gonarthrose verwendet, der anhand der Art des Schmerzsyndroms (Zeitpunkt des Auftretens, maximale Gehstrecke ohne Schmerzen), Dauer der Morgensteifigkeit usw. bestimmt wurde. Der Schweregrad der Gonarthrose wurde in Punkten kodiert (1-4 – leicht, 5-7 – mittel, 8-10 – schwer, 11-13 – signifikant schwer, über 14 – schwer). Die Intensität des Schmerzsyndroms wurde anhand der visuellen analogen Schmerzskala (VAS) bewertet, wobei Schmerzfreiheit 0 mm und maximaler Schmerz 100 mm entspricht.
Die statistische Analyse der erhaltenen Ergebnisse erfolgte mit dem Computerprogramm STATGRAPHICS plus v.3. Bei der Korrelationsanalyse zeigte der Korrelationskoeffizient r < 0,37 einen schwachen, 0,37 < r < 0,05 einen moderaten, 0,5 < r < 0,7 einen signifikanten, 0,7 < r < 0,9 einen starken und r > 0,9 einen sehr starken Zusammenhang an. Der Wert p < 0,05 wurde als zuverlässig angesehen.
Die klinische Untersuchung der Patienten ergab eine leichte Gonarthrose bei 8 (12,9 %), eine mittelschwere bei 13 (20,9 %), eine schwere bei 21 (33,9 %), eine sehr schwere bei 15 (24,2 %) und eine sehr schwere bei 5 (8,1 %) Patienten. Neun (14,5 %) Patienten klagten nicht über Schmerzen in den betroffenen Gelenken, während weitere 53 (85,5 %) die Schmerzintensität laut VAS mit 5 bis 85 mm bewerteten. Eine Einschränkung des Bewegungsbereichs von 75 bis 125° wurde bei 38 (61,2 %) Patienten festgestellt, und eine Vergrößerung des Streckbereichs von 5 auf 20° wurde bei 19 (30,6 %) Patienten festgestellt.
Klinische Merkmale des Gelenksyndroms bei untersuchten Patienten mit Arthrose
Indikator |
M±sg |
AFI Lekena |
8,87 ± 3,9 |
DEIN Schmerz, mm |
35,48 ± 23,3 |
Beugebereich, ° (normal 130-150°) |
128,15+20 |
Erweiterungsbereich, ° (normal 0") |
3,23 ± 5,7 |
Die Untersuchung der Kniegelenk-Thermogramme bei den untersuchten Patienten mit Osteoarthrose ergab, dass die durchschnittliche DTM 0,69 ± 0,26 °C und die DTL 0,63 + 0,26 °C betrug (p = 0,061). Die Korrelationsanalyse ergab eine statistisch signifikante Beziehung zwischen der DTM und allen untersuchten klinischen Parametern sowie zwischen der DTL und Lekens AFI, VAS-Schmerz und Flexionsbereich.
Bei der Durchführung einer Korrelationsanalyse wurde ein statistisch signifikanter direkter Zusammenhang zwischen dem Temperaturgradienten in der medialen TFJ und einer Verringerung der Höhe des Gelenkspalts im medialen Bereich sowie einer Osteophytose im medialen und lateralen Bereich festgestellt, während der Temperaturgradient der lateralen TFJ nur in der lateralen TFJ mit einer Verringerung der Höhe des Gelenkspalts und einer Osteophytose korrelierte.
Ultraschalldaten zufolge wiesen Patienten mit Osteoarthrose eine Verengung des Gelenkspalts aufgrund einer Höhenabnahme des Gelenkknorpels (Querposition des Sensors), Knochenwucherungen (Osteophyten) und/oder Defekte an der Gelenkoberfläche, Veränderungen der Synovialmembran und Gelenkergüsse sowie Veränderungen der paraartikulären Weichteile (alle Positionen) auf. Veränderungen an der Oberfläche der Kortikalis der Gelenkoberfläche (Unebenheiten, Bildung von Oberflächendefekten) wurden bereits im Anfangsstadium der Erkrankung (Stadium I) festgestellt und erreichten in den Stadien III-IV ihren Höhepunkt.
Ein Gelenkerguss wurde bei 28 Patienten (45,16 %) festgestellt, hauptsächlich im Stadium II und III der Osteoarthrose, der hauptsächlich im oberen Rezess (32,3 % der Patienten) im lateralen Teil des Gelenkspalts (17,7 %), seltener im medialen (9,7 %) und im posterioren Rezess (3,2 %) lokalisiert war. Der Erguss hatte eine homogene echofreie Echostruktur unter der Bedingung klinischer Symptome, die bis zu einem Monat anhielten, und bei Patienten mit klinischen Anzeichen einer anhaltenden Entzündung - inhomogen mit Einschlüssen unterschiedlicher Größe und Echodichte. Die Dicke der Synovialmembran war bei 24 (38,7 %) Patienten erhöht, und bei 14 von ihnen wurde eine ungleichmäßige Verdickung festgestellt. Die durchschnittliche Krankheitsdauer war in dieser Gruppe länger als in der Gesamtgruppe (6,7 ± 2,4 Jahre), und bei Patienten mit ungleichmäßiger Verdickung der Synovialmembran war sie sogar noch länger (7,1 + 1,9 Jahre). Somit spiegelten die Merkmale der Synovitis die Dauer der Krankheit wider und der Schwere des Verlaufs zum Zeitpunkt der Untersuchung. Bemerkenswert sind die Daten aus dem Vergleich der Ergebnisse von DCT und Ultraschall.
Laut den Daten der Korrelationsanalyse besteht ein starker oder sehr starker direkter Zusammenhang zwischen dem Temperaturgradienten in der medialen und lateralen Gelenkpfanne einerseits und Gelenkerguss und Verdickung der Synovialmembran laut Ultraschalldaten andererseits. Ein schwächerer Zusammenhang wurde zwischen dem Vorhandensein von Knochenwucherungen im medialen Bereich der Gelenkpfanne (Ultraschalldaten) und dem Temperaturgradienten in allen untersuchten Gelenkbereichen festgestellt.
Es wurde eine Korrelation zwischen den DCT-Daten einerseits und den klinischen Merkmalen des Gelenksyndroms bei den untersuchten Patienten mit Osteoarthrose, dem radiologischen Krankheitsstadium und den Ultraschallergebnissen andererseits festgestellt. Die erhaltenen Daten weisen auf die Zweckmäßigkeit des Einsatzes instrumenteller Diagnosemethoden hin, darunter Röntgen, DCT und Ultraschall, die umfassendere Informationen über den Zustand nicht nur intraartikulärer, sondern auch extraartikulärer Gewebe liefern.

