Facharzt des Artikels
Neue Veröffentlichungen
Genitalwarzen: Ursachen, Symptome, Diagnose, Behandlung
Zuletzt überprüft: 23.04.2024

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
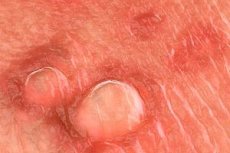
Mehr als 20 Arten des humanen Papillomavirus (HPV) können den Genitaltrakt infizieren. Die meisten HPV-Infektionen sind asymptomatisch, treten in subklinischer Form auf oder bleiben unerkannt. Visible Feigwarzen der Regel durch die HPV-Typen verursachten 6 oder 11. Andere Typen von HPV, die aus dem Anogenitalregion nachgewiesen werden können (z.B. Typen 16,18, 31, 33 und 35), zugeordnet sind, stark mit zervikaler Dysplasie. Die Diagnose von Genitalwarzen kann durch eine Biopsie bestätigt werden, eine Biopsie, obwohl selten benötigt (zum Beispiel, wenn die Diagnose Ineffizienz Standardtherapie belastend, das klinische Bild der Verschlechterung während der Behandlung, reduziert Immunität, pigmentierte / compressed / ulzerierte Warzen). Es gibt keine Belege für die Verwendung typspezifischer DNA-Tests für HPV in der Routinediagnostik oder im Management von Patienten mit sichtbaren Genitalwarzen.
HPV-Typen b und 11 können auch Warzen in der Vagina, der Zervix, in der Harnröhre und im Anus verursachen. Intraanalwarzen finden sich vorwiegend bei Patienten, die rezeptiven Analverkehr praktizieren und sich von Warzen im perianalen Bereich unterscheiden, die bei Männern und Frauen auftreten können, die keinen Analsex praktizieren. Zusätzlich zu Läsionen im Genitalbereich können diese Arten von HPV Warzen Bindehaut, Nasopharynx und Mundhöhle verursachen. HPV-Typen 6 und 11 sind selten mit invasiven Plattenepithelkarzinomen der Vulva assoziiert. Je nach Größe und anatomischer Lage können Feigwarzen schmerzhaft, leicht traumatisierend und / oder juckend sein.
Die HPV-Typen 16,18, 31, 33, 35 werden selten in den sichtbaren Feigwarzen erfaßt und mit Plattenepithelkarzinom intraepitheliale Neoplasie (Plattenepithelkarzinom in-situ, papullezny bovenoid, Erythroplasie Keir, Bouea Krankheit) verbunden sind. Diese Arten von HPV sind mit vaginalen und analen Dysplasien und zervikal intraepitheliale Plattenepithelkarzinomen verbunden. Patienten mit sichtbaren Genitalwarzen können gleichzeitig mit einer Vielzahl von HPV-Typen infiziert werden.
Behandlung von Genitalwarzen
Das primäre Ziel der Behandlung von sichtbaren Genitalwarzen ist es, die Warzen, die Symptome verursachen, zu entfernen. Als Ergebnis der Behandlung kann eine "Nichtpopulation" -Periode auftreten. Feigwarzen verursachen oft keine Symptome. Keine der derzeit verfügbaren Behandlungen hat Auswirkungen auf den natürlichen Verlauf der HPV-Infektion und zerstört diese Infektion nicht. Entfernung von Warzen kann und reduzieren, und nicht ihre Infektiosität reduzieren. Wenn sie unbehandelt bleiben, können sich visuell bestimmte Genitalwarzen selbst auflösen, unverändert bleiben oder an Größe zunehmen. Es gibt keinen Grund zu der Annahme, dass die Behandlung von visuell definierten Warzen die Entwicklung von Gebärmutterhalskrebs beeinflussen kann.
Schemata der Behandlung von Genitalwarzen
Bei der Wahl einer Methode zur Behandlung von Genitalwarzen sollte man von den Vorlieben des Patienten, den verfügbaren Mitteln und der Erfahrung des Gesundheitsarbeiters ausgehen. Keines der derzeit verfügbaren Medikamente hat eine höhere Wirksamkeit als die anderen oder ist das ideale Medikament für alle Patienten.
Behandlungen derzeit für den visuell identifizierten Feigwarzen - für die topische Behandlungen, die durch den Patienten durchgeführt werden: podofilox und imikvamod und Therapie, durchgeführt von Gesundheitsfürsorger: Kryotherapie, podophyllinic Harz, Trichloressigsäure, bihloruksusnaya Säure, Interferon und Operationstechnik. Die meisten Patienten haben eine bis zehn Genitalwarzen, eine Gesamtfläche von 0,5 bis 1,0 cm2, die für die meisten Expositionsmethoden zugänglich sind. Faktoren, die die Wahl der Methode der Behandlung beeinflussen können, umfassen Warze Größe, ihre Anzahl, Lokalisation, Morphologie, Patientenpräferenz, Kosten, einfache Bedienung, Nebenwirkungen und die Erfahrung der Gesundheit der Arbeitnehmer. Es ist wichtig, einen Behandlungsplan oder ein Protokoll zu haben, weil Viele Patienten benötigen eher eine Therapie als eine einzelne Behandlung. Grundsätzlich angeordneten Warzen auf nassen Oberflächen und / oder in den Falten der Haut, der stärker auf die lokale Behandlung mit Arzneimitteln, wie kaktrihloratsetouksusnaya Säure (TCA), Podophyllin, Podofilox und imikvamod als Warzen auf trockenen Hautoberflächen entfernt.
Wenn bei der Anwendung der Behandlungsmethoden, die von einem Arzt durchgeführt werden, keine signifikante Verbesserung nach drei Behandlungszyklen oder eine vollständige Auflösung der Warzen nach sechs Behandlungszyklen auftritt, sollte der therapeutische Behandlungsmodus geändert werden. Das Risiko-Nutzen-Verhältnis des Behandlungsverlaufs sollte umfassend bewertet werden, um eine übermäßige Heilung des Patienten zu vermeiden. Der Arzt sollte die vom Patienten angewendeten Methoden der lokalen Behandlung und die vom Arzt angewandten Methoden immer abwägen und gegebenenfalls ändern.
Bei richtiger Behandlung sind Komplikationen selten. Patienten sollten darauf hingewiesen werden, dass nach Anwendung der Exzisionsmethoden zur Entfernung von Warzen häufig hypo- und hyperpigmentierte Narben gebildet werden. Angebrachte oder hypertrophe Narben sind selten, können aber auftreten, wenn der Patient zwischen den Behandlungszyklen nicht genügend Zeit hat. Die Behandlung in seltenen Fällen führt zu einer störenden Fähigkeit des Patienten zu chronischen Schmerzsyndromen, wie Vulvodynie oder Hyperästhesie am Ort der Behandlung.
Externe Genitalwarzen, empfohlene Behandlung
Die Behandlung wird vom Patienten unabhängig durchgeführt
Podofilox, 0,5% ige Lösung oder Gel. Patienten können die Podophilox-Lösung mit einem Wattestäbchen oder Podophylox-Gel mit einem Finger 2 Mal am Tag für 3 Tage anwenden; dann folgt eine Pause für 4 Tage. Dieser Zyklus kann bei Bedarf wiederholt werden; bis zu 4 Zyklen. Die Gesamtfläche der behandelten Warzen sollte 10 cm 2 nicht überschreiten , und das Gesamtvolumen von Podophilus sollte 0,5 ml pro Tag nicht überschreiten. Wenn möglich, sollte der Gesundheitsarbeiter selbst die erste Behandlung durchführen, um zu zeigen, wie das Arzneimittel richtig anzuwenden ist und welche Warzen zu behandeln sind. Die Sicherheit der Anwendung von Podophyllose während der Schwangerschaft ist nicht belegt.
Oder Imiquamod 5% Creme. Die Patienten sollten die Imiquamod-Creme mit dem Finger dreimal in der Woche bis zu 16 Wochen lang anwenden. Es wird empfohlen, den Bereich der Creme nach 6-10 Stunden mit milder Seife und Wasser zu spülen. Mit dieser Behandlungsmethode verschwinden viele Warzen nach 8-10 Wochen oder früher. Die Sicherheit der Anwendung von Podophylox während der Schwangerschaft ist nicht erwiesen.
Behandlung durch einen Arzt
Kryotherapie mit flüssigem Stickstoff oder Kryosonde. Wiederholen Sie die Anwendungen alle 1-2 Wochen.
Podofillinovaya Harz, 10-25% in der Tinktur von Benzoin. Eine kleine Menge sollte auf jede Warze aufgetragen werden und warten, bis sie unter dem Einfluss von Luft trocknet. Um Probleme im Zusammenhang mit systemischer Resorption und Toxizität zu vermeiden, empfehlen einige Experten, die Menge des Arzneimittels (<0,5 ml Pofillin) oder die Fläche der Warze (10 cm 2 ) pro Anwendung zu begrenzen . Einige Experten schlagen vor, dass es notwendig ist, das Medikament 1-4 Stunden nach der Anwendung zu waschen, um Gewebeirritationen zu vermeiden. Wiederholen Sie den Vorgang ggf. Wöchentlich. Die Sicherheit der Anwendung von Podophylox während der Schwangerschaft ist nicht erwiesen.
Oder Trichloressigsäure (TCAA) oder Dichloressigsäure (DHAQ) von 80-90%. Es wird in kleinen Mengen nur auf Warzen aufgetragen und bis zur Trockenheit gealtert, bis ein weißer "Raureif" erscheint. Pulver mit Talk oder Natriumbicarbonat (Backpulver) wird verwendet, um nicht umgesetzte Säure zu entfernen. Wiederholen Sie den Vorgang ggf. Wöchentlich.
Oder chirurgische Entfernung - tangentiale Exzision mit einer Schere, tangentiale Rasiererxzision, Kürettage oder Elektrochirurgie.
Externe Genitalwarzen, alternative Behandlungsmethoden
Interferon-Verabreichung in Läsionen
Oder Laserchirurgie
Der Patient kann die Behandlung selbständig durchführen, wenn die Lage der Warzen deren Behandlung erlaubt. Podophylox in Form einer 0,5% igen Lösung oder eines Gels ist relativ kostengünstig, einfach zu verwenden, sicher und kann allein von Patienten zu Hause verwendet werden. Podofilox ist eine antimitotische Droge, die Warzen zerstört. Die meisten Patienten berichteten von leichten bis mäßigen Schmerzen oder lokalen Irritationen nach der Behandlung. Imiquimod ist ein lokal wirkendes Immunstimulans, das die Produktion von Interferon und anderen Zytokinen fördert. Vor dem Verschwinden der Warze treten gewöhnlich lokale Entzündungsreaktionen auf, meist leicht bis mittelschwer.
Kryotherapie zerstört Warzen aufgrund von Zytolyse, die unter dem Einfluss von Temperatur auftritt, und erfordert die Verwendung von spezieller Ausrüstung. Sein Hauptnachteil besteht darin, dass die richtige Verwendung eine beträchtliche Vorbereitung erfordert, ohne die die Warzen oft nicht vollständig aushärten, und als Ergebnis kann die Wirksamkeit der Methode niedrig sein oder die Gefahr von Komplikationen steigt. Bei der Anwendung von flüssigem Stickstoff kommt es aufgrund von Nekrosen zu Unreinheiten, und häufig bilden sich Blasen an der Stelle der Exposition. Obwohl Lokalanästhesie (bei Verwendung von lokalen Arzneimitteln oder Injektionen) nicht routinemäßig angewendet wird, erleichtert ihre Verwendung die Behandlung mit einer großen Anzahl von Warzen oder mit einer großen Einfrierzone.
Das Podophyllenharz enthält viele Komponenten, einschließlich Ligand-Podophyllin, welches ein antimitotisches Mittel ist. Das Harz wird meistens in 10-25% Benzointinktur hergestellt. Dieses Arzneimittel variiert jedoch stark in der Konzentration und im Gehalt an aktiven und inaktiven Komponenten. Das Zeitintervall, in dem die Poduillin-Präparate ihre aktiven Eigenschaften behalten, ist unbekannt. Es ist wichtig, eine dünne Schicht Podophyllinharz auf die Warzen aufzutragen und es an der Luft trocknen zu lassen, bis die Kontaktstelle mit der Kleidung in Kontakt kommt. Häufige Anwendungen oder unzureichende Lufttrocknung können aufgrund der Ausbreitung des Arzneimittels auf die nicht betroffene Haut zu lokalen Reizungen führen.
TCAH und BHUK sind ätzende Substanzen, die durch chemische Koagulation von Proteinen Warzen zerstören. Sie sind weit verbreitet, aber nicht genug studiert. Lösungen TCAK haben eine sehr niedrige Viskosität (im Vergleich zu Wasser) und mit zu viel Applique kann sich schnell ausbreiten, eine erhebliche Fläche der normalen angrenzenden Gewebe schädigen. Medikamente anwenden TCAH und BHUK sollten sehr vorsichtig sein und Sie müssen sie trocknen lassen, bevor sich der Patient hinsetzt oder aufsteht. Bei starken Schmerzempfindungen kann die Säure mit Seife oder Soda neutralisiert werden.
Die chirurgische Entfernung von Warzen hat Vorteile gegenüber anderen Expositionsmethoden, da eine schnelle Entfernung von Warzen üblicherweise bei einem einzigen Eingriff erfolgt. Dies erfordert jedoch eine erhebliche klinische Praxis, einige Geräte und eine längere Verarbeitungszeit. Nach der Wirkung der Lokalanästhesie können visuell nachweisbare Genitalwarzen durch Elektrochirurgie physikalisch zerstört werden, in welchem Fall üblicherweise keine zusätzliche Blutstillung erforderlich ist. Alternativ können Warzen durch tangentiale Exzision mit einer scharfen Schere oder einem Skalpell entfernt oder durch Kürettage entfernt werden. Da die meisten Warzen exophytisch sind, kann die Verwendung dieser Methode durch die Bildung einer Wunde in der Epidermis kompliziert werden. Hämostase kann durch Elektrokoagulation oder chemische hämostatische Mittel wie eine Lösung von Aluminiumchlorid erreicht werden. Stitching ist nicht erforderlich und wird in den meisten Fällen nicht angezeigt, wenn die chirurgische Entfernung korrekt durchgeführt wird. Die chirurgische Methode ist am besten in der Behandlung von Patienten mit einer großen Anzahl oder mit einer großen Fläche von Genitalwarzen anwendbar. CO-Laser und chirurgische Verfahren können bei der Behandlung von Patienten mit multiplen oder intraurethralen Warzen eingesetzt werden, insbesondere wenn sich andere Behandlungsmethoden als unwirksam erwiesen haben.
Interferon, entweder natürlich oder rekombinant, wurde verwendet, um Genitalwarzen systemisch (subkutan, an eine entfernte Stelle oder intramuskulär) oder in das betroffene Gebiet (Injektionen in Warzen) zu behandeln. Systemische Verwendung von Interferon war nicht wirksam. Interferon, das in den Läsionsbereich eingeführt wurde, zeigte im Vergleich zu anderen Methoden im Vergleich die gleiche Wirksamkeit und das gleiche Ausmaß an Rezidiven. Es wird angenommen, dass Interferon wirksam sein sollte, da es eine antivirale und / oder immunstimulierende Wirkung hat. Eine Interferonbehandlung wird jedoch wegen der Unannehmlichkeit ihrer Ernennung, der Notwendigkeit häufiger Besuche und ihrer Fähigkeit, häufig systemische Nebenwirkungen mit relativ gleicher Wirksamkeit mit anderen Methoden zu verursachen, für die Routineanwendung nicht empfohlen.
Aufgrund des Mangels an verfügbaren wirksamen Therapien verwenden einige Kliniken eine Kombinationsbehandlung (zwei oder mehr gleichzeitige Methoden zur Beeinflussung derselben Warze). Die meisten Experten glauben, dass kombinierte Methoden die Wirksamkeit nicht erhöhen, aber die Anzahl der Komplikationen erhöhen können.
Zervikale Warzen
Bei Frauen mit exophytischen Zervikalwarzen muss vor Beginn der Behandlung eine hochdifferenzierte intraepitheliale Plattenepithelläsion (PIP) ausgeschlossen werden. Die Behandlung sollte unter der Aufsicht des Experten durchgeführt werden.
Vaginale Warzen
Kryotherapie mit flüssigem Stickstoff. Aufgrund des Risikos einer Perforation und Fistelbildung wird die Verwendung einer Kryosonde in der Vagina nicht empfohlen.
Oder TCAK oder BHUK, 80-90% werden nur auf Warzen angewendet. Wenden Sie das Medikament sollte in kleinen Mengen und nur auf Warzen, bis zum Trocknen aushalten, bis ein weißer "Raureif" erscheint. Pulver mit Talk oder Natriumbicarbonat (Backpulver) wird verwendet, um nicht umgesetzte Säure zu entfernen. Wiederholen Sie den Vorgang ggf. Wöchentlich.
Oder Podofillin, 10-25% in Benzoyin Tinktur wird auf die betroffene Stelle aufgetragen, die trocken sein muss, bevor der Vaginalspiegel entfernt wird. Behandeln Sie während eines Eingriffs <2 cm 2. Falls erforderlich, wird das Verfahren in Intervallen von 1 Woche wiederholt. Im Zusammenhang mit der Möglichkeit der systemischen Resorption warnen einige Experten davor, Podophyllin in der Vagina zu verwenden. Die Sicherheit der Anwendung von Podophyllin während der Schwangerschaft ist nicht belegt.
Warzen in der Öffnung der Harnröhre
Kryotherapie mit flüssigem Stickstoff.
Oder
Podofillin, 10-25% in der Tinktur von Benzoin. Das Anwendungsgebiet sollte vor dem Kontakt mit normaler Schleimhaut getrocknet werden. Falls erforderlich, sollte das Verfahren wöchentlich durchgeführt werden. Die Sicherheit der Anwendung von Podophyllin während der Schwangerschaft ist nicht belegt.
Anal Warzen
Kryotherapie mit flüssigem Stickstoff.
Oder TQCU oder BHUK, 80-90% wird auf Warzen gesetzt. Das Medikament wird in kleinen Mengen nur auf Warzen aufgetragen und bis zur Trockenheit gealtert, bis ein weißer "Rauhreif" auftritt. Pulver mit Talk oder Natriumbicarbonat (Backpulver) wird verwendet, um nicht umgesetzte Säure zu entfernen. Wiederholen Sie den Vorgang ggf. Wöchentlich.
Oder chirurgische Entfernung.
HINWEIS. Die Behandlung von Warzen auf der Rektumschleimhaut sollte unter der Aufsicht eines Experten durchgeführt werden.
Warzen des Mundes
Kryotherapie mit flüssigem Stickstoff
Oder chirurgische Entfernung.
Follow-up
Wenn visuell bedingte Warzen gut auf die Behandlung ansprechen, ist eine Nachuntersuchung nicht erforderlich. Patienten sollten vor der Notwendigkeit gewarnt werden, das mögliche Auftreten von Rückfällen zu überwachen, die häufig innerhalb der ersten drei Monate auftreten. Da nicht bekannt ist, wie sensibel und spezifisch die Selbstdiagnose von Genitalwarzen ist, sollte Patienten angeboten werden, drei Monate nach der Behandlung eine Nachuntersuchung durchzuführen, um das mögliche Wiederauftreten der Krankheit zu kontrollieren. Ein früherer erneuter Besuch wird dazu beitragen, das Verschwinden von Warzen und das Auftreten von möglichen Komplikationen der Therapie zu kontrollieren, sowie eine Möglichkeit zur Schulung und Beratung des Patienten bieten. Frauen sollten darauf hingewiesen werden, regelmäßig zytologisch untersucht zu werden. Das Vorhandensein von Genitalwarzen ist kein Hinweis auf Kolposkopie.
Management von Sexualpartnern
Bei der Behandlung von Patienten mit Genitalwarzen ist die Untersuchung von Sexualpartnern nicht notwendig, da die Rolle der Reinfektion minimal zu sein scheint, und in Ermangelung von kurativen Therapien keine Behandlung sinnvoll ist, die darauf abzielt, das Infektionsrisiko zu reduzieren. Da jedoch der diagnostische Wert der Selbstdiagnose und Untersuchung durch Partner voneinander nicht genau bestimmt wird, können Partner von Patienten mit Genitalwarzen untersucht werden, um zu beurteilen, ob sie Genitalwarzen und andere STDs haben. Da die Behandlung von Genitalwarzen HPV wahrscheinlich nicht zerstört, sollten Patienten und ihre Partner gewarnt werden, dass sie nicht infizierte Sexualpartner infizieren können. Die Verwendung von Kondomen kann die Wahrscheinlichkeit der Übertragung von HPV auf einen nicht infizierten Partner verringern, aber nicht ausschließen. Frauen, die Partner von Patienten mit Genitalwarzen sind, sollten daran erinnert werden, dass für alle sexuell aktiven Frauen ein zytologisches Screening auf Gebärmutterhalskrebs empfohlen wird.
Besondere Bemerkungen
Schwangerschaft
Imiquimod, Podophyllin und Podophylox sollten während der Schwangerschaft nicht angewendet werden. Da genitale papillomatöse Läsionen während der Schwangerschaft sich vermehren und sich lockern, raten viele Experten während der Schwangerschaft, sie zu entfernen. HPV-Typen 6 und 11 können Larynxpapillomatose bei Neugeborenen und Kindern verursachen. Der Weg der Übertragung der Infektion (transplazental, mit der Passage des Geburtskanals oder postnatal) ist nicht ganz klar. Der prophylaktische Wert der Kaiserschnittentbindung ist unbekannt; Daher sollte Kaiserschnitt nicht nur durchgeführt werden, um die Übertragung von HPV-Infektion auf ein Neugeborenes zu verhindern. In seltenen Fällen kann ein Kaiserschnitt für Frauen mit genitapnymi Warzen angegeben werden, wenn sie den Durchgang des Fötus durch den Geburtskanal oder ihre Lokalisation in der Vagina natürlichen Geburt blockieren kann massive Blutungen verursachen.
Patienten mit reduzierter Immunität
Die Behandlung von Genitalwarzen bei Personen, die aufgrund einer HIV-Infektion oder anderer Ursachen immungeschwächt sind, kann weniger wirksam sein, ebenso wie bei Patienten mit normaler Immunantwort. Es kann zu häufigeren Rückfällen nach der Behandlung kommen. Die Inzidenz von Plattenepithelkarzinomen oder ähnlichen Genitalwarzen kann in dieser Population höher sein, und solche Patienten benötigen oft eine Biopsie, um die Diagnose zu bestätigen.
Plattenepithelkarzinom in situ
Bei der Diagnose eines Plattenepithelkarzinoms in situ sollte der Patient an einen Spezialisten auf diesem Gebiet überwiesen werden. Im Allgemeinen sind exzisierende Wirkmethoden wirksam, aber nach ihrem Gebrauch ist eine sorgfältige Überwachung notwendig. Das Risiko, dass diese Läsionen zur Entwicklung von Plattenepithelkarzinomen in situ führen, ist wahrscheinlich nicht hoch. Weibliche Partner solcher Patienten haben ein sehr hohes Risiko, zervikale Pathologien zu entwickeln.
Subklinische genitale HPV-Infektion (ohne exophytische Warzen)
Subklinische HPV-Infektion ist viel häufiger als exophytische Warzen, sowohl bei Männern als auch bei Frauen. Eine Infektion findet sich häufig im Gebärmutterhals, wenn Pap-Abstriche, Kolposkopie oder Biopsie durchgeführt werden, sowie auf dem Penis, der Vulva und anderen Bereichen der Genitalhaut nach dem Auftreten weißer Flecken nach dem Auftragen von Essigsäure. Die routinemäßige Verwendung von Essigsäure und die Untersuchung mit Vergrößerungslinsen unter Beleuchtung als Screening-Tests zum Nachweis von "subklinischen" oder "essigweißen" Genitalwarzen wird derzeit jedoch nicht empfohlen. Das Auftreten von weißen Flecken nach der Behandlung mit Essigsäure ist kein spezifischer Test für eine HPV-Infektion. Daher können in Populationen mit geringem Risiko viele falsch positive Ergebnisse identifiziert werden, wenn dieser Test als Screening-Test verwendet wird. Die Spezifität und Empfindlichkeit dieses Verfahrens bleiben undefiniert. In speziellen Situationen halten erfahrene Kliniker diesen Test zur Identifizierung von flachen Genitalwarzen für nützlich.
Die genaue Diagnose einer HPV-Infektion basiert auf der Definition von viralen Nukleinsäure (DNA) oder Kapsidproteinen. Die Diagnose einer HPV-Infektion unter Verwendung von Pap-Abstrichen korreliert normalerweise nicht mit der Definition von HPV-DNA in Zervixzellen. Zellveränderungen im Gebärmutterhals, die mit einer HPV-Infektion einhergehen, ähneln zellulären Veränderungen mit leichter Dysplasie und gehen oft spontan zurück. Es gibt Tests zur Bestimmung der DNA einiger HPV-Typen in Zervixzellen, die durch Schaben erhalten wurden, aber ihre klinische Bedeutung für das Management von Patienten ist unbekannt. Die Entscheidung zur Behandlung von Patienten sollte nicht auf der Grundlage von HPV-DNA-Test-Tests getroffen werden. Das Screening einer subklinischen genitalen HPV-Infektion mittels DNA- oder RNA-Tests oder Essigsäure wird nicht empfohlen.
Behandlung
In Abwesenheit von Begleit Dysplasie Behandlung subklinischer HPV-Infektion Pap-Abstrich, kolposkopische Untersuchung, Biopsie, Hautbehandlung oder Schleimhaut Essigsäure sowie den Nachweis von HPV (DNA oder RNA) wird nicht empfohlen diagnostiziert, da oft die Diagnose unsicher bleibt und Behandlung beseitigt die Infektion nicht. HPV ist bei Männern und Frauen in den umgebenden Geweben nach der Laserbehandlung von HPV-assoziierte Dysplasie und nachdem Versuche zur Beseitigung subklinische HPV-Infektion unter Verwendung umfangreiche Laserverdampfung der anogenitalen Region gefunden. Bei gleichzeitiger Dysplasie sollte der Behandlungsansatz auf dem Grad der Dysplasie basieren.
Management von Sexualpartnern
Die Untersuchung von Sexualpartnern ist optional. Die meisten Partner haben in der Regel bereits eine subklinische HPV-Infektion. Es gibt keine Tests für das praktische Screening einer subklinischen HPV-Infektion. Die Verwendung von Kondomen kann die Wahrscheinlichkeit einer Infektion eines nicht infizierten oder neuen Partners verringern; die Infektionsdauer ist jedoch unbekannt. Sind Patienten mit subklinischer HPV-Infektion so ansteckend wie Patienten mit exophytischen Warzen, ist unbekannt.
 [1],
[1],
Welche Tests werden benötigt?

