Facharzt des Artikels
Neue Veröffentlichungen
Ostitis
Zuletzt überprüft: 23.04.2024

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Ostitis (vom griechischen Osteon, was "Knochen" bedeutet) ist eine Krankheit, die durch entzündliche Prozesse im Knochengewebe gekennzeichnet ist.
Eine solche Entzündung kann sich infolge von traumatischen Faktoren oder Infektionen entwickeln und ist hauptsächlich mit Frakturen oder erfolglos durchgeführten Knochenoperationen verbunden. Diese Entzündung ist unspezifisch. Eine spezifische Knochenentzündung tritt aufgrund der Ausbreitung von hämatogenen Tuberkulose-, syphilitischen usw. Infektionen auf. Unter Ostitis, in vielen Fällen, betreffen Knochenläsionen, die mit Tuberkulose auftreten, insbesondere bei tuberkulöser Arthritis.
Der Verlauf der Ostitis ist chronisch oder kann eine akute Form annehmen. In akutem Zustand wird der Knochen zerstört, und im Falle einer chronischen Erkrankung wird die Prävalenz von Proliferationsprozessen festgestellt. Bei kongenitaler und tertiärer Syphilis spricht man von syphilitischer, ossifizierender und auflösender Osteitis.
Jede der gegebenen Arten dieser Läsion von Knochengewebe umfaßt eine Behandlung mit der Anwendung verschiedener geeigneter Maßnahmen. Bei einer spezifischen Osteitis liegt der Schwerpunkt der medizinischen Maßnahmen daher primär auf der Grunderkrankung. In anderen Fällen kann es angemessener sein, eine chirurgische Behandlung zu verschreiben, um den Fokus des Entzündungsprozesses zu sanieren. Operative Eingriffe werden von antibakteriellen, desensibilisierenden sowie immunstimulierenden Medikamenten begleitet.
Wenn die Osteitis rechtzeitig diagnostiziert wird und die notwendige rationelle Behandlung in naher Zukunft begonnen wird, ist die Prognose ihres Verlaufs günstig und die Wahrscheinlichkeit einer vollständigen Genesung hoch.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Ursachen von Ostitis
Die Ursachen der Ostitis werden durch zwei Hauptgruppen von Faktoren dargestellt, die den Ausbruch der Krankheit verursachen.
Die häufigste von ihnen ist eine traumatische Verletzung der Integrität des Knochens bei Schlägen, Blutergüssen, Brüchen (offen oder geschlossen) sowie durch chirurgische Eingriffe in diesen. Frakturen verbergen die Gefahr, dass in Verbindung mit ihnen eine eitrige Mikroflora in der Wunde auftreten kann.
In Bezug auf die Mikroflora ist anzumerken, dass ihre spezifischen Arten, wie syphilitisch und tuberkulös, ebenfalls eine Ostitis provozieren können. Aus diesem Grund syphilitische und tuberkulöse Ostitis. Die Erklärung dafür ist, dass, wenn eine Person eine Krankheit mit Syphilis oder Tuberkulose hat, Infektion durch das Kreislaufsystem sich im ganzen Körper ausbreiten kann, einschließlich Knochengewebe.
In der medizinischen Statistik wurde eine begrenzte Anzahl von Fällen auch beobachtet, wenn die Ostitis vor dem Hintergrund solcher Krankheiten wie Brucellose, Gonorrhö, Lepra, Paratyphus und rheumatoider Arthritis auftrat.
So werden die Ursachen der Ostitis hauptsächlich auf mechanische Auswirkungen traumatischer Art auf den Knochen und zusätzlich auf verschiedene Faktoren der infektiösen Pathogenese reduziert. Ausgehend davon wird in Abhängigkeit von der Ursache der Knochenentzündung die inhärente Ostia als geeignete Behandlungsmethode ausgewählt.
Symptome von Ostitis
Symptome Osteitis und Schweregrad sind, bei denen die Ätiologie verursacht Vorherrschen Skala pathologischer Prozess, der objektiven Gesamtzustand des Patienten, und auch, ob es eine begleitende Erkrankungen und Funktionsstörungen des Organismus aufgrund Osteitis anzeigt.
Die Progression der Ohrenentzündung kann oft auftreten, ohne ihre Anwesenheit durch irgendwelche bemerkbaren Erscheinungsformen bis zu dem Punkt zu geben, wenn irgendwann die Exazerbation geschieht.
In der Regel wird die akute Ostitis von lokalen Schmerzsymptomen begleitet. In der Folge kommt es zu Schwellungen, die Funktion des betroffenen Bereichs der Extremität oder der Wirbelsäule verändert sich negativ. Schließen Sie die Möglichkeit von pathologischen Brüchen, die Bildung von sekundären Verformungen nicht aus. Es gibt Verletzungen der Nerven und des Rückenmarks, die charakteristisch für Spondylitis, dh Tuberkulose der Wirbelsäule ist. Handelt es sich bei den Entzündungsprozessen um Periost und Weichteile, so treten Fistel und Phlegmone auf.
Ostitis in chronischer Form kann im Wesentlichen eine weitere Entwicklung der chronischen Parodontitis darstellen. In diesem Fall manifestiert sich die Krankheit in Form einer einseitig oder zweiseitig verdickten Verdickung des Kieferknochens. Gleichzeitig können wichtige Teile des Kiefers in diesen Prozess einbezogen werden. Bis zu dem Punkt, dass die gesamte Hälfte rechts oder links liegt, abhängig von der Lage der Otitis.
Das Auftreten von Exazerbationen wird unter Umständen durch ungünstige Bedingungen festgestellt. Dazu gehören Katarrhalenkrankheiten, Stresszustände usw. Das klinische Bild ist in diesem Fall analog zu einem akuten Prozess. Was den Zeitfaktor betrifft, scheint es möglich, ihn nur auf der Grundlage von Anamnese und Röntgenaufnahmen aufzudecken.
Die Symptome der Ostitis können völlig implizit sein, und das Vorhandensein der Krankheit wird oft nur im Stadium seiner Exazerbation bestimmt. Davon ausgehend ist eine Diagnose in frühen Stadien der Entwicklung solcher Knochenentzündungen von großer Bedeutung, da sich die Osteitis ohne entsprechende Behandlung in der Tendenz zu einer signifikanten Ausbreitung der Läsion im menschlichen Körper unterscheiden kann.
Wo tut es weh?
BCG hart
BCG-Impfstoff wurde zum ersten Mal im Jahr 1923 verwendet. Die subkutane Injektion des Medikaments wurde seit 1962 praktiziert und seitdem ist es die einzige Möglichkeit, gegen Tuberkulose zu impfen. BCG ist eine russischsprachige Transkription von BCG, Abkürzungen von Bacillum Calmette Guerin, wie die Kultur mit den Namen ihrer Schöpfer genannt wird, die die französischen Wissenschaftler A. Calmette und S. Guérin wurden.
Die Impfung unter Verwendung von BCG verhindert die Entwicklung von Tuberkulose in ihren schwersten Formen, die tuberkulöse Meningitis und blitzschnelle Tuberkulose haben. Jedes Jahr wird dieser Impfstoff an bis zu 100 Millionen Kinder verabreicht.
Mit der Verwendung dieses Impfstoffes ist es jedoch mit absoluter Sicherheit noch immer unmöglich, sicher zu sein, dass es keine möglichen Komplikationen nach der Impfung verursacht. Und obwohl sie sich in extrem kleinen Zahlen (0,004-2,5%) widerspiegeln, gibt es dennoch Orte, an denen es sein kann.
Zusammen mit den häufigsten negativen Folgen, die sich bei der Niederlage der regionalen über- und subclavia, axillären, zervikalen Lymphknoten manifestieren, wird jetzt auch festgestellt, dass sich BCG-Ostitis oft nach der Inokulation entwickelt.
Es wird allgemein angenommen, dass die Hauptgründe dafür in der möglichen unfairen Haltung der Person liegen, die die Manipulation durchführt, indem sie die Technik ihrer Ausführung verletzt. Dies kann sein, zu viel Tiefe der Verabreichung des Impfstoffs über die Haut oder Dosis über die vorgeschriebene Rate. Die Folgen solcher Handlungen können eine Vielzahl von unerwünschten lokalen Reaktionen in Form von nekrotischen Phänomenen in Geweben Erscheinung Geschwüren, Lymphadenitis, Keloide und kalten Abszess und Lupus in dem Ort führen, wo der Impfstoff eingeführt wurde.
Zum Auftreten der BCG-Ostitis zu führen, kann auch eine Impfung ohne Berücksichtigung bestehender Kontraindikationen durchführen, wenn diese Impfung aufgrund der individuellen Eigenschaften der Reaktion des Immunsystems des Kindes nicht akzeptabel ist.
Eine BCG-Ostitis sowie eine Vielzahl anderer möglicher negativer Reaktionen des kindlichen Organismus auf die Impfung können nur dann ausgeschlossen werden, wenn sie mit der Durchführung der Expedition zu einem qualifizierten Spezialisten betraut sind.
Tuberkulöse Osteitis
Die Tuberkulose-Osteitis ist durch eine Entzündung eines bestimmten Typs gekennzeichnet, die hauptsächlich Orte des menschlichen Skeletts in jenen Teilen aufweist, in denen eine große Anzahl von rotem, hämatopoetischem, myeloischem Knochenmark vorhanden ist.
Im größten Schritt tritt die Läsion in den Wirbelkörpern, in Metaphyten von Tibia, Femur und Humerus auf. Die Körper der lumbalen, iliakalen, ischialen Knochen sind ebenfalls der Entwicklung dieser Krankheit unterworfen.
Die Lokalisation der Entzündung ist überwiegend solitär, aber manchmal können solche Läsionen manchmal in verschiedenen Teilen des Skeletts auftreten.
Im Hinblick auf das Alter einer Person, bei der das Auftreten dieser Krankheit mit hoher Wahrscheinlichkeit auftritt, ist der Zeitraum des Kindes- und Jugendalters gefährdet.
In der unmittelbaren Umgebung der Gelenke finden sich die häufigsten Entzündungsherde, die unter bestimmten Umständen zu einem Faktor werden können, der die Ausbreitung auf ein nahes Gelenk zur Folge hat. In Ermangelung einer geeigneten Behandlung kann dies durch das Auftreten einer Entzündung in der Synovialmembran der Gelenkkapsel verschlimmert werden. Wenn andererseits der Entzündungsherd bei tuberkulöser Ostitis vom Gelenk entfernt ist, dann ist seine Einkapselung möglich, aber dies kann nur geschehen, wenn der menschliche Körper eine gute Resistenz hat.
Die Tuberkulose-Osteitis zeichnet sich durch eine lange Entwicklungszeit und einen Verlauf des pathologischen Prozesses aus und ist in den frühen Stadien nicht von signifikanten Schmerzsymptomen begleitet, die beim Patienten häufig keine Angst hervorrufen. Aber hier liegt die Hauptgefahr dieser Krankheit. Immerhin brechen deshalb viele Menschen den Behandlungsbeginn lange Zeit, was zu einem sehr ungünstigen Togelergebnis führt.
Mandibuläre Osteitis
Die Osteitis des Kiefers ist eine Krankheit, bei der entzündliche Prozesse im Knochengewebe auftreten. Häufig mit diesem Phänomen einhergeht auch eine Entzündung des Periosts, die Periostitis genannt wird. Darüber hinaus können sich Phlegmone und Fisteln bilden, sowie eine Knochenmarkentzündung-Osteomyelitis.
Am Beginn der Osteitis des Kiefers kann das Auftreten von Schmerzen in jedem Teil des Kiefers zeigen. Ferner gibt es an dieser Stelle Schwellungen, die beim Kauen von Nahrung zu Schwierigkeiten führen. Und später sind Schmerzempfindungen bereits im ganzen Kiefer bemerkbar.
Zu dieser Krankheit führen können schwere mechanische Schäden mit Beulen, Verletzungen, Prellungen, von denen gab es eine Fraktur des Kieferknochens. Die Gründe sind auch die Folgen eines erfolglosen chirurgischen Eingriffs.
Um im Kiefer zu erscheinen, ist eine Osteitis möglich, da bei einer Reihe von Krankheiten, zB bei Tuberkulose und Syphilis, der ganze Organismus mit der hämatogenen Methode infiziert wird.
Die Behandlung basiert auf einem integrierten Ansatz und besteht aus einer operativen Intervention in Verbindung mit der Verschreibung von antibakteriellen und immunstimulierenden Wirkstoffen. Das Vorhandensein einer gemeinsamen Infektionskrankheit erfordert die Priorität seiner Heilung.
Die Osteitis des Kiefers ist eine sehr unangenehme Krankheit, die sowohl durch traumatische als auch durch infektiöse Faktoren verursacht werden kann und recht radikale medizinische Maßnahmen erfordert, um sie zu behandeln.
Osteitis fibrosa
Fibröse Osteitis ist eine der möglichen Komplikationen, die mit dem Verlauf der Krankheit durch Hyperparathyreoidismus verbunden sind, wo die Knochen Erweichung und Deformation erfahren. Der Hyperparathyreoidismus ist dadurch gekennzeichnet, dass Parathyroidhormon in einer Menge produziert wird, die deutlich über das hinausgeht, was für das normale Funktionieren des Körpers notwendig ist. Dies hat zur Folge, dass der Kalzium-Phosphor-Stoffwechsel gestört ist und osteoklastische Prozesse verstärkt werden, bei denen Phosphor und Kalzium aus den Knochen ausgeschieden werden. Als Folge der Tatsache, dass die röhrenförmige Absorption abnimmt und Phosphor mit mehr Aktivität beginnt, sich zu lösen, treten Hyperphosphaturie und Hypophosphatämie auf.
Veränderungen im Zusammenhang mit Knochengewebe bestehen im Auftreten von Osteomalazie und Osteoporose.
Knochen werden brüchig, was zu einer erhöhten Prädisposition für Frakturen in den oberen und unteren Gliedmaßen und zusätzlich zu Wirbelsäulenverletzungen führt.
Nach den Ergebnissen der Bluttests während der Krankheit, ist ein hoher Gehalt an Calcium, alkalische Phosphatase fixiert. Parathormon ist auch in großen Mengen vorhanden. Der Phosphor-Index ist niedriger. Röntgenuntersuchung zeigt Ausdünnung der Knochen, Verletzung ihrer Integrität in Form von Rissen und Brüchen, Zystenbildung festgestellt wird.
In den meisten Fällen der fibrösen Osteitis ist ihr Verlauf nicht mit dem Auftreten irgendeiner offensichtlichen spezifischen Symptomatik verbunden, sie kann nur bei Komplikationen auftreten. Dies sollte jedoch keinesfalls das Vertrauen wecken, dass, wenn die fibröse Ostitis nicht stört und die Gesundheit nicht wesentlich beeinträchtigt, dies keine Gefahr für die Gesundheit darstellt. Es, wie jede andere Krankheit, die Sie behandeln müssen.
Kondensat-Ostitis
Osteitis Kondensieren ist ein entzündlicher Prozess gleichzeitig alle Knochen beteiligt: Knochen als solche - Osteitis, Periost, die Periostitis genannt wird, und Myelitis - Entzündung, die im Knochenmark entwickelt. Eine Besonderheit ist, dass es fokal sklerosierend ist und in chronischer Form verläuft.
Die Ätiologie der Kondensations-Osteitis ist mit dem Auftreten einer atypischen Reaktion von Knochengewebe bei Patienten verbunden, die besonders in jungen Jahren eine hohe Resistenz oder eine geringe Infektion aufweisen.
Diese Krankheit ist am häufigsten in dem Bereich lokalisiert, in dem sich die unteren Prämolaren befinden. Die Entfernung des Zahnes führt nicht zum Verschwinden der sklerotischen Veränderungen. Das Vorhandensein von unbedeutenden Rändern der Osteosklerose tritt manchmal als Folge einer kompensierten okklusalen Überlastung auf, die nicht auf eine Verbindung mit den früheren Prozessen in den periodontalen Entzündungsprozessen zurückzuführen ist
Induzierte Kondensieren Osteitis pathomorphologische Änderungen können als eine der aufeinanderfolgenden Phasen beschrieben, die einen aseptischen Prozess entwickelt, der zu Osteoporose führt, das hieß die Zerstörung von Knochen und Osteosklerose, wobei die Knochendichte erhöht.
Basierend auf all den oben genannten, schließen wir, dass eine chronische Erkrankung osteitis Kondensation ist, die bei der Verbreitung des pathologischen Fortschritts in Bereichen mit intensiver Beteiligung in Prozessen wie sklerosierende richtige Knochen und Knochenmark und Knochenhaut inhärent ist. Angesichts dessen kann seine Anwesenheit eher ernste medizinische und vorbeugende Maßnahmen erfordern.
 [28]
[28]
Diagnose von Osteitis
Die Diagnose der Osteitis wird hauptsächlich auf der Grundlage von Informationen über den Zustand der Knochen durchgeführt, die als Ergebnis der Röntgenuntersuchung erhalten werden.
Auf Röntgenaufnahmen sieht die Ostitis wie Herde zerstörerischer Veränderungen in kompakter oder spongiöser Knochensubstanz aus, die sich in der Form unterscheiden. Diese Brennpunkte haben Abmessungen von mehreren Millimetern und können in Zentimetern gemessen werden. Die Kanten sind entweder klar oder unbestimmt. Manchmal wird das Vorhandensein einer osteosklerotischen Reaktion im umgebenden Knochengewebe nachgewiesen, im Inneren des Herzens befindet sich ein Schatten des Sequestrierers.
Tuberkulose-Ostitis zeichnet sich dadurch aus, dass Knochengewebe eine überwiegend schwach exprimierte produktive Reaktion aufweist, die wie ein schmaler sklerotischer Rand um die Quelle der Zerstörung aussieht. Beim Tuberculose-Otitis bildet sich ein schwammiger Sequester.
Eine Knochenentzündung, die ihren Ursprung in der metaphysären Region hat, mit einem exzentrisch lokalisierten Fokus, hauptsächlich bei Kindern, kann eine Voraussetzung für eine laminierte oder lineare periostale Reaktion sein, die durch tuberkulöse Osteitis gekennzeichnet ist. In diesem Fall für eine genaue Diagnose mit einer Tomographie.
Diagnostische Maßnahmen für die Ostitis umfassen auch eine Radionuklid-Studie, um die Lokalisierung von Entzündungen genau zu erkennen, wenn die Röntgenaufnahme unhaltbar ist. Dies hilft, die Wahl des Ortes zu bestimmen, an dem eine Biopsie von Knochengewebe durchgeführt werden soll.
Die spezifische Ostitis wird durch immunologische und mikrobiologische Methoden diagnostiziert.
Diagnose Osteitis notwendig, diese Krankheit durch aseptische Nekrose, Osteoidosteom begrenzt dystrophischen-degenerative racemose Formationen kortikale Lücken unterscheiden zu maximieren, Chondroblastom, eosinophilen Granulom, und so weiter. Establishment genauer und eindeutigen Diagnose ist ein positiver Faktor für eine wirksame Behandlungsprozess und die erfolgreiche Wiederherstellung .
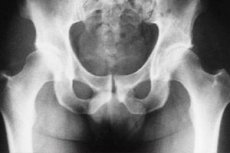
Röntgendiagnostik der tuberkulösen Osteitis des Hüftgelenks
Das Hüftgelenk ist einer der häufigsten Orte im menschlichen Körper, wo osteoartikuläre Tuberkulose betroffen ist. Auf dieser Basis wird der Nachweis der Krankheit im frühesten Stadium ihrer Entwicklung relevant, was den Behandlungsprozess erheblich erleichtert und nachfolgende Komplikationen minimiert. Diagnostische Maßnahmen werden in vielen Fällen mittels Röntgenforschung durchgeführt. Insbesondere wird eine Röntgendiagnostik der tuberkulösen Osteitis des Hüftgelenks durchgeführt.
Nach den Röntgenaufnahmen zeigen die frühesten Studien Zeichen von Osteoporose, und es ist möglich, sie nur zu identifizieren, wenn man die Bilder vergleicht, auf denen beide Hüftgelenke bedeckt sind. Selbst in dem Stadium, das zur tuberkulösen Osteitis führt, kann es zu einer Veränderung der Weichgewebe kommen, die sich als erhöhte Schatten intermuskulärer Schichten in den Konturen zwischen dem Gelenkbeutel und den mittleren und kleinen Muskeln des Gesäßes manifestieren. Es kann eine asymmetrische Anordnung von Beckenknochen geben aufgrund der Tatsache, dass eine Person aufgrund einer Muskelatrophie, entweder durch eine Verdickung des Gelenks von der erkrankten Seite oder durch eine schmerzhafte Kontraktur, eine falsche Position einnimmt.
Nach eineinhalb bis zwei Monaten bei Röntgenaufnahmen in den Knochen das Auftreten von Foci destruktiver Prozesse offenbarten, sind die Kanten gezackt und verschwommen und in dem der Schwamm das Vorhandensein von mehreren Anfällen beobachtet.
Tuberkulöse Osteitis mit der höchsten Häufigkeit auftritt, in den Knochen, die sie Hüftpfanne gebildet, in geringerem Maße auch die Krankheit am Schenkelhals festgestellt wird, und nur selten - in dem Kopf des Oberschenkelknochens. In Bezug auf letzteres sollte angemerkt werden, dass sie besser auf Röntgenaufnahmen zu sehen sind, bei denen die Hüfte nach außen weg ist. In der Hüftpfanne wird die Identifizierung von Foci der Zerstörung des Knochengewebes erleichtert, indem posteriore Röntgenaufnahmen erhalten werden.
In einigen Fällen kann der Patient frühe Deformation des Kerns, Ossifikation und eine Zunahme des Kopfes des Oberschenkels erkennen.
Röntgendiagnostik von tuberkulöser Ostitis der Hüfte in verschiedenen Stadien der Erkrankung durchgeführt, so dass Sie die Dynamik des pathologischen Prozesses zu identifizieren und auf der Grundlage des von der Notwendigkeit, bestimmte Anpassungen des Behandlungsplan von Aktivitäten zu machen, die darauf abzielen, die Prognose zu verbessern und die Möglichkeit einer wirksamen Behandlung zu erhöhen.
Was muss untersucht werden?
Wie zu prüfen?
Wen kann ich kontaktieren?
Behandlung von Ostitis
Die Behandlung der Ostitis besteht in der Durchführung eines Komplexes von medizinischen Maßnahmen, die jeweils aufgrund der Ätiologie und der Gründe ausgewählt werden, die sie durch die Entwicklung der Krankheit verursacht haben. In der Regel werden chirurgische Eingriffe zur Entfernung von betroffenen Geweben durchgeführt, die nekrotischen Prozessen unterzogen wurden - Nekroektomie. Diese Methode der chirurgischen Behandlung ist für den Typ der Otitis tuberculosis angezeigt. Um solche Knochenfragmente zu entfernen, die Sequesters genannt werden, die sich aufgrund der Krankheit vom Knochen gelöst haben, wird zusätzlich eine Sequestrektomie durchgeführt. Die segmentale und longitudinale Resektion von Knochen, die Behandlung ihrer Hohlräume durch Vakuum- und Ultraschallverfahren, die Anwendung von Saug- und Ansaugröhrchen können ebenfalls zweckmäßig sein.
Therapeutische Maßnahmen zur Behandlung der Osteitis sind die antimikrobielle Therapie mit Antibiotika, Sulfonamiden. Bei der Chemotherapie werden wirksame Antiseptika verschrieben, die die Verwendung spezifischer, intramuskulärer und intravaskulärer Methoden innerhalb und lokal ausschließen. Proteolytische Enzyme wie Papain, Chymotrypsin usw. Sind weit verbreitet geworden.
Die geringste Rolle bei der Behandlung von Ostitis spielen passive und aktive Immunisierungs-, physiotherapeutische Verfahren. Auch die betroffene Extremität sollte immobilisiert werden.
Daher wird die Behandlung von Ostitis hauptsächlich in einem Krankenhaus durchgeführt und wird basierend auf der Ätiologie und der Art der Erkrankung sowie dem allgemeinen Zustand des Patienten verschrieben. Aufgrund der Kombination dieser Faktoren entscheidet sich der Arzt für die eine oder andere Methode und entwickelt das am besten geeignete und wirksamste Schema der medizinischen Maßnahmen.
Prävention von Otitis
Ostitis in seiner spezifischen Form entsteht oft aufgrund der Anwesenheit in einer Person einer Reihe von Krankheiten, wie zum Beispiel Syphilis. Tuberkulose usw. In diesem Fall wird der gesamte Organismus einem hämatogenen Weg durch den Blutfluss im Kreislaufsystem unterzogen. Einschließlich Infektion gelangt in das Knochengewebe, wo es eine Entzündung provoziert.
So, die Vorbeugung von Ostitis, während ein primäres Bedürfnis, die notwendigen medizinischen Maßnahmen zur Behandlung dieser zugrunde liegenden Infektionskrankheit zu übernehmen. Es ist von großer Wichtigkeit, die Behandlung so schnell wie möglich in der kürzest möglichen Zeit zu beginnen, nachdem die Person mit der entsprechenden Infektion diagnostiziert wurde. Die früh einsetzende Behandlung trägt wesentlich dazu bei, ihre ubiquitäre Verbreitung zu verhindern.
Um eine Ostitis traumatischen Ursprungs zu verhindern, bedeutet dies zunächst eine primäre Behandlung einer offenen Fraktur sowie eine unerschütterliche Einhaltung der Prinzipien der Einhaltung der strengsten aseptischen Bedingungen für die Osteosynthese geschlossener Frakturen.
Zusammenfassend, was die Prävention von Ostitis sein sollte, betonen wir zwei Grundprinzipien. Vor allem ist es notwendig, akute Krankheitsformen verbindlich zu behandeln, um ihren Übergang in die chronische Form zu verhindern. Und eine weitere Voraussetzung ist eine gute sanitäre Versorgung mit Schäden an der Integrität der Knochen bei Schlaganfällen, Verletzungen, Prellungen und Brüchen, insbesondere offenen. Um zu vermeiden, pathogene Mikroorganismen und Infektionen zu bekommen.

