Facharzt des Artikels
Neue Veröffentlichungen
Trichomonaden in der Scheide
Zuletzt überprüft: 29.06.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
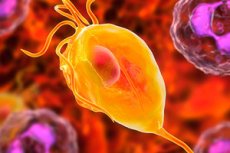
Vaginale Trichomonas oder Trichomonas vaginalis ist ein einzelliger Mikroorganismus, der eine Vaginalerkrankung namens Trichomoniasis verursachen kann. Trichomonas vaginalis ist ein Parasit und wird beim Geschlechtsverkehr sexuell übertragen.
Hier einige Informationen zu vaginalen Trichomonaden und Trichomoniasis:
- Symptome: Trichomoniasis kann verschiedene Symptome aufweisen, darunter Juckreiz, Brennen, vaginaler Ausfluss (meist grünlich-gelb in Farbe und Geruch), Schmerzen beim Geschlechtsverkehr und vaginale Beschwerden. Manche Frauen können asymptomatisch sein.
- Diagnose: Trichomoniasis wird normalerweise durch eine Laboruntersuchung einer Probe des Vaginalausflusses oder Urins zum Nachweis von Trichomonas vaginalis diagnostiziert.
- Behandlung: Trichomoniasis wird mit antiparasitären Medikamenten behandelt, die in der Regel oral eingenommen werden. Die Behandlung sollte von einem Arzt verordnet werden.
- Folgen: Unbehandelt kann Trichomoniasis weitere gynäkologische Infektionen auslösen und das Risiko für andere sexuell übertragbare Infektionen, einschließlich HIV, erhöhen. Bei Schwangeren kann Trichomoniasis zudem das Risiko für Schwangerschaftskomplikationen und Frühgeburten erhöhen.
- Vorbeugung: Die Verwendung von Kondomen beim Sex kann das Risiko der Übertragung von Trichomoniasis und anderen sexuell übertragbaren Infektionen verringern.
Struktur vaginale Trichomonaden
Trichomonas vaginalis (Trichomonas vaginalis) ist ein einzelliger Mikroorganismus, der eine vaginale Infektion namens Trichomoniasis verursacht. Die Struktur von Trichomonas vaginalis umfasst die folgenden Grundelemente:
- Trichomonadenkörper: Trichomonaden haben einen spindelförmigen oder ovalen Körper, der normalerweise klein ist und sich dank Flagellen (haarähnlichen Motoren) bewegt.
- Flagellen (haarähnliche Trichomonaden): Dies ist eines der charakteristischen Merkmale von Trichomonaden. Sie verfügen über eine Reihe langer haarähnlicher Trichomonaden, die dem Mikroorganismus seine Beweglichkeit und die Fähigkeit verleihen, sich in einem flüssigen Medium zu bewegen.
- Zytoplasma: Im Inneren der Trichomonade befindet sich das Zytoplasma, das verschiedene Organellen enthält, darunter den Zellkern, Mitochondrien und andere für das Zellleben notwendige Strukturen.
- Hülle und Membranen: Trichomonaden besitzen eine Hülle bzw. Membran, die ihre Zelle umgibt.
- Zellkern: Der Zellkern enthält die genetischen Informationen, die für die Funktion des Mikroorganismus erforderlich sind.
- Blaue Blutkörperchen: Blaue Blutkörperchen können im Zytoplasma von Trichomonaden vorhanden sein. Dabei handelt es sich um eisen- und schwefelhaltige Strukturen, die im Stoffwechsel und bei Energieprozessen eine Rolle spielen.
Die Struktur vaginaler Trichomonaden kann je nach Zustand und Umgebung variieren. Bei der Diagnose einer Trichomoniasis werden Trichomonaden üblicherweise in Vaginalabstrichen gefunden.
Lebenszyklus vaginale Trichomonaden
Vaginale Trichomonas oder Trichomonas vaginalis ist ein protozoischer Mikroorganismus, der eine Infektion namens Trichomoniasis (Trichomoniasis vaginalis) verursacht. Der Lebenszyklus von vaginalen Trichomonas kann wie folgt beschrieben werden:
- Trophozoiten (Trophonten): Dies ist die aktive und infektiöse Form vaginaler Trichomonaden. Trophozoiten haben eine charakteristische Form mit Flagellen (Geißeln), die der Fortbewegung und Anheftung an die Zellen der Vaginalschleimhaut dienen. Diese Form von Mikroorganismen kann Infektionssymptome hervorrufen.
- Teilung und Replikation: Trophozoiten können sich durch Zweiteilung teilen, was zu einer Zunahme ihrer Anzahl in der Vagina führt.
- Aktive Infektion: Trophozoiten können eine Entzündung und Reizung der Vaginalschleimhaut verursachen, die zu Symptomen einer Trichomoniasis führen kann, darunter Juckreiz, Brennen, Schmerzen beim Wasserlassen und Ausfluss.
- Passive Form: Unter bestimmten Bedingungen, wie z. B. Trockenheit oder niedrigem Sauerstoffgehalt, können sich Trophozoiten in eine inaktivierte und stabilere Form, eine sogenannte Zyste, verwandeln. Zysten können in der äußeren Umgebung überleben und als Infektionsquelle dienen.
- Verbreitung: Vaginale Trichomonaden werden durch sexuellen Kontakt, einschließlich Vaginal- und Oralverkehr, übertragen. Sie können auch durch die gemeinsame Nutzung von Gegenständen wie Handtüchern oder Unterwäsche übertragen werden.
- Infektionszyklus: Vaginale Trichomonaden können wiederkehrende Infektionsepisoden verursachen, insbesondere wenn sie nicht ausreichend behandelt werden. Dies führt in einigen Fällen zu einer chronischen Infektion.
Infektionswege
Der Infektionsweg für vaginale Trichomonaden (Trichomonas vaginalis) ist der sexuelle Weg, und die Infektion wird beim Geschlechtsverkehr übertragen. Hier finden Sie weitere Informationen zu den Infektionswegen:
- Sexueller Kontakt: Die häufigste Ansteckungsquelle für Trichomoniasis ist der sexuelle Kontakt mit einem infizierten Partner. Trichomonaden können im Vaginal- oder Harnröhrensekret infizierter Frauen oder Männer vorkommen. Die Übertragung erfolgt beim Geschlechtsverkehr durch Kontakt mit infizierten Sekreten.
- Vertikale Übertragung: Eine vertikale Übertragung der Trichomoniasis von einer infizierten Mutter durch die Geburt kann bei Neugeborenen auftreten. Dies kommt jedoch selten vor.
- Öffentliche Orte: Entgegen mancher Mythen werden Trichomonaden nicht über öffentliche Toiletten, Schwimmbäder, Badewannen oder Gegenstände wie Handtücher übertragen. Sie können außerhalb des Körpers nicht lange überleben und verbreiten sich nur durch sexuellen Kontakt.
Um einer Infektion mit Trichomoniasis vorzubeugen, wird die Verwendung von Kondomen beim Geschlechtsverkehr empfohlen. Kondome können das Übertragungsrisiko zwar verringern, aber nicht vollständig ausschließen, da Trichomonaden nicht nur im Genitalbereich, sondern auch in der Harnröhre, der Harnröhre und der Vagina vorkommen können.
Pathogenese
Die Pathogenese von vaginalen Trichomonaden (Trichomonas vaginalis) beruht auf ihrer Fähigkeit, Infektionen in der Vagina der Frau und in der Harnröhre des Mannes zu verursachen. Infektionsverlauf und Pathogenese können wie folgt aussehen:
- Sexueller Kontakt: Trichomonas vaginalis wird beim sexuellen Kontakt mit einem infizierten Partner sexuell übertragen. Das bedeutet, dass sich eine Person durch ungeschützten Sex mit einem infizierten Partner mit Trichomonas vaginalis infizieren kann.
- Einführung in die Vagina: Nach Kontakt mit der Vaginal- oder Harnröhrenschleimhaut können Trichomonaden in die Epithelzellen eindringen und mit der Vermehrung beginnen.
- Gewebeschäden: Der Vermehrungsprozess der Trichomonaden kann zu Gewebeschäden an der Schleimhaut der Vagina oder der Harnröhre führen. Dies kann zu Entzündungen, Reizungen und Symptomen wie Juckreiz, Brennen und Schmerzen führen.
- Ausfluss und Entzündung: Trichomonas vaginalis kann die Zusammensetzung des Vaginalausflusses verändern. Normalerweise ist der Ausfluss bei Trichomoniasis grünlich-gelb und hat einen unangenehmen Geruch. Der Ausfluss kann eine große Anzahl von Entzündungszellen und Leukozyten enthalten, was auf eine Entzündungsreaktion des Körpers hindeutet.
- Erhöhtes Risiko für andere Infektionen: Trichomonaden können die Anfälligkeit der Schleimhaut erhöhen und sie anfälliger für andere Infektionen machen. Beispielsweise kann dies das Risiko für HIV und andere sexuell übertragbare Infektionen erhöhen.
Symptome
Trichomoniasis (eine vaginale Infektion durch Trichomonaden) kann verschiedene Symptome aufweisen. Manche Frauen haben keine Symptome, während andere Frauen die folgenden Anzeichen und Symptome haben können:
- Vaginaler Ausfluss: Eines der charakteristischsten Symptome einer Trichomoniasis ist reichlicher, schäumender, grünlich-gelblicher oder grau-grünlicher Vaginalausfluss. Dieser kann einen unangenehmen Geruch aufweisen, der an Fischgeruch erinnert.
Eine Infektion durch vaginale Trichomonaden (Trichomonas vaginalis) kann mit verschiedenen Arten von Vaginalausfluss einhergehen, der die folgenden Merkmale aufweisen kann:
- Ausfluss: Der Ausfluss bei Trichomoniasis kann stark und nässend sein. Dies kann dazu führen, dass häufig die Unterwäsche gewechselt oder Damenbinden verwendet werden müssen.
- Farbe: Normalerweise ist der Ausfluss bei Trichomoniasis grünlich-gelb, er kann jedoch auch gräulich oder graugrün sein.
- Geruch: Der Ausfluss kann einen unangenehmen Geruch haben, der normalerweise als fischig oder metallisch beschrieben wird.
- Konsistenz: Trichomoniasis-Ausfluss hat oft eine flüssige oder schaumige Konsistenz.
- Begleitsymptome: Neben dem Ausfluss können Juckreiz, Brennen, Schmerzen oder Beschwerden in der Scheide mit der Infektion einhergehen.
Es ist wichtig zu beachten, dass nicht alle mit Trichomonaden infizierten Frauen Symptome zeigen und die Infektion asymptomatisch verlaufen kann.
- Juckreiz und Reizungen in der Vagina: Viele Frauen mit Trichomoniasis leiden unter Juckreiz, Brennen und Reizungen im Vaginal- und äußeren Genitalbereich.
- Schwellung und Rötung: Eine Entzündung der Vaginalwände kann zu Schwellungen und Rötungen führen.
- Schmerzen beim Wasserlassen: Bei manchen Frauen kann Trichomoniasis Beschwerden und Schmerzen beim Wasserlassen verursachen.
- Unterleibsschmerzen: In einigen Fällen kann eine Infektion Schmerzen oder Beschwerden im Unterleib verursachen.
- Schmerzen beim Sex: Eine Infektion kann zu Schmerzen oder Beschwerden beim Geschlechtsverkehr führen.
- Sexueller Kontakt und Dysurie: Trichomoniasis kann sexuell übertragen werden und auch Männer können unter Dysurie (Schmerzen und Schwierigkeiten beim Wasserlassen) leiden.
- Asymptomatischer Verlauf: Bei manchen Frauen und Männern kann die Infektion ohne offensichtliche Symptome verlaufen.
Es ist wichtig zu beachten, dass die Symptome einer Trichomoniasis in Intensität und Dauer variieren können.
Bei Männern können sich die Symptome einer Trichomoniasis auf verschiedene Weise äußern und können die folgenden Anzeichen umfassen:
- Brennen und Jucken in der Harnröhre: Bei Männern mit Trichomoniasis kann es zu Brennen und Jucken in der Harnröhre (Urethra) kommen.
- Schmerzen oder Beschwerden beim Wasserlassen: Eine Infektion kann Schmerzen oder Beschwerden beim Wasserlassen verursachen.
- Harnröhrenausfluss: Bei manchen Männern kann es zu weißem, grünlichem oder gräulichem Harnröhrenausfluss kommen. Der Ausfluss kann einen unangenehmen Geruch haben.
- Schmerzen oder Beschwerden im Hodenbereich: Bei manchen Männern können Schmerzen oder Beschwerden im Hodenbereich auftreten.
Es ist wichtig zu beachten, dass eine Trichomonadeninfektion bei manchen Männern asymptomatisch verlaufen kann, also ohne sichtbare Anzeichen. Asymptomatische Infektionen können gefährlich sein, da der Mann sich seiner Erkrankung nicht bewusst ist und die Infektion auf seine Partner übertragen kann.
Trichomonaden bei Kindern
Eine vaginale Trichomonadeninfektion (Trichomoniasis) ist in der Regel mit sexueller Aktivität verbunden und tritt häufiger bei Jugendlichen und Erwachsenen auf. Bei Kindern ist Trichomoniasis äußerst selten, und wenn sie auftritt, betrifft sie hauptsächlich Kinder, die sexuell missbraucht wurden.
Es ist wichtig zu wissen, dass Trichomoniasis eine sexuell übertragbare Infektion ist und bei Kindern in der Regel nicht durch normale Kindheitsaktivitäten oder Spiel verursacht wird. Wenn Sie vermuten, dass ein Kind mit Trichomonaden oder einer anderen sexuell übertragbaren Infektion infiziert sein könnte, sollten Sie:
- Suchen Sie einen Arzt auf: Wenn Sie bei Ihrem Kind eine Infektion vermuten, ist es wichtig, sofort einen Kinderarzt oder einen Spezialisten für Kinderinfektiologie aufzusuchen. Der Arzt wird eine Untersuchung durchführen, Fragen stellen und gegebenenfalls entsprechende Tests veranlassen.
- Bedenken hinsichtlich der Kindersicherheit: Bei Verdacht auf sexuellen Missbrauch oder unangemessenen sexuellen Kontakt sollten sofort die Strafverfolgungsbehörden kontaktiert und ein Kinderschutzexperte hinzugezogen werden.
- Untersuchung und Behandlung: Nach der Diagnose bestimmt der Arzt, welche Behandlung erforderlich ist. Zur Behandlung von Trichomoniasis können Antibiotika verschrieben werden, die Behandlung sollte jedoch nur von einem Arzt verordnet werden.
Es ist wichtig, Kinder über den Sexuallebensstil aufzuklären, ihnen zu zeigen, wie sie sexuell übertragbaren Infektionen vorbeugen können und dass sexuelle Kontakte nicht ohne Zustimmung und in einem unangemessenen Alter stattfinden sollten.
Komplikationen und Konsequenzen
Vaginale Trichomonaden (Trichomonas vaginalis) können verschiedene Komplikationen und Folgen verursachen, insbesondere wenn die Infektion unbehandelt bleibt oder wiederkehrt. Die unkontrollierte Ausbreitung dieses Mikroorganismus kann zu folgenden Problemen führen:
- Chronische Infektion: Eine unkontrollierte oder unzureichend behandelte vaginale Trichomonadeninfektion kann chronisch werden, was bedeutet, dass sie wiederkehrt und zu wiederkehrenden Symptomen und Beschwerden führt.
- Verbreitung anderer Infektionen: Vaginale Trichomonaden können das Risiko einer Ansteckung mit anderen Infektionen erhöhen, darunter dem humanen Immundefizienzvirus (HIV) und anderen sexuell übertragbaren Infektionen.
- Erhöhtes Risiko bei Schwangeren: Bei Schwangeren kann eine vaginale Trichomonadeninfektion mit Schwangerschaftskomplikationen wie Frühgeburten und niedrigem Geburtsgewicht einhergehen.
- Entzündliche Beckenerkrankung: Bei Frauen kann eine Infektion zur Entwicklung einer entzündlichen Beckenerkrankung (PID) führen, einschließlich Endometritis und Salpingitis, die langfristig zu Schmerzen und Komplikationen führen kann.
- Erhöhtes Risiko der Übertragung sexuell übertragbarer Infektionen: Eine Infektion mit vaginalen Trichomonaden kann das Risiko der Übertragung anderer sexuell übertragbarer Infektionen wie Chlamydien, Gonorrhoe und anderen erhöhen, da sie die Schleimhäute und Schleimhäute der Genitalien schädigen und sie dadurch anfälliger machen kann.
- Zusammenhang mit Gebärmutterhalskrebs: Mehrere Studien haben gezeigt, dass eine Infektion mit vaginalen Trichomonaden das Risiko für Gebärmutterhalskrebs erhöhen kann. Um diesen Zusammenhang genauer zu definieren, bedarf es jedoch weiterer Forschung.
Diagnose
Die Diagnose einer vaginalen Trichomonade (Trichomonas vaginalis) erfolgt üblicherweise mit folgenden Methoden:
- Mikroskopische Abstrichuntersuchung: Bei dieser Methode wird ein Abstrich aus der Vagina der Frau oder der Harnröhre des Mannes entnommen und anschließend unter dem Mikroskop untersucht. Trichomonaden können im Abstrich als bewegliche Mikroorganismen sichtbar sein. Diese Methode ist jedoch möglicherweise weniger sensitiv und erfordert etwas Geschick zur Diagnose.
- Kulturtest: Die Abstrichprobe kann auf einem speziellen Nährboden zur Kultivierung von Trichomonas vaginalis ausgesät werden. Diese Methode kann zwar länger dauern, hilft aber, das Vorhandensein des Mikroorganismus zu bestätigen und seine Empfindlichkeit gegenüber antiparasitären Medikamenten zu bestimmen.
- Molekulare Methoden: Moderne molekulare Diagnosemethoden wie die PCR (Polymerase-Kettenreaktion) können Trichomonas vaginalis in einer Abstrichprobe nachweisen und identifizieren. Diese Methoden sind in der Regel sensitiver und spezifischer.
- Diagnose anhand der Symptome: Das Vorhandensein charakteristischer Symptome wie Juckreiz, Brennen, ungewöhnlicher Vaginalausfluss und Unwohlsein kann den Arzt ebenfalls auf Trichomoniasis hinweisen. Zur Bestätigung der Diagnose sind jedoch Laboruntersuchungen erforderlich.
Differenzialdiagnose
Die Differentialdiagnose einer vaginalen Trichomonadeninfektion (Trichomoniasis) umfasst die Identifizierung und Abgrenzung dieser Erkrankung von anderen vaginalen Infektionen und Erkrankungen, die ähnliche Symptome verursachen können. Hier sind einige der gängigsten Diagnosemethoden und Erkrankungen, die bei der Differentialdiagnose berücksichtigt werden sollten:
- Candidiasis: Eine durch den Pilz Candida verursachte Hefeinfektion kann die Symptome einer Trichomoniasis wie Juckreiz, Brennen und Ausfluss nachahmen. Bei einer Candidiasis ist der Ausfluss jedoch eher weißlich und hat einen charakteristischen rauhen Geruch.
- Chlamydien: Hierbei handelt es sich um eine Viruserkrankung, die durch das Bakterium Chlamydia trachomatis verursacht wird und sich auch durch vaginale Beschwerden, Veränderungen des Ausflusses und Unterleibsschmerzen äußern kann. Zur Differentialdiagnose ist eine Laboranalyse erforderlich.
- Gonorrhoe: Eine Infektion mit dem Gonokokken-Bakterium Neisseria gonorrhoeae kann ähnliche Symptome wie Brennen und Unwohlsein verursachen. Für eine genaue Diagnose sind Laboruntersuchungen erforderlich.
- Bakterielle Vaginose: Diese Erkrankung wird durch ein Ungleichgewicht der Bakterien in der Vagina verursacht und kann sich durch üblen Geruch und veränderten Ausfluss äußern. Bei der bakteriellen Vaginose fehlt jedoch in der Regel der Juckreiz und das Brennen, die für Trichomoniasis charakteristisch sind.
- Entzündliche Erkrankungen des Beckens: Entzündliche Erkrankungen wie Salpingitis und Endometritis können Unterleibsschmerzen und Fieber verursachen, die nicht immer charakteristisch für Trichomoniasis sind.
- Allergische Reaktion: Manchmal können Symptome wie Juckreiz und Reizungen auf eine allergische Reaktion auf bestimmte Hygieneprodukte oder Verhütungsmittel zurückzuführen sein.
Für eine genaue Differentialdiagnose und Behandlungsempfehlung sollten Sie einen Arzt oder Gynäkologen aufsuchen, der die notwendigen Labortests, einschließlich eines Vaginalabstrichs und einer Urinanalyse, durchführen kann, um eine genaue Diagnose zu stellen und die beste Behandlungsoption zu bestimmen.
Behandlung
Die Behandlung von vaginaler Trichomonaden (Trichomoniasis) erfolgt üblicherweise mit Antiprotozoen-Medikamenten, die den Mikroorganismus Trichomonas vaginalis abtöten können. Das am häufigsten verwendete orale Antiprotozoen-Medikament ist Metronidazol (Handelsnamen: Metrogel, Flagyl), aber auch Tinidazol (Handelsnamen: Tindamax, Fasigyn) kann eingesetzt werden. Die Behandlung kann wie folgt aussehen:
- Metronidazol oral: In der Regel wird Metronidazol in Tablettenform empfohlen. Das Behandlungsschema kann variieren, aber in der Regel verschreibt der Arzt eine hohe Dosis (z. B. 2 g) oder eine Kurzzeitbehandlung mit kleinen Dosen über 5–7 Tage. Es ist wichtig, die Anweisungen Ihres Arztes zu befolgen und die Behandlung vollständig durchzuführen.
- Tinidazol: Dies ist ein alternatives Antiprotozoikum. Das Behandlungsschema für Tinidazol kann dem von Metronidazol ähneln, und die Dosierung wird vom Arzt festgelegt.
- Vermeidung von Alkohol: Während der Behandlung mit Metronidazol oder Tinidazol sollte auf Alkohol verzichtet werden, da dieser unangenehme Nebenwirkungen wie Übelkeit und Erbrechen hervorrufen kann.
- Vermeidung von sexuellem Kontakt: Es wird empfohlen, während der Behandlung sexuellen Kontakt zu vermeiden, um die Ausbreitung der Infektion und eine erneute Infektion zu verhindern.
- Behandlung des Partners: Wenn bei Ihnen eine vaginale Trichomonadeninfektion diagnostiziert wurde, sollte auch Ihr Partner behandelt werden, selbst wenn er oder sie keine Symptome hat, um ein Wiederauftreten und eine Ausbreitung der Infektion zu verhindern.
- Nachuntersuchung: Nach Abschluss der Behandlung ist eine Nachuntersuchung wichtig, um sicherzustellen, dass Sie vollständig geheilt und infektionsfrei sind.
Bei Verdacht auf vaginale Trichomonaden oder bei Vorliegen von Symptomen sollte ein Arzt oder Gynäkologe zur Diagnose und geeigneten Behandlung aufgesucht werden. Eine Selbstbehandlung wird nicht empfohlen, da eine unsachgemäße Behandlung zu Rückfällen und Komplikationen führen kann.
Behandlungsschemata für vaginale Trichomonaden
Es gibt verschiedene Behandlungsschemata für vaginale Trichomonaden (Trichomoniasis) mit Antiprotozoika wie Metronidazol oder Tinidazol. Das endgültige Behandlungsschema und die Dosierung werden vom Arzt unter Berücksichtigung der individuellen Merkmale der Patientin und des Schweregrads der Infektion verordnet. Hier sind einige typische Behandlungsschemata:
Einmalige Behandlung mit Metronidazol:
- Metronidazol: 2 g (Gramm) in einer Verabreichung.
- Wirksam bei vielen Fällen von Trichomoniasis.
- Der Patient nimmt eine große Dosis Metronidazol ein. Normalerweise verschreibt der Arzt diese Behandlung in der Praxis.
Kurzzeitbehandlung mit Metronidazol:
- Metronidazol: 500 mg (Milligramm) zweimal täglich für 7 Tage.
- Wirksam in Fällen, in denen eine Einzeldosis nicht wirksam ist oder bei Rückfällen.
Einmalige Behandlung mit Tinidazol:
- Tinidazol: 2 g in einer Verabreichung.
- Ähnlich wie das Metronidazol-Regime, jedoch wird Tinidazol verwendet.
Kurzzeitbehandlung mit Tinidazol:
- Tinidazol: 500 mg zweimal täglich für 7 Tage.
- Wirksam in Fällen, in denen eine Einzeldosis nicht wirksam ist oder bei Rückfällen.
Behandlung schwangerer Frauen:
- Bei der Behandlung schwangerer Frauen ist möglicherweise Vorsicht geboten und das Behandlungsschema wird von einem Arzt unter Berücksichtigung der möglichen Risiken und Vorteile verordnet.
Es ist wichtig zu beachten, dass während der Behandlung mit Metronidazol oder Tinidazol auf Alkohol verzichtet werden sollte, da dieser unangenehme Nebenwirkungen wie Übelkeit und Erbrechen hervorrufen kann. Es ist außerdem wichtig, die Behandlung auch dann vollständig durchzuführen, wenn sich die Symptome gebessert haben, um Rückfälle zu vermeiden.
Prävention vaginale Trichomonaden
Die vaginale Trichomonaden-Prophylaxe umfasst verschiedene Maßnahmen, die dazu beitragen, das Risiko einer Ansteckung mit dieser Infektion zu verringern. Hier sind einige Empfehlungen zur Vorbeugung:
- Verwenden Sie Kondome: Die Verwendung von Kondomen (männlich oder weiblich) bei jedem Geschlechtsverkehr kann das Übertragungsrisiko verringern. Kondome bilden eine Barriere, die den Kontakt mit infizierten Sekreten verhindert.
- Ein treuer und gesunder Sexualpartner: Eine Möglichkeit, das Infektionsrisiko zu verringern, besteht darin, sicherzustellen, dass Ihr Sexualpartner gesund und frei von Infektionen ist. Es ist wichtig, über sexuelle Gesundheit zu sprechen und sichere Sexualpraktiken einzuhalten.
- Regelmäßige medizinische Untersuchungen: Regelmäßige medizinische Untersuchungen und Kontrolltermine bei Ihrem Arzt oder Zahnarzt können dazu beitragen, Infektionen frühzeitig zu erkennen und rechtzeitig behandeln zu lassen.
- Körperhygiene: Eine gute Körperhygiene ist wichtig für die vaginale Gesundheit. Es wird empfohlen, die äußeren Genitalien vor dem Schlafengehen mit warmem Wasser zu waschen, ohne parfümierte Seifen und Gele zu verwenden.
- Vermeiden Sie öffentliche Toiletten: Versuchen Sie beim Besuch öffentlicher Orte, an denen öffentliche Toiletten genutzt werden, den Kontakt mit schmutzigen Oberflächen zu vermeiden.
- Sichere Sexualpraktiken einhalten: Lernen Sie, sichere Sexualpraktiken einzuhalten, einschließlich der Verwendung von Kondomen, der Reduzierung der Anzahl der Sexualpartner und dem Aufbau von Vertrauen zu Ihrem Partner.
- Vermeiden Sie Alkohol- und Drogenkonsum: Alkohol- und Drogenkonsum können die Aufmerksamkeit verringern und zu riskanterem Sexualverhalten führen. Denken Sie daran, dass eine verminderte Selbstkontrolle das Infektionsrisiko erhöhen kann.
- Antibiotika-Adhärenz: Wenn Sie aus irgendeinem Grund eine Antibiotika-Behandlung erhalten haben, führen Sie diese bis zum Ende durch, auch wenn die Symptome abgeklungen sind. Andernfalls kann es zu Rückfällen und der Entwicklung resistenter Bakterien kommen.

