Facharzt des Artikels
Neue Veröffentlichungen
T-Zell-Lymphom: peripheres, angioimmunoblastisches, Non-Hodgkin-Lymphom, anaplastisches Lymphom
Zuletzt überprüft: 04.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
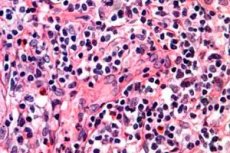
Krebs gilt als eine der gefährlichsten menschlichen Krankheiten. Bedenkt man, dass sich hinter dieser schrecklichen Diagnose mehrere tödliche Krankheiten verbergen, die das Leben vieler Menschen verkürzt haben, wird man sich unweigerlich für dieses Thema interessieren, um ein ähnliches Schicksal zu vermeiden. Nehmen wir zum Beispiel eine der gefährlichsten Blutkrebsarten, die das Lymphsystem und die Haut befällt: das T-Zell-Lymphom. Aufgrund dieser Erkrankung erleben viele ältere Menschen ihre lang ersehnte Rente nicht oder nur sehr kurz. Obwohl, ehrlich gesagt, nicht nur ältere Menschen zur Risikogruppe für diese Erkrankung gehören sollten.
Epidemiologie
In der Lymphomstatistik nimmt das T-Zell-Lymphom einen herausragenden Platz unter den im höheren Lebensalter beobachteten krebsartigen Bluterkrankungen ein. Es kann jedoch kaum als Erkrankung älterer Menschen bezeichnet werden, da selbst bei Kindern und Jugendlichen immer wieder Krankheitsfälle registriert wurden. Gleichzeitig sind Männer anfälliger für die Krankheit als Frauen.
Der epidermotrope Charakter der Pathologie legt nahe, dass die Krankheit hauptsächlich in der Haut, den Organmembranen und den in unmittelbarer Nähe befindlichen Lymphknoten lokalisiert ist. Als häufigste Form der Erkrankung gelten das T-Zell-Lymphom der Haut und insbesondere die Pilzmykose.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Ursachen T-Zellen-Lymphom
Lymphom ist eine Tumorbildung, die aus veränderten Zellen des Lymphsystems besteht. Beim T-Zell-Lymphom sind T-Zellen (T-Lymphozyten) am pathologischen Prozess beteiligt. Sie entwickeln sich in der Thymusdrüse aus Präthymozyten, die im roten Knochenmark enthalten sind und von dort in die Thymusdrüse wandern.
T-Lymphozyten sind ein Faktor, der die Immunantwort des Körpers auf verschiedene äußere Einflüsse gewährleistet und die darin ablaufenden Prozesse reguliert. Jeder Entzündungsprozess im Körper führt daher zu einer Umverteilung von T-Lymphozyten, die sich in der Nähe der Läsion entlang des Lymphflusses ansammeln. Nach Beendigung der Entzündung erlangen die Lymphknoten ihre ursprüngliche Größe und Elastizität zurück. Leider geschieht dies nicht immer.
Wissenschaftler können die Frage, was die unkontrollierte Ansammlung von Lymphozyten an einem Punkt ohne ersichtlichen Grund verursacht und was die Mutation von Zellen des Lymphsystems verursacht, die sich intensiv teilen (proliferieren), was zu unerwünschtem Gewebewachstum im Körper führt, noch nicht abschließend beantworten. Unkontrollierte Zellproliferation führt zu einer Vergrößerung der Lymphknoten und Organe, denen die mutierten T-Lymphozyten zugeführt werden. All dies führt zu gefährlichen Funktionsstörungen von Organen und Drüsen, die zum Tod des Patienten führen können.
Die meisten Wissenschaftler gehen davon aus, dass das T-Zell-Lymphom die Folge einer nicht näher bezeichneten Leukämie ist. Leukämie ist durch das Auftreten veränderter Zellen gekennzeichnet, die aus unreifen Hämozytoblasten des Knochenmarks, den Vorläufern der Blutzellen, gebildet werden. Bei der T-Zell-Leukämie werden Mutationen in Lymphoblasten und Prothymozyten, den Vorläufern der T-Lymphozyten, beobachtet.
Solche bösartigen Klone aus dem roten Knochenmark können auch in die Thymusdrüse und von dort in Form mutierter T-Lymphozyten, die zu unkontrollierter Vermehrung neigen, in das Lymphsystem gelangen. Somit ist die T-Zell-Leukämie Typ 1 (auch bekannt als HTLV 1 – Humanes T-lymphotropes Virus 1), die zur Familie der Retroviren gehört, die wahrscheinlichste Ursache für die Entwicklung eines T-Zell-Lymphoms.
Diese Theorie erklärt jedoch nicht die Malignität reifer T-Lymphozyten, die ursprünglich nicht pathogen waren. Es stellte sich heraus, dass sie dem negativen Einfluss anderer Faktoren als des HTLV-1-Virus ausgesetzt waren, was zu Mutationen führte.
Eine Theorie zur Entstehung von T-Zell-Lymphomen basiert auf der Hypothese, dass bestimmte Viren (z. B. Herpesviren Typ 6 und Typ 4, Hepatitis-Viren, HIV) die Qualität der Lymphozyten negativ beeinflussen. Diese Viren kommen häufig bei Patienten mit Blutkrebs vor, sodass ihr Einfluss nicht ausgeschlossen werden kann.
Da die Produktion von T-Lymphozyten vom Immunsystem gesteuert wird, kann jede Abweichung in seiner Arbeit zu einer erhöhten Produktion von T-Lymphozyten aus nicht reifenden Knochenmarkszellen und einer höheren Wahrscheinlichkeit einer Chromosomenmutation in diesen führen. Eine unzureichende Reaktion des Immunsystems auf Reizstoffe kann sich auch in einer Ansammlung sich schnell teilender Lymphozytenklone in den Epithelschichten der Haut äußern, was zur Bildung von Mikroabszessen führt, die beim T-Zell-Lymphom der Haut beobachtet werden.
Gleichzeitig mit der Vermehrung der Lymphozyten nimmt die Aktivität der Zellen ab, die für den Schutz vor Tumoren sorgen.
Lymphozyten und einige andere Körperzellen sind in der Lage, spezielle Informationsmoleküle, sogenannte Zytokine, zu produzieren. Diese Moleküle gewährleisten je nach Typ die Interaktion zwischen Zellen, bestimmen deren Lebensdauer, stimulieren oder hemmen Zellwachstum, Zellteilung, Zellaktivität und Zelltod (Apoptose). Sie gewährleisten außerdem die koordinierte Arbeit der Immun-, Nerven- und endokrinen Drüsen. Zu den Zytokinen gehören Moleküle, die Entzündungs- und Tumorprozesse hemmen, sowie solche, die die Immunantwort regulieren. Eine verminderte Aktivität dieser Moleküle kann die Entstehung von Tumoren begünstigen.
Risikofaktoren
Zu den Risikofaktoren für die Entwicklung eines T-Zell-Lymphoms gehören:
- Entzündliche Prozesse im Körper, die eine entsprechende Reaktion des Immunsystems hervorrufen und zur Ansammlung von Lymphozyten im betroffenen Bereich führen.
- Das Vorhandensein einer Virusinfektion im Körper (Herpesviren Typ 1, 4 und 8, Hepatitis B- und C-Viren, lymphozytische Viren, HIV-Infektion und sogar Halicobacter pylori).
- Unzureichende Funktion des Immunsystems aufgrund bereits bestehender Mutationen und struktureller Veränderungen. Es handelt sich um Autoimmunerkrankungen, die Einführung von Immunsuppressiva in den Körper, die die Funktion des Immunsystems unterdrücken.
- Langfristiger Kontakt mit krebserregenden Stoffen.
- Erbliche Veranlagung und angeborene Immunschwächezustände.
- Langfristige Belastung mit ionisierender und ultravioletter Strahlung sowie bestimmten Chemikalien, die Lymphozytenmutationen verursachen.
- Chronischer Verlauf verschiedener Dermatosen (Psoriasis, Neurodermitis usw.), der zu einer längeren Anwesenheit von Lymphozyten im betroffenen Bereich führt, was zu einer Abnahme der Immunität und zur Verbreitung maligner Klone im lokalen Bereich führt. Dies kann zur Bildung eines bösartigen Prozesses auf der Haut führen.
- Fortgeschrittenes Alter.
Meistens ist die Entstehung der Krankheit nicht auf einen einzigen Grund zurückzuführen, sondern auf die kombinierte Wirkung mehrerer Faktoren. Dies könnte der Grund dafür sein, dass bestimmte Manifestationen der Krankheit vor allem im Erwachsenenalter beobachtet werden, nachdem der Körper über lange Zeit durch viele Faktoren negativ beeinflusst wurde.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Symptome T-Zellen-Lymphom
Bei der Betrachtung der Krankheitssymptome ist es wichtig zu verstehen, dass die Vielfalt der T-Zell-Lymphomtypen das Krankheitsbild im Einzelfall prägt. Es gibt jedoch einige häufige Anzeichen, die für viele onkologische Erkrankungen charakteristisch sind.
Als erste, wenn auch unspezifische Anzeichen für die Entwicklung der Krankheit gelten:
- grundloser Appetitverlust, Störungen des Verdauungsprozesses,
- Gewichtsverlust, obwohl sich Menge und Kaloriengehalt der Nahrung nicht wesentlich verändert haben,
- chronische Schwäche, verminderte Leistungsfähigkeit,
- Apathie gegenüber dem, was um sie herum geschieht,
- erhöhte Reaktion auf Stressfaktoren,
- vermehrtes Schwitzen (Hyperhidrose), insbesondere nachts,
- ständig leicht erhöhte Temperatur (subfebrile Temperaturwerte liegen im Bereich von 37-37,5 Grad),
- chronische Verstopfung, wenn der Tumor im Beckenbereich lokalisiert ist,
Zu den spezifischen Symptomen des T-Zell-Lymphoms gehören:
- anhaltende Vergrößerung und Verhärtung der Lymphknoten,
- eine Vergrößerung der inneren Organe (meistens Leber und Milz),
- Rötung und Brennen der Haut, das Auftreten von schnell wachsenden Läsionen in Form von Geschwüren, Plaques, Papeln,
- Störung der Struktur (Zerstörung) des Knochengewebes.
Formen
Die Krankheit kann unterschiedliche Verläufe haben, weshalb man folgende Krankheitsformen unterscheidet:
- Akute Form.
Es zeichnet sich durch eine schnelle Entwicklung der Krankheit aus. Vom Auftreten der ersten Anzeichen bis zur vollständigen Offenlegung aller Symptome vergehen nicht mehr als 2 Wochen. Ein solcher Krankheitsverlauf wird bei mehr als der Hälfte aller Patienten mit diagnostiziertem T-Zell-Lymphom beobachtet.
Eine Vergrößerung der Lymphknoten fehlt bei dieser Form der Pathologie in der Regel. Der Tod tritt innerhalb von sechs Monaten nach Ausbruch der Krankheit aufgrund von Komplikationen wie Lungenentzündung, Infektion der betroffenen Hautpartien, Knochenzerstörung mit Vergiftung des Körpers durch Zerfallsprodukte, verminderter Immunität, Leptomeningitis mit psychischen Störungen usw. ein.
- Lymphomatöse Form.
Das klinische Bild ähnelt dem oben genannten. Eines der Symptome der Pathologie sind jedoch vergrößerte Lymphknoten. Dieser Krankheitsverlauf wird bei einem Fünftel der Patienten beobachtet.
- Chronische Form.
Das Krankheitsbild entwickelt sich erst nach längerer Zeit und ist weniger ausgeprägt. Nerven-, Verdauungs- und Skelettsystem sind nicht betroffen, es sei denn, die Krankheit wird akut. Die Patienten leben etwa zwei Jahre mit der Erkrankung.
- Schwelende Form.
Die seltenste Form der Erkrankung, die bei 5 von 100 Patienten auftritt. Es wird eine geringe Anzahl mutierter T-Lymphozyten beobachtet, die Proliferation erfolgt langsamer als bei anderen Lymphomformen. Dennoch sind Symptome von Haut- und Lungenschäden erkennbar. Die Lebenserwartung der Patienten beträgt etwa 5 Jahre.
Wir werden ausführlicher auf die Manifestationen des T-Zell-Lymphoms eingehen und dabei verschiedene Arten der Pathologie und die Merkmale ihres Verlaufs untersuchen.
Da sich T-Zell-Lymphome nicht nur im Ort des pathologischen Prozesses, sondern auch in den äußeren Erscheinungsformen und dem Entstehungsmechanismus unterscheiden können, ist es üblich, sie in folgende Typen einzuteilen:
Als Ursache für die Entstehung solcher Neoplasien gelten Mutationen reifer T-Lymphozyten unter dem Einfluss ungünstiger Faktoren (Viren, Strahlung, Verbrennungen), wodurch sie die Fähigkeit erlangen, sich aktiv zu vermehren und Cluster mutierter Klone in der Epidermisschicht zu bilden.
Klinisches Bild: Auftreten verschiedener Hautausschläge (Plaques, Blasen, Flecken, Papeln usw.).
Die Pathologie verläuft üblicherweise in drei Stadien. Zu Beginn der Erkrankung bemerken die Patienten das Auftreten ekzemartiger Flecken, die zu jucken und sich zu schälen beginnen. Anschließend bilden sich plaqueartige Gebilde, die allmählich wachsen und über die Körperoberfläche hinausragen. Anschließend verbinden sich mutierte Klone, die durch das Lymphsystem zirkulieren, mit den „falschen“ Lymphozyten in der Haut, der Krebs metastasiert, was innerhalb von 2-5 Jahren zum Tod des Patienten führt.
- Peripheres T-Zell-Lymphom.
Dieses Konzept umfasst alle Tumorelemente, die von T- oder NK-Lymphozyten (entzündungshemmende Elemente und natürliche Killerzellen mit Antitumorwirkung) gebildet werden. An diesem Prozess sind nur reife Zellen beteiligt, die zu übermäßiger Proliferation neigen. Solche Lymphome können sich in Lymphknoten und an inneren Organen in der Nähe der betroffenen Lymphknoten bilden. Sie beeinträchtigen die Blutqualität, den Zustand von Haut und Knochenmark und führen zur Zerstörung des Knochengewebes.
Klinisches Bild: Vergrößerte Lymphknoten im Nacken, in der Leiste und in den Achselhöhlen. Diese Art der Pathologie ist durch unspezifische Symptome der oben beschriebenen Krankheit sowie einige unangenehme Erscheinungen gekennzeichnet, die mit vergrößerten Organen (meist Leber und Milz) verbunden sind. Patienten bemerken das Auftreten von Atembeschwerden, wiederkehrendem, grundlosem Husten und Schweregefühl im Magen.
Ärzte diagnostizieren selten ein „peripheres Lymphom“, wenn sie die Pathologie nicht einem bestimmten Typ zuordnen können. Das periphere Lymphom ist durch einen akuten (aggressiven) Verlauf mit der Bildung von Metastasen in anderen Organen gekennzeichnet.
- Angioimmunoblastisches T-Zell-Lymphom.
Sein charakteristisches Merkmal ist die Bildung von Versiegelungen in den Lymphknoten mit einem Infiltrat in Form von Immunoblasten und Plasmazellen. Dabei wird die Struktur des Lymphknotens gelöscht, jedoch bildet sich um ihn herum eine große Anzahl pathologischer Blutgefäße, die die Entstehung neuer Pathologien provozieren.
Die Krankheit verläuft akut. Sofort kommt es zu einer Vergrößerung verschiedener Lymphknotengruppen, der Leber und der Milz, einem Hautausschlag und weiteren Krebssymptomen. Plasmazellen sind im Blut nachweisbar.
- T-Zell-lymphoblastisches Lymphom, das in seinem Verlauf der akuten T-lymphoblastischen Leukämie ähnelt.
T-Lymphozyten mit unregelmäßiger Struktur sind an der Entwicklung des Tumorprozesses beteiligt. Sie haben keine Zeit zum Reifen, haben daher einen unvollständigen Kern und beginnen sich daher schnell zu teilen und bilden dieselben unregelmäßigen Strukturen.
Es handelt sich um eine relativ seltene Erkrankung mit einer relativ guten Prognose, wenn die Krankheit erkannt wird, bevor sie das Knochenmarksystem beeinträchtigt.
T-Zell-Lymphome verschiedener Typen durchlaufen in ihrer Entwicklung normalerweise vier Stadien:
- Im ersten Stadium der Pathologie wird eine Vergrößerung nur eines Lymphknotens oder von Lymphknoten einer Gruppe beobachtet.
- Das zweite Stadium ist durch eine Zunahme der Lymphknoten verschiedener Gruppen auf einer Seite des Zwerchfells gekennzeichnet.
- Das dritte Stadium der Erkrankung liegt vor, wenn die Lymphknoten auf beiden Seiten des Zwerchfells vergrößert sind, was auf die Ausbreitung des bösartigen Prozesses hinweist.
- Das vierte Stadium ist die Ausbreitung von Metastasen. Krebs befällt nicht nur das Lymphsystem und die Haut, sondern breitet sich auch auf innere Organe (Nieren, Lunge, Leber, Magen-Darm-Trakt, Knochenmark usw.) aus.
Je früher ein Lymphom erkannt wird, desto größer sind die Chancen einer Person, mit der Krankheit fertig zu werden. Im Stadium 4 sind diese Chancen praktisch auf Null reduziert.
Mediastinales T-Zell-Lymphom
Leider nimmt die Zahl der Krebserkrankungen tendenziell zu. Jedes Jahr füllen sich die onkologischen Kliniken mit immer mehr Patienten, darunter auch der Löwenanteil derjenigen, bei denen ein mediastinales T-Zell-Lymphom diagnostiziert wird.
Für diejenigen, die mit der medizinischen Terminologie und der menschlichen Anatomie nicht ganz vertraut sind, erklären wir, dass das Mediastinum kein Organ ist, sondern der Bereich zwischen Brustbein und Wirbelsäule, in dem sich alle Organe des Brustkorbs befinden (Speiseröhre, Bronchien, Lunge, Herz, Thymusdrüse, Pleura, viele Nerven und Gefäße).
Führt die unkontrollierte Teilung von T-Lymphozyten zur Entstehung eines Tumors in einem der Brustorgane, spricht man von einem mediastinalen Lymphom. Die Gefahr liegt darin, dass sich der Prozess schnell auf andere Organe ausbreiten kann. Schließlich bewegen sich Krebszellen leicht entlang des Lymphsystems und durchspülen verschiedene Organe (einschließlich der von der Krankheit betroffenen) zumindest innerhalb einer Gruppe von Lymphknoten und darüber hinaus.
Die Symptome eines Mediastinallymphoms sind im Allgemeinen typisch für alle onkologischen Erkrankungen (Schwäche, Übelkeit, Gewichtsverlust, Kurzatmigkeit usw.). Ein spezifisches Symptom, das auf die Lokalisation des pathologischen Prozesses hinweist, ist eine Zunahme der Lymphknoten im Brustbereich und in der Umgebung (Hals, Achselhöhlen, Leistengegend, Bauch). Wichtig ist, dass der Patient beim Drücken auf die geschwollenen Lymphknoten keine Schmerzen verspürt, was nicht auf einen entzündlichen, sondern auf einen bösartigen Prozess in ihnen hindeutet.
Das mediastinale T-Lymphom durchläuft in seinem Verlauf nicht einmal 4, sondern 5 Stadien:
- Das Auftreten mehrerer verdächtiger Flecken auf der Haut
- Die Anzahl der Hautläsionen nimmt zu, die Lymphknoten bleiben jedoch unverändert
- Im Bereich der Flecken treten Schwellungen auf,
- Die Flecken beginnen sich zu entzünden und rot zu werden,
- Der Prozess breitet sich nach innen auf die Organe der Mediastinalregion aus.
Das mediastinale T-Zell-Lymphom wird am häufigsten bei Menschen mittleren und höheren Alters diagnostiziert. Bei letzteren verläuft die Erkrankung schwerwiegender und metastasiert rasch im ganzen Körper.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Diversität kutaner T-Zell-Lymphome
Die Besonderheit dieser Lymphomart besteht darin, dass die unkontrollierte Zellvermehrung nicht in den Lymphknoten und Organen, sondern in der Haut ihren Ursprung hat und sich von dort aus im Körper ausbreitet. Bei den kutanen T-Zell-Lymphomen kann es sowohl schnell wachsende (aggressive) Subtypen als auch Varianten mit langsamem Verlauf geben.
Als aggressive Lymphome, die schnell in andere Organe und Drüsen metastasieren, klassifizieren Ärzte:
- Das Sézary-Syndrom ist eine Erkrankung, bei der der Eosinophilenspiegel im Blut ansteigt. In diesem Fall sind drei Symptome notwendigerweise vorhanden: Erythrodermie (Hautrötung mit lamellarem Peeling, ausgedehnte rote Hautausschläge), Lymphadenopathie (vergrößerte Lymphknoten) und das Vorhandensein spezifischer Zellen mit gefalteten Kernen im Blut, die bei Laboruntersuchungen und Biopsien nachgewiesen werden.
- Das adulte T-Zell-Leukämie-Lymphom ist ein Hauttumor, der durch das Retrovirus HTLV-1 verursacht wird. Symptome: Haut- und Lymphknotenläsionen, Vergrößerung von Leber und Milz (Hepatosplenomegalie), vollständiger, unkompensierter Abbau von Knochengewebe durch Metastasierung (Osteolyse).
- Nasaler Typ des extranodalen T-Zell-Lymphoms (polymorphe Retikulose). Entwickelt sich aus NK-ähnlichen T-Zell-Leukozyten unregelmäßiger Form. Betroffen sind Haut, obere Atemwege (Bronchien, Trachea, Lunge) und Magen-Darm-Trakt sowie Strukturen der Schädelmitte im Gesichtsbereich (Gaumen, Nase, Teile des Zentralnervensystems). Hautveränderungen in Form von bräunlich-blauen Versiegelungen (Plaques) treten bereits im Stadium 3 der Erkrankung auf.
- Peripheres, nicht näher bezeichnetes T-Zell-Lymphom der Haut. Charakteristisch sind Läsionen in den Epidermisschichten und eine Vergrößerung der Lymphknoten. Anschließend kann sich der Prozess tief im Körper ausbreiten.
- Primär kutanes aggressives epidermotropes CD8+ T-Zell-Lymphom. Polymorphe Elemente (Knoten, Plaques, Flecken) bilden sich auf der Haut, oft mit Ulzerationen im Zentrum. Das Infiltrat kann auch in der Lunge, den Hoden beim Mann, den Schleimhäuten und dem zentralen Nervensystem gefunden werden.
- Kutanes γ/δ-T-Zell-Lymphom, bei dem nekrotische Knoten und Tumoren vor allem an den Extremitäten, manchmal auch an den Schleimhäuten auftreten. Knochenmark, Lymphknoten und Milz sind selten betroffen.
Dies ist eine unvollständige Liste schnell wachsender Lymphome, deren Lebenserwartung nicht mehr als 2 Jahre beträgt. Eine schnelle Entwicklung ist eher typisch für periphere Lymphome. Dies liegt höchstwahrscheinlich daran, dass die Lymphe von der Peripherie zum Zentrum gelenkt wird, was bedeutet, dass „kranke“ Leukozyten schnell in verschiedene innere Organe gelangen, wo sie sich ansiedeln und schnell vermehren können.
Ein schleppender Verlauf des Prozesses wird bei folgenden Pathologien beobachtet:
- Mycosis fungoides, die viele Patienten aufgrund ihrer Ähnlichkeit mit einigen dermatologischen Erkrankungen nicht einmal mit einem Krebstumor assoziieren. Symptome: Auftreten von Plaques unterschiedlicher Form und Größe auf der Haut (manchmal mit Schuppen bedeckt und juckend, was an Psoriasis erinnert), die allmählich an Größe zunehmen und sich in einen Tumor verwandeln. Darüber hinaus treten Hautschwellungen, vergrößerte Lymphknoten (Lymphadenopathie), Verdickung der Haut an Handflächen und Fußsohlen (Hyperkeratose), Haarausfall, Nagelschäden, Schwellungen und Eversionen der Augenlider sowie eine Vergrößerung von Leber und Milz auf.
- Primäres anaplastisches T-Zell-Lymphom, einer der Subtypen der Erkrankung mit dem allgemeinen Namen „großzelliges Lymphom“. Es ist durch das Auftreten von purpurroten Knötchen unterschiedlicher Größe (1–10 cm) auf der Haut gekennzeichnet. Dies können einzelne Ausschläge sein, aber auch das Auftreten einer großen Anzahl von Knötchen ist recht häufig.
- Pannikulitis-ähnliches subkutanes T-Zell-Lymphom. Der Tumorprozess beginnt im Unterhautgewebe. Symptome: erhöhte Eosinophile im Blut, Juckreiz und Hautausschläge, ständiges Fieber, vergrößerte Leber und Milz, vergrößerte Lymphknoten, Gelbsucht, Ödemsyndrom, Gewichtsverlust.
- Primär kutanes CD4+ pleomorphes T-Zell-Lymphom. Das Infiltrat besteht aus kleinen und großen Zellen. Plaque- und noduläre Läsionen finden sich im Gesicht, am Hals und am Oberkörper.
Bei diesen und einigen anderen Subtypen des kutanen T-Zell-Lymphoms kann die Krankheit fünf Jahre oder länger anhalten.
Komplikationen und Konsequenzen
Bei T-Zell-Tumorerkrankungen, die als maligne Non-Hodgkin-Lymphome klassifiziert werden, ist es nicht so sehr die Pathologie selbst, die beängstigend ist, sondern ihre Komplikationen. Im Frühstadium betrifft das T-Zell-Lymphom nur die Haut und das Lymphsystem, was sich in leichten Beschwerden äußert. Die Zunahme der Tumorgröße und die Metastasierung in andere Organe stören jedoch allmählich die Funktion des gesamten Körpers, was zum Tod der Patienten führt.
Ein stark vergrößerter Lymphknoten kann die obere Hohlvene komprimieren, die das Herz, die Speiseröhre und den Verdauungstrakt sowie die Atemwege, Harnwege und Gallenwege mit Blut versorgt, wodurch der Transport von Flüssigkeiten, Luft und Nahrung eingeschränkt wird. Eine Kompression des Rückenmarks führt zu Schmerzen und einer Sensibilitätsstörung der Gliedmaßen, was deren Aktivität beeinträchtigt.
Krebszellen können sich über das Lymphsystem auf Knochen, Gehirn, Rückenmark, Leber und andere Organe ausbreiten, die von der Lymphe durch eine der Lymphknotengruppen umspült werden. Der Tumor vergrößert das Organ, verringert sein Innenvolumen oder zerstört seine Struktur, was zwangsläufig seine Funktionalität beeinträchtigt.
Der Abbau einer großen Anzahl von Tumorzellen führt zu einer Vergiftung des Körpers mit Temperaturanstieg, Schwäche und Funktionsstörungen der Gelenke aufgrund der Ansammlung von Harnsäure in ihnen (entsteht durch die Zersetzung des Zellkerns).
Jede onkologische Erkrankung tritt vor dem Hintergrund einer allgemeinen Abnahme der Immunität auf, wodurch verschiedene Arten von Infektionen (Bakterien, Viren, Pilze) ungehindert in den Körper eindringen können. So kann ein Lymphom durch Infektionskrankheiten kompliziert werden.
Die Folgen von T-Zell-Lymphomen hängen vom Malignitätsgrad des Prozesses, seiner Ausbreitungsgeschwindigkeit, der Genauigkeit der Diagnose und der Aktualität der Behandlung ab.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
Diagnose T-Zellen-Lymphom
Trotz der Ähnlichkeit vieler Arten von T-Zell-Lymphomen können sich Verlauf und Behandlungsansätze unterscheiden. Dies bedeutet, dass der Arzt die Diagnose der Krankheit besonders sorgfältig angehen muss, um Art und Entwicklungsstadium genau zu bestimmen und eine Strategie zur Bekämpfung der schrecklichen Krankheit zu entwickeln.
Die Diagnose eines T-Zell-Lymphoms beginnt wie üblich mit einer Untersuchung durch einen Onkologen. Es ist sehr wichtig, den Arzt über alle Symptome und den Zeitpunkt ihres Auftretens zu informieren. Dies ist notwendig, um das Stadium der Erkrankung und ihre Prognose genau zu bestimmen. Erwähnenswert sind auch Fälle von onkologischen Erkrankungen in der Familie.
Während des Termins tastet der Arzt die vergrößerten Lymphknoten ab und bestimmt den Grad ihrer Schmerzen. Bei Krebserkrankungen sind die Lymphknoten schmerzlos.
Anschließend wird der Patient zu weiteren Untersuchungen überwiesen. Zunächst erfolgt eine Überweisung zu einer Blutuntersuchung (allgemein und biochemisch) und einer Urinuntersuchung. Diese ermöglichen die Erkennung von Entzündungsprozessen im Körper, Veränderungen der Konzentration verschiedener Blutbestandteile (z. B. erhöhte Eosinophile), dem Vorhandensein von Fremd- oder veränderten Bestandteilen sowie toxischen Substanzen.
Zusätzlich wird ein immunologischer Bluttest durchgeführt. Zeigt eine solche Analyse zu wenig IgG, besteht eine hohe Wahrscheinlichkeit für einen bösartigen Tumorprozess im Lymphsystem. Ein Bluttest auf Antikörper kann das Vorhandensein von Viren im Körper nachweisen, die die Entwicklung eines Lymphoms provozieren können.
Optional können Sie sich in privaten Kliniken einer umfassenden molekulargenetischen Untersuchung unterziehen, die Blut- und Urintests, PCR-Analysen, Tests auf Hormone, Infektionen, Viren usw. oder noch besser ein Körperkrebs-Screening umfasst.
Bei Hauterkrankungen wird anschließend ein Abstrich aus dem betroffenen Bereich entnommen. Bei vergrößerten Lymphknoten oder Verdacht auf Schäden an inneren Organen wird eine Punktionsbiopsie durchgeführt. Das gewonnene Material wird zur zytologischen Analyse geschickt.
Die instrumentelle Diagnostik des T-Zell-Lymphoms umfasst:
- Röntgen,
- Computer- und Magnetresonanztomographie, die es ermöglicht, den Zustand des Körpers von innen aus verschiedenen Blickwinkeln zu betrachten.
- Ultraschall der Bauchhöhle bei Verdacht auf ein Mediastinalymphom.
- Szintigraphie zum Nachweis von Metastasen und Knochengewebeschädigungen.
- Computeraxialtomographie.
Abhängig von der Art des T-Zell-Lymphoms und seinem Stadium wählt der Onkologe die am besten geeigneten Diagnosemethoden für die Krankheit aus.
Differenzialdiagnose
Die Differentialdiagnostik ist ein wichtiger Punkt für eine genaue Diagnose, insbesondere bei kutanen Lymphomen, die in vielerlei Hinsicht dermatologischen Pathologien (z. B. Ekzemen, Psoriasis, Dermatitis) und Pathologien, die von Lymphadenopathie begleitet werden, ähneln. Letzterer Punkt ist sehr wichtig, da die Vergrößerung der Lymphknoten sowohl bösartig (bei Lymphomen) als auch gutartig (bei entzündlichen Prozessen im Körper) sein kann.
Wen kann ich kontaktieren?
Behandlung T-Zellen-Lymphom
Onkologische Erkrankungen galten nie als leicht behandelbar, doch das T-Zell-Lymphom ist trotz aller Gefährlichkeit kein Grund zum Aufgeben. Das Behandlungsschema und vor allem der Behandlungserfolg hängen immer von der Aktualität der Antitumormaßnahmen und der Art der T-Zell-Pathologie ab.
Die wichtigsten Methoden zur Bekämpfung bösartiger lymphatischer Neoplasien sind:
- Systemische Therapie mit chemischen Medikamenten, die das Tumorwachstum stoppen (Chemotherapie).
- Bestrahlung des Tumors mit ionisierender Strahlung (Elektronenstrahltherapie, die einzige physiotherapeutische Behandlungsmethode bei malignen Lymphomen).
- Einnahme von Kortikosteroiden (entzündungshemmende Therapie),
- Einnahme von Medikamenten, die Antitumorprozesse im Körper aktivieren (Biotherapie). Die Medikamente werden direkt aus den Zellstrukturen des Patienten hergestellt.
- Knochenmarktransplantation. In diesem Fall wird zunächst eine intensive Chemotherapie (myeloablative Therapie) durchgeführt, die darauf abzielt, Krebszellen vollständig zu zerstören und das Immunsystem zu unterdrücken, um eine Transplantatabstoßung zu vermeiden. Anschließend erhält der Patient gesunde Stammzellen von einem Spender oder seine eigenen, die vor Beginn der Chemotherapie entnommen wurden.
- Einnahme von Medikamenten zur Stimulierung des Immunsystems und Vitaminen zur Stärkung der Immunität.
- Chirurgische Behandlung. Die Tumorentfernung erfolgt chirurgisch nur bei isolierten Läsionen, vor allem wenn der Tumorprozess im Magen-Darm-Trakt diagnostiziert wird. Um ein Wiederauftreten des Tumors nach der Entfernung zu vermeiden, ist eine Chemotherapie mit mehreren Antitumormedikamenten gleichzeitig angezeigt (Polychemotherapie).
Eine chirurgische Behandlung des T-Zell-Lymphoms ist nicht immer gerechtfertigt. Erstens werden in den meisten Fällen mehrere Läsionen gefunden, und die Migration pathologischer Zellen durch das Lymphsystem trägt zur relativ schnellen Ausbreitung der Krankheit auf andere Organe bei (Metastasierung), was manchmal nicht nur eine, sondern mehrere Operationen erfordert. Und wenn man bedenkt, dass Krebs den Körper erheblich schwächt, kann nicht jeder Patient auch nur einen, geschweige denn mehrere chirurgische Eingriffe überstehen.
Der Behandlungsansatz kann natürlich je nach Lokalisation und Prävalenz des Prozesses variieren. Zur Behandlung einer leichten Form der Mycosis fungoides (erythematös) sind daher Kortikosteroide und Interferonpräparate angezeigt. Eine Chemotherapie wird nicht verordnet, eine Bestrahlung wird nicht durchgeführt.
Bei anderen Formen von T-Zell-Hautlymphomen kann sowohl eine systemische als auch eine lokale Behandlung verordnet werden. Die lokale Behandlung von krebsartigen T-Hauterkrankungen kann mit dem in den USA hergestellten Gel „Valchlor“ erfolgen. Leider ist dieses Medikament in unserem Land noch nicht erhältlich.
Der Wirkstoff des Arzneimittels ist Mechlorethamin. Arzneimittel mit diesem Wirkstoff (zum Beispiel "Embikhin") werden zur systemischen Therapie von T-Zell-Formen von Hautkrebs eingesetzt. Auch Antitumormittel wie "Vinblastin", "Fludarabin", "Dacarbazin", "Chlorbutin", "Adriamycin", "Vincristin", "Cyclophosphamid" und andere können im Rahmen der Polychemotherapie eingesetzt werden.
Bei Hauterkrankungen kommen zusätzlich Antitumor-Antibiotika (z. B. Rubomycin), Kortikosteroide (z. B. Prednisolon, Triamcinolon) und Phototherapie (meist PUVA-Therapie) zum Einsatz.
Bei der Biotherapie von T-Zell-Lymphomen können sowohl Patientenzellpräparate als auch monoklonale Antikörper in Form von Rituxan, MabThera, Campath, Avastin und Bexar eingesetzt werden.
Die Behandlung der Folgen einer hochdosierten myeloablativen Therapie erfolgt mit den Medikamenten „Filstim“, „Zarcio“, „Neupomax“ usw.
Medikamente können oral oder intravenös verabreicht werden. Die meisten Medikamente sind zur Tropfinfusion vorgesehen. Die Behandlung sollte unter strenger Aufsicht eines Onkologen erfolgen.
Die Strahlentherapie bei T-Zell-Lymphomen dauert in der Regel 21–40 Tage. Die Bestrahlung erfolgt lokal, ohne andere Körperteile zu schädigen. Zeitpunkt und Dosis der Bestrahlung werden von einem Radiologen je nach Lokalisation und Stadium des Tumorprozesses festgelegt.
In den Anfangsstadien der Pathologie kann eine Strahlentherapie als eigenständige Behandlungsmethode verschrieben werden, anschließend wird sie in Kombination mit einer Chemotherapie eingesetzt.
Bei schwelenden Formen des T-Lymphoms haben Ärzte es nicht eilig, eine konservative Behandlung zu verschreiben, sondern warten ab. Der Patient wird regelmäßig von einem Onkologen überwacht, und im Falle einer Verschlimmerung wird ihm entsprechend der Art der Pathologie eine wirksame Therapie verschrieben.
Medikamente gegen T-Zell-Lymphom
Es sei gleich erwähnt, dass die Behandlung von Krebs jeglicher Ätiologie ein ernstes Problem ist, das von Spezialisten behandelt werden sollte. Welche Medikamente bei einer bestimmten Erkrankung wirksam sind und welches Behandlungsschema angewendet wird, entscheidet ein Facharzt. Ärzte raten grundsätzlich davon ab, sich selbst eine Behandlung zu verschreiben.
Es gibt heute eine Vielzahl von Medikamenten zur Behandlung von Tumorerkrankungen. Wenn wir über ihre Wirksamkeit sprechen, ist es erwähnenswert: Ein rechtzeitiger Therapiebeginn führt in den meisten Fällen zu positiven Ergebnissen. Es ist klar, dass fortgeschrittene Krebsstadien selbst mit Chemotherapie nicht mehr wirksam sind. Darüber hinaus ist jeder Organismus individuell, und was dem einen die gewünschte Linderung verschafft, rettet nicht immer das Leben eines anderen Patienten.
Sehen wir uns nur einige der Medikamente an, die Ärzte zur Behandlung von T-Zell-Lymphomen unterschiedlicher Herkunft verwenden.
"Embikhin" ist ein alkylierendes Zytostatikum, dessen Wirkung auf die Zerstörung der Zellstruktur von T-Lymphozytenklonen mit Genmutationen gerichtet ist.
Das Medikament wird nach einem von zwei Schemata intravenös verabreicht:
- Die Schockmethode ist für eine viertägige Chemotherapie konzipiert. Dem Patienten wird das Medikament einmal täglich in einer Dosierung von 0,1 mg pro Kilogramm Körpergewicht verabreicht. Manchmal wird das Medikament auch einmal in voller Dosierung verschrieben.
- Fraktionierte Methode. Das Medikament wird dreimal wöchentlich verabreicht. Die übliche Dosierung beträgt 5–6 mg. Der Kurs umfasst 8 bis 20 Verabreichungen.
Es kann in die Pleura- und Bauchhöhle verabreicht werden.
Das Medikament wird nicht bei komplizierten Krankheitsverläufen, schwerer Anämie und einigen Blutkrankheiten (Leukopenie und Thrombozytopenie) verschrieben. Die Frage nach der Möglichkeit der Anwendung des Arzneimittels stellt sich auch bei schweren Nieren- und Leberschäden sowie bei Herz-Kreislauf-Erkrankungen.
Häufige Nebenwirkungen sind Veränderungen der Blutwerte, Anämiesymptome, Magen-Darm-Störungen und manchmal Schwäche und Kopfschmerzen. Gelangt das Medikament während der Injektion unter die Haut, kann es zur Bildung eines Infiltrats und einer Gewebenekrose an der Injektionsstelle kommen. Die Schwere der Hauptnebenwirkungen während der Intensivtherapie ist deutlich stärker als bei fraktionierter Verabreichung des Medikaments.
Vinblastin ist ein antineoplastisches Medikament auf Basis des Alkaloids Immergrün. Es hat eine Antitumorwirkung, da es die Zellteilung blockiert.
Das Medikament kann nur intravenös verabreicht werden, wobei ein Kontakt unter die Haut zu vermeiden ist. Die Dosis richtet sich nach dem gewählten Chemotherapieschema. Die Standarddosis beträgt 5,5 bis 7,4 mg pro Quadratmeter Körperoberfläche (Kinderdosis 3,75 bis 5 mg pro Quadratmeter). Das Medikament wird einmal wöchentlich, manchmal alle zwei Wochen, verschrieben.
Es gibt ein weiteres Verabreichungsschema, bei dem die Behandlung mit der minimalen Kinderdosis beginnt und diese schrittweise auf 18,5 mg pro Quadratmeter Körperfläche erhöht wird. Für Kinder beträgt die Anfangsdosis 2,5 und die Höchstdosis 12,5 mg pro Quadratmeter.
Der Behandlungsverlauf mit dem Medikament hängt von der Anzahl der weißen Blutkörperchen im Blut ab.
Das Medikament wird nicht bei schwerer Unterdrückung der Knochenmarkfunktion, Infektionskrankheiten, während der Schwangerschaft und Stillzeit angewendet. Das Medikament kann nicht bei Überempfindlichkeit gegen seine Bestandteile angewendet werden.
Häufige Nebenwirkungen: Leukopenie und Granulozytopenie. Störungen anderer Organe und Systeme werden deutlich seltener beobachtet.
„Rubomycin“ ist ein Medikament, das zur Kategorie der antibakteriellen Antitumormittel gehört, das heißt, es bekämpft gleichzeitig sowohl Krebs- als auch Bakterienzellen.
Das Medikament wird auch intravenös verabreicht, um das Auftreten von Infiltrationen und Nekrosen des Hautgewebes zu vermeiden. Das Medikament wird für einen 5-tägigen Kurs verschrieben, in dem der Patient das Medikament in einer Dosierung von 0,8 mg pro 1 kg Körpergewicht erhält. Der Kurs wird nach 7-10 Tagen wiederholt. Derzeit wird das Medikament für einen Zeitraum von 3 bis 5 Tagen in einer Dosierung von 0,5-1 mg pro 1 kg Körpergewicht pro Tag verschrieben. Die Kinderdosis beträgt 1 bis 1,5 mg pro 1 kg Körpergewicht pro Tag.
Es gibt zahlreiche Krebsbehandlungsschemata, bei denen das Medikament in Kombination mit anderen Antitumormitteln verwendet wird, wobei Dosierung und Verabreichungshäufigkeit unterschiedlich sein können.
Als Kontraindikationen für die Anwendung des Arzneimittels gelten schwere Erkrankungen des Herzens, der Blutgefäße, der Leber und der Nieren, eine Unterdrückung der Knochenmarkfunktion sowie Schwangerschafts- und Stillzeiten. Bei akuten Infektionskrankheiten besteht das Risiko verschiedener Komplikationen. Alkoholkonsum ist verboten.
Die häufigsten Nebenwirkungen sind Granulozytopenie und Thrombozytopenie (eine Abnahme der Konzentration von Granulozyten und Blutplättchen im Blut).
„Campas“ ist ein Medikament auf Basis monoklonaler Antikörper, die an Lymphozyten binden und diese auflösen, während die Knochenmarksstammzellen unberührt bleiben, wodurch die T-Lymphozyten-Produktion nicht beeinträchtigt wird. Reife und maligne Lymphozyten sterben ab.
Das Medikament wird dem Körper durch eine Infusion verabreicht. Die intravenöse Infusion ist langwierig und dauert mindestens zwei Stunden. Um allergische Reaktionen und Schmerzen zu vermeiden, werden vor der intravenösen Verabreichung Analgetika und Antihistaminika eingenommen.
Das Arzneimittel wird über 3 Tage nach einem Schema mit steigender Dosierung verabreicht: 3, 10 und 30 mg, wobei die Reaktion des Körpers auf das Arzneimittel ständig überwacht wird. Anschließend wird das Arzneimittel 1-3 Monate lang jeden zweiten Tag verabreicht. Die Dosierung bleibt maximal – 30 mg pro Tag.
Bei schlechter Verträglichkeit und Auftreten von Nebenwirkungen wird die Dosis erst dann schrittweise erhöht, wenn sich die Reaktion auf das Medikament normalisiert hat.
Die Anwendung des Arzneimittels ist bei Patienten mit einem akuten Stadium einer systemischen Infektionskrankheit, einschließlich HIV-Infektionen, nicht-lymphozytischen Tumoren, während der Schwangerschaft und Stillzeit sowie bei Überempfindlichkeit gegen die Bestandteile verboten. Das Arzneimittel wird abgesetzt, wenn toxische Reaktionen beobachtet werden oder ein weiteres Fortschreiten der Krankheit beobachtet wird.
Über die Wirkung des Arzneimittels auf den Körper des Kindes liegen keine ausreichenden Informationen vor.
Die häufigsten Nebenwirkungen des Medikaments sind: Schüttelfrost, Fieber, Müdigkeit, niedriger Blutdruck und Kopfschmerzen. Viele Betroffene leiden unter Magen-Darm-Reaktionen in Form von Übelkeit, manchmal mit Erbrechen, Durchfall, Veränderungen der Blutzusammensetzung (verminderte Granulozyten- und Thrombozytenwerte, Anämie), Hyperhidrose und allergischen Reaktionen. Auch Sepsis, Herpes simplex und Lungenentzündung können auftreten. Häufig berichten Patienten von Atemnot (Dyspnoe).
„Neupomax“ ist ein Medikament, das die Produktion von Leukozyten stimuliert, der Wirkstoff ist Filgrastim.
Die Gabe hoher Dosen von Chemotherapeutika vor einer Knochenmarktransplantation führt häufig zu einer verminderten Produktion weißer Blutkörperchen, die vor dem Eingriff korrigiert werden muss. Dasselbe Phänomen kann nach konventioneller Chemotherapie beobachtet werden. Daher werden Patienten mit Neutropenie (unzureichende Produktion neutrophiler weißer Blutkörperchen) Medikamente auf Filgrastim-Basis verschrieben.
Das Medikament wird einen Tag nach der Chemotherapie in einer Dosierung von 5 µg pro Tag verschrieben. Das Medikament wird subkutan verabreicht. Die Behandlungsdauer beträgt maximal 14 Tage. Die Therapie wird fortgesetzt, bis die optimale Anzahl an Neutrophilen im Blut erreicht ist.
Bei der myeloablativen Therapie wird das Medikament in einer Dosierung von 10 µg über 4 Wochen verschrieben. Die Verabreichung erfolgt intravenös per Tropf.
Das Medikament wird nicht bei schwerer angeborener Neutropenie (Kastmann-Syndrom) und Überempfindlichkeit gegen die Bestandteile des Medikaments angewendet. Vorsicht ist bei Sichelzellenanämie geboten.
Zu den Nebenwirkungen des Medikaments gehören: dyspeptische Symptome, Myalgie und Arthralgie, vergrößerte Leber und Milz, Lungeninfiltrat, Bronchialspasmen und Dyspnoe. Manchmal werden auch eine Abnahme der Knochendichte, Blutdruckanstiege, erhöhte Herzfrequenz, Gesichtsödeme, Nasenbluten und Schwäche beobachtet. In einigen Fällen werden Veränderungen der Blutzusammensetzung beobachtet: eine Abnahme der Thrombozytenzahl und eine Zunahme der Leukozyten (Thrombozytopenie und Leukozytose). Eiweiß und Blut können im Urin nachgewiesen werden (Proteino- und Hämaturie).
 [ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ]
[ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ]
Alternative Krebsbehandlungen
Es scheint, dass es wirksame Methoden zur Krebsbekämpfung gibt (dieselben Strahlen- und Chemotherapien), und es gibt genügend Medikamente, die bösartige Zellen abtöten können, aber nicht jeder kann sich eine solche Behandlung leisten. Darüber hinaus hinterlassen traditionelle medizinische Methoden viele neue Probleme, die erneut behandelt werden müssen.
Die Folgen einer Chemotherapie können sich beispielsweise in Form von Alopezie (aktivem Haarausfall), Gewichtszunahme durch gesteigerten Appetit, Herzrhythmusstörungen und der Entwicklung einer Herzinsuffizienz äußern. In manchen Fällen kommt zu der bestehenden Diagnose eine neue hinzu (meist eine andere Art von Blutkrebs). Bei Männern kann eine Chemotherapie die Unfruchtbarkeit (Unfruchtbarkeit) bedrohen.
Komplikationen nach einer Strahlentherapie sind ebenfalls keine Seltenheit. Dazu gehören eine verminderte Schilddrüsenfunktion (in der Regel entwickelt sich eine Hypothyreose), die Entwicklung einer Strahlenpneumonitis, die durch Narbenbildungen im Lungengewebe gekennzeichnet ist, eine Entzündung des Darms oder der Blase (Kolitis und Blasenentzündung), unzureichende Speichelproduktion und Strahlenverbrennungen.
Es stellt sich heraus, dass wir eine Sache behandeln – eine andere lähmen. Dieser Moment und die hohen Therapiekosten für T-Zell-Lymphome und andere onkologische Erkrankungen zwingen die Menschen dazu, nach immer neuen Behandlungsmethoden für diese schreckliche Krankheit zu suchen.
Im Internet finden sich zahlreiche Beiträge zur Krebsbehandlung mit alternativen Methoden. Manche lehnen die traditionelle Behandlung mit der Begründung ab, dass sie das Leben ihrer Freunde nicht gerettet habe, während andere sie aktiv anwenden und gute Ergebnisse erzielen. Wir nehmen keine Position ein, sondern informieren lediglich über die Medikamente, die außerhalb des onkologischen Krankenhauses eingesetzt werden.
Viele Befürworter alternativer Krebsbehandlungen (darunter auch viele Ärzte!) sind sich einig, dass die Ursache bösartiger Tumore das saure Milieu des Körpers ist, dem Sauerstoff für eine normale Zellfunktion fehlt. Erhöht man den pH-Wert des Körpermilieus, verbessert sich die Zellatmung und die Zellvermehrung wird gestoppt. Es zeigt sich, dass Produkte, die den Säuregehalt des Körpers senken und die Sauerstoffversorgung der Zellen verbessern, die Entwicklung bösartiger Prozesse stoppen können.
Eine besondere Rolle spielt dabei ein Produkt, das in praktisch jeder Küche vorhanden ist – Natron. Als Alkali kann es den Säuregehalt in jeder Umgebung, auch im Körperinneren, reduzieren. Natron wird sowohl oral (alkalisiert den Magen-Darm-Trakt und gelangt in einer gewissen Menge ins Blut) als auch in Form von Injektionen empfohlen, wodurch das Alkali über das Blut in alle Körperregionen gelangt. Es wird jedoch empfohlen, das Natron vorher mit kochendem Wasser abzulöschen.
Nach der Methode des italienischen Arztes (!) Tulio Simoncini sollte Soda zweimal täglich eine halbe Stunde vor den Mahlzeiten eingenommen werden (die Dosis schrittweise von 1/5 auf 2 Teelöffel erhöhen), mit heißem Wasser verdünnt und mit einem Glas Flüssigkeit (Wasser, Milch) abgespült werden. Da die Sodalösung in direkten Kontakt mit Krebszellen kommen muss, werden Lotionen, Inhalationen, Injektionen und Spülungen auch zur Behandlung verschiedener Krebsarten eingesetzt.
Einer der Anhänger dieser Krebsbehandlungsmethode ist unser Landsmann Professor Ivan Pavlovich Neumyvakin, der ein System zur Behandlung verschiedener Krebsarten mit Soda und Wasserstoffperoxid entwickelte. Dabei wird nicht reines Peroxid verwendet, sondern dessen Lösung (1 bis 10 Tropfen 3%iges Wasserstoffperoxid werden pro 50 ml Wasser eingenommen). Das Mittel wird dreimal täglich eine Stunde vor den Mahlzeiten eingenommen, wobei die Anzahl der Peroxidtropfen täglich um 1 erhöht wird (am ersten Tag – 1 Tropfen, am zweiten – zwei usw.). Nach 10 Behandlungstagen wird eine 5-tägige Pause eingelegt.
Um den Säuregehalt des Körpers zu reduzieren und Krebs vorzubeugen, raten Wissenschaftler, die eine Alkalisierung des Körpers befürworten, besonders auf die Ernährung zu achten, da unsere Nahrung Produkte enthält, die den pH-Wert entweder erhöhen oder senken können. Zu den alkalisierenden Produkten gehören Gemüse, Obst (außer sehr süßes), getrocknete Aprikosen, Mandeln, Milch und Milchprodukte, Beeren und Gemüse. Fleisch, Wurst und geräuchertes Fleisch, Fisch und Meeresfrüchte, Eier, Gebäck, Traubensaft, Marmelade und Konfitüren hingegen erhöhen den Säuregehalt des Körpers. Übrigens gilt Zitrone ohne Zucker trotz ihres Säuregehalts als alkalisierend. Wenn Sie sie jedoch mit Zucker essen, ist die Wirkung gegenteilig.
Interessant ist eine Methode zur Krebsbekämpfung wie das Trinken von Rote-Bete-Saft, der auch die Zellatmung verbessert und das Wachstum und die Entwicklung von Krebszellen stoppen kann. Und wenn wir auch die reichhaltige Vitamin- und Mineralstoffzusammensetzung des leuchtend roten Wurzelgemüses berücksichtigen, können wir mit Sicherheit sagen, dass die Behandlung mit seiner Hilfe zur Stärkung des Immun-, Nerven- und sonstigen Systems des Körpers beiträgt. Und dies gibt dem Körper die Möglichkeit, verschiedene Krankheiten, einschließlich Krebs, selbstständig zu bekämpfen.
Die Einnahme von Rote-Bete-Saft lässt sich gut mit herkömmlichen Behandlungen kombinieren und reduziert sogar deren negative Auswirkungen. Es gibt aber auch Informationen über die alleinige Heilung von Krebs durch Rote-Bete-Saft, was deutlich günstiger ist als eine Behandlung in einer onkologischen Klinik.
Verwenden Sie zur Behandlung frisch gepressten Saft aus bunten Tafelsorten, der mindestens 2 Stunden im Kühlschrank aufbewahrt wurde. Um eine ausreichende Antitumorwirkung zu erzielen, müssen Sie tagsüber 600 ml Saft trinken. Trinken Sie den Saft eine halbe Stunde vor den Mahlzeiten leicht erwärmt. Sie können ihn mit Karottensaft mischen.
Trinken Sie Rote-Bete-Saft täglich in kleinen Schlucken, 100 ml pro Dosis. Die Behandlungsdauer ist lang (1 Jahr oder länger). Um den Zustand zu stabilisieren, trinken Sie täglich 1 Glas Saft.
Es ist auch sinnvoll, gekochte Rüben zu essen, da sie bei kurzfristiger Wärmebehandlung ihre wohltuenden Eigenschaften praktisch nicht verlieren.
Übrigens haben sich Volksheiler nicht umsonst für Rote Bete entschieden. Ihre Antitumoreigenschaften werden von der offiziellen Medizin anerkannt. Eines der Antitumormittel wurde sogar auf Basis von Rote Bete entwickelt.
Viele Pflanzen haben auch Antitumoreigenschaften, und obwohl die pflanzliche Behandlung von T-Zell-Lymphomen und anderen Krebsarten nicht weit verbreitet ist, gibt es positive Bewertungen dieser Behandlung.
Auch in der offiziellen Medizin werden Pflanzen mit karyoklastischen Giften, die pathogene Zellen abtöten können, als Antitumormittel anerkannt. Zu diesen Giften zählen Alkaloide, Lactone und Herzglykoside, die in vielen Pflanzen enthalten sind:
- alkaloidhaltig: Colchicum lucidum und Colchicum magnificum (Knollen), Schöllkraut, Berberitze, Weinraute, Wermut, Gelbes Mädesüß und einige andere,
- lactonhaltig: Podophila peltata und Himalaya-Podophila, Eucommia, Helenium, Vernonia-Mandel, Gaillardia.
- Herzglykoside enthaltend: Weiße Zaunrübe, zweihäusige und schwarze Apfelbeere, Wildgurke, Koloquinte, Arznei-Avran usw.
Wichtig zu wissen ist, dass die genannten Pflanzen giftige Stoffe enthalten und ihre Dosierung daher streng begrenzt ist.
Auch die Früchte des Japanischen Schnurbaums, Rettichsamen, Klee, Holunder und Mädesüß sind für ihre entzündungshemmende und tumorhemmende Wirkung bekannt. Extrakte aus Ginseng, Sonnenhut und Eleutherococcus können als Immunmodulatoren bei T-Zell-Lymphomen eingesetzt werden. Beliebte Pflanzen wie Brennnessel, Ringelblume, Spitzwegerich, Löwenzahn und Sukzession stehen dem in nichts nach.
Die Homöopathie ist zwar nicht dazu bestimmt, aggressive bösartige Tumore vollständig zu heilen, einige ihrer Mittel eignen sich jedoch durchaus als ergänzende und präventive Therapie. So kommt es beispielsweise nach der traditionellen Behandlung eines malignen Lymphoms zu Exazerbationen. Ein homöopathischer Arzt kann die langfristige Anwendung der homöopathischen Präparate Barium carbonicum (2-mal täglich 5 Globuli unter die Zunge) und Conium (7 Globuli vor dem Schlafengehen) verschreiben.
Carcinosinum und Phytolacca haben sich als wirksame Antitumormittel erwiesen, und Echinacea compositum, Mucosa compositum, Edas-308, Galium-Hel und andere homöopathische Arzneimittel werden als Immunstimulanzien verwendet.
Verhütung
Die Prävention onkologischer Erkrankungen mit hoher Mortalität, zu denen auch das T-Zell-Lymphom gehört, ist eine komplexe Aufgabe. Offen gesagt gibt es für Wissenschaftler noch keine klare Antwort auf die Frage, wie sich Krebserkrankungen vorbeugen lässt.
Wenn wir die Faktoren berücksichtigen, die die Wahrscheinlichkeit der Entwicklung onkologischer Erkrankungen erhöhen, können wir verstehen, dass nicht alle von ihnen aus unserem Leben ausgeschlossen werden können. Menschen mit erblicher Veranlagung und Immundefekten müssen große Anstrengungen unternehmen, um das Schicksal onkologischer Verwandter zu vermeiden.
Es ist wichtig zu verstehen, dass das Krebsrisiko für Menschen geringer ist, die entzündliche Erkrankungen (einschließlich dermatologischer) rechtzeitig behandeln, deren Chronizität verhindern, nicht mit Karzinogenen arbeiten, in einer ökologisch sauberen Gegend leben und keiner Strahlung ausgesetzt sind. Das heißt, es gibt etwas zu bedenken, denn Ihr Leben steht auf dem Spiel.
Auch die Behandlung von Erkrankungen, die sich zu Krebs entwickeln können (Präkanzerosen), spielt eine große Rolle in der Krebsprävention. Phytotherapeuten haben sogar eine Kräutermischung entwickelt, die unkontrollierte Zellteilung verhindert. Sie enthält: je 5 g Brennnessel- und Spitzwegerichblätter, je 10 g Mädesüßblüten und Birkenkätzchen sowie 3 g Süßholzwurzeln.
Mischen Sie die gründlich zerkleinerten Rohstoffe, nehmen Sie 10 g der Zusammensetzung und brühen Sie 1 Tasse kochendes Wasser auf. Lassen Sie es dann etwa 20 Minuten im Wasserbad stehen. Nach dem Abseihen stellt sich heraus, dass das Glas nicht voll ist. Sie müssen es mit kochendem Wasser auffüllen.
Die resultierende Infusion sollte täglich dreimal getrunken werden. 1 Glas Medizin reicht für 1 Tag. Es sollte 1 bis 2 Monate lang eine halbe Stunde vor den Mahlzeiten getrunken werden.
In jedem Fall ist es besser, alle Maßnahmen zur Krebsvorbeugung zu ergreifen, als nach einer schrecklichen Diagnose erbittert um sein Leben zu kämpfen.
Prognose
Die Prognose für das T-Zell-Lymphom ist nicht sehr rosig, insbesondere bei seinen aggressiven Formen, für deren Bekämpfung manchmal einfach keine Zeit bleibt. Je früher die Krankheit erkannt wird, desto größer sind die Chancen, sie zu besiegen. Wird die Krankheit im Frühstadium erkannt, liegt die Überlebenschance bei 85–90 %, abhängig von der Art der Erkrankung und dem Alter des Patienten.
Die Prognose ist bei angioimmunoblastischen und T-lymphoblastischen Lymphomen am schlechtesten, wenn sich der Prozess auf das Knochenmark und andere Organe ausgebreitet hat. Bei angioimmunoblastischen T-Zell-Lymphomen sterben Patienten in der Regel nach 2–3 Jahren, und nur etwas mehr als 30 % leben länger. Eine Besserung des komplizierten lymphoblastischen Lymphoms ist nur bei einem Fünftel der Patienten zu beobachten. Bei frühzeitiger Behandlung der Erkrankung ist die Prognose jedoch in den meisten Fällen recht günstig.
Bei Mycosis fungoides hängt alles von der Form und dem Stadium der Erkrankung ab. Die klassische Form zeichnet sich durch die beste Prognose aus. Eine rechtzeitige Behandlung ohne Komplikationen kann den Patienten weitere 10 oder mehr Lebensjahre bescheren. Bei komplizierten Erkrankungen reduziert sich die Lebenserwartung auf 2-5 Jahre. Bei der Vidal-Brock-Form sterben die meisten Patienten jedoch innerhalb eines Jahres.
Das T-Zell-Lymphom nährt sich wie andere Krebserkrankungen von unserer Angst. Daher hängt die Lebensprognose maßgeblich von der Einstellung des Patienten ab. In der medizinischen Praxis gab es Fälle von „wundersamer“ Heilung, bei denen Menschen, die am Rande des Grabes standen und denen Ärzte nicht mehr helfen konnten, nur deshalb genesen, weil sie an die Möglichkeit glaubten, die tödliche Krankheit zu besiegen. Egal wie sich die Umstände entwickeln, man sollte niemals aufgeben, denn das Leben ist der größte Wert für einen Menschen und es lohnt sich, dafür zu kämpfen.
 [ 65 ]
[ 65 ]

