Facharzt des Artikels
Neue Veröffentlichungen
Osteophyten im Kniegelenk
Zuletzt überprüft: 29.06.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
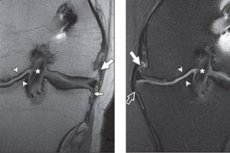
Knochenwucherungen im Bereich der Gelenkoberfläche, oft in Form von Spitzen und scharfen Vorsprüngen, werden als Osteophyten bezeichnet. Osteophyten des Kniegelenks verursachen starke Schmerzen im Knie, die auf Schmerzmittel kaum ansprechen. Die Bildung von Osteophyten ist mit pathologischen Veränderungen des Knochengewebes verbunden. Marginale Osteophyten sind ein häufiges Zeichen für Arthrose des Knies und anderer Diarthrosengelenke. Diese knöchernen Auswüchse bilden sich im Periost an der Verbindungsstelle von Knorpel und Knochen, die in Diarthrosengelenken von Synovialmembranen bedeckt ist. [ 1 ], [ 2 ] Die Behandlung ist langwierig und manchmal recht komplex und kombiniert.
Epidemiologie
Laut Statistik der Weltgesundheitsorganisation leiden Patienten ab 35 Jahren häufiger an Osteophyten im Kniegelenk. Experten erklären diesen Trend mit übermäßiger Belastung der Knie und erhöhter körperlicher Aktivität.
Die Prävalenz dieser Krankheit beträgt in Industrieländern etwa 30–60 %.
Das auffälligste und häufigste Symptom der Krankheit, aufgrund dessen sich Patienten an Ärzte wenden, sind akute Schmerzen beim Bewegen des Knies.
Bei etwa 20–30 % der Menschen können Osteophyten ohne Symptome vorhanden sein. Berichten zufolge sind bei über 80 % der über 79-Jährigen Osteophyten vorhanden, wobei nur bei 13 % eine Diagnose gestellt wird.
Bei Männern treten die Symptome von Knieosteophyten häufiger und früher auf. Bei weiblichen Patienten ist das Krankheitsbild jedoch ausgeprägter.
Das Vorhandensein von Osteophyten ist eines der Diagnosekriterien für Erkrankungen wie Gonarthrose (Kniearthrose). Etwa 13 % der Frauen und 10 % der Männer ab 60 Jahren leiden an symptomatischer Kniearthrose. Der Anteil der Menschen mit symptomatischer Kniearthrose dürfte aufgrund der Alterung der Bevölkerung und des Ausmaßes von Fettleibigkeit oder Übergewicht in der Allgemeinbevölkerung zunehmen. [ 3 ]
Ursachen Knie-Osteophyten
Osteophyten im Kniegelenk entstehen durch Knochenumbau im Rahmen eines pathologischen Prozesses. Arthrose und die damit verbundenen Veränderungen führen zu einer Schädigung des Knorpels, unter dem sich der Knochen befindet. Dies beeinträchtigt den Schutz des Knochengewebes. Dadurch erhöht sich die Belastung des Knochens, und pathologische Veränderungen wirken sich auf ihn aus. Kompensationsmechanismen werden ausgelöst, das Knochengewebe verdickt sich und unter der Belastung entstehen Osteophyten.
Beschleunigen Sie den Verlauf der Pathologie:
- Fortgeschrittene Gonarthrose;
- Höheres Alter und die damit verbundenen Veränderungen;
- Knochenhypermineralisierung.
Osteophyten des Kniegelenks sind jedoch nicht immer auf krankhafte Prozesse zurückzuführen und können ein Zeichen für altersbedingte Veränderungen des Knochen- und Gelenkapparates sein.
An der Entstehung und dem Fortschreiten der Erkrankung sind sowohl allgemeine als auch spezifische Faktoren beteiligt. So sind Kniegelenke am häufigsten unter dem Einfluss von Übergewicht, Synovitis und subchondralen Läsionen der Tibia betroffen.
Risikofaktoren
Regelmäßige Belastungen des Kniegelenks führen allmählich zum Beginn degenerativer Prozesse und zur Abnutzung des Knorpelgewebes des Gelenks. Wenn gleichzeitig Faktoren wie Alter über 30 Jahre, Gelenkverletzungen, Fußerkrankungen (Deformitäten usw.) und das Tragen unbequemer Schuhe hinzukommen, verstärken sich die negativen Auswirkungen auf die Knochenstrukturen des Knies um ein Vielfaches.
Bei der Abnutzung des Gelenkgewebes erhöht sich die Belastung direkt auf das Kniegelenk und den Bandapparat, was eine Verdickung der Bänder, erhöhte Reibung und in der Folge das Wachstum von Osteophyten mit sich bringt.
Degenerative Veränderungen beginnen bereits in relativ jungen Jahren. Meist handelt es sich um eine sich langsam entwickelnde Krankheit, die sich erst bemerkbar macht, wenn die Wucherungen beginnen, die Nervenstrukturen zu beeinträchtigen.
Faktoren, die degenerative Prozesse beschleunigen können, können sein:
- Angeborene Merkmale des Bewegungsapparates;
- Ernährungsmerkmale;
- Lebensstil, schlechte Gewohnheiten;
- Traumatische Verletzungen, einschließlich Überlastungen beim Sport, Verkehrsunfälle usw.
Zu den häufigsten Faktoren für die Entstehung von Osteophyten im Kniegelenk zählt die Arthrose, die bei Patienten über 55 Jahren oft zu dieser Erkrankung beiträgt.
Pathogenese
Die Bildung marginaler Osteophyten beginnt mit einer Dysregulation der Chondrogenese. Diese beinhaltet die Differenzierung chondrogener Zellen im Periost. Dies führt zur Bildung einer knorpelartigen Struktur, einem sogenannten Chondrophyten. Der Chondrophyt verknöchert anschließend zu einem Chondroosteophyten, und die gesamte Struktur verwandelt sich schließlich in Knochen und bildet einen Osteophyten. [ 4 ], [ 5 ] Pathologisches Knochenwachstum tritt vor dem Hintergrund von Verknöcherungsprozessen der Periostschicht, des Bandapparates und anderer Gewebe in der Nähe des Kniegelenks auf. Im Normalzustand des Skelettsystems wachsen keine Osteophyten.
Das Problem betrifft hauptsächlich große Gelenke wie Ellbogen, Schultern, Knöchel, Knie und Hüften. Auch Wirbel, Rippengelenke und Schlüsselbeine können betroffen sein.
Nach pathogenetischen Gesichtspunkten werden Osteophyten in folgende Typen eingeteilt:
- Posttraumatisch – entsteht nach einer traumatischen Verletzung mit Knochenhautablösung oder Knochenbrüchen. Der Prozess wird insbesondere dann aktiviert, wenn Infektionserreger in das Gewebe eindringen – dies ist insbesondere bei offenen Frakturen der Fall.
- Degenerativ-dystrophisch – entwickelt sich vor dem Hintergrund einer intensiven Zerstörung des Gelenkknorpels mit Schädigung des subknorpeligen Knochens. Ein Beispiel ist eine deformierende Arthrose des Knies mit eingeschränkter Bewegungsfreiheit.
- Postinflammatorisch - entstehen aufgrund von Entzündungsreaktionen, auch vor dem Hintergrund von Tuberkulose, Osteomyelitis, rheumatoider Arthritis, Brucellose und so weiter.
- Systemisch, endokrin – verbunden mit bestimmten Skelettveränderungen, endokrinen Störungen. Ein Beispiel ist die Bildung von Osteophyten bei Patienten mit Akromegalie.
- Osteophyten aufgrund von Läsionen des zentralen Nervensystems – entstehen, wenn die Nerveninnervation des Gelenkgewebes gestört ist.
- Nachbelastung – entsteht durch körperliche Überlastung im Bereich der Einwirkung der Knochenhaut auf die Kontraktionen der daran befestigten Muskulatur.
- Osteophyten, die sich aufgrund von Mikroschäden an der Gelenkkapsel oder deren Einklemmen zwischen den Gelenkoberflächen bei plötzlichen Bewegungsaktivitäten bilden.
Obwohl marginale Osteophyten als sensitives und frühes Anzeichen für das Vorhandensein von Knorpelschäden bei Patienten mit Osteoarthritis identifiziert wurden, beginnt man gerade erst, die genaue Pathogenese der Osteophyten zu verstehen. Die zytomorphologischen Befunde und Genexpressionsmuster während der Osteophytenbildung ähneln denen der Frakturmarkheilung und der Ossifikation der enchondralen Wachstumsfuge. [ 6 ] Kürzlich wurde gezeigt, dass die Osteophytenbildung und das Vorhandensein von Knorpelschäden physikalisch unabhängige Phänomene sind. [ 7 ] Frühere Studien haben gezeigt, dass das Osteophytenwachstum eher auf die Freisetzung von Zytokinen aus geschädigtem Knorpel als auf mechanische Einwirkungen auf die Gelenkkapsel zurückzuführen ist, dass Synovialgewebe eine wichtige Rolle bei der Regulierung der Osteophytenbildung spielt und dass exogen verabreichte Zytokine die Osteophytenbildung induzieren oder hemmen können. [ 8 ], [ 9 ], [ 10 ]
Zwei Zytokine, die eine zentrale Rolle bei der Einleitung der Chondrogenese, dem ersten Schritt der Osteophytenbildung, spielen, sind der Transforming Growth Factor Beta (TGF-β) und das Bone Morphogenetic Protein 2 (BMP-2). TGF-β und BMP-2 kommen in hohen Konzentrationen in Osteophyten von Patienten mit Knie- und Hüftarthrose [ 11 ], [ 12 ] sowie in der Synovialflüssigkeit von Tieren nach akuter Knorpelschädigung vor. [ 13 ] TGF-β und BMP-2 induzieren die Chondrogenese auch in vivo durch direkte Injektion in das Kniegelenk von Tieren und in vitro durch exogene Injektion in mesenchymale Zellen in Kultur, während Inhibitoren dieser Zytokine die Chondrogenese verhindern. [ 14 ], [ 15 ]
Symptome Knie-Osteophyten
Die ersten Anzeichen von Osteophyten sind regelmäßige Schmerzen und Knirschen im Gelenk. Es ist bemerkenswert, dass der Schweregrad der Erkrankung im Röntgenbild nicht immer mit der Intensität der Symptomatik übereinstimmt. Es gibt Fälle, in denen das Kniegelenk erheblich zerstört war, klinische Manifestationen jedoch praktisch nicht auftraten. Es gibt auch umgekehrte Situationen, in denen pathologische Veränderungen im Röntgenbild gering sind und die Symptomatik ausgeprägt und vielfältig ist.
Die Größe der Osteophyten selbst ist wichtiger als die Größe des Gelenkspalts.
Bei Patienten mit Arthrose des Kniegelenks:
- Knochenwucherungen erhöhen das Risiko eines chronischen Schmerzsyndroms erheblich;
- Sowohl die Größe als auch die Anzahl der Osteophyten beeinflussen die Stärke der Schmerzsymptome;
- Das Vorhandensein von Osteophyten erhöht das Risiko einer Bänderschädigung.
Weitere mögliche Symptome:
- Dumpfer Schmerz, der in die Ferse und den Oberschenkel ausstrahlt;
- Taubheitsgefühl oder Kribbeln im betroffenen Bein;
- Fortschreitende Schwäche in den Gliedmaßen;
- Gangveränderungen, Hinken.
Die Symptomatik nimmt bei körperlicher Aktivität zu und lässt nach einer Ruhephase nach.
Da das Krankheitsbild bei Osteophyten des Kniegelenks dem einiger anderer Gelenkerkrankungen ähnelt, ist zur Klärung der Diagnose eine umfassende Untersuchung der Patienten erforderlich.
Als bedingt spezifische Anzeichen für krankhafte Wucherungen im Kniegelenk kommen in Frage:
- Sogenannter „Anfangsschmerz“, der beim Beginn des Gehens oder Treppenabsteigens auftritt und an der vorderen Innenfläche des Knies lokalisiert ist (manchmal „geht“ er in den Unterschenkel oder Oberschenkel);
- Verstärkte Schmerzen beim Beugen des Gelenks;
- Manchmal - Schwächung und atrophische Veränderungen des Quadrizepsmuskels, schmerzhafte Empfindungen beim Sondieren im Projektionsbereich des Gelenkspalts oder in periartikulären Zonen.
Bei vielen Patienten kommt es zu einer Auswärtskrümmung des Knies sowie zu einer Gelenkinstabilität.
Bühnen
Man unterscheidet vier Hauptstadien der Osteophyten des Kniegelenks:
- Das erste Stadium ist durch Beschwerden und leichte Schmerzen im Knie gekennzeichnet, die mit geringer körperlicher Aktivität einhergehen.
- Das zweite Stadium ist durch längere und intensivere Schmerzen gekennzeichnet, die erst nach längerer Ruhephase verschwinden. Einige aktive Bewegungen können eingeschränkt sein, und die Schmerzen beim Berühren des Knies sind fast konstant.
- Das dritte Stadium ist durch eine deutliche Zunahme der Schmerzintensität gekennzeichnet. Morgens kommt es zu Bewegungssteifheit.
- Das vierte Stadium geht mit ständigen Schmerzen im Knie einher, die bei Belastung deutlich zunehmen. Die periartikuläre Muskulatur verkümmert, die motorische Aktivität ist eingeschränkt.
Formen
Osteophyten erhöhen das Risiko eines chronischen Schmerzsyndroms im Kniegelenk erheblich. Wenn die Wucherungen groß oder spitz sind, können sie Bänder und Menisken schädigen. Prognose und Intensität der klinischen Manifestationen hängen jedoch stark von der Art der Knochenbildung ab.
Randosteophyten des Kniegelenks treten an den Rändern von Knochensegmenten auf. Solche Wucherungen werden am häufigsten durch altersbedingte degenerative Veränderungen, intensive und häufige Belastungen des Kniebereichs, Übergewicht und Bewegungsmangel verursacht.
Große Wucherungen stellen eine direkte Bedrohung für die Beweglichkeit der betroffenen Extremität dar. Gleichzeitig können kleine Osteophyten des Kniegelenks ein Zufallsbefund bei radiologischen oder tomographischen Untersuchungen sein und keine Symptome verursachen.
Komplikationen und Konsequenzen
Osteophyten im Kniegelenk können Komplikationen verursachen, die in erster Linie von der Größe der Wucherungen, ihrer Anzahl, ihrem Standort und ihrem Entwicklungsstadium abhängen. Komplikationen können mittelschwer bis schwerwiegend sein und den allgemeinen Gesundheitszustand des Patienten beeinträchtigen.
Zu den häufigsten Nebenwirkungen zählen:
- Kompression der Nervenenden, was zu starken Schmerzen, Schwäche, Zwangshaltung und eingeschränkter Beweglichkeit der betroffenen Extremität führt;
- Vollständige Ruhigstellung des Knies;
- Degenerative Prozesse, Muskelatrophie;
- Deformierung der Gliedmaßen.
Mit der Zeit verliert eine Person mit Osteophyten des Kniegelenks die Fähigkeit, über längere Zeiträume körperlich aktiv zu bleiben. Zuerst gibt es Schwierigkeiten beim Gehen über weite Strecken, dann über kurze Strecken. Dann ist es notwendig, verschiedene Hilfsmittel (Stöcke, Krücken usw.) zu verwenden.
Der Verlauf der Pathologie wird in fortgeschrittenen Entwicklungsstadien besonders schwerwiegend, wenn eine Krümmung des Gelenks und eine Funktionsstörung vorliegt. Die Länge der Gliedmaßen verändert sich, es treten Probleme beim Gehen auf. Eine fortschreitende Verengung des Gelenkspalts führt zu einer Knieblockade. Gleichzeitig entwickeln sich Arthritis, reaktive Synovitis usw. Im ungünstigsten Fall bildet sich eine Ankylose – ein vollständiger Verlust der Beweglichkeit aufgrund der Verschmelzung der Gelenkflächen mit dem Wachstum von unelastischem Bindegewebe. Die Durchblutung ist gestört, die Versorgung des Gewebes mit Nährstoffen und Sauerstoff leidet, was die Situation nur verschlimmert.
Mit abnehmender Gelenkfunktion wird der gesamte Bewegungsapparat ungleichmäßig belastet. Auch überlastete Segmente unterliegen pathologischen Veränderungen, die den Zustand des Patienten zusätzlich verschlechtern. Deformitäten der Füße und der Wirbelsäule, Beckenfehlstellungen usw. können auftreten.
Darüber hinaus kommt es bei fehlender Behandlung zu Schleimbeutelentzündungen, Myositis, Osteonekrose usw. Fast alle Strukturen des Bewegungsapparates sind betroffen und die Person wird behindert.
Diagnose Knie-Osteophyten
Es gibt keine Laborwerte, die nur bei Knieosteophyten vorliegen. Dennoch werden Untersuchungen vorgeschrieben, insbesondere:
- Bei der Differentialdiagnose (das Fehlen entzündlicher Veränderungen im allgemeinen Bluttest, das Fehlen von Antikörpern gegen zyklisches citrulliniertes Peptid, der normale Harnsäuregehalt im Blut sollten beachtet werden);
- Um mögliche Kontraindikationen für eine bestimmte Behandlungsmethode festzustellen (klinische Blut- und Urintests, Blutchemie);
- Zum Ausschluss einer entzündlichen Reaktion (Beurteilung der Blutsenkungsgeschwindigkeit und des C-reaktiven Proteins).
Eine Analyse der Synovialflüssigkeit wird bei Synovitis und Verdacht auf Arthritis durchgeführt. Bei nichtentzündlichen Osteophyten ist die Synovialflüssigkeit im Allgemeinen klar, steril und mäßig viskos.
Die instrumentelle Diagnostik ist in dieser Situation aussagekräftiger. Als zugänglichste und aussagekräftigste Methode gilt in diesem Fall die Röntgenaufnahme, mit der sich eine Verengung des Gelenkspalts, das direkte Vorhandensein von Osteophyten und subchondraler Sklerose feststellen lassen.
Die Breite des Gelenkspalts wird an der engsten Stelle gemessen. Die Norm für das Kniegelenk liegt zwischen 6 und 8 mm. Abhängig vom Grad der Verengung und dem Ausmaß der Osteophyten bestimmt der Arzt das radiologische Stadium des pathologischen Prozesses:
- Fragwürdige radiologische Manifestationen (keine oder geringe Verengung, Osteophyten erscheinen als kleine, flache Verdickungen).
- Die Manifestationen sind minimal (die Verengung ist gering, Osteophyten sind im Bereich der Gelenkränder vereinzelt).
- Die Manifestationen sind mäßig (mäßige Verengung, Auswüchse sind nicht isoliert, klein, es gibt Anzeichen einer subchondralen Osteosklerose und eine leichte Krümmung der Gelenkflächen).
- Die Manifestationen sind intensiv (starke Verengung, zahlreiche und große Auswüchse, Anzeichen einer subchondralen Osteosklerose und einer Deformation der Knochenepiphysen).
Die Röntgenaufnahme der Kniegelenke erfolgt nach der Standardtechnik mit gerader/rückwärtiger Projektion und passiver Beugung (beide Knie müssen Kontakt mit der Kassette haben und sich in derselben Ebene wie die Hüftgelenke, die Kniescheibe und die Enden der Großzehen befinden). Eine Röntgenuntersuchung ist in der Regel ausreichend. Wiederholte Röntgenaufnahmen sind erforderlich, wenn der Arzt den Verdacht auf eine andere Erkrankung hat oder ein chirurgischer Eingriff im Gelenkbereich geplant ist.
Weitere mögliche instrumentelle Studien sind:
- MRT;
- CT-Scan;
- Ultraschall;
- Radiologische Densitometrie.
Wird eine Synovitis des Kniegelenks festgestellt, erfolgt eine Gelenkpunktion mit Entnahme der Synovialflüssigkeit und anschließender Analyse auf das Vorhandensein entzündlicher kristalliner Prozesse.
Die Arthroskopie ist sensitiver als die MRT zum Nachweis oberflächlicher Knorpelschädigungen. [ 16 ], [ 17 ] Allerdings gibt es signifikante Bereiche in den hinteren Femurkondylen, die bei der Arthroskopie nicht sichtbar sind und daher mit der MRT besser beurteilt werden können. [ 18 ]
Die Rate falsch-positiver Ergebnisse für marginale Osteophyten im Röntgenbild beträgt 53 % patellofemoral, 44 % medial und 33 % lateral, wenn die Arthroskopie als Referenzstandard verwendet wird [ 19 ], und 41 % patellofemoral und 17 % tibial-femoral, wenn die MRT als Referenzstandard verwendet wird. [ 20 ], [ 21 ]
Differenzialdiagnose
Normalerweise lassen sich Osteophyten des Kniegelenks bei einer radiologischen Untersuchung ohne größere Schwierigkeiten diagnostizieren.
Im Rahmen der Differentialdiagnose werden Kriterien wie der Nachweis eingeschränkter motorischer Fähigkeiten, Schmerzen bei passiver Streckung und Beugung des Knies sowie die Art der radiologischen Veränderungen herangezogen:
- Verengung des Gelenkspalts;
- Besonderheiten der Form und Lage von Osteophyten;
- Vorhandensein von subchondraler Sklerose, Zysten usw.
Im Kniegelenk können nicht nur osteophytische Wucherungen, sondern auch enthesophytische Vorwölbungen vorhanden sein, die einander sehr ähnlich sind. Enthesophyten sind isolierte Verknöcherungszonen, die sich im Bereich der Befestigung des Bandapparates, der Sehnen und der Gelenkkapsel am Knochengewebe befinden. Im Kniegelenk finden sich Enthesophyten häufiger im Bereich der Patella – im Bereich der Befestigung des Patellabandes und der Sehne des 4. Koronarmuskels des Oberschenkels. Sowohl Osteophyten als auch Enthesophyten können ein recht starkes Schmerzsyndrom verursachen.
Im Allgemeinen wird die Differentialdiagnose zu anderen bekannten Gelenkerkrankungen gestellt.
Wen kann ich kontaktieren?
Behandlung Knie-Osteophyten
Wie werden Osteophyten im Kniegelenk beseitigt? Die Behandlungsmaßnahmen werden immer kombiniert und umfassen pharmakologische und nicht-pharmakologische Methoden. Eine vollständige Beseitigung der Wucherungen ist auf diese Weise nicht möglich, aber die Behandlung trägt erfolgreich zur Beseitigung des Schmerzsyndroms, zur Verbesserung der Gelenkfunktion und zur Verhinderung eines weiteren Fortschreitens der Krankheit bei.
Den Patienten wird eine therapeutische physikalische Therapie verschrieben: Besonders empfehlenswert sind Wassergymnastik und Aerobic-Übungen, die die Schmerzintensität im Kniegelenk erfolgreich reduzieren.
Zur Linderung der Kniebeschwerden in ausgeprägten Stadien des pathologischen Prozesses ist die Verwendung eines Stützstocks in der dem betroffenen Knie gegenüberliegenden Hand erforderlich. In fortgeschrittenen Fällen wird das Gehen mit Krücken oder Gehhilfen empfohlen.
Bei Störungen der Gelenkbiomechanik wird das Tragen von Supinatoren, Einlagen, Knieorthesen und Orthesen verordnet, die das Gelenk entlasten.
Eine wichtige Rolle spielt die Physiotherapie, die besonders in den frühen Stadien der Pathologie aktiv eingesetzt wird. Darüber hinaus kommen auch Medikamente zum Einsatz. In erster Linie handelt es sich um eine länger anhaltende Basistherapie, zu der Chondroitinsulfat, Glucosamin g/h oder Sulfat und Kombinationen davon sowie Diacerein, Rumalon, Avocado- oder Sojapräparate, Alflutop und Chondrogard gehören. Diese Medikamente haben eine kumulative Wirkung, betäuben, stoppen die Entwicklung von Entzündungen und verlangsamen allgemein das Fortschreiten von Osteophyten und Osteoarthritis. Diese Medikamente werden über einen langen Zeitraum eingenommen, mindestens sechs Monate lang jährlich. Die Wirkung tritt nach etwa 1,5–3 Monaten ein und hält nach Absetzen der Einnahme 1–2 Monate an. Ein weiterer Vorteil solcher Medikamente ist die Verringerung ihres Einsatzes nichtsteroidaler Antirheumatika, was die Wahrscheinlichkeit unerwünschter Nebenwirkungen deutlich reduziert.
Um die Bioverfügbarkeit des Wirkstoffs zu erhöhen, können solche Langzeitpräparate intramuskulär injiziert werden. Ein Beispiel ist Hondrogard, ein Medikament zur intramuskulären oder intraartikulären Verabreichung. Der Wirkstoff ist Chondroitin s/n in einer Menge von 100 mg/ml. Hondrogard ist wirksam und sicher, und intraartikuläre und intramuskuläre Injektionen können abwechselnd verabreicht werden, was zu einer anhaltenden Schmerzlinderung beiträgt.
Bei leichten Schmerzen und Kontraindikationen für die Anwendung nichtsteroidaler Antirheumatika wird Paracetamol erfolgreich in einer Menge von höchstens 3 g pro Tag eingesetzt. Treten keine negativen Reaktionen des Körpers auf, wird das Medikament über einen längeren Zeitraum verschrieben. Ist eine solche Behandlung unwirksam, treten Nebenwirkungen auf, Schmerzen nehmen zu, es entwickeln sich entzündliche Prozesse, und es werden nichtsteroidale Antirheumatika verschrieben.
Es ist wichtig zu berücksichtigen, dass diese Medikamente bei längerer Einnahme eine Reihe unerwünschter Nebenwirkungen verursachen können – insbesondere des Verdauungssystems, des Herz-Kreislauf-Systems, der Leber und der Nieren. Daher erfolgt die Medikamentenauswahl und Dosierungsanpassung individuell.
Bei Osteophyten der Kniegelenke ist folgende lokale Behandlungsform am relevantesten:
- Die erste Phase – Anwendung von Diclofenac-Salbe (Gel) für bis zu 1–1,5 Monate;
- Zweite Stufe - Ketoprofen-Salbe für 1,5–3 Monate;
- Dritte Phase – erneut Diclofenac für 1,5–3 Monate.
Die topische Anwendung nichtsteroidaler Antirheumatika verursacht selten Nebenwirkungen im Verdauungssystem, den Nieren und dem Herz-Kreislauf-System und ist daher sicherer als die orale Anwendung, kann jedoch dermatologische Nebenwirkungen verursachen. Es wird empfohlen, jeweils bis zu 10 cm des topischen Wirkstoffs im Kniegelenkbereich anzuwenden. [ 22 ]
Wenn das Problem weiterhin besteht und sich das Gefühl nicht bessert, wird eine intraartikuläre Therapie angewendet – eine Behandlungsmethode für Osteophyten im Kniegelenk ohne Operation. Kortikosteroide werden in das betroffene entzündete Gelenk injiziert, höchstens 1-2 Mal pro Jahr in ein Gelenk. Es werden Triamcinolon (20–40 mg), Methylprednisolon (20–40 mg) und Betamethason (2–4 mg) verwendet. Fehlt der Entzündungsprozess im Gelenk, werden Hyaluronsäurepräparate verabreicht. Ihre Wirkung ist ebenfalls kumulativ, hält aber sechs Monate bis ein Jahr an.
Wenn diese Behandlung wirkungslos ist, wird die Therapie durch die Verwendung von Opioid-Analgetika oder Antidepressiva ersetzt. Tramadol wird für einen kurzen Zeitraum bei starken Schmerzen angewendet. Zunächst werden 50 mg pro Tag verschrieben, dann wird die Dosis bei Bedarf erhöht (bis zu 200-300 mg pro Tag).
Von den Antidepressiva ist Duloxetin am besten geeignet, da es Schmerzen erfolgreich lindert, Steifheit beseitigt und die Lebensqualität von Patienten mit Knieosteophyten etwas verbessert.
Sollte auch die oben genannte Therapie nicht wirksam sein, wird eine Operation in Erwägung gezogen.
Physiotherapeutische Behandlung
Allen Patienten mit Osteophyten des Kniegelenks (sofern keine Kontraindikationen vorliegen) wird eine Physiotherapie angezeigt:
- Kryotherapie (insbesondere bei Anzeichen einer Entzündungsreaktion);
- Wärmebehandlung;
- Perkutane Elektroneurostimulation;
- Ultraschalltherapie;
- Lasertherapie;
- Akupunktur, Massage, Heilbäder (Schlammbehandlung, Radon-, Sulfidbäder).
Kräuterbehandlung
Phytotherapie wird bei Osteophyten vor dem Hintergrund einer allgemein konservativen Behandlung aktiv eingesetzt. Es ist zu beachten, dass es unmöglich ist, die Pharmakotherapie vollständig durch eine Kräuterbehandlung zu ersetzen. Darüber hinaus haben auch Heilpflanzen Kontraindikationen, daher sollte die Anwendung bestimmter Präparate mit Ihrem Arzt abgestimmt werden.
Wir empfehlen, auf folgende volksmedizinische Rezepte zu achten:
- Abkochung auf Basis von Birkenknospen. Einen Esslöffel getrocknete Birkenknospen mit 1 Liter kochendem Wasser übergießen und 30 Minuten bei schwacher Hitze kochen lassen. Anschließend die Abkochung vom Herd nehmen, abdecken und bis zum Abkühlen stehen lassen. Das Mittel wird dreimal täglich 200 ml eingenommen.
- Nadelbäder. Grüne Kiefernknospen junger Kiefern werden mit kochendem Wasser aufgekocht, eine halbe Stunde bei schwacher Hitze gekocht, bis zum Abkühlen darauf bestanden, gefiltert und die Abkochung in das Bad gegeben (ca. 2-3 Liter pro Bad).
- Kamillenbäder. 100 g getrocknete Kamillenblüten und -blätter werden 60 Minuten lang in 2 Litern kochendem Wasser gezogen. Der Aufguss wird dem Bad hinzugefügt.
- Kastanientinktur. Getrocknete Rosskastanienfrüchte werden zerkleinert, 20 g der zerkleinerten Rohstoffe werden mit 0,4 Litern Alkohol übergossen. Eine Woche ziehen lassen, filtrieren. Zum Einreiben und für Kompressen am betroffenen Kniegelenk verwenden.
- Kompresse aus schwarzem Rettich. Das Wurzelgemüse wird geschält, auf einer groben Reibe gerieben, auf Gaze gelegt und in Form einer Kompresse auf das betroffene Knie aufgetragen. Eingewickelt. Mehrere Stunden einwirken lassen (nachts effektiv anwenden).
- Holunderbeerabkochung. 30 g Holunderbeeren mit 200 ml Wasser übergießen, aufkochen und vom Herd nehmen. Zugedeckt abkühlen lassen und abseihen. Das entstandene Mittel in drei Portionen aufteilen und dreimal täglich trinken.
Wie bereits erwähnt, werden pflanzliche Heilmittel für eine erfolgreiche Behandlung in Kombination mit Medikamenten und Physiotherapie eingesetzt, die vom behandelnden Arzt verordnet werden. Nur so ist eine stetige Verbesserung des Gesundheitszustands möglich. Es ist auch zu beachten, dass es einige Zeit dauert, bis dieser Effekt eintritt. Daher ist Geduld erforderlich und die Einhaltung der ärztlichen Empfehlungen ist strikt erforderlich.
Chirurgische Behandlung
Die technische Entfernung von Osteophyten des Kniegelenks ist mit dem sogenannten arthroskopischen Debridement möglich. Der Chirurg führt mehrere Punktionen im Bereich des betroffenen Gelenks durch und führt dünne Katheter ein, die mit einer Kamera, Beleuchtung und Instrumentierung ausgestattet sind. Mit dem erforderlichen Werkzeug „schleift“ der Spezialist die Gelenkoberfläche.
Es sollte beachtet werden, dass ein solcher chirurgischer Eingriff nicht immer indiziert ist und die Ergebnisse oft nur von kurzer Dauer sind. Ein Debridement wird durchgeführt:
- Im Stadium 1 oder 2 der Arthrose (nicht mehr);
- Bei erhaltener Kniefunktion;
- Wenn die Achse der unteren Extremitäten normal ist oder um weniger als 5´ abweicht;
- Bei fehlender Indikation zur Endoprothese oder Korrekturosteotomie.
In fortgeschrittenen Fällen, wenn eine Behinderung droht, werden Arthroplastiken und Endoprothesen durchgeführt.
Im Rahmen der Endoprothetik rekonstruiert der Chirurg die beschädigten Gelenksegmente mithilfe künstlicher Elemente – Implantate. Dadurch wird die Gliedmaßenachse wiederhergestellt und der Bewegungsumfang verbessert.
Verhütung
Das Risiko der Bildung von Osteophyten im Knie wird durch Faktoren wie die folgenden erheblich verringert:
- Mäßigung der körperlichen Aktivität, Vermeidung übermäßiger Gelenkbelastung;
- Angemessene Organisation der Arbeitsplätze, regelmäßige Bewegung, Spazierengehen, Schwimmen;
- Rechtzeitige Überweisung an Ärzte bei Infektions- und anderen Krankheiten;
- Gewichtskontrolle;
- Vermeidung von Traumata der unteren Extremitäten.
Bei verdächtigen Anzeichen von Osteophyten sollte die Behandlung möglichst frühzeitig eingeleitet werden. Es ist wichtig, sofort einen Arzt aufzusuchen, sich untersuchen zu lassen und alle notwendigen Behandlungsmaßnahmen durchzuführen.
Man sollte nicht vergessen, dass eine ausgewogene Ernährung die beste Ernährung für die Gesundheit der Gelenke ist. Der Bewegungsapparat muss ausreichend mit allen notwendigen Substanzen versorgt werden. Darüber hinaus sollten die Gerichte richtig zubereitet werden, ohne längeres Erhitzen und Braten. Es wird empfohlen, frische Gemüseprodukte, gedämpfte oder gebackene Gerichte zu verwenden, die mit etwas Flüssigkeit gedünstet wurden.
Ein weiteres wichtiges Prinzip zur Vorbeugung der Osteophytenbildung ist die Einhaltung eines Trinkplans. Ein Erwachsener sollte täglich etwa anderthalb Liter sauberes Trinkwasser trinken, außer Tee, Kaffee und anderen Getränken. Trinken Sie morgens nach dem Aufstehen, eine halbe Stunde vor den Mahlzeiten und vor körperlicher Aktivität Wasser.
Lebensmittel-„Feinde“ der Gelenke: Kaffee und starker Tee, Sauerampfer und Spinat, tierische Fette und Innereien, Süßigkeiten und Alkohol, künstliche Zusatzstoffe (Stabilisatoren, Geschmacksverstärker etc.), Transfette und raffinierte Lebensmittel.
Prognose
Zahlreiche klinische Studien haben gezeigt, dass im Röntgenbild nachgewiesene marginale Osteophyten das sensitivste, aber am wenigsten spezifische Zeichen für die Vorhersage des Vorhandenseins von Knorpelschäden in der gleichen Region des Kniegelenks sind. [ 23 ]
Unbehandelte Auswüchse im Kniegelenk können eine Reihe von Komplikationen verursachen, die von der Geschwindigkeit und dem Grad der Entstehung pathologischer Veränderungen sowie von den Besonderheiten der Osteophytenlokalisation abhängen. Solche Komplikationen können sowohl mittelschwer als auch ausgeprägt sein und verschiedene Funktionen und Zustände beeinträchtigen.
Meistens führt eine fehlende Behandlung zu einer allmählichen Einschränkung der Gelenkfunktion bis hin zur Ruhigstellung des Knies, zum Auftreten starker Schmerzen durch Kompression der Nervenenden und zur Einschränkung der Bewegung (Mobilität).
Generell ist die Prognose für Patienten nicht immer eindeutig und gleich. Sie hängt maßgeblich von der Aktualität und Kompetenz der Behandlungsmaßnahmen sowie von den individuellen Eigenschaften des Körpers ab. Die Prognose ist relativ günstig, wenn eine Person in den frühen Stadien der Pathologie ärztliche Hilfe sucht und alle Empfehlungen der Ärzte befolgt, einschließlich der Anpassung von Lebensstil und Ernährung. Andernfalls schreiten Osteophyten des Kniegelenks fort, der Zustand des Patienten verschlechtert sich allmählich bis hin zur Behinderung. Der wichtigste Schritt zur Erhaltung der Gesundheit des Bewegungsapparates sind regelmäßige ärztliche Untersuchungen, die es ermöglichen, wahrscheinliche Erkrankungen in den frühen Stadien der Entwicklung zu erkennen.
Knieosteophyten und die Armee
Osteophyten sind in der Regel sekundär und die Folge eines anderen pathologischen Prozesses im Körper – insbesondere einer Arthrose. Zeigt die Diagnose degenerative Veränderungen der Gelenkstrukturen, verschreiben Ärzte entsprechende therapeutische Maßnahmen. Abhängig vom Grad der Zerstörung und der Gewebeveränderungen, der Intensität des Krankheitsbildes und den Auswirkungen der Pathologie auf den Allgemeinzustand eines bestimmten Patienten entscheidet die medizinische Kommission über die Möglichkeit oder Unmöglichkeit seines Militärdienstes.
Die Anerkennung einer Person als dienstunfähig ist möglich:
- Wenn Osteophyten des Kniegelenks multipel sind und von einem starken Schmerzsyndrom begleitet werden, das nicht auf die Behandlung anspricht;
- Bei starker Bewegungseinschränkung, Gelenkschwellung, Gelenkverkrümmung, die das Tragen von Spezialgeräten und Schuhen erfordert.
Bleiben krankhafte Veränderungen über längere Zeit bestehen und führt die Behandlung zu keinem positiven Ergebnis, kann der Wehrpflichtige aus gesundheitlichen Gründen von der Wehrpflicht befreit werden.
Damit die Vertreter der Militärkommission die entsprechende Entscheidung treffen können, muss der Wehrpflichtige alle erforderlichen medizinischen Unterlagen vorlegen, darunter Diagnoseergebnisse (Röntgen, MRT), Transkripte, Beobachtungsbögen, Stellungnahmen usw. sowie Dokumente, die die regelmäßige Behandlung des Wehrpflichtigen in Krankenhäusern bestätigen.
Bei Osteophyten des Kniegelenks ist der Militärdienst meist unmöglich:
- Bei erheblicher Knorpelzerstörung maximale Einengung des Gelenkspaltes mit Einschränkung der Gelenkfunktionalität;
- Wenn eine fortschreitende deformierende Arthrose anderer Gelenke festgestellt wird.
Bei Symptomfreiheit und normaler Funktion des betroffenen Knies wird dem Wehrpflichtigen der Status „wehrfähig“ zuerkannt.
Wenn während der Zeit, in der der Wehrpflichtige die medizinische Kommission passiert, festgestellt wird, dass er sich in einem akuten Stadium einer entzündlichen Erkrankung befindet, wird ihm eine entsprechende Behandlung verschrieben und er erhält einen vorübergehenden Aufschub, einschließlich der anschließenden Phase der Rehabilitation.

