Facharzt des Artikels
Neue Veröffentlichungen
Legg-Calve-Perthes-Krankheit
Last reviewed: 04.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
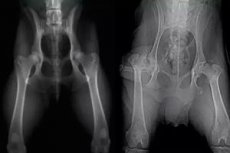
Die Legg-Calve-Perthes-Krankheit (oder Osteochondrose des Femurkopfes) ist die häufigste Form der aseptischen Nekrose des Femurkopfes im Kindesalter. Bislang hat die Krankheit zu schweren Störungen der anatomischen Struktur und Funktion des Hüftgelenks und in der Folge zur Behinderung der Patienten geführt. Die Perthes-Krankheit wurde erst zu Beginn des letzten Jahrhunderts als eigenständige Krankheit entdeckt; zuvor galt sie als Knochentuberkulose. Unter den Hüftgelenkerkrankungen im Kindesalter tritt sie bei 25,3 % der Kinder auf.
Bei Morbus Perthes gibt es unterschiedliche Schweregrade, die vor allem durch die Größe, die Lokalisation der Nekrosestelle (des sogenannten Sequesters) in der Epiphyse und das Alter des Kindes bei Krankheitsbeginn bestimmt werden.
Ursachen Legg-Calve-Perthes-Krankheit
Die Ursachen und die Pathogenese der Legg-Calve-Perthes-Krankheit sind noch nicht vollständig geklärt. Prädisponierende Faktoren für die Perthes-Krankheit sind nach neueren Studien eine angeborene Rückenmarksdysplasie und physiologische Umstrukturierungen des regionalen Gefäßsystems.
Angeborene Rückenmarksdysplasie (im unteren Brust- und oberen Lendenbereich) unterschiedlichen Schweregrades verursacht Störungen der Innervation der unteren Extremitäten. Infolgedessen treten anatomische und funktionelle Veränderungen des Gefäßsystems im Hüftgelenkbereich auf. Anatomische Veränderungen bestehen in einer Hypoplasie aller das Gelenk versorgenden Gefäße und einer geringen Anzahl von Anastomosen zwischen ihnen. Zu den funktionellen Störungen zählen arterielle Spasmen aufgrund des erhöhten Einflusses des sympathischen Systems und der reflektorischen Venendilatation. Sie führen zu einer Verringerung des arteriellen Zuflusses, Schwierigkeiten beim venösen Abfluss und einer latenten Ischämie des Knochengewebes des Femurkopfes und -halses.
Durch die physiologische Umstrukturierung des Gefäßsystems der Femurkopfepiphyse von der kindlichen Blutversorgung zur erwachsenen Art erhöht sich die Wahrscheinlichkeit der Entwicklung von Durchblutungsstörungen erheblich.
Funktionelle Überlastungen, Mikroschäden, Traumata, Hypothermie und Infektionen sind die auslösenden Faktoren, die zur Dekompensation der Blutversorgung des Femurkopfes, zum Übergang der Knochengewebeischämie in ihre Nekrose und zum klinischen Ausbruch der Krankheit führen.
Symptome Legg-Calve-Perthes-Krankheit
Frühe Symptome der Perthes-Krankheit sind ein charakteristisches Schmerzsyndrom und damit verbundene leichte Lahmheit und eingeschränkte Beweglichkeit des Gelenks.
Die Schmerzen treten meist intermittierend auf und variieren in ihrer Schwere. Am häufigsten sind sie im Hüft- oder Kniegelenk sowie entlang des Oberschenkels lokalisiert. Manchmal kann das Kind das schmerzende Bein mehrere Tage lang nicht belasten und bleibt deshalb im Bett, häufiger jedoch hinkt es. Die Lahmheit kann leicht sein, in Form eines Nachziehens des Beins, und mehrere Tage bis Wochen andauern.
Perioden klinischer Manifestationen wechseln sich normalerweise mit Remissionsphasen ab. In einigen Fällen der Krankheit fehlt das Schmerzsyndrom vollständig.
Diagnose Legg-Calve-Perthes-Krankheit
Bei der Untersuchung fallen eine leichte Außenrotationskontraktur und eine Muskelhypotrophie der unteren Extremität auf. Abduktion und Innenrotation der Hüfte sind in der Regel eingeschränkt und schmerzhaft. Häufig finden sich klinische Anzeichen einer Spondylomyelodysplasie der lumbosakralen Wirbelsäule, die eher auf Morbus Perthes hindeuten.
Bei eingeschränkter Abduktion oder Innenrotation der Hüfte und charakteristischen anamnestischen Daten wird eine Röntgenaufnahme der Hüftgelenke in zwei Projektionen (anteroposteriore Projektion und Lauenstein-Projektion) durchgeführt.
Instrumentelle Diagnosemethoden
Die ersten radiologischen Symptome der Erkrankung sind eine leichte Schrägstellung (Abflachung) des äußeren lateralen Teils der betroffenen Epiphyse und eine Verdünnung ihrer Knochenstruktur mit einem erweiterten radiologischen Gelenkspalt.
Etwas später tritt das Symptom „nasser Schnee“ auf, das aus dem Auftreten von Heterogenität in der Knochenstruktur der Epiphyse mit Bereichen erhöhter und verringerter optischer Dichte besteht und auf die Entwicklung einer Osteonekrose hinweist.
Darauf folgt das Stadium der Impressionsfraktur, das ein deutlicheres Röntgenbild aufweist und durch eine Höhenabnahme und Verdichtung der Knochenstruktur der Epiphyse mit Verlust ihrer normalen Architektur gekennzeichnet ist – das Symptom der „Kreide-Epiphyse“.
Der Beginn des Impressionsfrakturstadiums ist häufig durch das Auftreten einer subchondralen pathologischen Frakturlinie in der betroffenen Epiphyse gekennzeichnet – das „Nagel“-Symptom, dessen Lokalisation und Länge zur Vorhersage der Größe und Lokalisation eines potenziellen Nekroseherdes – der Sequestrierung – und folglich der Schwere der Erkrankung verwendet werden können.
Es ist allgemein anerkannt, dass das erste Stadium der Erkrankung – das Osteonekrosestadium – reversibel ist und bei einem kleinen Nekroseherd, der schnell revaskularisiert wird, nicht zum Stadium der Impressionsfraktur fortschreitet. Das Auftreten einer subchondralen pathologischen Frakturlinie in der Epiphyse weist auf den Beginn eines langfristigen, stufenweisen Verlaufs des pathologischen Prozesses hin, der mehrere Jahre andauern kann.
In letzter Zeit wird die MRT häufig zur Frühdiagnose einer Osteochondropathie des Femurkopfes eingesetzt. Diese Methode zeichnet sich durch eine hohe Sensitivität und Spezifität aus. Sie ermöglicht die Erkennung und Bestimmung der genauen Größe und Lokalisation des Nekroseherdes im Femurkopf mehrere Wochen früher als auf einer Röntgenaufnahme.
Die Sonographie ermöglicht zwar auch einen frühen Verdacht auf die Erkrankung, hat aber bei der Diagnose des Morbus Perthes nur eine unterstützende Bedeutung. Die Sonographie bestimmt Veränderungen der akustischen Dichte der proximalen Metaepiphyse des Femurs und des Gelenkergusses. Darüber hinaus hilft sie, die Dynamik der Wiederherstellung der Epiphysenstruktur zu verfolgen.
Das klinische und radiologische Bild der Perthes-Krankheit in den nachfolgenden Stadien (Impressionsfraktur, Fragmentierung, Wiederherstellung und Ausgang) ist typisch und die Diagnose der Krankheit ist nicht schwierig. Je später die Diagnose jedoch gestellt wird, desto schlechter ist die Prognose hinsichtlich der Wiederherstellung der normalen anatomischen Struktur und Funktion des Hüftgelenks.
Was muss untersucht werden?
Wie zu prüfen?
Wen kann ich kontaktieren?
Behandlung Legg-Calve-Perthes-Krankheit
Patienten mit Osteochondropathie des Femurkopfes benötigen eine komplexe pathogenetische Behandlung unter vollständiger Ausschaltung der Belastung des betroffenen Beins ab dem Zeitpunkt der Diagnose. In den meisten Fällen der Erkrankung erfolgt die Behandlung konservativ. Bei einem großflächigen Nekroseherd der lateralen Epiphyse bei Kindern ab 6 Jahren ist jedoch eine chirurgische Behandlung vor dem Hintergrund konservativer Maßnahmen ratsam. Dies ist auf die ausgeprägte Deformation des Femurkopfes und den langwierigen (torpiden) Krankheitsverlauf zurückzuführen. Eine starke Deformation des Femurkopfes kann wiederum zur Bildung einer Extrusionssubluxation im betroffenen Gelenk führen.
Notwendige Voraussetzungen für eine komplexe pathogenetische Behandlung:
- Beseitigung der Kompression des Hüftgelenks, die durch die Spannung seines Kapsel-Band-Apparates und die Spannung der umgebenden Muskeln sowie durch anhaltende axiale Belastung der Extremität verursacht wird;
- Veränderung der räumlichen Lage der Becken- und/oder Oberschenkelkomponente des betroffenen Gelenks (mit konservativen oder chirurgischen Methoden) mit dem Ziel, den Hüftkopf vollständig in die Hüftpfanne einzutauchen und so eine Knochenbedeckung von eins zu erreichen;
- Stimulation von Wiederherstellungsprozessen (Revaskularisierung und Reossifikation) und Resorption von nekrotischem Knochengewebe im Femurkopf, befreit von Druckeinflüssen und eingebettet in die Hüftpfanne.
Konservative Behandlung
Die konservative Behandlung erfolgt unter Bettruhebedingungen, wobei die betroffene untere Extremität in Abduktions- und Innenrotationsposition gebracht wird, um das vollständige Eintauchen des Femurkopfes in die Hüftpfanne zu ermöglichen. Diese Position wird durch eine Mirzoeva-Schiene unterstützt. Ein Gipsverband-Abstandshalter an den Kniegelenken nach Lange, Manschetten- oder Heftpflastertraktion für Oberschenkel und Schienbein sowie einige weitere Hilfsmittel mit disziplinierender Funktion werden eingesetzt.
Die erforderliche Abduktion und Innenrotation im Hüftgelenk beträgt üblicherweise 20–25°. Die Mirzoeva-Schiene und die Manschettentraktion werden für die Dauer der medizinischen und hygienischen Maßnahmen entfernt – in der Regel nicht länger als 6 Stunden pro Tag. Die Traktion wird ebenfalls rund um die Uhr in 4–6-wöchigen Kursen durchgeführt, die mit Physiotherapiekursen einhergehen, mindestens 3–4 Kurse pro Jahr.
Die Vorteile herausnehmbarer Geräte liegen in der Möglichkeit vollwertiger therapeutischer Gymnastik- und Physiotherapiemaßnahmen. Darüber hinaus wird eingeschränktes Gehen an Krücken ohne Unterstützung des schmerzenden Beins oder mit einer dosierten Belastung möglich, was den Reparationsprozess in der Genesungsphase stimuliert und die Patientenversorgung erleichtert. Bei fehlender Kontrolle über den Aufenthalt des Kindes in solchen Geräten wird jedoch empfohlen, einen Gipsverband in der Lange-Position anzulegen. Die Fähigkeit des Kindes, sich mit Krücken zu bewegen, hängt vom Alter des Patienten, der Entwicklung der motorischen Koordination und der Disziplin ab. Auch die Art der Läsion ist wichtig – einseitig oder beidseitig.
Der Beginn einer Behandlung unter Verwendung einer Zentriervorrichtung wird häufig durch eine chronische träge Synovitis des Hüftgelenks, die mit der Perthes-Krankheit einhergeht – schmerzhafte Einschränkung der Abduktion und (oder) Innenrotation der Hüfte und in einigen Fällen – die gebildete Fehlstellung der Flexion und Adduktion – verhindert.
Bei einer Entzündung des betroffenen Gelenks werden medikamentöse Behandlungen mit NSAR – Diclofenac und Ibuprofen in altersgerechter Dosierung – sowie entzündungshemmende Physiotherapie eingesetzt, um die Beweglichkeit der Hüfte wiederherzustellen. Die Behandlungsdauer beträgt in der Regel zwei Wochen. Bleibt der Erfolg aus, wird eine Tenomyotomie der kontrahierten subspinalen und/oder Adduktorenmuskulatur der Hüfte durchgeführt, bevor ein Gipsverband oder eine Abduktionsschiene angelegt wird.
Die Heilgymnastik ist ein wichtiger Bestandteil der Behandlung und umfasst passive und aktive Bewegungen der Hüfte (Beugung, Abduktion und Innenrotation) und der Kniegelenke. Sie wird auch nach Erreichen des vollen Hüftbewegungsumfangs fortgesetzt. Während der körperlichen Übungen sollte das Kind keine nennenswerten Schmerzen oder Müdigkeit verspüren.
Physiotherapeutische Verfahren - elektrische Stimulation der Gesäß- und Oberschenkelmuskulatur, verschiedene Arten der Elektrophorese, Exposition des Hüftgelenkbereichs mit dem vibroakustischen Gerät Vitafon, warmer (Mineral-)Schlamm. Thermische Verfahren im Hüftgelenkbereich (heißer Schlamm, Paraffin und Ozokerit) sind vollständig ausgeschlossen.
Die Physiotherapie wird in Kombination mit einer Massage der Hüftgelenkmuskulatur in Kursen von 8–12 Behandlungen mindestens 3–4 Mal im Jahr durchgeführt.
Die Elektrophorese von Angioprotektoren im Wirbelsäulenbereich wird mit der Elektrophorese von Angioprotektoren und Mikroelementen im Hüftgelenkbereich sowie mit der oralen Gabe von Osteo- und Chondroprotektoren kombiniert. Die Elektrophorese des Ganglienblockers Azamethoniumbromid (Pentamin) wird für die thorakolumbale Wirbelsäule (Th11-12 - L1-2), Aminophyllin (Euphyllin) für die lumbosakrale Wirbelsäule und Nicotinsäure für den Hüftgelenkbereich verordnet. Die Elektrophorese von Calcium-Phosphor-Schwefel, Calcium-Schwefel-Ascorbinsäure (mit der Tripolarmethode) oder Calcium-Phosphor wird für den Hüftgelenkbereich verordnet.
Kontrollröntgenaufnahmen der Hüftgelenke in der anterior-posterioren Projektion und Lauenstein-Projektion werden alle 3-4 Monate durchgeführt. Über die Frage, ob das Kind ohne Hilfsmittel auf die Beine gestellt werden soll, wird nach Abschluss der radiologischen Genesungsphase entschieden.
In fast allen Krankheitsfällen bei Kindern unter 6 Jahren ist die Prognose bei konservativer Behandlung günstig – das erhebliche Potenzial zur Neubildung von Knochengewebe im betroffenen Femurkopf und das Wachstum seines Knorpelmodells gewährleisten eine vollständige Wiederherstellung der Form und Größe des Femurkopfes (Remodeling) entsprechend der Form und Größe der Hüftpfanne. Die Dauer der konservativen Behandlung in diesem Alter beträgt nicht mehr als 2-3 Jahre.
Chirurgische Behandlung
Rekonstruktive chirurgische Eingriffe zur Behandlung von Kindern mit Morbus Perthes:
- medialisierende und korrigierende Osteotomie des Femurs;
- Rotationstransposition der Hüftpfanne, die sowohl als eigenständiger Eingriff als auch in Kombination mit einer medialisierenden Osteotomie des Femurs durchgeführt wird.
Unter den Rotationstranspositionen der Hüftpfanne ist die Salter-Operation die beliebteste.
Der chirurgische Eingriff wird mit dem Ziel durchgeführt, den Femurkopf in der Hüftpfanne zu zentrieren (vollständig einzutauchen), die Druckwirkung der Hüftgelenkmuskulatur zu verringern und den Reparaturprozess zu stimulieren.
Die hohe Effizienz von Remodellierungsoperationen in den schwersten Fällen des Morbus Perthes – subtotale und totale Epiphysenschädigung – wurde durch umfangreiche klinische Erfahrung belegt. Der chirurgische Eingriff gewährleistet eine vollständigere Wiederherstellung der Form und Größe des Femurkopfes sowie eine deutliche Verkürzung der Krankheitsdauer – der Patient kann je nach Krankheitsstadium durchschnittlich nach 12±3 Monaten ohne Hilfsmittel auf die Beine kommen.
Использованная литература


 [
[