Facharzt des Artikels
Neue Veröffentlichungen
Erythema nodosum
Zuletzt überprüft: 05.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Das Erythema nodosum (Synonym: Erythema nodosum) ist ein Syndrom, dem eine allergische oder granulomatöse Entzündung des Unterhautgewebes zugrunde liegt. Die Erkrankung zählt zur Gruppe der Vaskulitiden. Das Erythema nodosum ist eine polyätiologische Form der tiefen Vaskulitis.
Erythema nodosum ist eine eigenständige Form der Pannikulitis, die durch die Bildung roter oder violetter, tastbarer subkutaner Knoten an den Schienbeinen und manchmal auch an anderen Stellen gekennzeichnet ist. Entwickelt sich häufig bei systemischen Erkrankungen, insbesondere bei Streptokokkeninfektionen, Sarkoidose und Tuberkulose.
Was verursacht Erythema nodosum?
Erythema nodosum tritt am häufigsten bei Frauen zwischen 20 und 30 Jahren auf, kann aber in jedem Alter auftreten. Die Ätiologie ist unbekannt, es wird jedoch ein Zusammenhang mit anderen Erkrankungen vermutet: Streptokokkeninfektionen (insbesondere bei Kindern), Sarkoidose und Tuberkulose. Weitere mögliche Auslöser sind bakterielle Infektionen (Yersinien, Salmonellen, Mykoplasmen, Chlamydien, Lepra, Lymphogranuloma venereum), Pilzinfektionen (Kokzidioidomykose, Blastomykose, Histoplasmose) und Virusinfektionen (Epstein-Barr-Virus, Hepatitis B); Medikamenteneinnahme (Sulfonamide, Iodide, Bromide, orale Kontrazeptiva); entzündliche Darmerkrankungen; maligne Erkrankungen, Schwangerschaft. Ein Drittel der Fälle ist idiopathisch.
Die Ursache des Erythema nodosum sind primäre Tuberkulose, Lepra, Yersiniose, venerisches Lymphogranulom und andere Infektionen. Das Auftreten der Krankheit nach der Einnahme von Medikamenten der Sulfanilamid-Gruppe und Kontrazeptiva wurde beschrieben. Bei der Hälfte der Patienten kann die Ursache der Krankheit nicht identifiziert werden. Die Pathogenese der Krankheit ist durch eine hypererge Reaktion des Körpers auf Infektionserreger und Medikamente gekennzeichnet. Es entwickelt sich bei vielen akuten und chronischen, hauptsächlich infektiösen Krankheiten (Tonsillitis, Virusinfektionen, Yersiniose, Tuberkulose, Lepra, Rheuma, Sarkoidose usw.), Arzneimittelunverträglichkeiten (Jod, Brom, Sulfonamide), einigen systemischen lymphoproliferativen Erkrankungen (Leukämie, Lymphogranulomatose usw.) und bösartigen Neubildungen innerer Organe (Hypernephroidkrebs).
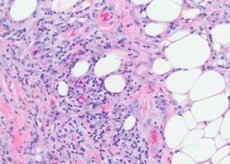
Pathomorphologie des Erythema nodosum
Betroffen sind hauptsächlich die Gefäße des Unterhautgewebes – kleine Arterien, Arteriolen, Venolen und Kapillaren. In der Dermis sind die Veränderungen weniger ausgeprägt und manifestieren sich nur in kleinen perivaskulären Infiltraten. In frischen Läsionen erscheinen Lymphozytenhaufen und eine unterschiedliche Anzahl neutrophiler Granulospas zwischen den Läppchen der Fettzellen. An einigen Stellen sind massivere Infiltrate lymphohistiozytärer Natur mit einer Beimischung eosinophiler Granulozyten zu sehen. Es werden Kapillaritis, destruktiv-proliferative Arteriolen und Venulitis festgestellt. In größeren Gefäßen findet sich neben dystrophischen Veränderungen des Endothels eine Infiltration durch entzündliche Elemente, weshalb einige Autoren glauben, dass der Hautläsion bei dieser Erkrankung eine Vaskulitis mit primären Gefäßveränderungen zugrunde liegt. Bei älteren Elementen fehlen meist neutrophile Granulozyten, es dominieren Granulationsveränderungen mit Fremdkörperzellen. Charakteristisch für diese Erkrankung sind kleine histiozytäre Knoten, die radial um die Zentralfissur angeordnet sind. Manchmal sind diese Knoten von neutrophilen Granulozyten durchsetzt.
Die Histogenese des Erythema nodosum ist noch wenig erforscht. Trotz der unbestrittenen Assoziation der Erkrankung mit einer Vielzahl von infektiösen, entzündlichen und neoplastischen Prozessen ist es in vielen Fällen nicht möglich, den ätiologischen Faktor zu identifizieren. Bei einigen Patienten werden zirkulierende Immunkomplexe, erhöhte IgG-, IgM- und Komplementkomponente C3-Spiegel im Blut nachgewiesen.
 [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ]
[ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ]
Histopathologie
Histologisch ist das Substrat des Erythema nodosum ein perivaskuläres Infiltrat, das aus Lymphozyten, Neutrophilen, einer großen Anzahl von Histiozyten, einer endothelialen Proliferation subkutaner Venen, Kapillararteriolen, einem Ödem der Dermis aufgrund einer erhöhten Durchlässigkeit der Gefäßmembran und einer akuten nodulären Dermohypodermitis besteht.
Symptome von Erythema nodosum
Erythema nodosum ist durch die Bildung erythematöser, weicher Plaques und Knötchen gekennzeichnet, die von Fieber, allgemeinem Unwohlsein und Arthralgie begleitet wird.
Hautausschläge vom Typ Erythema nodosum sind eine der Hauptmanifestationen des Sweet-Syndroms (akute febrile neutrophile Dermatose), das auch durch hohes Fieber, neutrophile Leukozytose, Arthralgie und das Vorhandensein anderer polymorpher Hautausschläge (vesikulopustulöser, bullöser, exsudativer Erythema multiforme-Typ, erythematös, plaqueförmig, ulzerativ) gekennzeichnet ist. Sie befinden sich hauptsächlich im Gesicht, am Hals und an den Gliedmaßen und sind von Bedeutung für die Entwicklung einer Immunkomplexvaskulitis. Man unterscheidet zwischen akutem und chronischem Erythema nodosum. Akutes Erythema nodosum tritt normalerweise vor dem Hintergrund von Fieber und Unwohlsein auf und äußert sich in sich schnell entwickelnden, oft multiplen, ziemlich großen dermohypodermalen Knoten mit ovalem Umriss, halbkugelförmiger Gestalt, die sich leicht über die umgebende Haut erheben und beim Abtasten schmerzhaft sind. Ihre Grenzen sind unklar. Die vorherrschende Lokalisation ist die Vorderseite der Schienbeine, Knie- und Sprunggelenke; der Ausschlag kann auch ausgedehnt sein. Die Haut über den Knoten ist zunächst hellrosa, dann bläulich. Charakteristisch ist eine mehrtägige Farbveränderung, ähnlich einem „blühenden“ Bluterguss – von leuchtendem Rot nach Gelbgrün. Die Resorption der Knoten erfolgt innerhalb von 2-3 Wochen, seltener später; Rückfälle sind möglich.
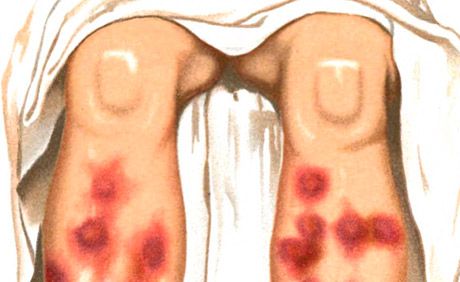
Der akute Prozess ist durch knotige, dichte, beim Abtasten schmerzhafte Herde von halbkugeliger oder abgeflachter Form gekennzeichnet. Der Ausschlag tritt häufig in Wellen auf und ist symmetrisch an den Streckseiten der Schienbeine lokalisiert, seltener an den Oberschenkeln, dem Gesäß und den Unterarmen. Einige Tage nach dem Auftreten beginnen sich die Herde zurückzubilden, mit einem charakteristischen Wechsel von rosa-livid-rot zu livid-bräunlich und grünlich-gelb, je nach Art des „blühenden Blutergusses“. Die Entwicklung des Elements beträgt 1-2 Wochen. Die Knoten verschmelzen nicht miteinander und ulzerieren nicht. Ein Ausbruch von Hautausschlägen wird normalerweise im Frühjahr und Herbst beobachtet. Sie werden von allgemeinen Phänomenen begleitet: Fieber, Schüttelfrost, Gelenkschmerzen. Noduläres Erythem kann einen chronischen Migrationscharakter annehmen (noduläres Migrationserythem von Befverstedt).
Diagnose von Erythema nodosum
Die Diagnose eines Erythema nodosum wird klinisch gestellt. Zur Abklärung der Ursachen sollten jedoch weitere Untersuchungen wie Biopsie, Hauttests (aufgereinigtes Proteinderivat), Blutbild, Röntgenthorax und Rachenabstrich durchgeführt werden. Die Blutsenkungsgeschwindigkeit ist in der Regel erhöht.
Die Krankheit muss von der indurierten Erythemerkrankung Bazin, der nodulären Vaskulitis Montgomery-O'Leary-Barker, der subakuten migratorischen Thrombophlebitis bei Syphilis, der primären koliquatären Tuberkulose der Haut, dem subkutanen Sarkoid Darier Russis und Hautneoplasien unterschieden werden.
Was muss untersucht werden?
Wie zu prüfen?
Welche Tests werden benötigt?
Wen kann ich kontaktieren?
Behandlung von Erythema nodosum
Erythema nodosum bildet sich fast immer spontan zurück. Die Behandlung umfasst Bettruhe, Hochlagerung der Extremität, kühlende Kompressen und nichtsteroidale Antirheumatika. Zur Linderung der Entzündung wird Kaliumiodid (300–500 mg p.o. dreimal täglich) eingesetzt. Systemische Glukokortikoide sind wirksam, sollten aber nur als letztes Mittel eingesetzt werden, da sie die Grunderkrankung verschlimmern können. Sobald die Grunderkrankung identifiziert ist, sollte mit der Behandlung begonnen werden.
Antibiotika verschreiben (Erythromycin, Doxycyclin, Penicillin, Ceporin, Kefzol); Desensibilisierungsmittel; Salicylate (Aspirin, Askofen); Vitamine C, B, PP, Askorutin, Rutin, Flugalin, Sinkumar, Delagyl, Plaquenil; Angioprotektoren - Complamin, Escusan, Diprofen, Trental; Antikoagulanzien (Heparin); nichtsteroidale Antirheumatika (Indomethacin 0,05 g 3-mal täglich, Voltaren 0,05 g 3-mal täglich, Medintol 0,075 g 3-mal täglich - optional); Xanthinolnicotinat 0,15 g 3-mal täglich (Theonikol 0,3 g 2-mal täglich); Prednisolon 15-30 mg pro Tag (bei unzureichender Wirksamkeit der Therapie, mit Fortschreiten des Prozesses). Es wird eine Sanierung der Infektionsherde durchgeführt. Trockene Hitze, UHF, UV-Strahlung, Kompressen mit einer 10%igen Ichthyollösung werden lokal verschrieben.

