Facharzt des Artikels
Neue Veröffentlichungen
Elektrische Kardioversion
Zuletzt überprüft: 29.06.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
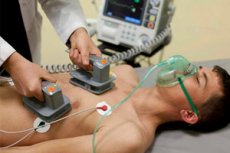
Die elektrische Kardioversion ist ein medizinisches Verfahren, bei dem ein kurzer elektrischer Schock auf das Herz des Patienten gerichtet wird, um den normalen Herzrhythmus wiederherzustellen. Dieses Verfahren wird üblicherweise zur Behandlung schwerer Arrhythmien (nicht-sinusförmiger Herzrhythmusstörungen) durchgeführt, die für die Gesundheit oder das Leben des Patienten gefährlich sein können.
Hinweise für das Verfahren
Indikationen für eine elektrische Kardioversion können die folgenden Erkrankungen und Situationen umfassen:
- Vorhofflimmern (Vorhofflimmern): Eine äußere Wendung kann zur Wiederherstellung des normalen Herzrhythmus bei Patienten mit Vorhofflimmern durchgeführt werden, insbesondere wenn andere Behandlungen wie Medikamente nicht zum gewünschten Ergebnis geführt haben. Vorhofflimmern kann das Risiko für Blutgerinnsel und Schlaganfälle erhöhen.
- Kammerflimmern: Bei Kammerflimmern, insbesondere wenn es Bewusstlosigkeit verursacht oder lebensbedrohlich ist, kann sofort eine äußere Wendung durchgeführt werden, um den normalen Herzrhythmus wiederherzustellen.
- Kammerarrhythmien: Eine externe Beatmung kann zur Korrektur von Kammerarrhythmien wie Kammertachykardie oder Kammerflimmern angezeigt sein, wenn diese schwerwiegende Symptome verursachen oder für den Patienten lebensbedrohlich sind.
- Tachykardie mit breitem QRS-Komplex: Bei Tachykardien mit breitem QRS-Komplex, die nicht auf Medikamente ansprechen und schwere Symptome verursachen können, kann eine externe Herzdruckmassage als Intervention in Betracht gezogen werden.
- Herzrhythmusstörungen während einer Operation: Wenn bei einem Patienten während einer Operation eine Herzrhythmusstörung auftritt, kann durch externe Beatmung der normale Rhythmus sofort wiederhergestellt werden.
- Beurteilung durch den Arzt: Gelegentlich kann sich ein Arzt aufgrund einer umfassenden klinischen Untersuchung und der individuellen Merkmale des Patienten für die Durchführung einer äußeren Wendung entscheiden.
Die Indikationen für eine EKV sollten immer von einem Arzt beurteilt werden und der Eingriff wird im spezialisierten Umfeld einer medizinischen Klinik oder eines Krankenhauses unter Aufsicht qualifizierter Fachkräfte durchgeführt.
Vorbereitung
Der Eingriff wird mit Spezialgeräten und unter ärztlicher Aufsicht durchgeführt und erfordert Vorbereitung sowohl des medizinischen Personals als auch des Patienten. Hier sind die grundlegenden Schritte zur Vorbereitung auf die elektrische Kardioversion:
- Patientenbeurteilung: Vor der Durchführung einer elektrischen Kardioversion sollte der Arzt den Zustand des Patienten beurteilen. Dazu gehören eine Anamnese, eine körperliche Untersuchung sowie die erforderlichen Labor- und Instrumententests. So kann sichergestellt werden, dass der Patient für den Eingriff geeignet und sicher ist.
- Diagnose: Der Arzt muss die Arrhythmie genau diagnostizieren und feststellen, ob eine elektrische Kardioversion die am besten geeignete Behandlung ist.
- Vollnarkose oder Lokalanästhesie: Je nach klinischer Situation und ärztlicher Empfehlung kann der Eingriff unter Vollnarkose durchgeführt werden, sodass der Patient keinerlei Schmerzen verspürt und die Kardioversion nicht bemerkt. In anderen Fällen kann eine Lokalanästhesie zur Betäubung des Elektrodenbereichs eingesetzt werden.
- Kontinuierliche Überwachung: Vor, während und nach dem Eingriff steht der Patient unter ständiger ärztlicher Aufsicht, um seinen Zustand und seine Reaktion auf die Kardioversion zu überwachen.
- Vorbereitung der Ausrüstung: Das medizinische Personal sollte spezielle Ausrüstung vorbereiten, darunter einen Defibrillator und Elektroden, die zur Durchführung der Kardioversion verwendet werden.
- Anweisungen des Arztes: Der Arzt und das medizinische Personal sollten sich auf den Eingriff vorbereiten und bereit sein, während der Kardioversion die notwendigen Anweisungen und Maßnahmen auszuführen.
- Patientenvorbereitung: Der Patient erhält vor dem Eingriff ggf. Anweisungen zu Ernährung und Medikamenteneinnahme. Es ist wichtig, den Arzt über alle eingenommenen Medikamente und etwaige Allergien zu informieren.
- Einwilligung zum Verfahren: Der Patient muss nach Besprechung der Risiken und Vorteile des Verfahrens mit dem Arzt seine Einwilligung zur elektrischen Kardioversion geben.
Die elektrische Kardioversion ist ein Verfahren, das von medizinischem Fachpersonal in spezialisierten Kliniken oder Krankenhäusern durchgeführt werden sollte und eine strenge Ausbildung und Überwachung erfordert. Es ist wichtig, dass erfahrene Ärzte und medizinisches Personal diesen Eingriff durchführen.
Technik elektrische Kardioversion
Die elektrische Kardioversion (ECV) erfordert eine spezielle Ausbildung und medizinische Ausrüstung und wird üblicherweise in spezialisierten medizinischen Einrichtungen wie Krankenhäusern und Kliniken durchgeführt. Hier ist ein allgemeiner Überblick über die EKV-Techniken:
Patientenvorbereitung:
- Dem Patienten wird das Verfahren erklärt und eine Einverständniserklärung eingeholt.
- Die Krankengeschichte des Patienten wird ausgewertet, einschließlich Allergien und anderer Erkrankungen.
- Um den Patienten während des Eingriffs wohlzufühlen und Schmerzen vorzubeugen, wird ihm eine Sedierung oder Vollnarkose verabreicht.
Vorbereitung der Ausrüstung:
- Medizinisches Personal bereitet einen Defibrillator vor, mit dem ein Elektroschock verabreicht wird.
- Die mit dem Defibrillator verbundenen Elektroden werden am Körper des Patienten angebracht. In der Regel werden zwei Elektroden verwendet: eine auf der Brust rechts vom Brustbein und eine auf der linken Brustseite unterhalb des Schlüsselbeins.
Parametereinstellung:
- Der Arzt oder das medizinische Personal stellt die Parameter des Defibrillators ein, darunter Stärke und Dauer der elektrischen Entladung sowie die Frequenz der Impulse.
- Diese Parameter werden je nach Art der Arrhythmie und Zustand des Patienten individuell angepasst.
Pulsverabreichung:
- Sobald die Parameter eingestellt sind, drückt der Arzt oder das medizinische Personal einen Knopf oder aktiviert den Defibrillator, um über die Elektroden einen kurzen elektrischen Schock an das Herz des Patienten abzugeben.
- Dieser Impuls kann die Arrhythmie „zurücksetzen“ und einen normalen Herzrhythmus wiederherstellen.
Überwachung und Beobachtung:
- Nach der äußeren Wendung wird die Patientin von Ärzten und medizinischem Personal in einer spezialisierten Beobachtungseinheit überwacht.
- Um die Wirksamkeit des Verfahrens sicherzustellen und Komplikationen vorzubeugen, werden Herzfrequenz und Zustand des Patienten überwacht.
Zusätzliche Verfahren:
- In manchen Fällen sind möglicherweise mehrere ECV-Sitzungen erforderlich, um einen stabilen, normalen Herzrhythmus zu erreichen.
Es ist wichtig zu beachten, dass die Durchführung einer äußeren Wendung eine spezielle Ausbildung und Ausrüstung erfordert und von erfahrenem, in diesem Verfahren geschultem medizinischem Fachpersonal durchgeführt werden sollte. Dies trägt zur Sicherheit und Wirksamkeit des Verfahrens bei.
Kontraindikationen für das Verfahren
Die elektrische Kardioversion (ECV) ist ein Verfahren, das bei der Behandlung schwerer Herzrhythmusstörungen sehr hilfreich sein kann, jedoch Kontraindikationen und Einschränkungen aufweist. Nachfolgend sind einige der wichtigsten Kontraindikationen für die ECV aufgeführt:
- Keine Indikation: Eine äußere Wendung wird nur bei bestimmten Arrhythmien wie Vorhofflimmern (AF), Herzrhythmusstörungen (VF) oder Kammerflimmern (VF) durchgeführt. Liegt keine klinische Indikation für eine äußere Wendung vor, wird sie nicht durchgeführt.
- Zustand des Patienten: Eine äußere Wendung kann für Patienten mit bestimmten Erkrankungen wie akutem Herzinfarkt oder schwerer Herzinsuffizienz gefährlich sein. Vor der Durchführung des Verfahrens muss der Arzt den Allgemeinzustand des Patienten beurteilen und entscheiden, ob eine äußere Wendung in seinem Fall sinnvoll ist.
- Unabgeklärte Arrhythmien: Vor der Durchführung einer EKV sollte der Arzt sicherstellen, dass die Arrhythmie korrekt diagnostiziert und klassifiziert wurde. Unkontrollierte oder unbestimmte Arrhythmien können zusätzliche Untersuchungen erfordern.
- Aktive Infektionen: Wenn ein Patient aktive Infektionen hat, insbesondere im Brustbeinbereich oder in der Nähe der Elektrodenstelle, kann die äußere Wendung verzögert werden, um die Ausbreitung der Infektion zu verhindern.
- Weitere Kontraindikationen: Abhängig von den spezifischen Umständen und dem Zustand des Patienten können weitere Kontraindikationen für die Durchführung einer äußeren Wendung vorliegen. Dazu können schwere Blutungsstörungen, unkontrollierte arterielle Hypertonie usw. gehören.
Wichtig ist, dass die Entscheidung für eine äußere Wendung immer vom Arzt nach sorgfältiger Untersuchung der Patientin und Berücksichtigung ihrer Krankengeschichte getroffen werden sollte. Die Patientin sollte über die mit dem Eingriff verbundenen Pläne und Risiken informiert werden und eine fundierte Entscheidung treffen können.
Komplikationen nach dem Eingriff
Nach einer elektrischen Kardioversion können verschiedene Komplikationen auftreten. Die meisten Komplikationen sind jedoch selten und hängen oft mit den besonderen Umständen und dem Zustand des Patienten zusammen. Es ist wichtig zu beachten, dass die Kardioversion in der Regel unter Einhaltung aller Vorsichtsmaßnahmen durchgeführt wird, um Risiken zu minimieren. Einige der möglichen Komplikationen sind unten aufgeführt:
- Brustschmerzen: Nach dem Eingriff kann es zu Schmerzen oder Beschwerden im Brustbereich kommen. Dies kann auf die elektrische Entladung zurückzuführen sein, die zur Wiederherstellung des Herzrhythmus eingesetzt wird.
- Arrhythmien: Eine elektrische Kardioversion kann vorübergehende Herzrhythmusstörungen verursachen. Diese sind in der Regel nur von kurzer Dauer und können eine zusätzliche Therapie erfordern.
- Thromboembolie: Es besteht die Gefahr von Blutgerinnseln (Blutgerinnseln), insbesondere bei Vorhofflimmern. Nach einer Kardioversion kann eine Antikoagulanzientherapie erforderlich sein, um thromboembolischen Komplikationen wie einem Schlaganfall vorzubeugen.
- Verbrennungen: Wenn die Elektroden nicht richtig auf der Haut aufliegen, kann es zu Verbrennungen kommen. Ärzte und medizinisches Personal müssen die Elektroden korrekt platzieren und die Haut während des Eingriffs überwachen.
- Blutdruckabfall: In seltenen Fällen kann es durch die Kardioversion zu einem Blutdruckabfall kommen, der zusätzliche medizinische Unterstützung erforderlich machen kann.
- Arzneimittelkomplikationen: Wenn ein Patient bestimmte Medikamente einnimmt, beispielsweise Antiarrhythmika, können Komplikationen durch Wechselwirkungen mit anderen Medikamenten auftreten, die eine genaue Überwachung und Anpassung der Behandlung erfordern.
- Allergische Reaktionen: In seltenen Fällen kann es bei Patienten zu einer allergischen Reaktion auf die während des Eingriffs verwendeten Medikamente oder Materialien kommen.
Nach der Kardioversion wird der Patient in der Regel von medizinischem Personal überwacht, um Komplikationen rechtzeitig zu erkennen und zu behandeln. Ärzte und medizinisches Personal sind verpflichtet, alles zu tun, um die Sicherheit und Wirksamkeit des Eingriffs zu gewährleisten. Wenn Sie Bedenken oder Fragen zu möglichen Komplikationen haben, besprechen Sie diese unbedingt vor dem Eingriff mit Ihrem Arzt.
Pflege nach dem Eingriff
Die Nachsorge nach einer elektrischen Kardioversion (EC) spielt eine wichtige Rolle für die Genesung des Patienten und die Minimierung des Komplikationsrisikos. Hier sind einige Empfehlungen und Richtlinien zur Nachsorge:
- Medizinische Überwachung: Nach der CV wird der Patient ärztlich überwacht, um seine Herzfrequenz, seinen Blutdruck und seinen Allgemeinzustand zu überwachen. Dies kann je nach klinischer Situation einige Stunden bis einige Tage dauern.
- Schmerzlinderung: Wenn Sie Schmerzen in der Brust oder der Haut an den Elektrodenstellen verspüren, informieren Sie bitte das medizinische Personal. Möglicherweise werden Ihnen Schmerzmittel oder andere Methoden zur Schmerzlinderung angeboten.
- Ruhe: Möglicherweise müssen Sie sich nach einer Herz-Kreislauf-Erkrankung eine Zeit lang ausruhen und körperliche Aktivitäten vermeiden. Dies wird in der Regel für einige Stunden bis einige Tage empfohlen, abhängig von den individuellen Umständen.
- Herzrhythmusüberwachung: Abhängig von der Ursache des Herz-Kreislauf-Systems können Ihnen Antiarrhythmika oder Antikoagulanzien verschrieben werden, um Ihren Herzrhythmus zu kontrollieren und thromboembolischen Komplikationen vorzubeugen.
- Ernährung und Medikamente: Befolgen Sie die Empfehlungen Ihres Arztes zu Ernährung und Medikamenten. Möglicherweise müssen Sie Ihren Blutspiegel von Antiarrhythmika regelmäßig überwachen lassen.
- Vermeiden Sie Alkohol und Nikotin: Raucherentwöhnung und mäßiger Alkoholkonsum können zur Wiederherstellung der Herzgesundheit beitragen.
- Beobachten Sie die Elektrodenstelle: Wenn an der Stelle, an der die Elektroden angebracht waren, Anzeichen von Hautreizungen, Ausschlag oder Rötungen auftreten, benachrichtigen Sie das medizinische Personal.
- Befolgen Sie die Empfehlungen Ihres Arztes: Es ist wichtig, nach einer CV alle Empfehlungen Ihres Arztes strikt zu befolgen, einschließlich Medikamenten, Änderungen des Lebensstils und Nachuntersuchungen.
- Achten Sie auf Veränderungen: Es ist wichtig, Ihren Zustand nach einer Herz-Kreislauf-Erkrankung genau zu überwachen und Ihrem Arzt alle ungewöhnlichen Symptome wie Schwindel, Kurzatmigkeit, Brustschmerzen oder eine Verschlechterung der Herzrhythmusstörungen unverzüglich zu melden.
- Nachuntersuchungen: Nach Ihrer CV werden möglicherweise Nachuntersuchungen für Sie angesetzt, um die Wirksamkeit des Verfahrens zu beurteilen und die Behandlung bei Bedarf fortzusetzen.
Die Behandlung nach einer elektrischen Kardioversion hängt von der individuellen Situation des Patienten und dem Grund des Eingriffs ab. Es ist wichtig, die Empfehlungen Ihres medizinischen Teams zu befolgen, um optimale Ergebnisse zu erzielen und das Risiko von Komplikationen zu minimieren.
Klinische Leitlinien für die Durchführung einer elektrischen Kardioversion
Kann je nach Arrhythmie, Patientenzustand und medizinischen Standards variieren. Hier sind jedoch einige allgemeine klinische Richtlinien, die bei der Entscheidung über die Durchführung einer äußeren Wendung berücksichtigt werden können:
Diagnose und Indikationen:
- ECV wird im Allgemeinen als Behandlungsoption für Patienten mit schweren Herzrhythmusstörungen wie Vorhofflimmern (AF), Herzrhythmusstörungen (AV) oder Kammerflimmern (VF) angesehen.
- Die Entscheidung zur Durchführung einer äußeren Wendung sollte auf einer genauen Diagnose, der Art der Arrhythmie und ihrer Dauer beruhen.
Patientenbeurteilung:
- Der Arzt sollte den Allgemeinzustand des Patienten beurteilen, einschließlich der Krankengeschichte, des Vorhandenseins von Komorbiditäten, des körperlichen Aktivitätsgrads usw.
- Die Untersuchung hilft festzustellen, ob eine äußere Wendung für die Patientin geeignet ist und welche Risiken bestehen.
Blutungskontrolle: Bei Patienten, die Antikoagulanzien einnehmen oder an Gerinnungsstörungen leiden, kann vor der EKV eine Anpassung der Behandlung erforderlich sein.
Vorbereitung auf den Eingriff:
- Vor der Durchführung einer äußeren Wendung wird die Patientin über den Ablauf und mögliche Risiken aufgeklärt.
- Das medizinische Personal verabreicht Ihnen ein Beruhigungsmittel oder eine Vollnarkose, um Schmerzen und Beschwerden vorzubeugen.
Überwachung:
- Der Eingriff wird in spezialisierten medizinischen Einheiten durchgeführt, in denen Geräte zur Überwachung der Herzaktivität und des Blutdrucks des Patienten vorhanden sind.
- Nach der äußeren Wendung wird der Patient eine Zeit lang überwacht, um den Zustand seines Herzens zu überwachen.
Zusätzliche Empfehlungen:
- Die Entscheidung zur Durchführung einer äußeren Wendung kann bei jeder Patientin individuell getroffen werden und von vielen Faktoren abhängen.
- In einigen Fällen können zusätzliche Diagnoseverfahren wie eine transösophageale Echokardiographie (TEEG) erforderlich sein, um das Herz genauer beurteilen zu können.
Klinische Empfehlungen und die Entscheidung zur Durchführung einer äußeren Wendung sollten stets von einem qualifizierten Kardiologen oder Elektrophysiologen unter Berücksichtigung der Besonderheiten jedes klinischen Falles und Patienten getroffen werden. Dies trägt dazu bei, die Sicherheit und Wirksamkeit des Verfahrens zu gewährleisten.

