Facharzt des Artikels
Neue Veröffentlichungen
Doppelte Gebärmutter
Zuletzt überprüft: 04.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
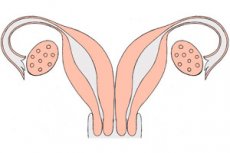
Eine Doppeluterus ist eine sehr seltene angeborene Erkrankung. Es handelt sich um einen Entwicklungsdefekt des Fortpflanzungsorgans, das während seiner Entwicklung aufgrund der embryogenetischen Nichtverschmelzung der Müller-Gänge paarig wird. Eine Doppeluterus hat zwei getrennte Gebärmutterhälse und manchmal sogar eine doppelte Vagina: Jede Gebärmutter ist mit einem Horn ausgestattet, das mit dem Eileiter verbunden ist und auf den entsprechenden Eierstock „blickt“.
Frauen mit einer doppelten Gebärmutter sind sich ihrer „Besonderheit“ nicht immer bewusst, da sich die Anomalie möglicherweise nicht klinisch manifestiert und eine Schwangerschaft sehr wahrscheinlich ist. Wenn die Störung Probleme mit der reproduktiven Gesundheit verursacht, greifen sie auf eine Operation zurück – die einzige Möglichkeit, die Pathologie zu korrigieren.
Epidemiologie
Die Doppeluterus ist ein angeborener Defekt des Fortpflanzungsmechanismus. Diese Störung entsteht durch eine vollständige Fehlverbindung der Müllerschen Gänge entlang der Mittellinie, was zur Bildung zweier getrennter Gebärmutterorgane mit einem Vaginalseptum führt. Diese Anomalie gilt als selten: Die Inzidenzrate liegt zwischen 1:1000 und 1:30000 (nach statistischen Angaben in den Vereinigten Staaten von Amerika beträgt die Inzidenz 1 Fall pro 3000 Frauen).
Jede der gebildeten Gebärmuttern ist mit einem Eileiter und einem entsprechenden Eierstock verbunden.
Das Auftreten einer Zwillingsschwangerschaft, bei der sich der Fötus in einer separaten Gebärmutter entwickelt, ist bei Patientinnen mit der Diagnose einer Doppelgebärmutter ein besonders seltener Fall mit einer Häufigkeit von 1:1 Million.
Das Auftreten einer Schwangerschaft mit einer doppelten Gebärmutter gilt als durchaus wahrscheinlich, sofern keine anderen Fortpflanzungsstörungen vorliegen. Laut Statistik tritt Unfruchtbarkeit bei 12–30 % der Patientinnen auf, die Häufigkeit von Fehlgeburten liegt zwischen 30–80 %, wobei die Frühgeburtenrate bei etwa 28 % liegt. Es ist noch nicht geklärt, ob solche Indikatoren nur eine Folge einer Organanomalie sind oder ob eine doppelte Gebärmutter mit einer morphofunktionellen Insuffizienz und einem Versagen des hypothalamisch-hypophysär-ovariellen Hormonmechanismus sowie einer Störung der Bildung des fetoplazentaren Systems einhergeht.
Eine Gestose während der Schwangerschaft wird bei etwa 10 % der Frauen mit einer doppelten Gebärmutter festgestellt, eine abnormale fetale Position wurde in 15–20 % der Fälle festgestellt. Auch eine hohe Häufigkeit chirurgischer Entbindungen (Kaiserschnitt) wird beobachtet – in 45 % der Fälle. Eine fetale Hypotrophie wurde in 27 % der Fälle festgestellt, ein niedriges Geburtsgewicht in 15 % der Fälle.
Laut Experten leiden Frauen mit einer Anomalie während der Schwangerschaft häufig unter Bluthochdruck und Präeklampsie tritt doppelt so häufig auf wie bei anderen Schwangeren mit einer normalen Gebärmutter.
Ursachen Zwillingsgebärmutter
Das Urogenitalsystem als Ganzes wird während der intrauterinen Periode aus einem einzigen embryonalen Glied gebildet, sodass jede Störung darin zur Ursache für die Entstehung mehrerer Defekte gleichzeitig werden kann. Beispielsweise tritt eine doppelte Gebärmutter häufig in Kombination mit anderen angeborenen Erkrankungen des Urogenitalsystems auf. Ein solches Problem kann in folgenden Fällen auftreten:
- bei genetischen Störungen;
- bei schwerer Schwangerschaft (anhaltende drohende Fehlgeburt, Gestose, Nährstoffmangel, intrauterine Infektion des Fötus);
- anhaltende Intoxikation während der Schwangerschaft (z. B. durch Medikamente, berufsbedingt usw.);
- komplexe Systemerkrankungen der werdenden Mutter.
In vielen Fällen lässt sich die wahre Ursache des Verstoßes nicht ermitteln.
Hazel Johnson und die doppelte Gebärmutter
Eine Anomalie wie eine doppelte Gebärmutter gab es schon immer. Das Problem erhielt jedoch größere Aufmerksamkeit, nachdem die Geschichte von Hazel Johnson, einer Frau aus High Wycombe (Großbritannien), bei der eine vollständige Verdoppelung der Gebärmutter festgestellt wurde, bekannt wurde. Hazel nahm an einer beliebten Sendung des Senders ITV teil, wo sie dem ganzen Land von ihrer Besonderheit erzählte. Sie betonte unter anderem, dass sie sich recht wohl fühle und praktisch nicht unter der Anomalie leide. Das einzige Problem sei der Beginn des Monatszyklus, der schwieriger sei als normalerweise.
Die Ärzte untersuchten die Patientin und kamen zu dem Schluss, dass eine chirurgische Korrektur des Defekts bei Hazel nicht erforderlich sei. Möchte die Frau jedoch schwanger werden, muss sie – insbesondere aufgrund der geringen Größe der doppelten inneren Geschlechtsorgane – ständig unter fachärztlicher Aufsicht stehen. Ein Kaiserschnitt wird empfohlen.
Risikofaktoren
Zu den besonders häufigen Risikofaktoren zählen:
- Exposition einer Frau gegenüber Berufsrisiken während der Schwangerschaft;
- schlechte Gewohnheiten (Alkoholkonsum, Rauchen, Drogensucht);
- Virusinfektionen während der Schwangerschaft (Grippe, Toxoplasmose, Röteln);
- berauschende Wirkung von Medikamenten.
Es gibt Hinweise auf eine mögliche genetische Veranlagung zur Entwicklung von Anomalien der Fortpflanzungsorgane. So wurde festgestellt, dass das Risiko für die Entwicklung einer doppelten Gebärmutter in Familien zunimmt, in denen zuvor Fälle anderer Entwicklungsstörungen festgestellt wurden – zum Beispiel eine Verdoppelung der Nieren, Hypoplasie usw.
Zu den Risikofaktoren während der Schwangerschaft gehören:
- akute Virusinfektionen der Atemwege im ersten Schwangerschaftstrimester;
- Einnahme von Hormonpräparaten oder nichtsteroidalen Antirheumatika, Salicylaten;
- Gestose.
Bei gefährdeten Frauen ist eine gründliche pränatale Diagnostik, die Einführung rationaler Schwangerschaftsmanagementtaktiken und eine rechtzeitige Erkennung von Störungen erforderlich.
Pathogenese
Im pathogenetischen Aspekt werden verschiedene Arten der Entwicklung einer doppelten Gebärmutter unterschieden:
- Vollständige Duplikation, bei der sowohl zwei Gebärmutterorgane als auch zwei Vaginas vorhanden sind, die nicht miteinander verbunden sind.
- Unvollständige Duplikation, wenn zwei Gebärmutterorgane und zwei Vaginas vorhanden sind, die an einer bestimmten Stelle durch eine Muskelfasermembran getrennt sind.
- Eine vollständige Duplikation mit einer Vagina, bei der sich zwar zwei Gebärmutterorgane und zwei Gebärmutterhälse, aber eine Vagina befinden.
- Gebärmutterverdoppelung mit einem Gebärmutterhals und einer Vagina.
- Eine Gebärmutterverdoppelung, bei der ein voll entwickeltes und ein rudimentäres (unterentwickeltes) Organ vorhanden sind.
- Uterus bicornis, teilweise in zwei Zonen unterteilt.
- Sattelförmiger Uterus mit deformiertem Fundus ohne Durchtrennung des Organs.
- Eine Gebärmutter, die durch ein Septum (teilweise oder vollständig) geteilt ist.
Das zweihörnige Geschlechtsorgan mit einer teilweise überlappenden inneren Membran (dem sogenannten Uterus subseptis) ist in zwei Hälften geteilt, die im zervikalen Bereich miteinander kommunizieren. Die Membran kann unterschiedlich groß sein. Dieser Defekt ist mit einer unzureichenden Resorption der Verbindung der Müller-Gänge verbunden.
Bei Vorhandensein einer vollständigen Septummembran (Uterus septis) ist die gesamte innere Gebärmutterhöhle abgegrenzt und bildet zwei voneinander isolierte Teile – vom Fundus bis zum inneren Muttermund.
Der doppelte (geteilte) Gebärmutterhals und der gemeinsame Gebärmutterhals (Uterus bicollis unicollis) sind ein Paar getrennter Gebärmutterhöhlen, die sich einen gemeinsamen Gebärmutterhalskanal teilen.
Ein Doppelkörper mit einer atrophischen oder atretischen Veränderung in einem Horn muss von einer angeborenen Anomalie in der Entwicklung des Gebärmutterabschnitts und einer posttraumatischen Verschmelzung seiner Höhle unterschieden werden.
Die Bildung eines Uterus bicornis mit atretischem Innenraum ist auf die fehlende Verschmelzung der Müller-Gänge und die Verschmelzung ihres Lumens zurückzuführen. Das Fortpflanzungsorgan selbst hat eine kräftige Struktur oder einen separaten kleinen Hohlraum im Bereich eines Horns. [ 1 ]
Symptome Zwillingsgebärmutter
Die meisten Patientinnen mit einer doppelten Gebärmutter zeigen keine pathologischen Symptome: Sie haben einen normalen und regelmäßigen Monatszyklus, obwohl die Menstruationsblutung manchmal stärker ist. Bei einer vollständigen Verdoppelung des Organs und einer doppelten Vagina treten Probleme im Intimbereich auf. [ 2 ]
Bei manchen Frauen werden die Symptome erst etwas später erkannt – insbesondere können Probleme bei der Empfängnis und der Geburt eines Kindes auftreten:
- drohende Fehlgeburt während der gesamten Schwangerschaft;
- spontaner Schwangerschaftsabbruch in einem frühen Stadium;
- späte Fehlgeburten;
- Entstehung einer habituellen Fehlgeburt;
- Frühgeburt;
- Unfruchtbarkeit.
Bei einem rudimentären zweiten Gebärmutterorgan können Probleme im Zusammenhang mit einer Verschlechterung des Menstruationsblutabflusses auftreten:
- Schmerzen im Unterbauch, die sich während der Menstruation verstärken;
- Bauchvergrößerung, Druck- und Völlegefühl.
Wenn der rudimentäre Teil mit dem Gebärmutterhals verbunden ist, können die folgenden Symptome auftreten:
- Schmierblutungen einige Tage vor und einige Tage nach der Menstruation;
- starke Menstruationsblutung.
In einer solchen Situation steigt das Risiko einer Eileiterschwangerschaft. Darüber hinaus ist die Bildung einer genitalen Endometriose möglich, die mit folgenden Symptomen einhergeht:
- blutiger Ausfluss in der Mitte des Monatszyklus;
- zunehmende Schwäche, Müdigkeit;
- Algomenorrhoe;
- Beckenschmerzen;
- Probleme, schwanger zu werden;
- Hypermenorrhoe;
- Unregelmäßigkeit des Monatszyklus;
- Schmerzen und Beschwerden während und nach dem Geschlechtsverkehr.
Oft ahnt die Patientin nicht einmal, dass sie ein solches Merkmal hat – eine doppelte Gebärmutter. Die Frau führt ein normales Leben, heiratet, wird schwanger und bringt ein Kind zur Welt. In den meisten Fällen verläuft alles ohne besondere Symptome. Schwierigkeiten können auftreten, wenn es sich nicht nur um eine doppelte Gebärmutter, sondern auch um eine doppelte Vagina handelt.
Manche Patientinnen erleben übermäßig starke und besonders unangenehme Monatsblutungen: Eine solche Störung kann Anlass sein, einen Arzt aufzusuchen, wenn eine Entwicklungsstörung festgestellt wird.
Die veränderte Konfiguration des Organs bei einer Doppelgebärmutter kann die Funktionsfähigkeit anderer Organe in der Nähe beeinträchtigen: Die Frau hat das Gefühl, dass mit ihr etwas nicht stimmt. Die Beschwerden können sowohl körperlicher (Bauchschmerzen, Völlegefühl und Druckgefühl) als auch psychischer Natur sein (wenn die Patientin von ihrer Besonderheit weiß). Viele Menschen assoziieren eine Doppelgebärmutter fälschlicherweise mit weiblicher Minderwertigkeit, Unzulänglichkeit, der Unmöglichkeit, Mutter zu werden und eine Familie zu gründen. Die psychische Verfassung der Patientinnen ist für die Empfängnis sehr wichtig: Wenn man sich im Voraus auf ein Scheitern einstellt, kann es sein, dass keine Empfängnis eintritt (wie übrigens bei Frauen mit einer normalen Gebärmutter). Schwangerschaftsprobleme treten auch bei Begleiterkrankungen auf – zum Beispiel einer Unterfunktion der Eierstöcke, einem Hormonmangel usw. Eine Doppelgebärmutter ist eine seltene Erkrankung, noch seltener kommt es jedoch vor, dass eine oder beide Gebärmutter unterentwickelt sind.
Doppelte Gebärmutter und Schwangerschaft
Eine doppelte Gebärmutter stellt in den meisten Fällen kein Hindernis für die Zeugung eines Kindes dar – allerdings nur unter der Voraussetzung, dass keine Defekte anderer Geschlechtsorgane vorliegen.
Wenn eine Frau schwanger wird, können folgende Probleme auftreten:
- spontaner Schwangerschaftsabbruch;
- Frühgeburt;
- atypische Position des Fötus;
- starke postpartale Blutungen.
Bei einer doppelten Gebärmutter ist meist nur eines der Gebärmutterorgane vollständig auf die Empfängnis und Schwangerschaft vorbereitet, während das zweite etwas schwächere Eigenschaften aufweist – es kann als rudimentäres Organ eingestuft werden. Bemerkenswert ist, dass mit fortschreitender Schwangerschaft auch dieses „Rudiment“ zunimmt, was etwa bis zum fünften Monat auftritt und mit einer erhöhten hormonellen Aktivität einhergeht.
Für die meisten Patientinnen stellt eine doppelte Gebärmutter keine Gefahr dar, beeinträchtigt die Fortpflanzungsfunktion nicht und erfordert keinen medizinischen Eingriff. Eine Schwangerschaft sollte jedoch unter regelmäßiger ärztlicher Aufsicht erfolgen, um Komplikationen und Störungen während der Schwangerschaft zu vermeiden.
Kommt es zu einem spontanen Abort, wird eine Notfallkürettage sowohl des ersten als auch des zweiten Organs durchgeführt. [ 3 ]
In Einzelfällen kam es zu Schwangerschaften in beiden Gebärmüttern gleichzeitig: In solchen Situationen brachte eine Frau zunächst ein Baby zur Welt und nur wenige Wochen später ein zweites.
Die Notwendigkeit eines medizinischen Schwangerschaftsabbruchs wird in folgenden Fällen diskutiert:
- wenn der Embryo nicht richtig verankert ist (zum Beispiel an der Gebärmutterscheidewand);
- bei Hypoplasie der Gebärmutterschleimhaut;
- bei Zervixinsuffizienz;
- wenn sich ein Embryo in einem rudimentären Organ entwickelt, das für die Einnistung ungeeignet ist. [ 4 ]
Komplikationen und Konsequenzen
Das Vorhandensein einer doppelten Gebärmutter führt manchmal zu Diagnosefehlern. Infolgedessen wird eine falsche Behandlung verordnet, einschließlich ungerechtfertigter chirurgischer Eingriffe wie Blinddarmentfernung, Tubektomie, Entfernung von Gliedmaßen, Gebärmutterhalskanal und Vaginalbougierung.
Weitere unangenehme Folgen können sein:
- Schwierigkeiten mit Intimität (unangenehme Empfindungen usw.);
- Ansammlung von Menstruationsblut im rudimentären Teil der Gebärmutter;
- infektiöse Prozesse (Bildung eitriger Hohlräume in den inneren Geschlechtsorganen);
- Schwierigkeiten bei der Geburt eines Kindes (spontane Fehlgeburten, Frühgeburten);
- Schwierigkeiten, schwanger zu werden (Unfruchtbarkeit).
Diagnose Zwillingsgebärmutter
Die wichtigsten Diagnosemethoden zur Erkennung einer doppelten Gebärmutter sind die folgenden:
- Ultraschalluntersuchung (vorzugsweise transvaginal);
- Hysteroskopie, Hysterosalpingographie;
- Magnetresonanztomographie;
- Laparoskopie.
Die erste Phase der Diagnostik umfasst in der Regel einfachere Verfahren: Ultraschall und Magnetresonanztomographie. Endoskopie in Form von Laparoskopie und Hysteroskopie ist jedoch sinnvoll, wenn Diagnostik und Behandlung der Erkrankung kombiniert werden müssen. In diesem Fall ist es möglich, nicht nur die Anomalie zu erkennen, sondern manchmal auch das nicht funktionierende Rudimentärhorn zu entfernen.
Die instrumentelle Diagnostik mittels Ultraschall und Magnetresonanztomographie gilt als die aussagekräftigste, sicherste und zugänglichste. Sie belasten den Körper nicht mit Strahlung, ermöglichen aber die genaue Bestimmung anatomischer Veränderungen der Geschlechtsorgane. Im Falle einer vollständigen Verdoppelung werden bei der MRT-Diagnostik zwei isolierte Gebärmutterorgane dargestellt, von denen jeweils ein Eileiter mit Eierstock, zwei isolierte Gebärmutterhälse und zwei Scheiden (komplettes Scheidenseptum) abgehen. Zwei Gebärmutterhälse und Scheiden haben engen Wandkontakt. Sowohl die Gebärmutterorgane als auch die Scheiden können durch die Blase und/oder den Mastdarm voneinander getrennt sein oder sich an den Wänden berühren. Eine doppelte Gebärmutter kann anatomisch und physiologisch vollständig sein oder eine unterentwickelte zweite Hälfte aufweisen. Mithilfe einer T2-gewichteten Untersuchung können je nach Signalintensität Schichten der Gebärmutter unterschieden werden:
- Die zentrale hyperintense Schicht entspricht dem Endometrium und dem Schleimgewebe, das die Gebärmutterhöhle auskleidet.
- Eine schmale Schicht neben der mittleren Schicht, die als Übergangsbereich bezeichnet wird.
- Die äußere Schicht ist das Myometrium, das eine durchschnittliche Signalintensität aufweist.
Als zusätzliche Tests werden dem Patienten Labortests verschrieben:
- allgemeiner Bluttest;
- allgemeine Urinanalyse;
- Koagulogramm;
- biochemischer Bluttest (Harnstoff, Kreatinin, Gesamtprotein, Glukose);
- Hormonstudien.
Der Behandlungsbedarf wird in erster Linie durch das Vorliegen von Beschwerden der Patientin bestimmt. Der Arzt muss Informationen über die Qualität des Sexuallebens der Frau einholen, ob es Versuche gab, schwanger zu werden, ob es andere Probleme mit dem Urogenitalsystem gab (Krankheiten, Operationen, Abtreibungen, Fehlgeburten usw.). Die Qualität der Menstruationsfunktion wird unbedingt analysiert, folgende Fragen werden geklärt:
- Zeitraum des Einsetzens der ersten Menstruation (in welchem Alter);
- Regelmäßigkeit des Monatszyklus;
- starke Blutung;
- Schmerzen zu Beginn der Menstruation;
- Zyklusdauer;
- das Vorhandensein von Vaginalausfluss in der Mitte des Zyklus.
Darüber hinaus wird eine Untersuchung in einem gynäkologischen Stuhl durchgeführt, eine bimanuelle vaginale Untersuchung (notwendig zur Palpation der Größe der inneren Geschlechtsorgane, ihrer Beziehung, des Zustands der Bänder, der Beweglichkeit der Gliedmaßen, der Schmerzen usw.). [ 5 ]
Differenzialdiagnose
Heutzutage gibt es zahlreiche moderne Methoden zur Visualisierung innerer Organe. Trotzdem kann die Diagnose einer doppelten Gebärmutter schwierig sein, was zu einer fehlerhaften Diagnose der Pathologie führt. Laut Statistik führen Fehldiagnosen und damit verbundene falsche Therapieverschreibungen bei doppelter Gebärmutter in etwa 30 % der Fälle zu ungerechtfertigten chirurgischen Eingriffen. Um dies zu vermeiden, empfehlen Spezialisten bei Verdacht auf eine Organverdoppelung die Durchführung einer obligatorischen MRT, die eine genauere Differenzierung der Erkrankungen ermöglicht und deutlich mehr Informationen über die bestehende Pathologie liefert.
Die größten Schwierigkeiten bei der Differentialdiagnose ergeben sich bei Gebärmutteranomalien wie der vollständigen Verdoppelung, der zweihörnigen Gebärmutter, dem Vorhandensein eines Septums und der sattelförmigen Gebärmutter.
Hysteroskopie und Hysterosalpingographie können zum Verdacht auf eine Anomalie eingesetzt werden. Diese Methoden sind jedoch nicht immer anwendbar, vor allem aufgrund ihrer Invasivität: Bei Kindern und jungen Mädchen, die zuvor keinen Geschlechtsverkehr hatten, werden solche Verfahren nicht angewendet. Darüber hinaus liefern Hysteroskopie und Hysterosalpingographie nur ein Bild der inneren Konturen der Organhöhle, was für die Differentialdiagnose nicht ausreicht. Die äußere Kontur kann mittels Laparoskopie untersucht werden, diese Methode ist jedoch ebenfalls invasiv. [ 6 ]
Zu den nicht-invasiven Methoden zur zuverlässigen Interpretation pathologischer Befunde zählen Ultraschall und Magnetresonanztomographie, die eine Beurteilung der inneren und äußeren Gebärmutterkontur ermöglichen. Da transvaginaler Ultraschall optimal ist, ist dieses Verfahren bei Kindern und Mädchen vor Beginn der sexuellen Aktivität kontraindiziert. Daher wird häufig der MRT der Vorzug gegeben, wobei die Konfiguration in einem T2-gewichteten Bild in einer Standardebene (koronal, entlang der Achse des Gebärmutterkörpers) analysiert wird. Zur weiteren Differenzierung werden die interstitiellen Anteile der Eileiter als Kontrollpunkte für die Linienführung zwischen ihnen verwendet.
Wen kann ich kontaktieren?
Behandlung Zwillingsgebärmutter
Eine Behandlung ist nicht erforderlich, wenn die doppelte Gebärmutter keine Probleme mit der Fortpflanzungs-, Sexual- und Menstruationsfunktion verursacht und keine Komplikationen und Störungen anderer Organe aufweist. Ein besonderer Behandlungsansatz ist erforderlich, wenn die Anomalie mit einer Ansammlung von Menstruationsblut in den Hohlräumen der Fortpflanzungsorgane einhergeht. Diese Pathologie ist durch starke Schmerzen gekennzeichnet, insbesondere zu Beginn eines neuen Monatszyklus. Einige Frauen entwickeln infektiöse Komplikationen in Form der Bildung eitriger Entzündungsherde.
Eine chirurgische Behandlung ist notwendig, wenn die Patientin Probleme im sexuellen Bereich, bei der Empfängnis und der Geburt hat. Art und Umfang des Eingriffs hängen vom jeweiligen Defekt und dessen Schweregrad ab. In diesem Fall ist eine Operation die einzige Möglichkeit, die Erkrankung zu beheben. Chirurgen wenden in der Regel minimalinvasive Techniken an, darunter Lasertechnologie und Koagulation. Eine der häufigsten Operationen ist die Hysteroresektoskopie, bei der der Arzt die Scheidewand entfernt, die das Organ in zwei Teile teilt.
Generell gibt es folgende Indikationen für einen chirurgischen Eingriff:
- abnorme Struktur der Vagina, die das normale Sexualleben beeinträchtigt;
- geschlossener rudimentärer zweiter Uterus;
- unterentwickelte zweite Gebärmutter mit hoher Wahrscheinlichkeit, dass sich darin eine Eileiterschwangerschaft entwickelt;
- gewohnheitsmäßige Fehlgeburten;
- Gebärmutterseptum;
- Kombination aus doppelter Gebärmutter und anderen urogynäkologischen Anomalien und Pathologien.
Bei Menstruationsblutflussstörungen werden die Scheidenwände präpariert, der Kontakt zwischen der „Arbeitshöhle“ und der geschlossenen Höhle hergestellt, die Ansammlungsstelle geöffnet und drainiert sowie eine Vaginaldesinfektion durchgeführt. Während der Laparoskopie wird die Gebärmutterlokalisation untersucht, die Stelle entleert und die Bauchhöhle desinfiziert.
Bei der Vaginalaplasie handelt es sich um eine Indikation für den Einsatz der Kolpoelogation (Bougierung) und der Kolpopoese (künstliche Bildung des Vaginalkanals aus dem Gewebe der Bursa uterorectalis serosa).
Wenn bei einer Frau ein dünnes intrauterines Septum festgestellt wird, ist es optimal, die Tompkins-Operation durchzuführen, die die Bildung einer guten Gebärmutterhöhle ermöglicht. [ 7 ]
Ein unvollständiges, aber dichtes Septum ist eine Indikation für die Jones-Operation. Um einen einzigen Hohlraum im Organ zu schaffen, führt der Chirurg eine teilweise keilförmige Exzision der Membran durch und präpariert anschließend die verbleibenden Teile. Dadurch entsteht eine ausreichend große Gebärmutterhöhle unter Erhalt des Endomyometriums.
Ein Uterus bicornis mit niedriger Hornfusion ist eine Indikation für die Strassmann-Operation. Bei einer hohen oder mittleren Fusion wird der Uteruskörper unterhalb der Hornfusionszone präpariert, mit anschließender Öffnung der Hohlräume des ersten und zweiten Horns. Diese Interventionsmethode erleichtert die Genesung und reduziert das Operationstrauma.
Bei einer vollständigen Verdoppelung wird eine zweistufige Operation durchgeführt, die aus den folgenden Schritten besteht:
- Dissektion des Vaginalseptums und Bildung eines einzelnen Gebärmutterhalses;
- Durchführung plastischer Chirurgie (Metroplastik).
Eine Komplikation einer solchen Operation kann die Entwicklung einer isthmisch-zervikalen Insuffizienz sein.
Verhütung
Es gibt keine spezifische Präventionsmaßnahme gegen die Entwicklung einer doppelten Gebärmutter. Sie können das Risiko einer Anomalie verringern, indem Sie sich sorgfältig auf die Schwangerschaft vorbereiten und während der gesamten Schwangerschaft alle Empfehlungen Ihres Arztes befolgen.
Experten sprechen von folgenden vorbeugenden Maßnahmen:
- regelmäßig (zweimal im Jahr) einen Gynäkologen aufsuchen;
- eine Schwangerschaft rechtzeitig planen und vorbereiten (vollständige Untersuchung, Behandlung bestehender chronischer Erkrankungen und Infektionen);
- die Entwicklung einer ungewollten Schwangerschaft verhindern, Abtreibungen ausschließen;
- melden Sie sich rechtzeitig (vor der 13. Schwangerschaftswoche) bei einem Geburtshelfer-Gynäkologen für eine Schwangerschaft an.
- Suchen Sie während der Schwangerschaft regelmäßig Ihren Arzt auf (optimal alle 7–14 Tage, bei Bedarf auch öfter) und befolgen Sie seine Empfehlungen.
- Geben Sie schlechte Angewohnheiten auf, ernähren Sie sich normal und nahrhaft, nehmen Sie keine Selbstmedikation und vermeiden Sie Rauschzustände.
Idealerweise holt sich ein Paar bereits bei der Schwangerschaftsplanung ärztlichen Rat ein. In einer solchen Situation hat der Arzt die Möglichkeit, die notwendigen Untersuchungen durchzuführen und einen individuellen Plan mit vorbeugenden Maßnahmen zu erstellen, um optimale Bedingungen für die Reifung der Eizelle, ihre Einnistung und die Entwicklung des Embryos zu schaffen.
Prognose
Frauen mit verschiedenen Formen der Doppelgebärmutter haben häufig begleitende gynäkologische und extragenitale Erkrankungen, die die Prognose der Anomalie erschweren. Fachleute sprechen von einer relativ hohen Inzidenz von Unfruchtbarkeit und Fehlgeburten.
Als prognostisch ungünstigste Pathologie gilt ein Uterus bicornis mit Verschmelzung der Hörner im mittleren und unteren Drittel sowie dem Vorhandensein eines intrauterinen Septums. Bei diesen Defekten besteht die höchste Wahrscheinlichkeit für Unfruchtbarkeit, habituelle Fehlgeburten und vorzeitige Plazentalösung. Bei einem rudimentären zweiten Uterus entwickelt sich häufig eine Eileiterschwangerschaft, es kommt zu einer fetalen Wachstumsverzögerung oder einer abnormalen fetalen Position. Die Geburt von Frühgeborenen und untergewichtigen Babys erfordert eine Notfallreanimation und eine lange Erholungsphase.
Bei einem intrauterinen Septum, einem bicornis- oder sattelförmigen Organ steigt das Risiko, bei Schwangeren eine Isthmus-Zervikalinsuffizienz zu entwickeln.
Um die Prognose zu verbessern, wird empfohlen, Anomalien frühzeitig zu erkennen und Patientinnen während der Empfängnisplanung und während der gesamten Schwangerschaft zu überwachen. Um mögliche kombinierte Defekte in der Entwicklung des Urogenitalsystems zu erkennen, sollten sich alle Frauen mit einer doppelten Gebärmutter einer Ultraschalluntersuchung der Nieren unterziehen. Während der Schwangerschaft wird empfohlen, die werdende Mutter in kritischen Phasen ins Krankenhaus zu bringen: von der 8. bis 12. Woche, von der 16. bis 18. Woche, von der 26. bis 28. Woche.
Eine Kürettage des zweiten nicht schwangeren Organs nach der Geburt ist nicht erforderlich. Am vierten Tag wird eine Ultraschalluntersuchung durchgeführt. Wird ein Hämatom festgestellt, wird eine Vakuumaspiration durchgeführt. [ 8 ]
Für viele Patientinnen stellt eine doppelte Gebärmutter jedoch weder ein Hindernis für ein erfülltes Sexualleben noch für die Empfängnis und Geburt eines Kindes dar. Eine sorgfältige gynäkologische Überwachung während der Schwangerschaft sollte jedoch weiterhin obligatorisch sein.

