Facharzt des Artikels
Neue Veröffentlichungen
Bronchien
Zuletzt überprüft: 04.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Der rechte Hauptbronchus ist eine Art Fortsetzung der Luftröhre. Seine Länge beträgt 28 bis 32 mm, der Lumendurchmesser 12–16 mm. Der linke Hauptbronchus ist 40–50 mm lang und 10–13 mm breit.
Zur Peripherie hin werden die Hauptbronchien dichotom in Lobär-, Segment-, Subsegmentbronchiolen und weiter unten in die terminalen und respiratorischen Bronchiolen unterteilt. Es kommt aber auch eine Aufteilung in 3 Äste (Trifurkation) und mehr vor.
Der rechte Hauptbronchus ist in Ober- und Zwischenlappen unterteilt, der Zwischenlappen in Mittel- und Unterlappen. Der linke Hauptbronchus ist in Ober- und Unterlappen unterteilt. Die Gesamtzahl der Generationen der Atemwege ist variabel. Ausgehend vom Hauptbronchus und endend mit den Alveolarsäcken beträgt die maximale Anzahl der Generationen 23–26.
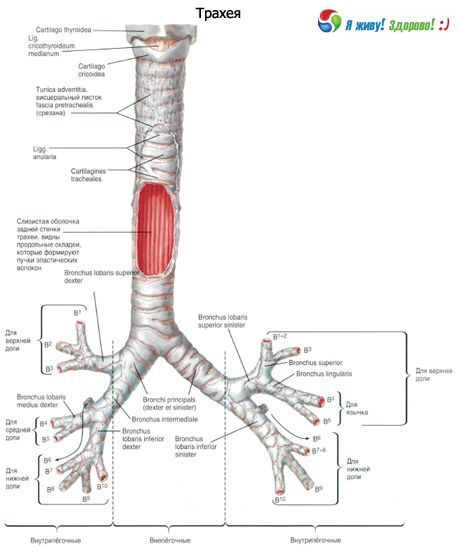
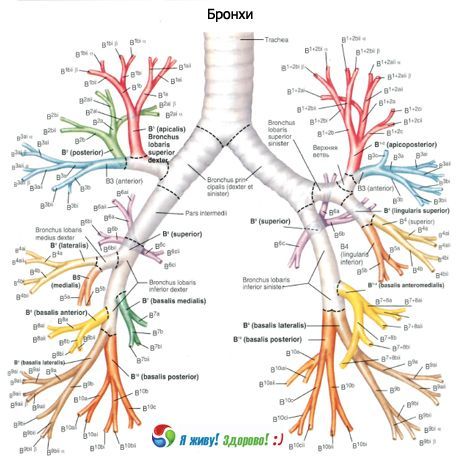
Die Hauptbronchien sind Bronchien erster Ordnung, die Lappenbronchien zweiter Ordnung, die Segmentbronchien dritter Ordnung usw.
Bronchien der 4. bis 13. Generation haben einen Durchmesser von etwa 2 mm, die Gesamtzahl solcher Bronchien beträgt 400. In den terminalen Bronchiolen schwankt der Durchmesser zwischen 0,5 und 0,6 mm. Die Länge der Atemwege vom Kehlkopf bis zu den Azini beträgt 23–38 cm.
Der rechte und der linke Hauptbronchus (Bronchienprinzipien rechts und links) beginnen an der Gabelung der Luftröhre auf Höhe der Oberkante des 5. Brustwirbels und verlaufen jeweils zum Hilus der rechten und linken Lunge. Im Bereich des Hilus der Lunge unterteilt sich jeder Hauptbronchus in Lobärbronchien (Bronchien zweiter Ordnung). Der Aortenbogen befindet sich über dem linken Hauptbronchus und die Vena azygos über dem rechten. Der rechte Hauptbronchus steht senkrechter und ist kürzer (etwa 3 cm) als der linke Hauptbronchus (4 – 5 cm lang). Der rechte Hauptbronchus ist breiter (Durchmesser 1,6 cm) als der linke (1,3 cm). Die Wände der Hauptbronchien haben die gleiche Struktur wie die Wände der Luftröhre. Die Wände der Hauptbronchien sind innen mit Schleimhaut ausgekleidet und außen mit Adventitia bedeckt. Die Basis der Wände bilden Knorpel, die hinten nicht geschlossen sind. Der rechte Hauptbronchus enthält 6-8 Knorpelhalbringe, der linke 9-12 Knorpel.
Innervation der Luftröhre und der Hauptbronchien: Äste des rechten und linken Nervus laryngeus recurrens und sympathische Stämme.
Blutversorgung: Äste der Arteria thyreoidea inferior, Arteria thoracica interna, Aorta thoracica. Der venöse Abfluss erfolgt in die brachiozephalen Venen.
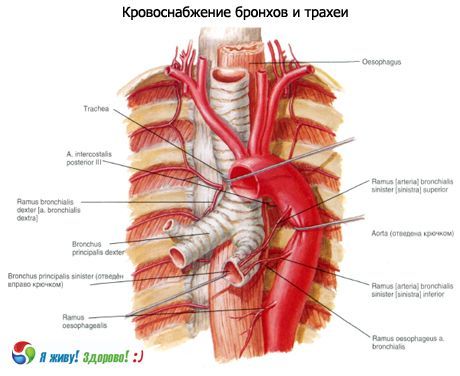
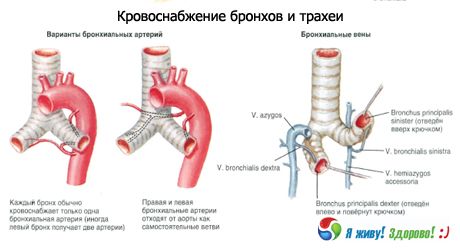
Lymphdrainage: in die tiefen zervikalen lateralen (jugularis interna) Lymphknoten, prä- und paratracheale, obere und untere tracheobronchiale Lymphknoten.
Histologische Struktur der Bronchien
Die Luftröhre und die großen Bronchien sind außen von einer lockeren Bindegewebshülle, der Adventitia, umgeben. Diese Hülle besteht aus lockerem Bindegewebe, das Fettzellen in den großen Bronchien enthält. Blutgefäße, Lymphgefäße und Nerven verlaufen durch sie. Die Adventitia ist nicht klar vom peribronchialen Bindegewebe abgegrenzt und ermöglicht zusammen mit diesem eine gewisse Verschiebung der Bronchien gegenüber den umgebenden Lungenanteilen.
Weiter innen liegen die faserknorpelige und teilweise muskuläre Schicht, die submuköse Schicht und die Schleimhaut. In der Faserschicht befindet sich neben den knorpeligen Halbringen ein Netzwerk aus elastischen Fasern. Die faserknorpelige Membran der Trachea ist durch lockeres Bindegewebe mit den angrenzenden Organen verbunden.
Die Vorder- und Seitenwände der Luftröhre und der großen Bronchien werden von Knorpeln und den dazwischen liegenden Ringbändern gebildet. Das Knorpelskelett der Hauptbronchien besteht aus Halbringen aus hyalinem Knorpel, deren Größe mit abnehmendem Bronchiendurchmesser abnimmt und den Charakter eines elastischen Knorpels annimmt. Somit bestehen nur große und mittlere Bronchien aus hyalinem Knorpel. Knorpel nehmen 2/3 des Umfangs ein, der membranöse Teil 1/3. Sie bilden ein faserknorpeliges Skelett, das den Erhalt des Lumens der Luftröhre und der Bronchien gewährleistet.
Muskelbündel konzentrieren sich im membranösen Teil der Luftröhre und der Hauptbronchien. Man unterscheidet zwischen der oberflächlichen oder äußeren Schicht, die aus seltenen Längsfasern besteht, und der tiefen oder inneren Schicht, einer durchgehenden dünnen Membran aus Querfasern. Muskelfasern befinden sich nicht nur zwischen den Knorpelenden, sondern dringen auch in die Ringräume des knorpeligen Teils der Luftröhre und in größerem Maße in die Hauptbronchien ein. So finden sich in der Luftröhre glatte Muskelbündel mit transversaler und schräger Anordnung nur im membranösen Teil, d. h. die Muskelschicht als solche fehlt. In den Hauptbronchien sind über den gesamten Umfang seltene Gruppen glatter Muskulatur vorhanden.
Mit abnehmendem Bronchiendurchmesser entwickelt sich die Muskelschicht stärker und ihre Fasern verlaufen leicht schräg. Die Kontraktion der Muskeln führt nicht nur zu einer Verengung des Bronchiallumens, sondern auch zu einer gewissen Verkürzung, wodurch die Bronchien aufgrund einer Abnahme der Atemwegskapazität an der Ausatmung teilnehmen. Durch die Kontraktion der Muskeln kann das Bronchiallumen um 1/4 verengt werden. Beim Einatmen verlängert und dehnt sich der Bronchus. Die Muskeln erreichen die respiratorischen Bronchiolen 2. Ordnung.
Innerhalb der Muskelschicht befindet sich die Submukosa, die aus lockerem Bindegewebe besteht. Sie enthält Gefäß- und Nervenformationen, ein submuköses Lymphnetz, Lymphgewebe und einen erheblichen Anteil der Bronchialdrüsen, die vom tubulären, azinösen Typ sind und eine gemischte schleimig-seröse Sekretion aufweisen. Sie bestehen aus Endabschnitten und Ausführungsgängen, die in kolbenförmigen Ausstülpungen an der Schleimhautoberfläche münden. Die vergleichsweise große Länge der Gänge trägt zum langfristigen Verlauf der Bronchitis bei entzündlichen Prozessen in den Drüsen bei. Eine Atrophie der Drüsen kann zum Austrocknen der Schleimhaut und zu entzündlichen Veränderungen führen.
Die meisten großen Drüsen befinden sich oberhalb der Tracheagabelung und im Bereich der Aufteilung der Hauptbronchien in Lappenbronchien. Ein gesunder Mensch scheidet täglich bis zu 100 ml Sekret aus. Es besteht zu 95 % aus Wasser, zu 5 % aus Proteinen, Salzen, Lipiden und anorganischen Substanzen. Mucine (hochmolekulare Glykoproteine) dominieren das Sekret. Derzeit werden 14 Arten von Glykoproteinen unterschieden, von denen 8 in den Atemwegen vorkommen.
Schleimhaut der Bronchien
Die Schleimhaut besteht aus dem Integumentarepithel, der Basalmembran, der Lamina propria der Schleimhaut und der Muscularis mucosa.
Das Bronchialepithel enthält hohe und niedrige Basalzellen, die jeweils an der Basalmembran befestigt sind. Die Dicke der Basalmembran variiert zwischen 3,7 und 10,6 μm. Das Epithel der Trachea und der großen Bronchien ist mehrreihig, zylindrisch und bewimpert. Die Dicke des Epithels in Höhe der segmentalen Bronchien beträgt 37 bis 47 μm. Es besteht aus vier Hauptzelltypen: Flimmer-, Becher-, Intermediär- und Basalzellen. Darüber hinaus finden sich seröse, Bürsten-, Clara- und Kulchitsky-Zellen.
Flimmerzellen dominieren auf der freien Oberfläche der Epithelschicht (Romanova LK, 1984). Sie haben eine unregelmäßige prismatische Form und einen ovalen, blasenförmigen Kern im mittleren Teil der Zelle. Die elektronenoptische Dichte des Zytoplasmas ist gering. Es gibt nur wenige Mitochondrien, das endoplasmatische granuläre Retikulum ist schwach entwickelt. Jede Zelle trägt kurze Mikrovilli und etwa 200 Flimmerhärchen auf ihrer Oberfläche, 0,3 µm dick und etwa 6 µm lang. Beim Menschen beträgt die Flimmerhärchendichte 6 µm 2.
Zwischen benachbarten Zellen bilden sich Zwischenräume; die Zellen sind durch fingerartige Auswüchse des Zytoplasmas und der Desmosomen miteinander verbunden.
Die Population der Flimmerzellen wird nach dem Differenzierungsgrad ihrer apikalen Oberfläche in folgende Gruppen unterteilt:
- Zellen in der Phase der Bildung von Basalkörpern und Axonemen. Zu diesem Zeitpunkt fehlen Zilien an der apikalen Oberfläche. Während dieser Zeit kommt es zur Ansammlung von Zentriolen, die sich zur apikalen Oberfläche der Zellen bewegen, und zur Bildung von Basalkörpern, aus denen sich die Axoneme der Zilien zu bilden beginnen.
- Zellen in der Phase mäßig ausgeprägter Ziliogenese und Zilienwachstums. An der apikalen Oberfläche solcher Zellen erscheint eine kleine Anzahl von Zilien, deren Länge 1/2–2/3 der Länge der Zilien differenzierter Zellen beträgt. In dieser Phase dominieren Mikrovilli an der apikalen Oberfläche.
- Zellen in der Phase der aktiven Ziliogenese und des Zilienwachstums. Die apikale Oberfläche solcher Zellen ist fast vollständig mit Zilien bedeckt, deren Größe der Ziliengröße von Zellen in der vorhergehenden Phase der Ziliogenese entspricht.
- Zellen in der Phase der abgeschlossenen Ziliogenese und des Zilienwachstums. Die apikale Oberfläche solcher Zellen ist vollständig mit dicht angeordneten langen Zilien bedeckt. Elektronenbeugungsmuster zeigen, dass die Zilien benachbarter Zellen gleichgerichtet und gekrümmt sind. Dies ist Ausdruck des mukoziliären Transports.
Alle diese Zellgruppen sind auf Fotos, die mittels Lichtelektronenmikroskopie (REM) aufgenommen wurden, deutlich zu erkennen.
Die Zilien sind an den Basalkörpern im apikalen Teil der Zelle befestigt. Das Axonem des Ziliens besteht aus Mikrotubuli, von denen sich neun Paare (Doubletts) entlang der Peripherie und zwei einzelne (Singuletts) im Zentrum befinden. Doublets und Singuletts sind durch Nexinfibrillen verbunden. Jedes Doublett hat auf einer Seite zwei kurze „Griffe“, die ATPase enthalten, die an der Freisetzung von ATP-Energie beteiligt ist. Aufgrund dieser Struktur schwingen die Zilien rhythmisch mit einer Frequenz von 16–17 in Richtung Nasopharynx.
Sie bewegen den Schleimfilm, der das Epithel bedeckt, mit einer Geschwindigkeit von etwa 6 mm/min und gewährleisten so eine kontinuierliche Drainagefunktion des Bronchus.
Flimmerepithelzellen befinden sich nach Ansicht der meisten Forscher im Stadium der endgültigen Differenzierung und sind nicht in der Lage, sich durch Mitose zu teilen. Nach dem modernen Konzept sind Basalzellen Vorläufer von Intermediärzellen, die sich zu Flimmerzellen differenzieren können.
Becherzellen erreichen wie Flimmerzellen die freie Oberfläche der Epithelschicht. Im membranösen Teil der Luftröhre und der großen Bronchien machen Flimmerzellen bis zu 70–80 % aus, während Becherzellen nicht mehr als 20–30 % ausmachen. An Stellen, an denen sich entlang des Umfangs der Luftröhre und der Bronchien knorpelige Halbringe befinden, finden sich Zonen mit unterschiedlichen Verhältnissen von Flimmer- und Becherzellen:
- mit einem Überwiegen von Flimmerzellen;
- mit einem nahezu gleichen Verhältnis von Flimmer- und Sekretionszellen;
- mit einem Überwiegen von Sekretionszellen;
- mit einem vollständigen oder fast vollständigen Fehlen von Flimmerzellen („nicht-flimmernd“).
Becherzellen sind einzellige Drüsen vom merokrinen Typ, die Schleimsekret absondern. Die Form der Zelle und die Lage des Zellkerns hängen von der Phase der Sekretion und der Füllung des supranukleären Teils mit Schleimkörnchen ab, die zu größeren Körnchen verschmelzen und sich durch eine geringe Elektronendichte auszeichnen. Becherzellen haben eine längliche Form, die während der Ansammlung von Sekret die Form eines Bechers annimmt, dessen Basis auf der Basalmembran liegt und eng mit dieser verbunden ist. Das breite Ende der Zelle ragt kuppelförmig auf die freie Oberfläche und ist mit Mikrovilli ausgestattet. Das Zytoplasma ist elektronendicht, der Zellkern ist rund, das endoplasmatische Retikulum ist rau und gut entwickelt.
Becherzellen sind ungleichmäßig verteilt. Rasterelektronenmikroskopie zeigte, dass verschiedene Zonen der Epithelschicht heterogene Bereiche enthalten, die entweder ausschließlich aus Flimmerepithelzellen oder ausschließlich aus sekretorischen Zellen bestehen. Kontinuierliche Ansammlungen von Becherzellen sind jedoch relativ selten. Entlang des Umfangs des segmentalen Bronchusabschnitts eines gesunden Menschen gibt es Bereiche, in denen das Verhältnis von Flimmerepithelzellen zu Becherzellen 4:1–7:1 beträgt, während es in anderen Bereichen 1:1 beträgt.
Die Anzahl der Becherzellen nimmt distal in den Bronchien ab. In den Bronchiolen werden Becherzellen durch Clara-Zellen ersetzt, die an der Produktion seröser Schleimkomponenten und der alveolären Hypophase beteiligt sind.
In kleinen Bronchien und Bronchiolen fehlen Becherzellen normalerweise, können aber bei Pathologien auftreten.
1986 untersuchten tschechische Wissenschaftler die Reaktion des Atemwegsepithels von Kaninchen auf die orale Verabreichung verschiedener schleimlösender Substanzen. Es stellte sich heraus, dass die Zielzellen der Mukolytika Becherzellen sind. Nach der Entfernung des Schleims degenerieren Becherzellen in der Regel und lösen sich allmählich vom Epithel ab. Das Ausmaß der Schädigung der Becherzellen hängt von der verabreichten Substanz ab: Lasolvan hat die stärkste Reizwirkung. Nach der Verabreichung von Broncholysin und Bromhexin kommt es im Atemwegsepithel zu einer massiven Differenzierung neuer Becherzellen, was zu einer Becherzellhyperplasie führt.
Basal- und Intermediärzellen liegen tief in der Epithelschicht und erreichen nicht die freie Oberfläche. Sie sind die am wenigsten differenzierten Zellformen, aufgrund derer hauptsächlich die physiologische Regeneration erfolgt. Intermediärzellen haben eine längliche Form, Basalzellen sind unregelmäßig kubisch. Beide haben einen runden, DNA-reichen Zellkern und wenig Zytoplasma, das bei Basalzellen eine höhere Dichte aufweist.
Aus Basalzellen können sich sowohl Flimmerzellen als auch Becherzellen entwickeln.
Sekretorische und Flimmerzellen werden unter dem Namen „Mukoziliarapparat“ zusammengefasst.
Der Prozess der Schleimbewegung in den Atemwegen der Lunge wird als mukoziliäre Clearance bezeichnet. Die funktionelle Effizienz der MCC hängt von der Frequenz und Synchronizität der Bewegung der Flimmerhärchen des Flimmerepithels und, was sehr wichtig ist, von den Eigenschaften und rheologischen Eigenschaften des Schleims ab, d. h. von der normalen Sekretionskapazität der Becherzellen.
Seröse Zellen sind nur wenige vorhanden, erreichen die freie Oberfläche des Epithels und zeichnen sich durch kleine, elektronendichte Granula der Proteinsekretion aus. Das Zytoplasma ist ebenfalls elektronendicht. Mitochondrien und raues Retikulum sind gut entwickelt. Der Zellkern ist rund und befindet sich meist im mittleren Teil der Zelle.
Sekretorische Zellen, auch Clara-Zellen genannt, kommen am häufigsten in den kleinen Bronchien und Bronchiolen vor. Wie seröse Zellen enthalten sie kleine, elektronendichte Granula, zeichnen sich jedoch durch die geringe Elektronendichte des Zytoplasmas und das Vorherrschen eines glatten, endoplasmatischen Retikulums aus. Der runde Zellkern befindet sich im mittleren Teil der Zelle. Clara-Zellen sind an der Bildung von Phospholipiden und möglicherweise an der Produktion von Tensiden beteiligt. Unter Bedingungen erhöhter Reizung können sie sich offenbar in Becherzellen verwandeln.
Bürstenzellen besitzen Mikrovilli auf ihrer freien Oberfläche, jedoch keine Zilien. Ihr Zytoplasma weist eine geringe Elektronendichte auf, und ihr Zellkern ist oval und blasenförmig. Im Handbuch von Ham A. und Cormack D. (1982) gelten sie als Becherzellen, die ihr eigenes Sekret absondern. Ihnen werden viele Funktionen zugeschrieben: Absorption, Kontraktilität, Sekretion und Chemorezeptor. In den menschlichen Atemwegen sind sie jedoch praktisch unerforscht.
Kulchitsky-Zellen finden sich im gesamten Bronchialbaum an der Basis der Epithelschicht. Sie unterscheiden sich von Basalzellen durch die geringe Elektronendichte des Zytoplasmas und das Vorhandensein kleiner Körnchen, die unter einem Elektronenmikroskop und unter einem Lichtmikroskop mit Silberimprägnierung sichtbar werden. Sie werden als neurosekretorische Zellen des APUD-Systems klassifiziert.
Unter dem Epithel befindet sich die Basalmembran, die aus kollagenen und nichtkollagenen Glykoproteinen besteht. Sie bietet Halt und Befestigung am Epithel und ist am Stoffwechsel und an immunologischen Reaktionen beteiligt. Der Zustand der Basalmembran und des darunterliegenden Bindegewebes bestimmt Struktur und Funktion des Epithels. Die Lamina propria ist eine Schicht lockeren Bindegewebes zwischen der Basalmembran und der Muskelschicht. Sie enthält Fibroblasten, Kollagen und elastische Fasern. Die Lamina propria enthält Blut- und Lymphgefäße. Kapillaren erreichen die Basalmembran, durchdringen sie aber nicht.
In der Schleimhaut der Trachea und Bronchien, vor allem in der Lamina propria und in der Nähe der Drüsen, in der Submukosa, befinden sich ständig freie Zellen, die durch das Epithel in das Lumen eindringen können. Unter ihnen überwiegen Lymphozyten, Plasmazellen, Histiozyten, Mastzellen (Laborozyten), neutrophile und eosinophile Leukozyten sind seltener. Die ständige Anwesenheit von Lymphzellen in der Schleimhaut der Bronchien wird mit dem speziellen Begriff "bronchoassoziiertes lymphatisches Gewebe" (BALT) bezeichnet und gilt als immunologische Schutzreaktion auf Antigene, die mit Luft in die Atemwege eindringen.


 [
[