Facharzt des Artikels
Neue Veröffentlichungen
Leukoplakie der Harnblase
Zuletzt überprüft: 04.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
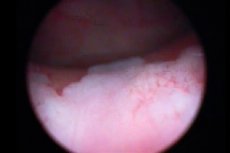
Das Urogenitalsystem ist eines der anfälligsten im menschlichen Körper. Neben Blasenentzündungen und anderen entzündlichen Erkrankungen können sich schmerzhafte strukturelle Prozesse wie eine Leukoplakie der Blase entwickeln. Dabei handelt es sich um eine pathologische Verhornung des Organepithels, also die Umwandlung von Übergangsepithelgewebe in Flachgewebe. Infolgedessen bilden sich Verhornungsherde auf den Schleimhäuten, die nicht die notwendige Schutzfunktion erfüllen, was bald zur Entwicklung einer chronischen Blasenentzündung führt.
Leukoplakie wird oft mit einer gewöhnlichen Blasenentzündung verwechselt, die jedoch nicht auf konventionelle Behandlungen anspricht. Eine adäquate Therapie kann erst nach einer ordnungsgemäß durchgeführten Diagnose verordnet werden, die die heimtückische Krankheit bestätigt. [ 1 ]
Epidemiologie
Chronische Entzündungsprozesse im unteren Harntraktabschnitt kommen bei Patientinnen sehr häufig vor. Sie sind der häufigste Grund für einen Besuch beim Urologen, Gynäkologen und Therapeuten.
Jährlich müssen etwa 3 Millionen Amerikanerinnen wegen Harnwegserkrankungen zum Arzt. Im postsowjetischen Raum wird die Inzidenz auf etwa 15.000 bis 20.000 Fälle pro 1 Million Patienten geschätzt. Jede zweite von zehn Frauen erkrankt mindestens einmal im Leben an einer entzündlichen Blasenerkrankung, eine davon an einer chronischen Form der Entzündung.
Rückfälle sind typisch für Leukoplakie der Blase. Es wurde festgestellt, dass jede zweite Frau nach Abklingen des Entzündungsprozesses im Laufe des Jahres einen erneuten Krankheitsschub erlebt, und 50 % der Zystitis-Exazerbationen treten mehr als dreimal pro Jahr auf.
Verschiedenen Daten zufolge wird in 64-100 % der Fälle während einer Zystoskopie eine Leukoplakie der Blase diagnostiziert, begleitet von anhaltenden Harnwegsstörungen und chronischen Beckenschmerzen. Die häufigsten Lokalisationen pathologischer Herde sind der Organhals und das Blasendreieck.
Trotz der Prävalenz der Krankheit gilt Leukoplakie immer noch als eine der am wenigsten erforschten Erkrankungen der Blasenschleimhaut. [ 2 ]
Ursachen Blasenleukoplakie
Trotz zahlreicher Studien ist die Ursache der Blasenleukoplakie für Wissenschaftler immer noch ein Rätsel. Die gängigste Theorie besagt, dass Leukoplakie eine Folge intrauteriner Anomalien ist. Das heißt, während der intrauterinen Entwicklung bilden sich bestimmte defekte Herde in den Wänden des Harnsystems. Diese Theorie wird durch die Tatsache gestützt, dass die Krankheit am häufigsten bei Menschen mit Entwicklungsstörungen der Harnwege auftritt. Darüber hinaus spielen auch Risikofaktoren, auf die wir später noch eingehen, eine Rolle. Am häufigsten ist ein infektiöser Einfluss: Die zelluläre Transformation beginnt nach einer infektiösen Pathologie. [ 3 ]
Die Entwicklung einer Leukoplakie wird durch folgende Infektionen hervorgerufen:
- Gonokokken;
- Chlamydien;
- Trichomonaden;
- Herpesvirus;
- Papillomaviren.
Auch eine andere Infektion kann über den Blut- und Lymphfluss in die Blase gelangen:
- Staphylokokken;
- Streptokokken;
- E. coli usw.
Risikofaktoren
Die folgenden Faktoren erhöhen die Wahrscheinlichkeit, eine Leukoplakie der Blase zu entwickeln:
- endokrine Erkrankungen, die die Funktion der Hypophyse und des Hypothalamus sowie der paarigen weiblichen Geschlechtsdrüsen – der Eierstöcke – beeinträchtigen. Mit steigendem Östrogenspiegel wird das Epithel anfällig und anfällig für Veränderungen. Bei manchen Patienten beginnt sich nach längerer Behandlung mit Hormonen eine Leukoplakie zu entwickeln;
- entzündliche Prozesse in der Blase oder in nahe gelegenen Organen. Leukoplakie entwickelt sich häufig vor dem Hintergrund einer chronischen Blasenentzündung, Urolithiasis, traumatischer Blasenverletzungen und des Eindringens von Fremdkörpern in die Blasenhöhle.
- chronische pathologische Prozesse im Körper – zum Beispiel chronische Mandelentzündung, Karies, Pyelonephritis usw.;
- anhaltender und schwerer Rückgang der Immunabwehr.
Der Beginn einer Leukoplakie der Blase kann vor dem Hintergrund promiskuitiver sexueller Beziehungen ohne Barriereschutz, mit häufigem Stress und Unterkühlung auftreten. [ 4 ]
Pathogenese
Wenn keine Probleme mit der Blase vorliegen, produziert ihre Epithelschicht polymere Kohlenhydrat-Protein-Komplexe – Mukopolysaccharide. Ihre Aufgabe ist es, das Anhaften mikrobieller Zellen an den Organwänden zu verhindern. Diese Komplexe bieten außerdem Zellschutz vor Zerstörung durch Säureeinwirkung.
Bei einer pathologischen Transformation des Epithels ist dieser Zellschutz nicht mehr zuverlässig und pathogene Mikroorganismen dringen nahezu ungehindert in die Zellstrukturen ein. Der Patient entwickelt einen chronischen Entzündungsprozess. Es tritt eine besondere Zyklizität auf: Eine Blasenentzündung verschlimmert den Verlauf der Leukoplakie, was wiederum die Aktivität der Entzündungsreaktion aufrechterhält.
Eine mikrobielle Infektion gelangt hauptsächlich aufsteigend, d. h. von der Oberfläche des äußeren Genitalbereichs, in die Harnwege. Die Infektion kann auch durch Blut oder Lymphflüssigkeit übertragen werden, was jedoch relativ selten ist. In diesem Fall können Bakterien aus Organen wie den Nieren, dem unteren Verdauungstrakt, der Gebärmutter usw. eindringen. [ 5 ]
Die epitheliale Transformation im Bereich des Blasendreiecks liegt im Normbereich. Dieser Zustand entwickelt sich bei Frauen unter dem Einfluss von Östrogenen. Wenn diese Veränderungen nicht
Symptome Blasenleukoplakie
Die Grundsymptome einer Leukoplakie der Blase ähneln stark denen einer akuten Blasenentzündung. Patienten berichten von Schmerzen im Schambereich, häufigem Harndrang, Brennen und Stechen beim letzten Wasserlassen sowie Beschwerden beim Geschlechtsverkehr. Im Urin können leichte Flocken und sogar Blutfäden sichtbar sein.
Erste Anzeichen eines Problems:
- häufiger Drang, die Blase zu entleeren;
- Unterbrechungen des Harnflusses beim Wasserlassen;
- Unbehagen, Schmerzen und andere unangenehme Empfindungen beim Wasserlassen;
- ein unangenehmes Gefühl im Unterbauch, ein ziehendes Gefühl in der Lendenwirbelsäule;
- Verschlechterung des allgemeinen Wohlbefindens, Apathie, eingeschränkte Arbeitsfähigkeit;
- ein Gefühl der unzureichenden Entleerung der Blase.
Harninkontinenz ist ein Symptom, das nicht bei allen Patienten auftritt. Es ist charakteristisch für die sogenannte zervikale Leukoplakie (wenn sich die Läsion im Blasenhals befindet) oder wird bei fortgeschrittenen Formen dieser Krankheit festgestellt. Inkontinenz kann unterschiedlich stark ausgeprägt sein: Bei manchen Patienten tritt sie vor dem Hintergrund einer relativ vollen Blase auf, während bei anderen bereits 15 bis 20 Minuten nach der vollständigen Entleerung des Organs ein Auslaufen beobachtet werden kann. [ 6 ]
Die angegebenen Symptome sind unspezifisch und können nicht nur auf das Vorliegen einer Leukoplakie, sondern auch auf eine Verschlimmerung einer Blasenentzündung oder anderer Probleme der Harnwege hinweisen. Die endgültige Diagnose kann niemals allein durch die Beschreibung des Krankheitsbildes gestellt werden. Eine gründliche Diagnostik mit Zystoskopie und Biopsie ist notwendig.
Leukoplakie der Blase bei Frauen
Leukoplakie der Blase kann sowohl Männer als auch Frauen betreffen. Frauen sind jedoch häufiger von dieser Krankheit betroffen, was hauptsächlich auf bestimmte anatomische Merkmale zurückzuführen ist.
Ein kurzer Harnröhrenkanal ermöglicht es dem Infektionserreger, leicht in die Blase des Patienten zu gelangen. Und eine geschwächte Immunität, Stress in Kombination mit anderen Faktoren ermöglichen die schnelle Entwicklung pathologischer Prozesse.
Am häufigsten gelangt die Infektion aufsteigend vom äußeren Genitalbereich in die Harnwege.
Bei der Leukoplakie der Blase wandelt sich die normale Epithelschicht in eine flache Schicht um, wobei sich keratinisierte Herde bilden. Die Krankheit wird entweder zufällig oder während einer langfristigen und ineffektiven Behandlung einer Blasenentzündung diagnostiziert. Grundlage für eine korrekte Diagnose ist in diesem Fall eine Biopsie mit anschließender Histologie des ausgewählten Materials.
Bei Frauen kann Leukoplakie nicht nur die Blase, sondern auch den Gebärmutterhals betreffen. Diese Pathologie tritt bei vielen Patienten im gebärfähigen Alter auf. Die Krankheit ist in der Regel durch einen chronischen Verlauf gekennzeichnet.
Leukoplakie der Blase und Schwangerschaft
Bei einer Leukoplakie der Blase kann eine Schwangerschaft erheblich kompliziert sein – vor allem aufgrund der hohen Wahrscheinlichkeit eines Rückfalls der Krankheit. Verschlimmert sich die Erkrankung im ersten Schwangerschaftstrimester, besteht das Risiko eines spontanen Schwangerschaftsabbruchs oder des Auftretens von Entwicklungsstörungen beim zukünftigen Baby.
Eine Verschlimmerung im dritten Trimester birgt das Risiko einer vorzeitigen Plazentalösung, einer intrauterinen Infektion des Fötus und einer Frühgeburt.
Bei einer Verschlimmerung der Leukoplakie während der Schwangerschaft wird die Antibiotikatherapie verschoben. Bei starken und intensiven Symptomen werden jedoch weiterhin Antibiotika verschrieben. Die vollständige Behandlung erfolgt nach der Geburt des Kindes.
Patientinnen mit Leukoplakie sollten vor der Schwangerschaft Maßnahmen zur Beseitigung der Krankheit ergreifen. Auch bei häufigen Blasenentzündungen oder chronischen Blasenentzündungen ist eine vorbeugende Behandlung erforderlich. [ 7 ]
Bühnen
Eine Leukoplakie der Blase durchläuft in ihrem Verlauf mehrere Stadien bzw. Phasen:
- Plattenepitheltransformation. Dieses Stadium ist durch die Umstrukturierung der Übergangsschicht des Epithels in mehrschichtiges Plattenepithelgewebe gekennzeichnet. Die Zellen selbst verändern sich nicht.
- Plattenepithelkarzinom-Ersatz. Dieses Stadium ist der erste Schritt zum Zelltod, da sich die Zellen im degenerierten mehrschichtigen Gewebe allmählich pathologisch verändern.
- Bildung fokaler Verdickungen vor dem Hintergrund zellulärer Verhornungsprozesse. [ 8 ]
Bei Leukoplakie der Blase treten eine Reihe sklerotischer Prozesse auf, die die Innenwände der Blasenhöhle betreffen. Mit der Zeit kann sich das Organ nicht mehr ausreichend zusammenziehen, was wiederum zu Harninkontinenz führt. Eine solche Komplikation ist charakteristisch für Leukoplakie: Bei Blasenentzündung wird ein solches Symptom nicht beobachtet. [ 9 ]
Formen
Es gibt drei Arten von Leukoplakie der Blase:
- flache Leukoplakie;
- warzige Leukoplakie mit ausgeprägten Verhornungsbereichen;
- erosiver Leukoplakie mit Vorhandensein von ulzerativen Läsionen des Schleimgewebes.
Der flache Typ der Leukoplakie verläuft oft nahezu asymptomatisch, nur bei großen Läsionen ist ein charakteristisches Krankheitsbild zu beobachten.
Die warzigen und erosiven Pathologien gehen mit ausgeprägten Schmerzsymptomen einher. Die Leukoplakie des Blasenhalses ist durch besonders intensive Symptome gekennzeichnet: Mit der Ausbreitung des pathologischen Prozesses verschlechtert sich der Zustand des Patienten stark und es treten Symptome einer akuten Blasenentzündung auf. Eine medikamentöse Therapie bringt oft keine sichtbare Linderung.
Komplikationen und Konsequenzen
Auch nach einer vollständigen Behandlung der Leukoplakie der Blase muss sich der Patient einer systematischen Präventivdiagnostik unterziehen, um ein Wiederauftreten der Krankheit sowie Komplikationen wie die folgenden zu verhindern:
- Malignität, Entwicklung eines bösartigen Prozesses in den Blasenwänden;
- Störung der normalen Funktion des Harnsystems, Verlust der Kontraktilität der Blase, Harnverlust und Inkontinenz;
- Nierenversagen mit anschließender Störung von Wasser, Elektrolyten, Stickstoff und anderen Stoffwechselprozessen;
- Blutungen, Hämaturie.
Ein Rückfall der Leukoplakie der Blase nach medikamentöser Behandlung ist recht häufig, da eine konservative Behandlung die Krankheit nicht dauerhaft eliminiert. Nach einem radikaleren chirurgischen Eingriff tritt die Krankheit in etwa 7-12 % der Fälle erneut auf. Es ist möglich, dass ein Rückfall auf eine unvollständige Exzision der pathologischen Zone zurückzuführen ist, da in einigen Bereichen ein tieferer Eingriff erforderlich sein kann. Werden solche Merkmale nicht berücksichtigt, entstehen Voraussetzungen für eine unvollständige Entfernung der Pathologie, die die Grundlage für die erneute Entwicklung der Leukoplakie bildet. Die geringste Anzahl von Rückfällen wird nach der Radiofrequenzexzision beobachtet. [ 10 ]
Diagnose Blasenleukoplakie
Die Diagnose einer Leukoplakie der Blase kann nicht allein anhand von Patientenbeschwerden und den Ergebnissen einer objektiven Untersuchung gestellt werden. Eine umfassende Diagnose mit obligatorischer histologischer Untersuchung von Gewebepartikeln des Hohlorgans ist erforderlich.
Der vollständige Prüfungsumfang gestaltet sich in etwa wie folgt:
- Sammlung anamnestischer Daten (Häufigkeit und Intensität der Anfälle, Vorhandensein anderer Pathologien und prädisponierender Faktoren).
- Vaginale Untersuchung von Frauen (notwendig sowohl für die Differentialdiagnose als auch zur Beurteilung des allgemeinen Gesundheitszustands des Fortpflanzungssystems der Patientin).
- Laboruntersuchungen: großes Blutbild, Urinanalyse, Vaginal- und Harnröhrenabstrich, Blutbiochemie, Bestimmung des Kreatinin- und Harnstoffspiegels, Urinkultur.
- PCR- und ELISA-Diagnostik zum Nachweis einer latenten Infektion.
- Instrumentelle Diagnostik: Ultraschalluntersuchung der Nieren und der im Becken gelegenen Organe, urodynamische Diagnostikverfahren (Urometrie, Zystoskopie), Endoskopie. [ 11 ]
Die Zystoskopie der Blase wird notwendigerweise von einer Biopsie begleitet - einem Verfahren zum Abklemmen von Gewebematerial zur weiteren histologischen Untersuchung. Bei Leukoplakie gilt diese Methode als die informativste, da sie die Möglichkeit bietet, die Art der Krankheit, ihre Form und das Ausmaß der Schädigung zu beurteilen. Während der Zystoskopie sehen Leukoplakieherde wie abgeflachte weißliche Zonen, kleine Erosionen oder gelbliche Plaques aus. [ 12 ]
Zur Klärung der Diagnose einer Leukoplakie der Blase wird Ultraschall aller Beckenorgane sowie der Nieren durchgeführt. Eine solche Untersuchung zeigt Lage, Form, Struktur und Größe der betreffenden Organe. Bei der Diagnose können auch echopositive Formationen erkannt werden – beispielsweise Steine oder Tumore, die den Ultraschallfluss reflektieren können.
Zur Sicherung der Diagnose einer Leukoplakie der Blase ist der histologische Nachweis metaplastischer Veränderungen in den Zellstrukturen wichtig, auch bei einem eindeutigen endoskopischen Krankheitsbild.
Differenzialdiagnose
Die Differentialdiagnose umfasst Plattenepithelpapillome und in manchen Fällen einen malignen Prozess in der Blase. Blasenleukoplakie und Blasenkrebs können ähnliche Symptome aufweisen, aber eine korrekte Diagnostik in Form einer Urinzytologie und einer Zystoskopie mit Biopsie klärt in der Regel die Situation. Die Wahrscheinlichkeit, ein Karzinom zu erkennen, wird durch eine Zystoskopie mit blauem Licht nach intrakavitärer Instillation von Hexylaminolevulinat erhöht. Manchmal ist eine zusätzliche Biopsie mit Muskelgewebeentnahme erforderlich.
Frauen können auch gleichzeitig an einer zervikalen Leukoplakie und Blasenläsionen leiden. Die Kombination dieser Pathologien ist jedoch selten und erfordert unterschiedliche diagnostische und therapeutische Ansätze.
Wen kann ich kontaktieren?
Behandlung Blasenleukoplakie
Die Möglichkeit einer Behandlung der Leukoplakie ohne chirurgische Hilfe wird von einem Arzt nach genauer Diagnose und Bestimmung des Komplexitätsgrades der Pathologie beurteilt. Die konservative Methode beinhaltet die Anwendung medizinischer Maßnahmen auf die infektiöse Komponente der Krankheit.
Dazu ist die Einnahme folgender Medikamente notwendig:
- antimikrobielle Medikamente zur Zerstörung der pathogenen Flora;
- entzündungshemmende Medikamente;
- Mittel zur Stärkung des Immunsystems;
- Multivitaminpräparate.
Um die durch den pathologischen Prozess geschädigten Blasenwände wiederherzustellen, werden Spülungen mit speziellen Mitteln verwendet, die Analoga natürlicher Glykosaminoglykane sind. Dank solcher Verfahren ist es möglich, das geschädigte Gewebe wiederherzustellen.
Ergänzend zur Behandlung sind Physiotherapie und Diättherapie sinnvoll.
Eine chirurgische Behandlung wird dann in Erwägung gezogen, wenn eine konservative Therapie nicht das gewünschte positive Ergebnis bringt. [ 13 ]
Medikamente, die ein Arzt verschreiben kann
Im Falle eines Infektionsprozesses ist es notwendig, spezifische Medikamente zu verschreiben, die direkt auf den Erreger wirken. Es wird eine vorläufige Analyse der Urinflüssigkeit mit bakteriologischer Untersuchung und einer Beurteilung der Empfindlichkeit der pathogenen Flora gegenüber Antibiotika durchgeführt.
Bei einer Trichomonas-Zystitis ist die Verschreibung von Macmiror, Metronidazol oder Furamag erforderlich.
Bei Pilzentzündungen werden Pimafucin, Itraconazol und Fluconazol verschrieben.
Aciclovir und Interferone werden zur Behandlung von Herpes und Cytomegalovirus eingesetzt.
Eine Behandlung mit Immunstimulanzien ist erforderlich, beispielsweise Echinacea-Tinktur, Cycloferon.
Im Rahmen einer Antibiotikatherapie werden Bifidumbacterin und Lactobacterin zur Unterstützung des Immunsystems eingesetzt.
Sinnvoll sind die Medikamente Kanefron oder Nefrosten, die über einen längeren Zeitraum eingenommen werden.
Monurel |
Cranberry-Extrakt, ein sogenanntes natürliches antimikrobielles Medikament. Einmal täglich vor dem Schlafengehen einnehmen: 1 Beutel Granulat in 100 ml Wasser auflösen. Mögliche Nebenwirkungen: Durchfall, Sodbrennen, Hautausschläge. |
Kanephron |
Ein pflanzliches Präparat, ein aktives Diuretikum mit analgetischer und antimikrobieller Wirkung. Es verstärkt die Wirksamkeit der Antibiotikatherapie. Nehmen Sie dreimal täglich 2 Tabletten (oder 50 Tropfen) mit ausreichend Flüssigkeit ein. Während der Behandlung können Übelkeit, Durchfall und allergische Reaktionen auftreten. |
Urolesan |
Ein pflanzliches Heilmittel mit krampflösender, entzündungshemmender, schmerzstillender und antimikrobieller Wirkung. Das Medikament lindert Schmerzen und normalisiert das Wasserlassen. Urolesan wird oral mit einer Mahlzeit eingenommen, dreimal täglich 1 Kapsel, bis zu einem Monat lang (das Medikament kann auch in Form von Tropfen oder Sirup eingenommen werden). Nebenwirkungen: Dyspepsie, allergische Reaktionen, Schwindel, Blutdruckveränderungen. |
Nevigramon |
Uroseptikum, dessen Wirkung auf dem Vorhandensein von Nalidixinsäure beruht. Das Medikament wird eine Woche lang viermal täglich 1 g eingenommen (die Dosierung kann vom behandelnden Arzt angepasst werden). Die wahrscheinlichsten Nebenwirkungen: Dyspepsie, Cholestase, Kopfschmerzen, Sehstörungen, Allergien. |
Nolitsin |
Ein Breitband-Antibiotikum, ein Fluorchinolon der zweiten Generation. Die Tabletten werden zwischen den Mahlzeiten mit reichlich Wasser eingenommen (um eine stabile Diurese zu gewährleisten). Dosierung und Häufigkeit der Einnahme werden individuell festgelegt. Mögliche Nebenwirkungen: Sodbrennen, Übelkeit, Gelbsucht, erhöhte Angstzustände, Herzrhythmusstörungen, Hypotonie. |
Kanefron gegen Leukoplakie der Blase
Canephron wird am häufigsten zur Behandlung von Blasenentzündungen und Pyelonephritis verschrieben, eignet sich aber auch zur Behandlung von Leukoplakie der Blase. Wofür wird es verwendet?
Canephron bewältigt erfolgreich bakterielle Infektionen, beschleunigt die Entfernung von Flüssigkeit und Salzen aus dem Körper und schützt das Gewebe des Harnsystems vor Schäden. Wenn der Patient sich einer chirurgischen Entfernung von Leukoplakieherden unterziehen muss, ist Canephron auch hier unverzichtbar: Das Medikament hilft, den Entzündungsprozess zu stoppen und den Patienten auf die Operation vorzubereiten.
Standardmäßig wird Kanefron bei Leukoplakie der Blase entweder in Tropfenform (dreimal täglich 50 Tropfen) oder in Tablettenform (dreimal täglich 2 Tabletten) eingenommen. Die Verabreichungsdauer beträgt 2-3 Monate, manchmal auch länger, nach Ermessen des Arztes.
Ergänzt wird diese Behandlung durch die Anwendung einer urologischen Heilmittelsammlung sowie Getränken auf Basis von Preiselbeeren und Hagebutten.
Vitamine
Zur Behandlung und Vorbeugung von Exazerbationen der Blasenleukoplakie raten die meisten Ärzte zu Maßnahmen zur Stärkung der körpereigenen Abwehrkräfte und zur Erhöhung der Infektionsresistenz. Für alle Patienten sind Multivitaminkomplexe mit Mineralstoffen eine gute Ergänzung der Behandlung.
Hochwertige komplexe und biologisch aktive Präparate sind in den meisten Apotheken erhältlich. Und der behandelnde Arzt hilft Ihnen bei der Auswahl der optimalen Vitaminoption, zum Beispiel:
- Solgar, natürliche Cranberry mit Vitamin C;
- Nephrocaps, Elite-Pharm;
- Cystimin, Vivasan;
- Uva Ursi, Natures Way, Bärentraube;
- Vitamax, Aloe-Cranberry-Konzentrat, konzentrierter Aloe- und Cranberrysaft;
- GoLess, Landleben, Blasengesundheit;
- D-Formel, Altera Holding;
- Rensept, Kunstleben.
Die Einnahme von Vitaminpräparaten erfolgt in der Regel langfristig. Dosierung - gemäß den Anweisungen für ein bestimmtes komplexes Produkt.
Physiotherapeutische Behandlung
Zur Behandlung einer Leukoplakie der Blase werden häufig physiotherapeutische Methoden eingesetzt:
- Laserbehandlung in Kombination mit Kurzpuls-Elektroanalgesie;
- Laserbehandlung mit Magnetfeldtherapie;
- Kurzpuls-Elektroanalgesie mit Magnetfeldtherapie;
- Mikrowellentherapie;
- Ultrahochfrequenztherapie;
- Exposition gegenüber sinusförmig modulierten Strömen;
- endovesikale Phonophorese.
Im Rahmen der physiotherapeutischen Behandlung wird empfohlen, die Anwendung sinusförmig modulierter Ströme durch Elektrophorese zu ergänzen. Dank dieser Kombination ist es möglich, die gestörten Impulse des durch die Krankheit geschädigten Organs zu blockieren.
Die Anwendung von Wärmebehandlungen bei Leukoplakie der Blase ist ungeeignet. Darüber hinaus schaffen zu Hause durchgeführte Wärmebehandlungen (Bäder, Heizkissen usw.) optimale Bedingungen für die schnelle Vermehrung der Infektion.
Ozontherapie bei Leukoplakie der Blase
Bei einigen Patienten mit Blasenleukoplakie wird eine Kombinationstherapie mit 0,4 mg Tamsulosin morgens und intravenöser ozonisierter Kochsalzlösung mit einer Ozonkonzentration von 6 mg/Liter angewendet. Die Ozontherapie besteht aus fünf täglichen intravenösen Injektionen, danach wird eine eintägige Pause eingelegt und eine fünftägige Behandlung wiederholt. Die Dauer jeder Infusion beträgt zwischen einer halben und fünfzig Minuten.
Als Kriterium für die Wirksamkeit der Ozontherapie gelten die Stabilisierung des Harnprozesses, das Verschwinden der klinischen Krankheitssymptome sowie die Verbesserung der Labor- und Funktionsindikatoren. In der Regel sind nach 1-2 Eingriffen erste Besserungserscheinungen zu beobachten.
Die Ozontherapie geht nicht mit negativen Nebenwirkungen und allergischen Prozessen einher. Die Technik ist recht einfach und zugänglich und kann sowohl im Krankenhaus als auch ambulant angewendet werden.
Hausmittel
Volksheilmittel können eine Person leider nicht vollständig von einer Leukoplakie der Blase heilen. Sie können jedoch als zusätzlicher Faktor in der vom Arzt verordneten komplexen Behandlung wirken.
- Statt Tee trinken sie frisch gepressten Karotten- und Rote-Bete-Saft.
- Legen Sie mit Hagebutten- und Sanddornöl getränkte Mullkompressen auf die äußeren Genitalien.
- Kauen Sie Propolis mehrmals täglich.
- Behandeln Sie die äußeren Genitalien abends mit Gänsefett, Kokos- oder Palmöl.
- Trinken Sie täglich 250 ml frische Milch mit darin aufgelöster Soda (1/2 Teelöffel).
Eine gute Wirkung wird auch durch die Zugabe natürlicher Kräuterpräparate auf Basis von Heilkräutern erzielt.
Kräuterbehandlung
- Trinken Sie jeden Morgen ein Glas Abkochung aus jungen Tannennadeln (1 EL Rohmaterial pro 250 ml kochendes Wasser). Bei guter Verträglichkeit kann die Abkochung auch häufiger eingenommen werden – zum Beispiel zwei- bis dreimal täglich.
- Nehmen Sie einen Schierlingsaufguss: Übergießen Sie 100 g Blütenstände mit 0,5 l Wodka und bewahren Sie die Mischung drei Wochen lang an einem kühlen Ort auf. Filtern Sie die Mischung und beginnen Sie mit der Behandlung. Trinken Sie am ersten Tag 1 Tropfen Tinktur mit 100 ml Wasser. Erhöhen Sie die Anzahl der Tropfen täglich um einen Tropfen auf 40 Tropfen pro Tag.
- Täglich mit Kamillenaufguss (1 Teelöffel pro 200 ml Wasser) waschen.
- Nehmen Sie einige Wochen lang dreimal täglich einen Teelöffel Ginseng aus der Apotheke ein.
Denken Sie daran: Jede Volksbehandlung muss mit Ihrem Arzt abgestimmt werden!
Homöopathie
Eine homöopathische Behandlung wird immer vor dem Hintergrund einer konservativen Therapie verordnet: Die Kombination der Methoden wird persönlich mit dem behandelnden Arzt besprochen. Da es sich bei der Leukoplakie der Blase um eine ziemlich schwerwiegende Erkrankung handelt, ist es sehr wichtig, dass die Behandlung kompetent und gerechtfertigt ist: Die Wahl des homöopathischen Arzneimittels sollte einem erfahrenen und sachkundigen Spezialisten überlassen werden, der mit allen Details einer bestimmten Krankheit vertraut ist und über alle notwendigen Informationen über den Patienten verfügt.
Es ist zu berücksichtigen, dass zu Beginn der homöopathischen Behandlung, abhängig vom Verschreibungsschema, der Beginn einer sogenannten „primären Verschlechterung“ möglich ist. Dauer und Schweregrad sind immer unterschiedlich und lassen sich nicht erraten. Innerhalb weniger Tage sollte sich der Zustand jedoch normalisieren.
Bei der komplexen Therapie von Patienten mit Blasenleukoplakie können folgende homöopathische Präparate in individuell ausgewählten Dosierungen eingesetzt werden:
- Actea racemosa (Schwarzer Hahnenfuß);
- Ätzmittel;
- Agaricus muscarius (Fliegenpilz);
- Cocculus indicus (Herzmuschelnuss);
- Conium maculatum (Schierling);
- Kalium carbonicum;
- Kalium phosphoricum;
- Lachesis (Klapperschlange);
- Plantago major (Großer Wegerich);
- Rumex crispus (Krauser Ampfer);
- Staphysagria.
Zulässig ist auch die Verwendung von Kombinationspräparaten wie Berberis Homaccord, Belladonna Homaccord, Populus Compositum usw.
Die Mittel werden sowohl entsprechend den vorherrschenden Symptomen der Blasenleukoplakie als auch unter Berücksichtigung der konstitutionellen Merkmale des Patienten ausgewählt.
Chirurgische Behandlung
Wenn die medikamentöse Behandlung nicht zum gewünschten Ergebnis führt, empfiehlt der Arzt dem Patienten, einen Chirurgen aufzusuchen. Indikationen für einen chirurgischen Eingriff sind:
- anhaltender Entzündungsprozess, der mit Störungen der Blasenkontraktionsfunktion einhergeht;
- Leukoplakie zweiten oder dritten Grades, histologisch bestätigt;
- starkes Schmerzsyndrom, das nicht durch Medikamente gelindert werden kann;
- diagnostisch bestätigtes Vorhandensein atypischer Zellstrukturen, was ein Zeichen für eine präkanzeröse Erkrankung ist.
Bei einer Leukoplakie der Blase kann der Arzt folgende chirurgische Behandlungsmöglichkeiten in Betracht ziehen:
- Bei der TUR handelt es sich um eine transurethrale Resektion der Blase. Bei dem Eingriff werden krankhaft veränderte Schleimhautareale mit einem speziellen Schlingeninstrument entfernt. Die Schlinge wird endoskopisch in den Harnröhrenkanal eingeführt. Der Eingriff gilt als schonend und verursacht keine Schädigungen des Organs.
- Die Kauterisation der Blasenleukoplakie erfolgt durch thermische Einwirkung von Hochfrequenzstrom, der dem Gewebe mittels gerichtetem ionisiertem Argonplasma zugeführt wird. Das Interventionsgerät besteht aus einer Argongasquelle und einer Hochfrequenzstromquelle. Die Gewebekoagulation erfolgt durch Erhitzen. Die Einwirkungstiefe hängt von der Dauer, den Hardwareeinstellungen und der eingestellten Leistung ab. Die Methode ermöglicht nicht nur die Entfernung pathologischer Herde, sondern auch die Neutralisierung der pathogenen Flora in der subepithelialen Schicht.
- Die Laserkoagulation bei Blasenleukoplakie führt zur Bildung eines klar abgegrenzten homogenen Karbonisierungsbereichs: Die Strahlung wird vollständig absorbiert, was zu einer punktuellen Verdampfung des Gewebes führt. Die Eindringtiefe des Lasers ist vor dem Hintergrund des starken hämostatischen Effekts unbedeutend, was bei Operationen an blutgefäßreichem Blasengewebe von Vorteil ist. Die Laserkoagulation gilt als eine der hochwirksamen Methoden zur Behandlung von Leukoplakie. Die unbestrittenen Vorteile sind minimale Invasivität, gute Blutstillung, nahezu vollständiges Fehlen chirurgischer Komplikationen und ein möglichst kurzer Krankenhausaufenthalt des Patienten. Die Rehabilitationszeit ist kurz: Die Blasenschleimhaut ist innerhalb von 3-4 Wochen vollständig von Schorf befreit.
- Bei der Laserablation der Blasenleukoplakie wird ein Laserpuls eingesetzt, der eine hochwertige Blutstillung, minimales chirurgisches Trauma, keine postoperativen Komplikationen und eine kurze Erholungsphase gewährleistet. Die Entfernung der Blasenleukoplakie erfolgt in zwei Hauptphasen:
- Eindringen in die Harnröhre mit speziellen Instrumenten;
- Durchführen einer Operation durch Verdampfen. [ 14 ]
Während der Operation kann der Chirurg den gesamten Vorgang steuern, indem er die Wellenlänge, Dauer und Frequenz der Impulse verändert.
- Die plasmakinetische Vaporisation der Blasenleukoplakie trägt zur vollständigen Devitalisierung der geschädigten Blasenschicht bei minimaler Beeinträchtigung des umgebenden und darunterliegenden Gewebes bei. Die postoperative Phase, einschließlich der Antibiotikatherapie, gewährleistet die Eliminierung von Bakterien und hemmt die Entwicklung einer neuen Welle des Entzündungsprozesses. Die Einbeziehung von Glykosaminoglykan-Analoga in das Therapieschema trägt zur Bildung einer Schutzhülle über dem Operationsgebiet bei: Dies verhindert die Anhaftung von Uropathogenen und das Eindringen von Harnpartikeln in die Schleimhaut. Dies beschleunigt den Regenerationsprozess erheblich.
Die postoperative Phase nach der chirurgischen Behandlung ist in der Regel relativ kurz: Es wird eine Behandlung mit Antibiotika und anderen unterstützenden und stärkenden Medikamenten verschrieben:
- Das Medikament Vesicare wird nach TUR einer Blasenleukoplakie verschrieben, um die Entwicklung eines Blasenhyperaktivitätssyndroms zu verhindern. Vesicare ist ein m-Anticholinergikum und wird 2-3 Monate lang täglich in einer Dosierung von 5 mg eingenommen. Zusätzlich können Tamsulosin und Physiotherapie kombiniert werden.
- Orale Kontrazeptiva, einschließlich Arzneimittel mit antiandrogener Wirkung, werden bei histologisch bestätigter Leukoplakie nicht empfohlen. Dieselben Medikamente - zum Beispiel Jess nach Leukoplakie der Blase - können jedoch nach 3-4 Monaten eingenommen werden, wenn kein Rückfall der Krankheit auftritt. Eine Hormonersatztherapie ist in den Wechseljahren angebracht - um den Zustand des Schleimgewebes zu verbessern.
- Antibiotika und entzündungshemmende Medikamente werden verschrieben, um die Entwicklung des Entzündungsprozesses zu verhindern und die Geweberegeneration zu beschleunigen. Beispielsweise wird eine akute unkomplizierte mikrobielle Blasenentzündung am häufigsten durch Bakterien wie Escherichia coli, Enterokokken, Klebsiella und Proteus hervorgerufen. Manchmal wird dieselbe Klebsiella nach einer Leukoplakie der Blase nachgewiesen, was eine wiederholte Behandlung mit antimikrobiellen Medikamenten erforderlich machen kann.
Diät bei Leukoplakie der Blase
Um die Leukoplakie der Blase so schnell wie möglich zu beseitigen, ist neben der Behandlung eine Ernährungsumstellung erforderlich. Gerichte und darin enthaltene Produkte sollten nach dem Prinzip ihrer schonenden Wirkung auf die Verdauungsorgane ausgewählt werden. Es ist vorzuziehen, Speisen im Dampfgarer zuzubereiten, zu kochen oder zu backen.
Für Patienten mit Blasenleukoplakie empfohlene Produkte:
- frisches Obst;
- frisches und gekochtes Gemüse (außer Kohl, Tomaten, Zwiebeln und Knoblauch, Radieschen);
- nicht zu fetter Fisch, weißes Fleisch;
- fermentierte Milchprodukte;
- Getreide.
Es ist notwendig, täglich etwa zwei Liter Wasser zu trinken. Dies ist notwendig für die natürliche Spülung der Blase und die Verringerung der Harnsäurekonzentration, die die Schleimhaut des Organs reizt. Zusätzlich zu normalem sauberem Wasser wird empfohlen, Kräutertees, ungesüßten grünen Tee, Beerenkompott und Preiselbeergelee zu trinken.
Folgende Produkte sind verboten:
- Gewürze, Würzmittel, Peperoni, Senf, Meerrettich;
- alkoholische Getränke;
- Marinaden, Salz;
- Fisch-, Fleischbrühen;
- geräucherte und frittierte Produkte;
- starker Kaffee, starker schwarzer Tee, kohlensäurehaltige Getränke;
- Chips, Snacks, Croutons usw.
Die Diät basiert auf folgendem Prinzip: Die Nahrung sollte möglichst natürlich sein, ohne chemische Zusätze, ohne Gewürze, mit möglichst wenig Salz (und besser noch, ganz ohne). Je weniger Reizstoffe in der Nahrung vorhanden sind, desto schneller wird die lang ersehnte Genesung eintreten.
Verhütung
Zu den vorbeugenden Maßnahmen gehört die Vorbeugung von sexuell übertragbaren Krankheiten, hormonellen Störungen und Infektionsprozessen im gesamten Körper. Es ist wichtig, Stoffwechselstörungen sowie Infektions- und Entzündungskrankheiten rechtzeitig zu behandeln.
Es ist ratsam, vollständig mit dem Rauchen aufzuhören und den Konsum von alkoholischen Getränken, scharfen Gewürzen und Würzmitteln einzuschränken.
Alle oben genannten Maßnahmen müssen mit der sorgfältigen Einhaltung der Regeln der persönlichen und intimen Hygiene kombiniert werden. Die Vitamintherapie, einschließlich B-Vitaminen, Vitamin A, Kalzium und Coenzymen, muss über einen langen Zeitraum durchgeführt werden.
Besonderes Augenmerk sollte auf den Zustand und die Stärkung der Immunabwehr gelegt werden. Um das erforderliche Maß an Immunität aufrechtzuerhalten, ist es notwendig, sich richtig und vollständig zu ernähren, einen aktiven Lebensstil zu führen, oft an der frischen Luft zu sein und Stress zu vermeiden.
Der Blasenbereich sollte vor Verletzungen geschützt werden und beim Auftreten verdächtiger Symptome sollte möglichst schnell ein Arzt aufgesucht werden.
Prognose
Die Prognose einer Blasenleukoplakie kann günstig sein, wenn rechtzeitig und kompetent behandelt wird. Diese Behandlung sollte durchgeführt werden, bevor irreversible Schäden an den Organwänden auftreten. Das günstigste Ergebnis wird erwartet, wenn sich der Patient einer endoskopischen Intervention mit Resektion der betroffenen Epithelbereiche unterzieht. Kein Arzt kann jedoch hundertprozentig garantieren, dass die Krankheit niemals durch einen Rückfall wieder auftritt. Häufig kommt es zu wiederkehrenden Leukoplakie-Entwicklungen, die eine neue Behandlung erfordern.
Bei intensivem Fortschreiten der Erkrankung, das mit einer Schrumpfung des Harnorgans und einem Elastizitätsverlust einhergeht, wird die Prognosequalität schwer zu bestimmen. Dem Patienten wird eine langfristige Erhaltungstherapie verschrieben, um sein Wohlbefinden zu normalisieren. Wird eine solche Behandlung nicht durchgeführt, besteht ein hohes Risiko, dass die Leukoplakie der Blase durch Niereninsuffizienz kompliziert wird. Und das kann bereits zum Tod führen.

