Facharzt des Artikels
Neue Veröffentlichungen
Miliartuberkulose
Zuletzt überprüft: 07.06.2024

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
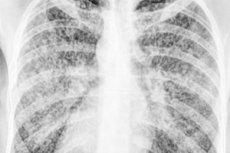
Wenn die diffuse Ausbreitung von Tuberkulose-Bakterien im Körper vom Auftreten vieler sehr kleiner Schwerpunkte in Form von Tuberkula-Tuberkeln oder Granulomen begleitet wird - Knötchen der Größe eines Hirsekörners (im lateinischen - Milium), diagnostiziertes Miliary Tuberculosis).
Solche tuberkulösen Herde in dieser Art von Krankheit können nicht nur in der Lunge, sondern auch in anderen Organen sein. [1]
Epidemiologie
Laut WHO-Daten für 2018 wurde TB bei fast 10 Millionen Menschen diagnostiziert, und etwa 1,6 Millionen Patienten starben daran. Gleichzeitig sagen Experten, dass weltweit etwa ein Drittel der Bevölkerung (insbesondere in Entwicklungsländern) eine latente Infektion haben kann. [2]
Miliary Lungentuberkulose macht 1-2% aller Fälle von Tuberkulose dieser Lokalisierung aus. Die extrapulmonalen Formen machen mindestens 20% der gesamten TB-Statistiken aus. [3]
Ursachen Miliartuberkulose
Es ist bekannt, dass Tuberkulose durch Infektion mit Mycobacterium tuberculosis-Bakterien verursacht wird. Der gleiche pathogene Mikroorganismus der Actinomycet-Gattung, die durch Lufttröpfchen in den Körper in den Körper eindringt, verursacht mehrere kleine fokale oder disseminierte Miliary-Tuberkulose.
Diese fortschreitende Erkrankung kann während der primären hämatogenen oder lymphogenen Verbreitung (Ausbreitung) von Mykobakterien im gesamten Körper oder durch Beeinflussung anderer Organe, wenn vorhandener TB nicht behandelt wird, auftreten.
Siehe auch - disseminierte Lungentuberkulose.
Ist Miliary Tuberculosis ansteckend oder nicht? Es wird angenommen, dass die Ansteckung dieser Art der Infektion mit Tuberkulose-Bazillen niedriger ist, da sie durch Blut (oder Lymphe) verteilt ist.
Tuberkulose-Bakterien werden von kranken Menschen übertragen, und Tuberkulose ist ansteckend, wenn klinische Symptome darauf hinweisen, dass der Erreger aktiv ist. Aber wenn das Mykobakterium nicht zur Entwicklung der Krankheit führt, d. H. Die Infektion ist latent (asymptomatisch), kann die Person andere nicht infizieren.
Die klinische Erfahrung zeigt, dass das Ergebnis des Tuberkulin-Hauttests - mantoux-Test -oft falsch negativ ist und in zehn Fällen aus hundert latenter Form schließlich zu einem aktiven (infektiösen). Es ist unmöglich vorherzusagen, wann dies passieren wird. [4]
Risikofaktoren
Unbestrittene Risikofaktoren für die Entwicklung von Miliary Tuberculosis sind Kontakt mit Patienten und Erkrankungen, die zu einer Immunsuppression führen - eine Schwächung der Immunabwehr des Körpers.
Und Ihr Immunsystem ist beeinträchtigt:
- In HIV und AIDS tritt bei 10% der AIDS-Patienten Miliary Tuberculosis auf (siehe - tuberkulose bei HIV-Infektion );
- Mit schlechter Ernährung und chronischem Alkoholismus;
- Bei Krebspatienten, einschließlich nach Chemotherapie;
- Bei chronischem Nierenversagen und kontinuierlicher Dialyse;
- Aufgrund des Antikörper-Mangel-Syndroms (Hypogammaglobulinämie);
- Bei langfristigen Anwendung von Immunsuppressingmedikamenten und Kortikosteroiden.
Auch das Risiko einer latenten Infektion, die zu aktiven TB führt, ist bei Diabetes erhöht.
Pathogenese
Tuberkulose ist eine heimtückische und komplexe Krankheit, und trotz der Tatsache, dass die Pathogenese von M. tuberculosis Phthisiatern bekannt ist, ist der genaue Mechanismus der Schädigung in seinen miliarischen Formen nicht vollständig aufgeklärt.
Bei Personen, die zunächst mit Mykobakterien infiziert sind, sind die oberen oder hinteren Segmente der Lungenlappen normalerweise betroffen, und die Aktivierung von Alveolar-Makrophagen führt zu einer Phagozytose der Bazillen. Das heißt, Immunität begrenzt ihre weitere Multiplikation, und normalerweise gibt es bei einer solchen Infektion keine klinischen Manifestationen.
Aber selbst in latenter Form können GON-Foci (primäre Tuberkulosekomplexe mit eingekapselten inaktiven Bakterien) lebensfähige Bazillen enthalten, die ruhend bleiben. Und wenn die Immunität schwächt, tritt eine endogene Reaktivierung von M. tuberculosis auf: Sie beginnen sich in Makrophagen zu multiplizieren und sich auf nahe gelegenen Zellen und anderen Organen auf dem hämatogenen Weg auszubreiten.
Herde in Miliary Tuberculosis sehen aus wie homogene Mikro-Noduli (1-3 mm Durchmesser) der dichten Konsistenz, die über die Lunge verteilt ist. [5]
Gleichzeitig manifestieren sich zerstörerische Veränderungen in der Lunge in Miliary Tuberculosis in Form von Gewebeinfiltration durch diese Knötchen, die sich vereinen können, wodurch größere Veränderungsherde bilden und Fibrose von Lungengeweben verursachen.
Symptome Miliartuberkulose
Die ersten Anzeichen von Miliary Tuberculosis zeigen sich durch Verschlechterung des allgemeinen Zustands und der Schwäche.
Die Kombination von Symptomen sowie Anzeichen einer extrapulmonalen Lokalisation von Läsionsorten hängen von der Form der Krankheit ab.
Die klinischen Formen der Miliary-Tuberkulose umfassen hauptsächlich miliarische Lungentuberkulose, die bei 1-7% der Patienten mit allen Formen der Tuberkulose vorkommt. Es hat andere typische symptome von Tuberkulose, einschließlich der nächtlichen Hyperhidrose (erhöhtes Schwitzen); verminderter Appetit und Gewichtsverlust; Husten (trocken oder mit schleimiger Sputum) und progressiver Dyspnoe.
Meistens sind die Manifestationen der Krankheit subakut oder chronisch; Eine akute Miliary-Tuberkulose tritt seltener häufig auf.
Im akuten Verlauf der verallgemeinerten Tuberkulose gibt es Schüttelfrost und hohes hektisches Fieber (mit Temperaturspitzen); Herzklopfen; Schwierigkeiten beim Atmen; Lebendigkeit der Haut; Übelkeit und Erbrechen (Angabe der Vergiftung); und beeinträchtigtes Bewusstsein. Diese Erkrankung - aufgrund einiger Ähnlichkeit mit Typhus-Fieber kann als Typhus oder Typhus-Miliary-Tuberkulose definiert werden, die sich am häufigsten bei Primärinfektionen entwickelt.
In der extrapulmonalen Form der Krankheit kann die Infektion mehrere Organe gleichzeitig beeinflussen. In diesem Fall wird bei Patienten multiple Lokalisierungsmiliar-Tuberkulose diagnostiziert, was sich mit einer Vielzahl von häufig nicht spezifischen Symptomen manifestiert und zu einer Funktionsstörung des betroffenen Organs oder eines bestimmten Organsystems führt.
Daher kann die tuberkulose Miliärtuberkulose der Leber asymptomatisch sein oder von Fieber und Hyperhidrose begleitet werden und zu einer Hypertrophie des Organs - Hepatomegalie führen.
Lesen Sie auch:
- Darmtuberkulose
- Pankreas-Tuberkulose
- Nierentuberkulose
- Tuberkulose der Hirnmembranen (tuberkulöse Meningitis)
Eine der selten diagnostizierten Formen von tuberkulose der extrapulmonalen Lokalisierung ist die Miliary-Tuberkulose der Haut, die bei Erwachsenen als sekundäre Form der Krankheit angesehen wird (das Ergebnis einer hämatogenen Ausbreitung der Infektion von der primären Fokus) und bei Kindern und Jungfragen-der primären Form, mit der primären Form, mit der primären Form mit der hämischen Haut. Die am häufigsten betroffenen Bereiche sind Gesicht, Hals, Extensoroberflächen der Extremitäten und des Rumpfes. Vor dem Hintergrund der konstitutionellen Symptome von Tuberkulose treten viele kleine rote Knötchen auf der Haut auf, die weder Juckreiz noch Schmerzen verursachen, aber sehr schnell in Geschwüre verwandeln, sodass die Diagnose als miliarische Tuberkulose der Haut und Subkutangewebe definiert werden kann. [6]
Komplikationen und Konsequenzen
Sauerstoffmangel (Atemnotssyndrom), der mit pathologischen Veränderungen in Alveolarwänden assoziiert ist und die Diffusion von Sauerstoff in das Blut beeinträchtigt; Pleura-Empyem mit Fibrothorax; Bronchopleura-Fistelbildung - Komplikationen der miliären Lungentuberkulose.
Die Tuberkulose von Leber-Miliary kann durch erhöhte Blut-Bilirubin-Spiegel und Gelbsucht sowie Fetthepatose und Amyloiddystrophie kompliziert werden. Darmobstruktion ist die häufigste Komplikation der Miliary-Darmtuberkulose.
Meningeal Miliary Tuberculosis (das Risiko bei Kindern erhöht) kann zu einem erhöhten Intrakranialdruck, Hydrozephalus und Lähmung von Hirnnerven führen. Und die Folge der verallgemeinerten Form der Krankheit ist ein Multi-Organ-Versagen. [7]
Diagnose Miliartuberkulose
Eine wirksame Behandlung von Miliary-Tuberkulose und Verringerung der weiteren Übertragung wird durch eine frühzeitige Diagnose erleichtert, aber Experten, die untersuchungen von Tuberkulose-Patienten durchführen, erkennen, dass es aufgrund der vielen Sorten der Krankheit und der Nichtspezifikation der klinischen Erscheinungsformen vieler Formulare bestimmte Schwierigkeiten gibt.
Es sind Standardtests erforderlich: Isolierung von M-Tuberkulose aus Sputum und Bronchiallavage, DNA-Test von Tuberkulose Bacillus durch PCR, Analyse des Adenosin-Deaminase-Spiegels im Blut, COE. Die Histologie von Gewebebiopsieproben wird ebenfalls durchgeführt. [8]
Mehr lesen:
- Labordiagnose von Tuberkulose
- Tuberkulose: Nachweis von Mycobacterium tuberculosis
- Methoden zur Erkennung von Tuberkulose
Wie instrumentelle Diagnostik durchgeführt wird, kann die Hauptmethode der Radiographie und Ultraschall, hochauflösender CT und MRT verwendet werden, um die Diagnose ausführlich in der Veröffentlichung zu klären - instrumentaldiagnostik der Tuberkulose.
Miliary Tuberculosis wird durch kleine fokale Verbreitung beider Lungen auf der Brust-Röntgenstrahlung sichtbar gemacht, eine Gruppe mehrerer, gut definierter, diffuser, verstreute fibronodularer Blackouts. Einige Patienten können mit einseitigem Pleura-Erguss mit Verdickung der viszeralen und parietalen Pleura auftreten.
Differenzialdiagnose
Die Differentialdiagnose ist wichtig: Miliary Lungentuberkulose sollte von Kryptokokkose und Lungensarkoidose von malignen Pleura-Mesotheliom unterschieden werden; Miliarische Tuberkulose des Gehirns - aus Meningokokken- oder Staphylokokken-Meningitis; Haut-Miliary-Tuberkulose erfordert eine besonders sorgfältige Differenzierung mit Dermatologischen Krankheiten mit Hautausschlägen bei Syphilis (tuberkulöser Syphilide) usw.
Weitere Informationen in den Materialien:
Wen kann ich kontaktieren?
Behandlung Miliartuberkulose
Die Hauptverkehrsbehandlung von Tuberkulose Von irgendeiner Form ist etiotrop, dauert 6-12 Monate; Die Hauptmedikamente sind antibakterielle Medikamente gegen Tuberkulose: isoniazid, Rifampicin, makrozid 500 (Pyrazinamid, Pyrazidin), Natrium para-aminoscicylat und andere.
Lesen Sie mehr über ihre Nebenwirkungen, Kontraindikationen, Verwendungsmethoden und Dosierung in der Veröffentlichung - tuberkulose-Pillen.
In abszessierten Läsionen und Gewebenekrose wird eine chirurgische Behandlung durchgeführt.
Verhütung
Die Hauptmessung ist die BCG-Impfung oder tuberkulose-Impfung.
Lesen Sie auch:
Bei erkannten latenten Infektionen ist vorbeugende vorbeugende Behandlung von Tuberkulose möglich.
Prognose
Myliary TB ist eine lebensbedrohliche Krankheit; Todesfälle durch Miliary TB treten bei fast 27% der erwachsenen Patienten und bei Kindern in mehr als 15% der Fälle auf. [9], [10]
Es kann nur eine günstige Prognose geben, wenn die Infektion so früh wie möglich nachgewiesen wird und die Antibiotikatherapie wirksam ist.

