Facharzt des Artikels
Neue Veröffentlichungen
Perikoronaritis
Zuletzt überprüft: 23.04.2024

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
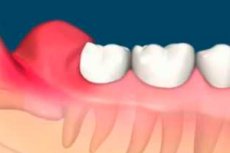
Eine solche odontogene entzündliche Erkrankung wie Perikoronaritis tritt beim Zahnen auf. Grundsätzlich gilt dies für die dritten Backenzähne, die nach 17 Jahren die allerletzten ausbrechen, und für viele ist dieser Prozess mit verschiedenen Komplikationen verbunden. Perikoronitis - Entzündung und Infektion der Weichteile um einen teilweise geschnittenen Zahn - ist häufig mit betroffenen dritten bleibenden Molaren verbunden. Andere Begleiterkrankungen sind Zahnkaries, Resorption der Wurzeln eines benachbarten Zahns und selten die Bildung von Zysten und Tumoren.
Epidemiologie
Die Prävalenz der Perikoronaritis im Alter von 20 bis 29 Jahren liegt laut Statistiken europäischer Zahnärzte bei 80%, und bei 67% der Patienten mit dieser Krankheit zeigt sich eine tiefe infektiöse Läsion der Zähne mit Ausbreitung auf die zervikalen Lymphknoten und sogar die Nasennebenhöhlen. [1]
Mindestens ein Weisheitszahn, der nicht oder teilweise ausgebrochen ist, wird von Zahnärzten bei 90% der 20-jährigen Patienten entdeckt. [2]Übrigens schneiden fast 2% der Menschen überhaupt keine dritten Backenzähne. Frauen (62,7%) leiden häufiger an Perikoronitis als Männer (37,3%). [3], [4]
Etwa 40% aller extrahierten Zähne sind Weisheitszähne, deren Ausbruch zu Perikoronaritis führte.
Ursachen perikoronarit
Die Hauptursachen für Entzündungen des Zahnfleischgewebes um die Krone eines teilweise durchgebrochenen „Weisheitszahns“ - Perikoronitis oder Perikoronitis - Infektion, deren Schwerpunkt im perikoronaren Raum während der Retention des Zahns (verzögerter Ausbruch) und seiner Dystopie gebildet wird - wenn er ganz oder teilweise mit Schleimgewebe des Zahnfleisches (der sogenannten Haube) bedeckt ist - Zahnoperculum) sowie wenn sich der Zahnkeim anfangs nicht richtig im Zahnfleisch befindet und seinen Platz im Gebiss nicht einnehmen kann.
Perikoronaritis des Weisheitszahns tritt normalerweise bei Erwachsenen auf, wenn dritte Molaren des Unterkiefers, die in einem spitzen und rechten Winkel zum zweiten Backenzahn und anderen Zähnen wachsen, in Richtung der Wange oder des Rückens der Mundhöhle gezahnt werden. Sehr oft kommt es zu einem Verschluss des Gewebes, das den dritten unteren Molaren umgibt und Zähne des Oberkiefers kaut.
Es ist klar, dass Perikoronaritis bei Kindern nicht mit Weisheitszähnen assoziiert werden kann, und wie die klinische Praxis zeigt, ist eine Entzündung des Gewebes, das einen Kinderzahn bei einem Kind umgibt, eher selten. Am häufigsten (etwa 36% der Fälle) begleitet eine Entzündung das Zahnen bei Kindern nach 10 bis 11 Jahren zweiter unterer bleibender Backenzähne.
Risikofaktoren
Die Hauptrisikofaktoren sind schlechte Mundhygiene und die Schwierigkeit, teilweise durchgebrochene Zähne zu reinigen. Dies führt zur Ansammlung von Plaque, Speiseresten und Bakterien unter der Zahnhaube, die den Zahn bedeckt, und schafft die Voraussetzungen für die Entwicklung einer schmerzhaften Entzündung.
Anomalien in der Entwicklung der Zähne sowie das Vorhandensein akuter oder chronischer Infektionen der oberen Atemwege, die nach einigen Berichten in mehr als 40% der Fälle von Perikoronitis auftreten, werden als prädisponierender Faktor angesehen . [5]
Pathogenese
In allen Fällen ist die Pathogenese der Entzündung des Zahnfleischgewebes um die Krone des ausbrechenden Zahns auf die hauptsächlich anaerobe mikrobielle Flora zurückzuführen, die sich im distalen perikoronaren Raum entwickelt - ein idealer Ort für das aktive Wachstum und die Vermehrung von Bakterien. [6]
In der Regel stehen Bakterien (einschließlich obligater Bakterien) wie Prevotella melaninogenica, Capnocytophaga spp., Peptostreptococcus spp., Veillonella spp., Fusobacterium mucleatum und Streptococcus mitis in direktem Zusammenhang mit dem Entzündungsprozess und der Veränderung der Zähne. Bacteroides oralis, Propionibacterium spp., Actinomycetales odontolyticus und Actinomycetales pyogenes. [7], [8]
Darüber hinaus hängt das morphologische Bild der Perikoronaritis nicht von der Art der Infektion ab, sondern von den Merkmalen des Entzündungsprozesses, der entweder oberflächlich (katarrhalisch) oder tiefer (an Weichteilen beteiligt) sein kann - sowohl eitrig als auch ulzerativ (mit Schleimhauterosion).
Symptome perikoronarit
Die Symptome einer Periokoronitis manifestieren sich nicht auf einmal. Die ersten Anzeichen sind die Entwicklung eines entzündlichen Ödems und das Auftreten schmerzhafter Empfindungen im Kiefer, die sich ziemlich schnell verstärken und sich auf die Ohrregion und die submandibuläre Zone ausbreiten können.
Das Spektrum der Symptome kann von leichten, leichten Schmerzen bis hin zu akuten oder pochenden Schmerzen, Rötung, Schwellung, Eiter, eingeschränkter Mundöffnung, Fieber, Lymphadenopathie, Mundgeruch, Rachenschäden und systemischer Toxämie reichen. [9]
Laut einer von Jirapun und Aurasa durchgeführten Studie wurden Symptome im Zusammenhang mit Perikoronitis als Schmerz eingestuft, 35,3%; Ödem 21,7%; Beschwerden beim Essen - 3,6%; Eiterausscheidung 3,0%; und andere Symptome, 1,3% (wie Trismus, Halsschmerzen und Lymphadenitis).
Schwellungen führen zu einer teilweisen Blockade des Kiefergelenks, was zu Schwierigkeiten beim vollständigen Öffnen des Mundes (Trismus) und Schmerzen beim Kauen führt.
Die Entzündung kann akut, subakut und chronisch sein. In vielen Fällen geht der Entzündungsprozess mit der Bildung von eitrig-nekrotischem Exsudat einher, das unter der die Zahnkrone bedeckenden Schleimhaut freigesetzt wird, und dies ist eine eitrige Perikoronitis.
Akute Perikoronaritis äußert sich in Rötung und Schwellung des den Zahn umgebenden Gewebes sowie des Gaumens und teilweise des Pharynx. Fieber; akuter pochender Schmerz (schlimmer beim Kauen); Dysphagie (Schluckbeschwerden). Akute eitrige Periokoronaritis ist durch schwere Hyperthermie gekennzeichnet; Blutung der Schleimhaut des betroffenen Bereichs; Mundgeruch (fauler Atem) und die Freisetzung von Eiter aus dem Perikoronsack; die Ausbreitung von Schmerzen im Kiefer und Hals. Es kann zu einer Zunahme und Entzündung der zervikalen Lymphknoten kommen.
Die subakute Perikoronaritis unterscheidet sich von der akuten Form durch Abwesenheit von Trismus und stärker lokalisierten Schmerzen.
Chronische Perikoronitis verursacht eine lokalisierte Schwellung des Gewebes und deren Hyperämie; periodisch dumpfer (schmerzender) Schmerz; Mazeration des Bereichs der Wangenschleimhaut, der dem ausbrechenden Zahn am nächsten liegt; Mundgeruch und unangenehmer Geschmack im Mund; Empfindlichkeit der submandibulären Lymphknoten (mit Palpation).
Komplikationen und Konsequenzen
Sie sollten sich bewusst sein, dass Periokoronitis schwerwiegende Folgen und Komplikationen haben kann, einschließlich:
- Mandelentzündung; [10]
- periglottaler Abszess;
- peritonsillärer Abszess;
- Fluss rechts ;
- regionale Lymphadenopathie (Entzündung der submandibulären und zervikalen Lymphknoten);
- Phlegmon des Pharyngealraums und des Bodens der Mundhöhle (Ludwig-Mandelentzündung);
- parodontale Entzündung;
- die Ausbreitung von Entzündungen auf das Periost des Zahnfleisches mit der Entwicklung von Periostitis.
Diagnose perikoronarit
Für Zahnärzte ist die Diagnose einer Periokoronaritis bei der Untersuchung der Mundhöhle nicht schwierig: Zähne und Zahnfleisch.
Zur Visualisierung nicht geschnittener Zähne und zur Bestimmung der Behandlungstaktik wird eine instrumentelle Diagnostik durchgeführt: Röntgen- oder Orthopantomographie mit Erstellung eines Orthopantomogramms - ein Panoramabild aller Zähne und Peritonealstrukturen.
Differenzialdiagnose
Die Differentialdiagnose hilft bei der Klärung der Diagnose in Fällen, in denen der Patient eine Follikelzyste oder eine Exostose des Kiefers, eine Schwellung des Zahnfleisches oder der Speicheldrüse hat.
Wen kann ich kontaktieren?
Behandlung perikoronarit
Die Ergebnisse der Behandlung von Patienten mit Perikoronaritis hängen von der Form der Krankheit und der Behandlungsmethode ab. [11] Die Behandlung der Perikoronaritis umfasst die Reinigung des Perikoronarraums, die Drainage des Eiters, die Drainage des betroffenen Bereichs, die Behandlung mit Antiseptika und die photodynamische Therapie mit Methylenblau. [12]
Zur Linderung von Entzündungen werden β-Lactam-Antibiotika (Amoxicillin, Clavamitin usw.) oder Metronidazol verschrieben. NSAIDs, zum Beispiel Ketonal oder Ibuprofen, helfen bei Schmerzen und Entzündungen .
Die Ergebnisse von Tests auf Empfindlichkeit gegenüber Antibiotika zeigen, dass Amoxicillin und Pristinamycin die wirksamsten Arzneimittel gegen die getesteten Stämme und insbesondere gegen als aerob eingestufte Stämme sind. Metronidazol allein oder in Kombination mit Spiramycin, Amoxicillin in einer Dosis von 4 mg / Liter und Pristinamycin sind die wirksamsten Arzneimittel gegen obligate anaerobe Bakterien. Die Wirksamkeit des letzteren Arzneimittels bestätigt seinen Wert in akuten Fällen und nach Absetzen anderer Antibiotika. [13], [14]
Zahnärzte berücksichtigen nicht nur den Grad der Entzündung und die Schwere der Infektion, sondern auch die Position des ausbrechenden Zahns. Und nach dem Ende der akuten Phase des Entzündungsprozesses wird einer der zahnchirurgischen Eingriffe durchgeführt. Wenn die Position des Zahns normal ist, ist für die Freisetzung seiner Krone und den vollständigen Ausbruch eine Entfernung der Perikoronaritis erforderlich, dh eine Operation (konventionell oder Laser), bei der ein Lappen der Zahnfleischschleimhaut über einem teilweise geschnittenen Zahn entfernt wird.
Perikoronarotomie (Perikoronektomie) wird ebenfalls durchgeführt - Entfernung der Haube während einer Perikoronaritis mit antiseptischer Behandlung der Wunde und ihrer Drainage. In beiden Fällen werden in der postoperativen Phase Antibiotika mit einem breiten Wirkungsspektrum verschrieben.
Und wenn die Position des Zahns abnormal ist, greifen Sie auf die Extraktion zurück - die Entfernung des Weisheitszahns . [15]
Die Behandlung der Perikoronaritis zu Hause erfolgt durch Spülen des Mundes mit einer warmen Lösung aus Speisesalz, einem Sud aus Salbei, Eichenrinde, Pfefferminze, Blüten einer pharmazeutischen Kamille, Ingwerwurzel sowie einer Lösung mit einigen Tropfen 10% iger Alkoholtinktur aus Propolis. [16]
Verhütung
Gründliches Zähneputzen und die Einhaltung der Regeln der Mundhygiene sowie der rechtzeitige Zugang zu medizinischer Versorgung sind Schlüsselfaktoren für die Prävention entzündlicher Zahnkrankheiten. [17]
Prognose
Perikoronaritis ist geheilt, aber die Prognose bezüglich der Dauer ihrer Behandlung hängt weitgehend von der Schwere der infektiösen Entzündung und dem Zustand des Immunsystems des Patienten ab.
Bei geringfügigen Entzündungen und angemessener Behandlung kann es mehrere Tage oder eine Woche dauern, bis sie vollständig gestoppt sind. In schweren Fällen oder mit der Entwicklung von Komplikationen einer Perikoronaritis kann die Genesung länger dauern und eine zusätzliche Therapie erfordern.

