Facharzt des Artikels
Neue Veröffentlichungen
Thymom bei Erwachsenen und Kindern
Zuletzt überprüft: 12.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Zu den eher seltenen Neoplasien zählen Fachleute das Thymom, einen Tumor des Epithelgewebes der Thymusdrüse, eines der wichtigsten lymphatischen Drüsenorgane des Immunsystems.
Epidemiologie
Der Anteil der Thymustumoren an allen Krebsarten beträgt weniger als 1 %. Die WHO schätzt die Häufigkeit von Thymomen auf 0,15 Fälle pro 100.000 Einwohner. In China beispielsweise liegt die Gesamtinzidenz bösartiger Thymome bei 6,3 Fällen pro 100.000 Einwohner. [ 1 ]
Das Thymom des vorderen Mediastinums, das 90 % aller Tumoren der Thymusdrüse ausmacht, macht 20 % der Tumoren an dieser Stelle aus – im oberen Teil der Brust, unter dem Brustbein.
In anderen Fällen (nicht mehr als 4 %) kann der Tumor in anderen Bereichen auftreten und es handelt sich um ein mediastinales Thymom.
Ursachen Thymome
Die Biologie und Klassifizierung von Thymustumoren ist eine komplexe medizinische Frage, und die genauen Ursachen des Thymoms sind noch unbekannt. Dieser Tumor tritt bei Männern und Frauen gleichermaßen auf, wobei das Thymom häufiger bei älteren Erwachsenen auftritt.
Ein Tumor der Thymusdrüse bei jungen Menschen sowie ein Thymom bei Kindern sind jedoch selten. Obwohl der Thymus (Thymusdrüse) im Kindesalter am aktivsten ist, benötigt das sich entwickelnde Immunsystem eine große Anzahl von T-Lymphozyten, die von dieser Drüse produziert werden.
Die Thymusdrüse erreicht während der Pubertät ihre größte Größe, bei Erwachsenen bildet sie sich jedoch allmählich zurück (verkleinert sich) und ihre funktionelle Aktivität ist minimal.
Weitere Informationen im Material - Physiologie der Thymusdrüse (Thymus)
Risikofaktoren
Auch erbliche oder umweltbedingte Risikofaktoren, die zur Entwicklung eines Thymoms beitragen, wurden bisher nicht identifiziert. Alter und ethnische Zugehörigkeit gelten heute als Risikofaktoren, die durch klinische Statistiken bestätigt werden.
Das Risiko dieser Art von Neoplasma steigt mit dem Alter: Thymome werden häufiger bei Erwachsenen im Alter von 40–50 Jahren sowie nach 70 Jahren beobachtet.
Laut amerikanischen Onkologen kommt dieser Tumor in den Vereinigten Staaten am häufigsten bei Asiaten, Afroamerikanern und Bewohnern der pazifischen Inseln vor; am seltensten kommt das Thymom bei Weißen und Hispanics vor. [ 2 ]
Pathogenese
Ebenso wie die Ursachen ist auch die Pathogenese des Thymoms weiterhin ein Rätsel, doch die Forscher haben die Hoffnung auf eine Lösung nicht aufgegeben und ziehen verschiedene Varianten in Betracht, darunter UV-Bestrahlung und Radioaktivität.
Der Thymus produziert T-Lymphozyten, sorgt für deren Migration zu peripheren lymphatischen Organen und induziert die Produktion von Antikörpern durch B-Lymphozyten. Darüber hinaus sezerniert dieses lymphoid-drüsenförmige Organ Hormone, die die Differenzierung von Lymphozyten und die komplexen Interaktionen von T-Zellen im Thymus und Geweben anderer Organe regulieren.
Das Thymom ist ein Epitheltumor und wächst langsam – mit der Proliferation normaler oder modifizierter medullärer Epithelzellen (ähnlich den normalen). Experten weisen darauf hin, dass die Epithelzellen, aus denen ein malignes Thymom besteht, möglicherweise keine typischen Anzeichen einer Malignität aufweisen, was die zytologischen Eigenschaften dieses Tumors bestimmt. Sein malignes Verhalten, das in 30–40 % der Fälle beobachtet wird, besteht in der Invasion umliegender Organe und Strukturen.
Die Analyse der Beziehung zwischen Thymom und anderen Erkrankungen hat gezeigt, dass fast alle von ihnen autoimmuner Natur sind, was auf eine gestörte Toleranz immunkompetenter Zellen und die Ausbildung einer anhaltenden Autoimmunreaktion (zelluläre Autoreaktivität) hinweisen kann. Die häufigste Begleiterkrankung (bei einem Drittel der Patienten) ist Myasthenie mit Thymom. Myasthenia gravis ist mit dem Vorhandensein von Autoantikörpern gegen Acetylcholinrezeptoren neuromuskulärer Synapsen oder gegen das Enzym Muskeltyrosinkinase assoziiert.
Es wurde auch ein Zusammenhang zwischen Tumoren dieses Typs und gleichzeitig auftretenden Autoimmunerkrankungen wie Polymyositis und Dermatomyositis, systemischem Lupus erythematodes, Erythrozytenaplasie (bei der Hälfte der Patienten), Hypogammaglobulinämie (bei 10 % der Patienten), bullösen Dermatosen (Pemphigus), perniziöser oder megaloblastischer Anämie (Morbus Addison), unspezifischer Colitis ulcerosa, Morbus Cushing, Sklerodermie, diffuser toxischer Kropf, Hashimoto-Thyreoiditis, unspezifischer Aortoarteriitis (Takayasu-Syndrom), Sjögren-Syndrom, Hyperparathyreoidismus (Überschuss an Parathormon), Morbus Simmonds (Panhypopituitarismus), Good-Syndrom (kombinierte B- und T-Zell-Immundefizienz) festgestellt.
Symptome Thymome
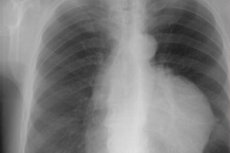
In 30–50 % der Fälle gibt es keine Symptome eines Tumorwachstums im Epithelgewebe der Thymusdrüse, und wie Radiologen feststellen, wird ein Thymom zufällig auf einer Röntgenaufnahme des Brustkorbs (oder einer Computertomographie) bei einer Untersuchung entdeckt, die aus einem anderen Grund durchgeführt wurde.
Wenn sich der Tumor manifestiert, äußern sich die ersten Anzeichen in Form von Beschwerden und Druckgefühl im Brustkorb und im retrosternalen Raum, die von Kurzatmigkeit, anhaltendem Husten, Brustschmerzen unbestimmter Art und anderen Anzeichen des Vena-Cava-Syndroms begleitet sein können.
Patienten mit Myasthenia gravis und Thymom klagen über Müdigkeit und Schwäche (z. B. Schwierigkeiten, den Arm zum Kämmen der Haare zu heben), Doppeltsehen (Diplopie), Schluckbeschwerden (Dysphagie) und Herabhängen der oberen Augenlider (Ptosis). [ 3 ], [ 4 ]
Bühnen
Das Wachstum des Thymoms und der Grad seiner Invasivität werden durch Stadien bestimmt:
I – der Tumor ist vollständig abgekapselt und wächst nicht in das Fettgewebe des Mediastinums ein;
IIA – Vorhandensein von Tumorzellen außerhalb der Kapsel – mikroskopisches Eindringen durch die Kapsel in das umgebende Fettgewebe;
IIB – makroskopische Invasion durch die Kapsel;
III – makroskopische Invasion benachbarter Organe;
IVA – es liegen Pleura- oder Perikardmetastasen vor;
IVB – das Vorhandensein von lymphatischen oder hämatogenen Metastasen in extrathorakalen Bereichen.
Formen
Das Verhalten dieser Tumoren ist unvorhersehbar, und die meisten von ihnen können sich zu Krebs entwickeln und über die Drüse hinaus streuen. Thymome können also gutartig oder bösartig sein; ein bösartiges (oder invasives) Thymom ist ein Tumor, der sich aggressiv verhält. Die meisten westlichen Experten klassifizieren Thymome als bösartige Neoplasie. [ 5 ]
Durch die Kombination und Systematisierung der bereits vorhandenen Klassifikationen von Thymustumoren haben die WHO-Experten alle Arten von Thymomen je nach ihrem histologischen Typ unterteilt.
Typ A ist ein medulläres Thymom, das aus neoplastischen Epithelzellen des Thymus besteht (ohne Kernatypie); in den meisten Fällen ist der Tumor gekapselt und hat eine ovale Form.
Typ AB ist ein gemischtes Thymom, das eine Mischung aus spindelförmigen und runden Epithelzellen oder lymphozytischen und epithelialen Komponenten aufweist.
Typ B1 ist ein kortikales Thymom, das aus Zellen besteht, die den Epithelzellen der Drüse und ihrer Rinde ähneln, sowie aus Bereichen, die dem Mark des Thymus ähneln.
Typ B2 ist ein kortikales Thymom. Das neu gebildete Gewebe weist geschwollene retikuläre Epithelzellen mit vesikulären Kernen sowie eine Ansammlung von T-Zellen und B-Zell-Follikeln auf. Tumorzellen können sich in der Nähe der Thymusgefäße ansammeln.
Typ B3 – epitheliales oder squamoidales Thymom; besteht aus lamellar wachsenden polygonalen Epithelzellen mit oder ohne Atypien sowie nicht-neoplastischen Lymphozyten. Es gilt als gut differenziertes Thymuskarzinom.
Typ C – Thymuskarzinom mit histologischer Zellatypie.
Wenn sich ein Thymom aggressiv und invasiv verhält, wird es manchmal als bösartig bezeichnet.
Komplikationen und Konsequenzen
Die Folgen und Komplikationen eines Thymoms sind auf die Fähigkeit dieser Neubildungen zurückzuführen, in benachbarte Organe hineinzuwachsen, was zu Funktionsstörungen führt.
Metastasen beschränken sich normalerweise auf die Lymphknoten, die Pleura, das Perikard oder das Zwerchfell. Extrathorakale (außerhalb des Brustkorbs gelegene) Metastasen – in Knochen, Skelettmuskeln, Leber oder Bauchdecke – sind selten.
Bei Vorliegen eines Thymoms besteht für die Patienten ein fast vierfach erhöhtes Risiko, an Krebs zu erkranken. Sekundäre bösartige Neubildungen können sich in der Lunge, der Schilddrüse und den Lymphknoten zeigen.
Darüber hinaus kann ein Thymom – auch nach vollständiger Resektion – rezidivieren. Wie die klinische Praxis zeigt, kommt es 10 Jahre nach der Entfernung in 10-30 % der Fälle zu Thymom-Rezidiven.
Diagnose Thymome
Die Thymomdiagnostik umfasst neben Anamnese und Untersuchung eine ganze Reihe von Untersuchungen. Die vorgeschriebenen Tests zielen darauf ab, Begleiterkrankungen und das Vorhandensein eines paraneoplastischen Syndroms zu identifizieren sowie die mögliche Ausbreitung des Tumors zu bestimmen. Dies umfasst einen allgemeinen und vollständigen klinischen Bluttest, eine Analyse auf Antikörper, den Spiegel von Schilddrüsenhormonen und Parathormon, ACTH usw. [ 6 ]
Die instrumentelle Diagnostik umfasst die Visualisierung durch obligatorische Röntgenaufnahmen des Brustkorbs (in direkter und seitlicher Projektion), Ultraschall und Computertomographie. Es kann auch notwendig sein, eine Thorax-MRT oder PET (Positronen-Emissions-Tomographie) durchzuführen.
Auf einem Röntgenbild erscheint ein Thymom als ovaler, gleichmäßig oder leicht wellig umrandeter Schatten – eine lobuläre Weichteilverdichtung, die im Verhältnis zur Brustmitte leicht seitlich verschoben ist.
Im CT erscheint das Thymom als große Ansammlung neoplastischen Gewebes im Mediastinalbereich.
Mittels Feinnadelaspirationsbiopsie (unter CT-Kontrolle) wird eine Tumorgewebeprobe zur histologischen Untersuchung entnommen. Eine genaue Bestimmung des Tumortyps ist jedoch nur durch die postoperative Histologie – nach der Entfernung – möglich. Dies liegt an der histologischen Heterogenität der Thymome, die ihre Zuordnung zu einem bestimmten Typ erschwert.
Differenzialdiagnose
Bei der Differentialdiagnose sollte die Möglichkeit berücksichtigt werden, dass der Patient an einer Thymomegalie, einer Thymushyperplasie, einem Thymolipom, einem Lymphom, einer nodulären Form einer retrosternalen Struma, einer Perikardzyste oder einer Tuberkulose der intrathorakalen Lymphknoten leidet.
Wen kann ich kontaktieren?
Behandlung Thymome
In der Regel beginnt die Behandlung eines epithelialen Thymustumors im Stadium I mit der chirurgischen Entfernung des Thymoms (durch vollständige mediane Sternotomie) bei gleichzeitiger Resektion des Thymus – Thymektomie. [ 7 ]
Die chirurgische Behandlung von Tumoren im Stadium II beinhaltet ebenfalls die vollständige Entfernung des Thymus mit möglicher adjuvanter Strahlentherapie (bei Hochrisikotumoren).
In den Stadien IIIA-IIIB und IVA werden folgende Maßnahmen kombiniert: Operation (einschließlich Entfernung von Metastasen im Pleuraraum oder in der Lunge) – vor oder nach einer Chemotherapie oder Bestrahlung. Perfusionschemotherapie, zielgerichtete Therapie und Strahlentherapie können eingesetzt werden, wenn die Tumorentfernung nicht den gewünschten Erfolg bringt oder der Tumor besonders invasiv ist. [ 8 ]
Bei der Chemotherapie kommen Doxorubicin, Cisplatin, Vincristin, Sunitinib, Cyclophosphamid und andere Krebsmedikamente zum Einsatz. Eine Chemotherapie wird allen inoperablen Patienten verabreicht. [ 9 ], [ 10 ], [ 11 ]
Die Behandlung des Thymoms im Stadium IVB erfolgt nach einem individuellen Plan, da keine allgemeinen Empfehlungen entwickelt wurden.
Prognose
Thymome wachsen langsam und die Chancen auf eine erfolgreiche Heilung sind viel höher, wenn der Tumor in einem frühen Stadium erkannt wird.
Es ist klar, dass die Prognose für Thymome im Stadium III-IV im Vergleich zu Tumoren im Stadium I-II ungünstiger ist. Laut Statistiken der American Cancer Society liegt die Fünfjahresüberlebensrate im Stadium I bei 100 %, im Stadium II bei 90 %, im Stadium III bei 74 % und im Stadium IV bei weniger als 25 %.

