Facharzt des Artikels
Neue Veröffentlichungen
Frühzeitige Schwangerschaft
Last reviewed: 04.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Eine übertragene Schwangerschaft ist eines der Probleme, das traditionell großes wissenschaftliches und praktisches Interesse hervorruft, was vor allem auf die ungünstigen perinatalen Ergebnisse dieser Pathologie zurückzuführen ist.
In der häuslichen Geburtshilfe geht man davon aus, dass eine Übertragung der Schwangerschaft, die länger als 287–290 Tage dauert, mit intrauterinen Leiden des Fötus einhergeht und mit der Geburt eines Kindes mit Anzeichen biologischer Überreife endet, was ein hohes Risiko für die Entwicklung eines prä-/intranatalen Distress-Syndroms und einer schwierigen neonatalen Anpassung bedingt.
Epidemiologie
Die Häufigkeit einer Übertragung liegt bei etwa 7 % aller Schwangerschaften (Martin et al., 2007).
Das American College of Obstetricians and Gynecologists definiert eine Schwangerschaft mit einer Dauer von mehr als 42 Wochen (294 Tagen) als übertragbar. Die Häufigkeit liegt im Durchschnitt bei etwa 10 %. In den meisten europäischen Ländern wird eine Schwangerschaft mit einer Dauer von 294 Tagen oder mehr als übertragbar definiert, mit Ausnahme von Portugal (287 Tage oder mehr) und Irland (292 Tage oder mehr). Die Häufigkeit von übertragbaren Schwangerschaften in Europa liegt bei etwa 3,5–5,92 %.
Gleichzeitig wird ein Kind mit Anzeichen einer Überreife nicht immer mit einer Überreife geboren, und im Gegenteil, Anzeichen einer Überreife können bei einem Fötus festgestellt werden, der vor Ablauf von 290 Tagen der Schwangerschaft geboren wurde, was wahrscheinlich auf den individuellen Zeitpunkt und die Besonderheiten der Schwangerschaftsentwicklung zurückzuführen ist. Der funktionelle Zustand eines überreifen Fötus verdient jedoch mehr Aufmerksamkeit, da schwerwiegende Komplikationen wie das Mekoniumaspirationssyndrom, hypoxisch-ischämische Schäden des Zentralnervensystems, des Myokards, der Nieren und des Darms häufig auftreten und zum pränatalen und intranatalen Tod des Fötus führen.
Eine übertragene Schwangerschaft gilt als ein Faktor, der die Häufigkeit von Komplikationen während der Geburt erhöht und zu einer erhöhten perinatalen Morbidität und Mortalität führt. Die typischsten perinatalen Komplikationen einer übertragenen Schwangerschaft sind Totgeburt, Asphyxie und Geburtstrauma. E. Ya. Karaganova und IA Oreshkova (2003) führten eine gründliche Analyse der perinatalen Ergebnisse bei 499 Patientinnen mit übertragener Schwangerschaft in Abhängigkeit vom Gestationsalter durch und stellten fest, dass mit zunehmendem Gestationsalter von 41 auf 43 Wochen der Anteil der perinatalen Morbidität zunimmt. So steigt in der 43. Schwangerschaftswoche die Häufigkeit hypoxisch-ischämischer ZNS-Schäden um das 2,9-fache, Asphyxie um das 1,5-fache und Aspirationssyndrom um das 2,3-fache im Vergleich zu termingerecht geborenen Neugeborenen mit einem Gestationsalter von höchstens 41 Wochen. Bei einer Schwangerschaftsdauer von mehr als 41 Wochen wurden bei 67,1 % der Feten Anzeichen von fetalem Distress vor Beginn der Wehen festgestellt (bei der Hälfte von ihnen bei einer Schwangerschaftsdauer von 42–43 Wochen), eine Beimischung von Mekonium in das Fruchtwasser – bei 31,6 %, Oligohydramnion – bei 50,9 % der Patientinnen.
Ursachen Frühzeitige Schwangerschaft
Die häufigste Ursache für eine Übertragbarkeit ist eine ungenaue Datierung (Neilson, 2000; Crowley, 2004). Die Verwendung standardisierter klinischer Kriterien zur Bestimmung des voraussichtlichen Geburtstermins (EDD) führt tendenziell zu einer Überschätzung des Gestationsalters und erhöht somit die Häufigkeit von Übertragbarkeiten (Gardosi et al., 1997; Taipale und Hiilermaa, 2001). Zu den gängigen klinischen Kriterien zur Bestimmung des Gestationsalters gehören die letzte Menstruation (LMP), die Gebärmuttergröße (bimanuelle Untersuchung im ersten Trimester), die Wahrnehmung der kindlichen Bewegungen, die Auskultation der fetalen Herztöne und die Fundushöhe. Einlingsschwangerschaft.
Wenn es zu einer Übertragung der Schwangerschaft kommt, ist die Ursache normalerweise unbekannt.
Risikofaktoren
Bei der Analyse der somatischen, geburtshilflichen und gynäkologischen Anamnese sowie der Merkmale der aktuellen Schwangerschaft werden Risikofaktoren ermittelt, die auf die Möglichkeit einer Übertragung und einer verlängerten Schwangerschaft hinweisen.
Risikofaktoren für eine Übertragung der Schwangerschaft:
- die schwangere Frau ist über 30 Jahre alt;
- Vorgeschichte sexuell übertragbarer Infektionen (STIs) und chronischer entzündlicher Erkrankungen der Gebärmutteranhänge;
- Hinweis auf eine Vorgeschichte verspäteter Lieferungen;
- „unreifer“ oder „unzureichend reifer“ Gebärmutterhals in der 40. Schwangerschaftswoche oder später.
Risikofaktoren für eine verlängerte Schwangerschaft:
- das Alter der schwangeren Frau beträgt 20 bis 30 Jahre;
- Funktionsstörung der Eierstöcke mit unregelmäßigem oder verlängertem (≥ 35 Tage) Menstruationszyklus;
- Diskrepanz zwischen dem anhand des ersten Tages der letzten Menstruation ermittelten Schwangerschaftsalter und der Ultraschalluntersuchung.
Zu den allgemeinen Risikofaktoren zählen Erstgeburt, frühere übertragene Schwangerschaften (Alfirevic und Walkinshaw, 1994; Mogren et al., 1999; Olesen et al., 1999), männlicher Fötus (Divon et al., 2002), Fettleibigkeit (Usha Kiran et al., 2005; Stotland et al., 2007), hormonelle Faktoren und genetische Veranlagung (Laursen et al., 2004).
Es ist nicht bekannt, wie sich der Body-Mass-Index (BMI) auf die Schwangerschaftsdauer und den Geburtszeitpunkt auswirkt. Interessanterweise ist bei adipösen Frauen die Wahrscheinlichkeit einer Übergeburt höher (Usha Kiran et al., 2005), während bei Frauen mit niedrigem BMI ein höheres Risiko für eine Übergeburt und Frühgeburt (Geburt vor der 37. Schwangerschaftswoche) besteht (Hickey et al., 1997). Da Fettgewebe hormonell aktiv ist (Baranova et al., 2006) und adipöse Frauen einen veränderten Stoffwechselzustand aufweisen können, ist es möglich, dass endokrine Faktoren, die den Geburtsbeginn beeinflussen, bei adipösen Frauen verändert sind.
Genetische Faktoren können mit einer Schwangerschaftsverlängerung verbunden sein. Frauen, die selbst eine Schwangerschaft über den Termin hinaus ausgetragen haben, haben ein höheres Risiko für eine weitere Schwangerschaft (relatives Risiko 1,3) (Mogren et al., 1999). Frauen, die bereits eine Schwangerschaft über den Termin hinaus ausgetragen haben, haben ein erhöhtes Risiko für eine weitere Schwangerschaft (27 % bei einer früheren Schwangerschaft über den Termin hinaus und 39 % bei zwei früheren verlängerten Schwangerschaften) (Kistka et al., 2007).
Pathogenese
Die Pathogenese einer Übertragung ist nicht vollständig verstanden. Wie oben gezeigt, wurden einige mit einer Übertragung verbundene Risikofaktoren mit einigen möglichen Erklärungen identifiziert, die Pathogenese dieses Zustands ist jedoch noch nicht klar. Trotz des verbesserten Verständnisses der Wehen in den letzten Jahren sind uns die genauen Mechanismen, die die Wehen auslösen und ihren Verlauf fördern, noch immer unklar. Um die Pathogenese einer Übertragung besser zu verstehen, ist es wichtig, Licht in die Pathophysiologie der Wehen zu bringen und zu versuchen zu verstehen, warum diese Mechanismen bei einer Übertragung nicht ausgelöst werden oder umgekehrt bei Frühgeburten früher. Es erscheint logisch, dass es tatsächlich eine gemeinsame Grundlage oder Beziehung zwischen diesen drei Zuständen gibt. Die Wehenmechanismen beinhalten die Interaktion zwischen hormonellen, mechanischen und entzündlichen Prozessen, bei denen Plazenta, Mutter und Fötus eine entscheidende Rolle spielen.
Die plazentare Produktion von Corticotropin-Releasing-Peptid (CRH) hängt mit der Schwangerschaftsdauer zusammen (McLean et al., 1995). Die plazentare CRH-Synthese steigt mit fortschreitender Schwangerschaft exponentiell an und erreicht zum Zeitpunkt der Geburt ihren Höhepunkt. Bei Frauen mit Frühgeburten ist das exponentielle Wachstum schneller als bei Frauen mit termingerechter Geburt, während bei Frauen mit späterer Geburt das Wachstum langsamer ist (Ellis et al., 2002; Torricelli et al., 2006). Diese Daten legen nahe, dass eine Übertragung des Geburtsverlaufs auf veränderte biologische Mechanismen zurückzuführen ist, die die Schwangerschaftsdauer regulieren. Dies könnte auf eine erbliche Veranlagung zurückzuführen sein, die aus Polymorphismen in Genen des physiologischen Signalwegs resultiert, der CRH mit der Geburt verbindet. Es ist auch möglich, dass der mütterliche Phänotyp die Reaktion des mütterlichen Gewebes auf normale hormonelle Signale bei der Geburt verändert, wie dies bei adipösen Frauen der Fall sein kann.
CRH kann die fetale Nebenniere direkt zur Produktion von DHEA anregen, einer Vorstufe der plazentaren Estriolsynthese (Smith et al., 1998). Die mütterlichen CRH-Konzentrationen im Plasma korrelieren mit den Estriolkonzentrationen (Smith et al., 2009). Der CRH-induzierte Anstieg des Estriolspiegels steigt in der Spätschwangerschaft schneller an als der Estradiolspiegel, was zu einem erhöhten Estriol-Estradiol-Verhältnis führt, das in den letzten Schwangerschaftswochen vermutlich ein östrogenes Umfeld schafft. Gleichzeitig verlangsamt sich der während der Schwangerschaft auftretende Anstieg des mütterlichen Plasmaprogesterons in der Spätschwangerschaft oder nimmt sogar ab. Dies kann auf die Hemmung der plazentaren Progesteronsynthese durch CRH zurückzuführen sein (Yang et al., 2006). Somit nimmt die schwangerschaftsfördernde (entspannungsfördernde) Wirkung von Progesteron ab, während die wehenfördernde (gebärmutterkontraktionsfördernde) Wirkung von Estriol zunimmt. Diese Veränderungen der Verhältnisse wurden bei Frühgeburten, Einlingsschwangerschaften und Zwillingsschwangerschaften beobachtet (Smith et al., 2009). Die Situation bei übertragenen Schwangerschaften ist unbekannt.
Symptome Frühzeitige Schwangerschaft
Der Symptomkomplex eines überreifen Fötus wurde erstmals von Ballantyne (1902) und Runge (1948) beschrieben, weshalb er als Ballantyne-Runge-Syndrom bezeichnet wird. Er umfasst das Fehlen von käsigem Fett, Trockenheit und Mazeration der Haut des Neugeborenen („Badefüße“, Handflächen) sowie in den Leisten- und Achselfalten, lange Nägel, dichte Schädelknochen, schmale Nähte und reduzierte Fontanellengrößen, grünliche oder gelbliche Färbung der Haut, der fetalen Membranen und der Nabelschnur. Andere Beobachtungen deuten auf eine verlängerte Schwangerschaft hin.
Eine verlängerte Schwangerschaft, die länger als 287 Tage dauert, geht nicht mit fetalem Leiden einher und endet mit der Geburt eines gesunden Kindes ohne Anzeichen von Überreife. Daher wird eine verlängerte Schwangerschaft als physiologischer Zustand angesehen, der auf die endgültige Reifung des Fötus abzielt.
Komplikationen und Konsequenzen
Eine übertragene Schwangerschaft ist mit erhöhter Mobilität und Morbidität des Fötus und Neugeborenen sowie der Mutter verbunden. Diese Risiken sind größer als ursprünglich angenommen. In der Vergangenheit wurden die Risiken aus zwei Gründen unterschätzt. Erstens wurden frühere Studien zu übertragenen Schwangerschaften veröffentlicht, bevor Ultraschall als Routinemethode zur Feststellung einer Schwangerschaft etabliert wurde. Infolgedessen waren viele der in den Studien erfassten Schwangerschaften nicht tatsächlich übertragen. Der zweite Grund hängt mit der Definition der Totgeburt selbst zusammen. Die Totgeburtenrate wurde traditionell auf Grundlage der Schwangerschaften bei einer bestimmten Gestationsaltersgrenze berechnet, nicht anhand bereits bestehender (ungeborener) Schwangerschaften. Dadurch wird die Totgeburtenrate bei übertragenen Schwangerschaften gesenkt, da für den Fötus nach der Geburt kein Risiko eines intrauterinen Fruchttods (IUFD) mehr besteht. Der richtige Nenner sind also nicht alle Geburten in einem bestimmten Gestationsalter, sondern alle andauernden (ungeborenen) Schwangerschaften (Rand et al., 2000; Smith, 2001; Caughey et al., 2003).
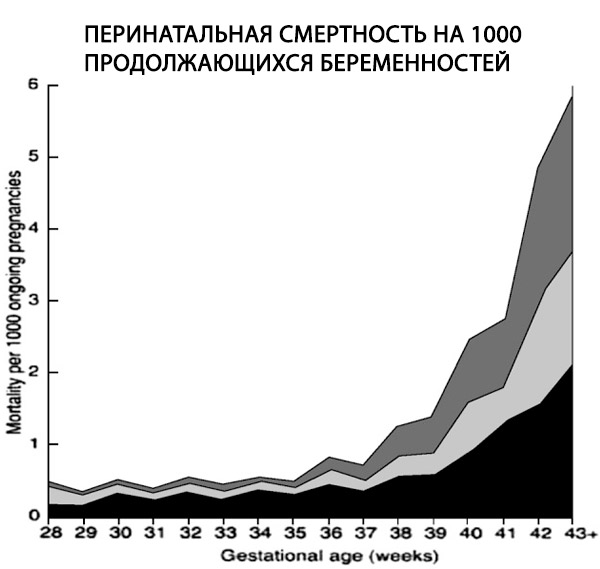
Eine retrospektive Studie mit über 170.000 Einzelgeburten unter Verwendung eines geeigneten Nenners zeigte einen sechsfachen Anstieg der Totgeburtenrate bei übertragenen Schwangerschaften von 0,35 auf 2,12 pro 1.000 fortbestehenden Schwangerschaften (Hilder et al., 1998).
Komplikationen beim Fötus und Neugeborenen
Die perinatale Mortalität, definiert als Totgeburten plus frühe neonatale Todesfälle, ist in der 42. Schwangerschaftswoche doppelt so hoch wie zum Geburtstermin (4–7 versus 2–3 pro 1.000 Geburten). In der 43. Woche vervierfacht sie sich, in der 44. Woche steigt sie um das Fünf- bis Siebenfache (Bakketeig und Bergsjo, 1989; Feldman, 1992; Hilder et al., 1998; Cotzias et al., 1999). Diese Daten zeigen auch, dass die fetale und neonatale Mortalitätsrate, bezogen auf 1.000 laufende Schwangerschaften, nach der 40. Woche stark ansteigt (Hilder et al., 1998).
Als Hauptursachen für die erhöhte perinatale Mortalität in diesen Fällen gelten Uteroplazentainsuffizienz, Mekoniumaspiration und intrauterine Infektionen (Hannah, 1993).
Die fetale Morbidität ist auch bei übertragbaren Schwangerschaften und Schwangerschaften, die die 41. Schwangerschaftswoche überschreiten, erhöht. Dazu gehören Mekoniumpassage, Mekoniumaspirationssyndrom, Makrosomie und Dysreife. Übertragbare Schwangerschaften sind zudem ein unabhängiger Risikofaktor für niedrigen Nabelschnur-pH-Wert (neonatale Azidämie), niedrige 5-Minuten-Apgar-Werte (Kitlinski et al., 2003), neonatale Enzephalopathie (Badawi et al., 1998) und Säuglingssterblichkeit im ersten Lebensjahr (Hilder et al., 1998; Cotzias et al., 1999; Rand et al., 2000). Obwohl einige dieser Säuglingssterbefälle eindeutig auf perinatale Komplikationen wie das Mekoniumaspirationssyndrom zurückzuführen sind, ist die Ursache der meisten Fälle unbekannt.
Etwa 20 % der übertragenen Feten leiden an einem Reifungsdyssyndrom. Dieses Syndrom bezeichnet Neugeborene mit Merkmalen, die einer chronischen intrauterinen Wachstumsverzögerung aufgrund einer uteroplazentaren Insuffizienz ähneln (Vorherr, 1975; Mannino, 1988). Zu diesen Symptomen gehören dünne, faltige, schuppige Haut (übermäßige Schuppenbildung), ein dünner Körperbau (Unterernährung), lange Haare und Nägel, Oligohydramnion und häufiger Mekoniumabgang. Diese Schwangeren haben ein erhöhtes Risiko für eine Nabelschnurkompression aufgrund von Oligohydramnion, Mekoniumaspiration und kurzfristige neonatale Komplikationen wie Hypoglykämie, Krampfanfälle und Atemversagen.
Mütterliche Risiken
Eine Übertragung der Schwangerschaft ist mit erheblichen Risiken für die Mutter verbunden. Das Risiko ist erhöht:
- Geburtsstörungen (9–12 % gegenüber 2–7 % bei voller Geburtsdauer);
- schwere Dammverletzungen (Verletzungen 3. und 4. Grades) im Zusammenhang mit Makrosomie (3,3 % gegenüber 2,6 % bei voller Geburt);
- operative vaginale Entbindung; und
- Verdoppelung der Kaiserschnittrate (14 % gegenüber 7 % zum Geburtstermin) (Rand et al., 2000; Campbell et al., 1997; Alexander et al., 2000; Treger et al., 2002).
Bei Kaiserschnitten kommt es häufiger zu Endometritis, Blutungen und thromboembolischen Erkrankungen (Alexander et al., 2001; Eden et al., 1987).
Ähnlich wie bei Neugeborenen steigt auch die mütterliche Morbidität mit der Schwangerschaft bis zur 42. Schwangerschaftswoche. Komplikationen wie Chorioamnionitis, schwere Dammrisse, Kaiserschnitt, postpartale Blutungen und Endomyometritis nehmen nach der 39. Schwangerschaftswoche zu (Yoder et al., 2002; Caughey und Bishop, 2006; Heimstad et al., 2006; Caughey et al., 2007; Bruckner et al., 2008).
Diagnose Frühzeitige Schwangerschaft
Die traditionelle Diagnostik einer Übertragschwangerschaft besteht in der adäquaten Berechnung des Gestationsalters. Zu den derzeit zuverlässigsten Methoden zählen Berechnungen auf Basis des ersten Tages der letzten Menstruation und von Ultraschalldaten aus der 7. bis 20. Schwangerschaftswoche. Einige Autoren halten diese beiden Methoden für gleichwertig. Einige Forscher schlagen jedoch vor, sich bei der Bestimmung des Gestationsalters bei einer Übertragschwangerschaft ausschließlich auf Ultraschall-Biometriedaten zu verlassen. Zu den Risikofaktoren für eine Übertragschwangerschaft zählen verschiedene Merkmale der somatischen, geburtshilflichen und gynäkologischen Anamnese sowie des aktuellen Schwangerschaftsverlaufs.
Aus der somatischen Anamnese heben viele Autoren das Alter der Eltern über 30 Jahre und das Vorhandensein einer extragenitalen Pathologie bei der Mutter hervor. Zu den Merkmalen der geburtshilflichen und gynäkologischen Anamnese gehören Menstruationsstörungen, das Vorhandensein von Abtreibungen und spontanen Fehlgeburten, entzündliche Erkrankungen der Gebärmutteranhänge, eine Vorgeschichte von Spätgeburten und 3 oder mehr bevorstehende Geburten.
Labordiagnostik der Übertragung
Mit zunehmender Dauer der Übertragung der Schwangerschaft kommt es zu einer fortschreitenden Erschöpfung des Kallekrein-Kinin-Systems, was sich in einem extrem niedrigen Kininogengehalt (0,25 – 0,2 μg/ml, mit N = 0,5 μg/ml), einer geringen Aktivität von Kallekrein und seinen Inhibitoren sowie einer spontanen Esteraseaktivität des Blutplasmas nach 41 Schwangerschaftswochen äußert.
In der übertragenen Schwangerschaft kommt es sowohl im Körper der Schwangeren als auch im Körper des Fötus zu einer Intensivierung der Lipidperoxidation, was zur Hemmung membranbindender Enzyme subzellulärer Strukturen beiträgt. Infolgedessen werden Entgiftungs- und Energieproduktionsfunktionen erheblich beeinträchtigt, und in der Folge akkumulieren sich exogene und endogene toxische Metaboliten. Es entwickelt sich eine Endotoxämie, die mit zunehmender Schwangerschaftsdauer fortschreitet. Die Intensität der Endotoxämie lässt sich anhand der Sorptionskapazität der Erythrozyten und der Konzentration mittelmolekularer Proteine beurteilen. Eine Zunahme der Peroxidation und der endogenen Intoxikation korreliert mit dem Schweregrad der fetalen Hypoxie.
Eine übertragene Schwangerschaft ist durch einen niedrigen Gehalt an Prostaglandin F2α gekennzeichnet, das in der Dezidua und im Myometrium synthetisiert wird und der Hauptmodulator der Wehenentwicklung ist.
Bei einer Schwangerschaftsdauer von mehr als 41 Wochen werden ein Anstieg der Plasmaviskosität, der Harnsäurekonzentration sowie eine Abnahme der Fibrinogen-, Antithrombin-III- und Thrombozytenkonzentration beobachtet. Eine Konzentration von fetalem Fibronektin > 5 ng/ml im zervikovaginalen Sekret bei Frauen mit einer Schwangerschaftsdauer von mehr als 41 Wochen weist auf eine hohe biologische Wehenbereitschaft des Körpers und deren spontanen Beginn innerhalb der nächsten 3 Tage hin. Die Sensitivität und Spezifität dieser Methode betragen 71 bzw. 64 %.
Es ist äußerst wichtig, die Merkmale des Funktionszustands des fetoplazentaren Komplexes und des Fötus bei einer übertragenen Schwangerschaft (Ultraschall, Doppler- und Kardiotokographie) zu untersuchen. Während der Echographie wird eine Fetometrie durchgeführt, um das geschätzte Gewicht des Fötus zu bestimmen und seine anatomische Entwicklung zu beurteilen. In 12,2 % der Fälle wird eine IUGR vom Grad I–II festgestellt, was sich nicht signifikant von der Häufigkeit des Nachweises des Syndroms bei einer verlängerten Schwangerschaft unterscheidet. Gleichzeitig haben wir in 80 % der Fälle eine asymmetrische Form der IUGR und in 20 % eine symmetrische Form festgestellt. Eine übertragene Schwangerschaft ist durch den Nachweis von echografischen Anzeichen ausgeprägter involutional-dystrophischer Veränderungen (GIII mit Versteinerungen) gekennzeichnet. Der Durchschnittswert des Fruchtwasservolumenindex in der Gruppe der übertragenen Schwangerschaften betrug 7,25 ± 1,48, typisch für eine übertragene Schwangerschaft ist der Nachweis einer reduzierten Fruchtwassermenge.
Doppler-Untersuchung
Der wichtigste Faktor zur Vorhersage perinataler Ergebnisse ist die Bestimmung der Stadien fetaler hämodynamischer Störungen während der Übertragung der Schwangerschaft.
- Stadium I – Störung des intraplazentaren und fetoplazentaren Blutflusses. In diesem Stadium liegen keine Störungen der arteriellen und venösen fetalen Hämodynamik vor. Ein erhöhter Gefäßwiderstand ist in der Nabelarterie und ihren Endästen sowie in den Spiralarterien festzustellen. Die Indikatoren für die Gaszusammensetzung und den Säure-Basen-Haushalt des Nabelschnurblutes liegen im Normbereich.
- Stadium II – Zentralisierung des fetalen Blutkreislaufs. Bei der Geburt wird eine Hypoxämie im Blut des Neugeborenen festgestellt. In diesem Stadium werden zwei aufeinanderfolgende Stadien unterschieden.
- IIa - erste Anzeichen einer Zentralisierung des fetalen arteriellen Kreislaufs bei unverändertem venösen und intrakardialen Blutfluss, gekennzeichnet durch:
- eine Abnahme des Widerstands in der MCA (um nicht mehr als 50 %) oder eine Zunahme des Gefäßwiderstands in der Aorta;
- Senkung des CPC (auf 0,9);
- eine Erhöhung des Widerstands in den Nierenarterien des Fötus um nicht mehr als 25 % der Norm.
- IIb - mäßig ausgeprägte Zentralisierung des Blutkreislaufs mit beeinträchtigtem Blutfluss im Venengang und erhöhten Blutflussraten an der Aortenklappe. In diesem Stadium wird Folgendes erkannt:
- gleichzeitige Erhöhung des Gefäßwiderstandes in der Aorta und Verringerung der mittleren Hirnarterie;
- Rückgang des CPC;
- Erhöhung der durchschnittlichen Blutflussgeschwindigkeit (Tamx) im Venengang;
- Erhöhung der durchschnittlichen linearen und volumetrischen Blutflussgeschwindigkeit an der Aortenklappe.
- IIa - erste Anzeichen einer Zentralisierung des fetalen arteriellen Kreislaufs bei unverändertem venösen und intrakardialen Blutfluss, gekennzeichnet durch:
- Stadium III – ausgeprägte Zentralisierung des fetalen Kreislaufs mit gestörtem venösen Abfluss und Dekompensation der zentralen und intrakardialen Hämodynamik. Im Nabelschnurblut des Neugeborenen wird bei der Geburt eine Hypoxämie in Kombination mit Azidose und Hyperkapnie festgestellt. Dopplerometrische Indikatoren in diesem Stadium sind gekennzeichnet durch:
- eine Abnahme des Gefäßwiderstands in der SMA um mehr als 50 % der Norm, eine Abnahme des CPC unter 0,8;
- fortschreitender Anstieg des Gefäßwiderstandes in der Aorta und den Nierenarterien um mehr als 80 %;
- im Venengang - eine Erhöhung des S/A-Verhältnisses, PIV (mehr als 0,78) und eine Verringerung von Tamx;
- in der unteren Hohlvene – ein Anstieg von PIV, IPI und %R (mehr als 36,8 %);
- in den Drosselvenen - ein Anstieg des S/A-Verhältnisses, PIV (über 1,1) und eine Abnahme von Tamx;
- eine Abnahme der durchschnittlichen linearen und volumetrischen Geschwindigkeit an den Klappen der Aorta und des Truncus pulmonalis;
- erhöhte Herzfrequenz, verringertes Schlagvolumen, linksventrikuläre endsystolische und enddiastolische Volumina und Herzzeitvolumen.
Die identifizierten Stadien fetaler hämodynamischer Veränderungen spiegeln die stetige Entwicklung seiner Funktionsstörungen unter Bedingungen chronischer intrauteriner Hypoxie während der Übertragung der Schwangerschaft wider. Bei Nachweis einer Hypoxämie in Kombination mit Hyperazidämie und Hyperkapnie im Nabelschnurblut eines Neugeborenen ist die Häufigkeit negativer perinataler Folgen 4,8-mal höher als in der Gruppe mit isolierter Hypoxämie. Hyperazidämie und Hyperkapnie spiegeln somit ausgeprägte fetale Stoffwechselstörungen und eine fortschreitende Verschlechterung seines Zustands unter Bedingungen chronischer Hypoxie während der Übertragung der Schwangerschaft wider.
Kardiotokographie
Bei der Durchführung dieser Methode im Stadium I werden erste Anzeichen einer chronischen intrauterinen Hypoxie (20,93 %) und einer mittelschweren fetalen Hypoxie (6,97 %) festgestellt. Im Stadium IIa erhöht sich die Häufigkeit der ersten Anzeichen einer fetalen Hypoxie um das Zweifache, bei mittelschwerer Hypoxie um das 4,13-Fache. Im Stadium IIb nimmt die Häufigkeit mittelschwerer und schwerer fetaler Hypoxie signifikant zu. Im Stadium III wurden nur noch schwere (65,1 %) und mittelschwere (30,2 %) fetale Hypoxie festgestellt.
Das Programm zur Vorsorgeuntersuchung schwangerer Frauen umfasst:
- Identifizierung schwangerer Frauen mit dem Risiko einer Übertragung der Schwangerschaft;
- Ultraschallfetometrie mit Beurteilung der Reifezeichen des Neugeborenen;
- Beurteilung der Menge und Qualität des Fruchtwassers;
- Einschätzung des Reifegrades der Plazenta;
- Kardiotokographie;
- Beurteilung der fetalen Hämodynamik (mittlere Hirnarterie, Aorta, Venengang, untere Hohlvene);
- Beurteilung des biophysikalischen Profils des Fötus;
- Beurteilung der zervikalen Reife;
- Amnioskopie.
Wie zu prüfen?
Differenzialdiagnose
Bei einer umfassenden Untersuchung von Frauen mit verlängerter Schwangerschaft wird Folgendes festgestellt:
- in 26,5 % der Beobachtungen – Grad II, in 51,8 % – Grad III der Plazentareife;
- in 72,3 % der Beobachtungen - normale Menge an Fruchtwasser;
- in 89,2 % der Beobachtungen - normale Indikatoren für den fetal-plazentaren Blutfluss und in 91,6 % - normales zerebroplazentares Verhältnis;
- in 100 % der Beobachtungen - normale Indikatoren der zentralen Hämodynamik des Fötus, seines transvalvulären und venösen Blutflusses;
- eine Abnahme des CPC bei normalen Indikatoren für den fetoplazentaren und fetalen Blutfluss weist auf Abweichungen im Funktionszustand des Fötus hin und ist charakteristisch für IUGR, intrauterine Infektion und chronische fetale Hypoxie.
Wen kann ich kontaktieren?
Behandlung Frühzeitige Schwangerschaft
Die genaue Datierung der Schwangerschaft ist entscheidend für die Diagnose und Behandlung einer übertragenen Schwangerschaft (Mandruzzato et al., 2010). Traditionell wurde die letzte Menstruation zur Berechnung des voraussichtlichen Geburtstermins herangezogen. Zyklusunregelmäßigkeiten, die kürzlich erfolgte Anwendung hormoneller Verhütungsmittel oder Blutungen in der Frühschwangerschaft können jedoch zu Ungenauigkeiten führen.
Es hat sich gezeigt, dass routinemäßige Ultraschalluntersuchungen zur Feststellung einer Schwangerschaft die Rate falsch positiver Diagnosen und damit die Gesamtrate übertragener Schwangerschaften von 10–15 % auf etwa 2–5 % senken und so unnötige Eingriffe minimieren können (Bennett et al., 2004; Caughey et al., 2008a; 2009).
Die Ziele der Behandlung einer übertragenen Schwangerschaft sind: Korrektur fetaler hämodynamischer Störungen, Verhinderung der fetalen Progression während der Wehen, Vorbereitung des Geburtskanals auf die Wehen, Einleitung der Wehen.
Indikationen für einen Krankenhausaufenthalt
Überschreiten der Gestationsdauer von 40 Wochen und 3 Tagen bei genau berechnetem Geburtstermin, Vorliegen von Risikofaktoren für eine Übertragung der Schwangerschaft und unzureichend vorbereiteter Geburtskanal.
Medikamentöse Behandlung einer übertragenen Schwangerschaft
Um den Zustand des Fötus während einer übertragenen Schwangerschaft zu korrigieren, wird das Medikament Hesobendin + Etamivan + Etofillin (Instenon) verwendet - ein Kombinationspräparat mit neuroprotektiver Wirkung, das auf der gegenseitigen Wirkungsverstärkung seiner Bestandteile beruht.
Indikationen für die Verabreichung des Arzneimittels Hesobendin + Etamivan + Etofillin:
- beeinträchtigter Blutfluss in der Nabelarterie des Fötus (SDO > 2,7, IR > 0,65);
- Abnahme des zerebroplazentaren Koeffizienten (CPC < 1,10);
- erste Anzeichen einer Zentralisierung des fetalen Kreislaufs;
- erste Anzeichen einer fetalen Hypoxie laut CTG-Daten. Die aufgeführten Faktoren, die auf erste Anzeichen einer fetalen Notlage hinweisen, erfordern keine Notfallgeburt, weisen jedoch auf die Notwendigkeit hin, den Zustand durch die Verbesserung der Anpassungsfähigkeit des fetalen Gehirns während der Wehen zu korrigieren.
Geburtsvorbereitung bei einer Übertragung
Mechanische Methoden der Zervixreizung:
- Ablösung des unteren Blasenpols. Eine Ablösung des unteren Blasenpols kann auch zu einer erhöhten Prostaglandinsynthese und einer „Reifung“ des Gebärmutterhalses führen. Die täglich oder 2-3-mal wöchentlich durchgeführte Ablösung des unteren Blasenpols trägt zur Vorbereitung des Gebärmutterhalses auf die Wehen bei und leitet die Wehen ein. Diese Methode ist hochwirksam, einfach durchzuführen, nebenwirkungsarm und kostengünstig. Zu den Nachteilen zählen Beschwerden der Schwangeren während der Untersuchung, seltene Blutungen und die Möglichkeit eines Blasensprungs.
- Ballondilatation des Gebärmutterhalses. Zur Ballondilatation des Gebärmutterhalses wird ein Foley-Ballonkatheter verwendet. Er wird in den Gebärmutterhalskanal eingeführt und aufgeblasen. Diese Methode erweitert den Gebärmutterhalskanal mechanisch und fördert die Prostaglandinsynthese. Durch den Katheter kann eine Kochsalzlösung in den extraamniotischen Raum eingebracht werden, wodurch der untere Gebärmutterabschnitt erweitert und der Geburtsbeginn erleichtert wird.
- Mechanische Dilatatoren natürlichen und synthetischen Ursprungs. Um den Gebärmutterhals auf die Wehen vorzubereiten, werden Zervixdilatatoren natürlichen Ursprungs – Laminaria – und synthetische – Dilapan, Gipan, Lamicel – verwendet. Dabei handelt es sich um Sonden mit einem Durchmesser von 2 bis 4 mm und einer Länge von 60–65 mm. Laminaria wird aus dem natürlichen Material der Alge Laminaria japonicum hergestellt. Synthetische Dilatatoren werden aus chemisch und biologisch inerten Polymeren mit guter Hygroskopizität hergestellt. Die Sonden-Dilatatoren werden in der erforderlichen Menge in den Gebärmutterhalskanal eingeführt. Aufgrund ihrer Hygroskopizität absorbieren sie die im Gebärmutterhalskanal enthaltene Flüssigkeit, dehnen sich deutlich aus und üben radialen Druck auf den Gebärmutterhalskanal aus. Sie öffnen den Gebärmutterhals mechanisch und erleichtern den Beginn der Wehen. Synthetische Dilatatoren des Gebärmutterhalskanals verursachen keine Beschwerden und werden von den Patienten gut vertragen. Die eingeschränkte Anwendung synthetischer Dilatatoren ist aufgrund ihres langen Verweilens im Gebärmutterhalskanal und des damit verbundenen erhöhten Risikos einer aufsteigenden Infektion mit Vorsicht zu genießen. Die beschriebenen mechanischen Wirkungsweisen auf den Gebärmutterhals lösen eine Reaktion der Synthese endogener Prostaglandine E2 im Gebärmutterhals aus, die zu einer Verringerung der Kollagenmenge und Destabilisierung in der Gebärmutterhalsstruktur beitragen und eine entspannende Wirkung auf die glatte Muskulatur haben. Darüber hinaus gelten Prostaglandine E2 zu Beginn der Wehen als dominant.
Medikamente
Es werden Präparate der Prostaglandin-E2-Gruppe verwendet. Zu den in der Geburtshilfe am häufigsten erprobten Arzneimitteln zur Vorbereitung des Gebärmutterhalses auf die Wehen und zur Einleitung der Wehen gehören Prostaglandin-E2-Präparate. Prostaglandine E2 sind in verschiedenen Darreichungsformen erhältlich: als Gele zur intrazervikalen Anwendung, Vaginaltabletten und Pessare. Die Wirksamkeit von Prostaglandinen E2 bei der Reifung des Gebärmutterhalses und der Einleitung der Wehen liegt bei 80–83 %. Ihre Anwendung kann jedoch zu unkoordinierten, heftigen Wehen und einer vorzeitigen Ablösung der normal gelegenen Plazenta führen. Daher sollten Prostaglandine E2 nur in Geburtskliniken mit obligatorischer kardiotokographischer Überwachung der fetalen Herzaktivität und der Uteruskontraktilität verabreicht werden.
Patientenaufklärung
Unbedingt:
- Frauen wird beigebracht, einen Menstruationskalender zu führen, um das Schwangerschaftsalter und den Geburtstermin genau berechnen zu können. Durch das Zählen der Bewegungen des Fötus kann das Risiko einer fetalen Hypoxie bei abnehmender oder zunehmender motorischer Aktivität rechtzeitig festgestellt werden.
- Aufklärung der Patientin über die Notwendigkeit einer gründlichen Beurteilung des Zustands des Fötus bei einer Schwangerschaftsdauer von mehr als 40 Wochen und 3 Tagen und einer möglichen Krankenhauseinweisung bei ungünstigen Prognosefaktoren.
Weiteres Management
Standard für die Untersuchung und Behandlung von Frauen mit einer Schwangerschaftsdauer von mehr als 40 Wochen:
- Durchführung einer Differentialdiagnostik bei übertragener und verlängerter Schwangerschaft.
Eine Übertragung der Schwangerschaft sollte in folgenden Fällen in Betracht gezogen werden: bei der ersten bevorstehenden Geburt einer Schwangeren über 30 Jahre, bei einem regelmäßigen Menstruationszyklus, bei einer Vorgeschichte von sexuell übertragbaren Krankheiten und chronischen Entzündungen der Gebärmutteranhänge, bei Hinweisen auf eine späte Geburt, bei Übereinstimmung des Gestationsalters, berechnet auf Grundlage des ersten Tages der letzten Menstruation und der Daten der Ultraschalluntersuchung zwischen der 7. und 20. Schwangerschaftswoche, bei Vorliegen eines „unreifen“ oder „nicht ausreichend reifen“ Gebärmutterhalses, bei Feststellung einer Plazenta im Reifestadium GIII oder Oligohydramnion im Ultraschall.
Hinweise auf eine verlängerte Schwangerschaft sind: das Alter der Schwangeren zwischen 20 und 30 Jahren; Funktionsstörungen der Eierstöcke mit unregelmäßigem oder verlängertem (> 35 Tage) Menstruationszyklus; eine Diskrepanz zwischen dem anhand des ersten Tages der letzten Menstruation ermittelten Gestationsalter und der Ultraschalluntersuchung; der Nachweis eines „reifen“ Gebärmutterhalses; eine Plazenta im GI- und GIII-Reifegrad ohne Versteinerungen und eine normale Menge an Fruchtwasser im Ultraschall.
- Um den Zustand des Fötus richtig beurteilen zu können und negative perinatale Folgen zu vermeiden, müssen sich alle schwangeren Frauen mit einer Schwangerschaftsdauer von mehr als 40 Wochen einer Doppler-Ultraschalluntersuchung der arteriellen Hämodynamik des Fötus unterziehen.
- Bei unveränderter fetaler Hämodynamik wird der Körper mittels Östrogenen, intrazervikaler Gabe von Prostaglandin-E2-Gel mit dynamischer CTG-Kontrolle (täglich) und Überwachung der fetalen Durchblutung (alle 3 Tage) auf die Geburt vorbereitet.
- Wenn eine Zentralisierung des Blutkreislaufs festgestellt wird, ist eine Untersuchung des venösen Blutflusses und der intrakardialen Hämodynamik angezeigt, um die Kompensationsfähigkeiten des Fötus zu klären und die Methode und den Zeitpunkt der Entbindung auszuwählen.
- Während der Übertragung der Schwangerschaft verändert sich die fetale Hämodynamik schrittweise:
Stadium I – Störungen des intraplazentaren und fetoplazentaren Blutflusses. In diesem Stadium liegen keine Störungen der arteriellen und venösen fetalen Hämodynamik vor. Ein erhöhter Gefäßwiderstand ist in der Nabelarterie und ihren Endästen sowie in den Spiralarterien festzustellen. Die Indikatoren für die Gaszusammensetzung und den Säure-Basen-Zustand des Nabelschnurblutes liegen im Normbereich.
Stadium II – Zentralisierung des fetalen Kreislaufs. Bei der Geburt wird eine Hypoxämie im Blut des Neugeborenen festgestellt. In diesem Stadium sollten zwei aufeinanderfolgende Stadien unterschieden werden:
- IIa – erste Anzeichen einer Zentralisierung des fetalen arteriellen Kreislaufs bei unverändertem venösen und intrakardialen Blutfluss;
- IIb - mäßig ausgeprägte Zentralisierung des Blutkreislaufs mit gestörtem Blutfluss im Venengang und erhöhter Blutflussgeschwindigkeit in der Aortenklappe.
Stadium III – ausgeprägte Zentralisierung des fetalen Kreislaufs mit gestörtem venösen Abfluss und Dekompensation der zentralen und intrakardialen Hämodynamik. Im Nabelschnurblut des Neugeborenen bei der Geburt – Hypoxämie kombiniert mit Azidose und Hyperkapnie.
- Bei erniedrigtem CPC (< 1,1), Zentralisierung der fetalen Hämodynamik (initiale Zentralisierung: SDO in der MCA < 2,80; in der Ao > 8,00) mit Erhöhung der durchschnittlichen Blutflussgeschwindigkeit im Venengang (moderate Zentralisierung: SDO in der MCA < 2,80; in der Ao > 8,00; Tamx im VP > 32 cm/s), ersten Anzeichen einer fetalen Hypoxie laut CTG-Daten ist im Rahmen der pränatalen Vorbereitung die intravenöse Gabe von Hesobendin + Etamivan + Etofillin zur Steigerung der Anpassungsfähigkeit des fetalen Gehirns angezeigt.
- Bei initialer Zentralisierung (SDO in der MCA < 2,80; oder in der fetalen Aorta > 8,00) ist bei guter biologischer Geburtsbereitschaft des Körpers, unkomplizierter geburtshilflicher und gynäkologischer Vorgeschichte und durchschnittlicher fetaler Größe eine geplante Entbindung durch den natürlichen Geburtskanal nach Amniotomie unter sorgfältiger kardiologischer Überwachung des fetalen Herz-Kreislauf-Systems möglich. Bei mangelnder biologischer Geburtsbereitschaft des Körpers, erschwerter geburtshilflicher und gynäkologischer Vorgeschichte und großer fetaler Größe ist eine Entbindung per geplantem Kaiserschnitt erforderlich.
- Bei mäßig ausgeprägter Zentralisierung der fetalen Hämodynamik (SDO in der MCA < 2,80 und in der Aorta > 8,00; Tamx im VP > 32 cm/s) ist aufgrund der Anspannung aller Kompensationsmechanismen des Feten und des Fehlens von Reservekapazitäten für die Wehen eine geplante Entbindung per Kaiserschnitt angezeigt.
- Das Erkennen von Störungen sowohl in den arteriellen als auch in den venösen Kanälen des fetalen Blutflusses (deutliche Zentralisierung: SDO in der MCA < 2,80 und in der Aorta > 8,00; im VPr S/A > 2,25, PIV > 1,00; in der IVC %R > 16 %, PIV > 1,2) in Kombination mit mittelschwerer oder schwerer fetaler Hypoxie laut CTG-Daten weist auf eine Dekompensation der fetalen Hämodynamik hin und erfordert eine Entbindung per Notfallkaiserschnitt.
Verhütung
- Identifizierung einer Risikogruppe für eine Übertragung der Schwangerschaft unter Frauen, die eine Schwangerschaftsvorsorge in Anspruch nehmen.
- Vorbeugung von Plazentainsuffizienz und großem Fötus.
- Sorgfältige Berechnung der Schwangerschaftsdauer und des Geburtsdatums unter Berücksichtigung des Datums der letzten Menstruation (bei regelmäßigem Menstruationszyklus) und einer Ultraschalluntersuchung vor der 20. Schwangerschaftswoche.
- Rechtzeitiger Krankenhausaufenthalt einer schwangeren Frau, um den Geburtskanal für die Geburt vorzubereiten und den Zustand des Fötus zu beurteilen.
Prognose
Bei rechtzeitiger und gründlicher Beurteilung des fetalen Zustands und angemessener geburtshilflicher Maßnahmen ist die Prognose günstig. Die Indikatoren der physischen und neuropsychischen Entwicklung von Kindern unterscheiden sich nicht von denen bei unkomplizierten, rechtzeitigen Geburten. Bei der Entwicklung von Komplikationen, insbesondere schwerer fetaler Hypoxie, Geburtstrauma und Mekoniumaspiration, ist die Prognose jedoch ungünstiger. Perinatale Verluste betragen bis zu 7 %, hypoxisch-ischämische Schäden des Zentralnervensystems bis zu 72,1 %.


 [
[