Facharzt des Artikels
Neue Veröffentlichungen
Intestinale Atrophie
Zuletzt überprüft: 29.06.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
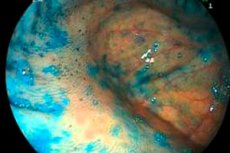
Darmatrophie ist eine sekundäre Erkrankung, die vor dem Hintergrund entzündlicher Reaktionen im Darmgewebe auftritt – insbesondere bei längerem Verlauf einer Kolitis oder Enteritis. Die Krankheit ist gekennzeichnet durch periodische akute Schmerzattacken, Stuhlstörungen, Gewichtsverlust, allgemeine Schwäche und Unwohlsein. Ohne rechtzeitige medizinische Versorgung können gefährliche Komplikationen wie Perforation, Darmverschluss, Blutungen, Malignität usw. auftreten. Ärzte empfehlen dringend, bei Verdacht auf Darmatrophie unbedingt einen Facharzt aufzusuchen und sich einer umfassenden Therapie zu unterziehen. [ 1 ]
Epidemiologie
Darmatrophie ist eine relativ häufige Erkrankung, die sowohl bei Erwachsenen als auch bei Kindern auftritt. Die Erkrankung kombiniert Elemente des Entzündungsprozesses, der Schleimhautdystrophie, der Hypotrophie/Atrophie der glatten Muskulatur und einer Funktionsstörung des Darms. Dieser pathologische Zustand dürfte (je nach Angaben) etwa 10 % aller chronischen Erkrankungen der Verdauungsorgane ausmachen, mit einer Prävalenz von mindestens 5–12 Fällen pro 1.000 Einwohner.
Die endoskopischen, serologischen, genetischen und morphologischen Diagnosemöglichkeiten haben sich in den letzten Jahrzehnten erheblich erweitert. Wissenschaftler haben zahlreiche Studien zu Erkrankungen des Verdauungstrakts durchgeführt. Dank zahlreicher wissenschaftlicher Arbeiten gibt es Erkenntnisse über diese Pathologie, die nicht immer symptomatisch auftritt und im Labor bestätigt wird, was die statistische Erfassung äußerst schwierig macht.
Darmatrophie wird seit vielen Jahren intensiv erforscht, ebenso wie andere chronische Probleme des Dick- und Dünndarms. Dennoch sind viele Fragen noch nicht vollständig geklärt. Aus Sicht der modernen Medizin wird Darmatrophie als klinisches und morphologisches Phänomen betrachtet, das durch Dyspepsie und Schmerzsyndrom mit morphologisch evidenten Manifestationen von Gewebedystrophie/-atrophie, Verengung der Darmdrüsen und Bildung von lymphoplasmatischer Infiltration unterschiedlicher Intensität gekennzeichnet ist. Es gibt bestimmte Gewebeveränderungen, die für die Darmatrophie charakteristisch sind, aber dieser Begriff wird in der klinischen Praxis relativ selten verwendet. Viel häufiger hört man die Diagnose chronische Enterokolitis, Reizdarmsyndrom, Morbus Crohn und unspezifische Colitis ulcerosa.
In der ICD-10-Liste kann die Pathologie als K52.9 – Nichtinfektiöse Gastroenteritis und Colitis, nicht näher bezeichnet – kategorisiert werden.
Sehr selten kommt es zu einer angeborenen Atrophie der Dünndarm-Mikrovilli (Mikrovillus-Einschluss-Syndrom), einer genetischen Erkrankung, die autosomal-rezessiv vererbt wird. Die Erkrankung wird durch eine angeborene Atrophie der apikalen Mikrovilli mit intrazellulärer Ansammlung apikaler Enzyme in den Epithelstrukturen des Dünndarms verursacht.
Die Morbiditätshäufigkeit kann stark variieren und hängt sowohl von den verwendeten diagnostischen Maßnahmen als auch von der Bereitschaft des Patienten ab, medizinische Hilfe in Anspruch zu nehmen. Leider suchen erwachsene Patienten in vielen Fällen keinen Arzt auf oder suchen ihn nicht rechtzeitig auf, sondern erst im Stadium der Komplikationen.
Eine besondere Variante der Darmatrophie – Zöliakie – tritt weltweit bei etwa einem von hundert Menschen auf, obwohl viele Betroffene keinen Arzt aufsuchen und der Anteil der Betroffenen deutlich höher sein kann. Im Durchschnitt wird eine solche Diagnose etwa 5–10 Jahre nach Auftreten der ersten Anzeichen der Erkrankung gestellt.
Ursachen intestinale Atrophie
Darmatrophie ist eine multifaktorielle Erkrankung. Es gibt mehr als zehn bekannte Ursachen, die zu einer Atrophie der Schleimhaut und in der Folge zu Funktionsstörungen des Darms führen können. Atrophische Erkrankungen können eine Folge von Pathologien oder Altersveränderungen sein. Genetisch bedingte Hypotrophie oder Atrophie der Schleimhaut des Verdauungssystems ist keine Seltenheit.
Zu den häufigsten Ursachen einer Darmatrophie zählen:
- Chronische Entzündungsprozesse (Colitis, Enteritis, Enterocolitis);
- Veränderungen der örtlichen und funktionellen Bedingungen (dazu gehören schlechte Ernährung, Bewegungsmangel usw.);
- Rausch, Vergiftung;
- Hormonelle Störungen im Körper.
Darüber hinaus beeinflussen psychoemotionaler Stress, langjähriges Rauchen und Alkoholmissbrauch sowie die langfristige oder häufige Einnahme von Medikamenten (insbesondere Antibiotika, nichtsteroidale Antirheumatika und Kortikosteroidhormone) den Zustand des Darms. Mögliche auslösende Faktoren sind genetische Veranlagung, berufliche Gefahren und begleitende somatische Erkrankungen.
Die häufigsten Ursachen für atrophische Veränderungen im Gewebe verschiedener Darmabschnitte können unterschieden werden:
- Erbliche Veranlagung. Wenn bei den nächsten Verwandten Anzeichen einer Darmatrophie festgestellt wurden, steigt das Risiko, an dieser Krankheit zu erkranken, stark an.
- Falsche Essgewohnheiten. Längeres Fasten sowie häufiges Überessen führen zu Funktionsstörungen des Verdauungssystems.
- Verzehr minderwertiger und ungesunder Lebensmittel. Einige „ungesunde“ Lebensmittel reizen den Darm und tragen zur Entwicklung eines chronischen Entzündungsprozesses bei.
- Vernachlässigung der vom Arzt verordneten Diät im Rahmen der Therapie einer Erkrankung des Magen-Darm-Trakts.
- Längerer oder schwerer Stress, Depression, Neurose.
- Längere Antibiotikatherapie, Ungleichgewicht der Mikroflora im Darm, Dysbakteriose.
- Vergiftung, einschließlich Alkoholvergiftung. Jede Vergiftung (Vergiftung) wirkt sich negativ auf die Schleimhäute der Verdauungsorgane aus.
- Hypodynamie. Mangelnde körperliche Aktivität schwächt die Muskulatur. Auch die glatte Darmmuskulatur ist betroffen.
- Häufige Einnahme von Abführmitteln.
- Unabhängige und chaotische Einnahme von Medikamenten, die die Funktion und den Zustand des Verdauungstrakts beeinträchtigen. Dies kann auch falsch berechnete Dosen und das Ignorieren von Nebenwirkungen umfassen.
Risikofaktoren
Bei der Beurteilung der möglichen Ursachen einer Darmatrophie sollte berücksichtigt werden, dass es sich in den meisten Fällen nicht um einen, sondern um einen ganzen Komplex von Faktoren handelt. Als Hauptursache nennen viele Experten Verdauungsstörungen – also eine falsche Ernährungsweise und -regime. Dies wird durch die Tatsache bestätigt, dass Atrophieprozesse immer sekundär sind und vor dem Hintergrund anderer Pathologien auftreten. Es ist kein Geheimnis, dass sich derzeit nach optimistischsten Berechnungen nicht mehr als 30 % der Menschen rational ernähren. Der Großteil der Bevölkerung verstößt überall gegen die Ernährungsweise – er isst ungeordnet, isst oft „trocken“ und „auf der Flucht“, isst zu viel und geht irrational an die Wahl der Ernährung heran, isst viel Süßes, Fettiges und Scharfes und missbraucht Fast Food, Limonaden und andere ungesunde Produkte. Und in den meisten Fällen treten falsche Ernährungsweise und -art in Kombination auf.
Eine wichtige Rolle bei der Entwicklung der Darmatrophie spielen Wurmbefall und infektiöse Darmläsionen - insbesondere Salmonellose, Desinfektion, Giardiasis usw. - eine wichtige Rolle. Die Beteiligung der Qualität der mikrobiellen Flora wird durch die diagnostizierte Dysbakteriose belegt, die bei der überwiegenden Mehrheit der Patienten mit Darmatrophie auftritt.
Diese Faktoren sind die Hauptursachen für atrophische Prozesse. Am häufigsten sprechen wir über diese Hauptverbindungen der Pathologie:
- Verdauungsstörung, die zu Störungen der Darmmotilität mit weiterer Entwicklung einer Entzündungsreaktion führt;
- Infektiös-parasitäre Verbindung, die das Darmgewebe direkt beeinträchtigt und zur Bildung von Dysbiose, Entzündungen und weiteren Bewegungsstörungen führt.
Falsche Ernährung, Häufigkeit und Menge der aufgenommenen Nahrung, Infektionen und Dysbakteriose, die oft miteinander kombiniert werden, Bauchtraumata und erbliche Veranlagung - dies ist die Hauptliste der wahrscheinlichsten Ursachen für den Beginn atrophischer Prozesse.
Eine gewisse Rolle spielen auch sogenannte psychogene Faktoren, die den Beginn und den weiteren Verlauf der Entzündungsreaktion begünstigen. Bei der Anamnese und Befragung zeigen sich Anzeichen einer vegetativ-vaskulären Dystonie, eine Neigung zu Depressionen und Hypochondrie. Fachleute haben genügend Gründe, an eine Beteiligung einer erschwerenden Vererbung zu glauben. Was die Beteiligung psychogener Faktoren betrifft, so zeigen Patienten mit Darmatrophie häufig erhöhte Angst und Unsicherheit, emotionale Labilität und Beeinflussbarkeit. Vor dem Hintergrund von Stimmungsschwankungen und Neurosen verschlimmern sich Darmmotilitätsstörungen und Entzündungsreaktionen.
Zu den Faktoren, die das Auftreten einer Atrophie begünstigen, zählen Bewegungsmangel, die Vermeidung körperlicher Betätigung, der Verzehr von überwiegend verarbeiteten Lebensmitteln sowie viele schlechte Angewohnheiten – vor allem Rauchen und Alkoholmissbrauch.
Bei einem atrophischen Prozess wie Zöliakie spielen verschiedene Faktoren eine Rolle, darunter Gene und Ernährungsgewohnheiten. Es handelt sich um eine Autoimmunerkrankung, bei der das Dünndarmgewebe durch den Verzehr von Gluten geschädigt wird. Wenn Menschen mit bestimmten genetischen Risiken glutenhaltige Lebensmittel essen, entwickelt sich eine Immunreaktion in Form einer Reaktion auf Glutenproteine (Gliadine und Glutenine), die die Dünndarmstrukturen angreifen. Bei diesen Angriffen werden die Zotten, die die Nährstoffaufnahme erleichtern, geschädigt. Die geschädigten Zotten verkürzen und verflachen, was die Nährstoffaufnahme erheblich beeinträchtigt.
Menschen mit Zöliakie weisen Allelvarianten wie HLA-DQ2 oder HLA-DQ8 auf. Die Vererbung dieser Allele führt jedoch nicht immer zur Entwicklung von Zöliakie und Darmatrophie. Zusätzlich müssen weitere Faktoren vorliegen, wie beispielsweise der Verzehr glutenhaltiger Lebensmittel (Weizen, Gerste, Roggen etc.). [ 2 ]
Pathogenese
Der pathogenetische Mechanismus der Darmatrophie steht häufig im Zusammenhang mit Störungen der Darmbiozönose. Eine pathologische proinflammatorische Rolle spielen mikrobielle Aminosäuren – die Stoffwechselprodukte Skatol und Indol. Durch die erhöhte Aktivität der opportunistischen Flora steigt der Histaminspiegel, was zu einer allgemeinen Sensibilisierung und Schwächung der humoralen und zellulären Abwehr führt. Da sich diese Flora perfekt an die Umweltbedingungen anpasst, verdrängt sie allmählich die gesunde Darmflora. Vor dem Hintergrund eines Bifidobakterienmangels sind die Prozesse der Verdauung, Resorption und Assimilation von Nährstoffen gestört.
Eine bedeutende Rolle im pathogenetischen Mechanismus der Entwicklung einer Darmatrophie spielen neuroregulatorische Störungen des Organs, die auf einer Schwäche der hemmenden Wirkung der Großhirnrinde auf die unteren Abschnitte mit einem starken Abfall der Reaktivität des sympathischen Teils des autonomen Nervensystems sowie einem Anstieg des Spiegels bioaktiver Substanzen - Histamin und Serotonin - beruhen.
Ein wesentlicher Beitrag zur Entwicklung atrophischer Prozesse ist das Versagen der immunologischen Reaktivität. Ein Anstieg des Immunglobulinspiegels geht mit dem Auftreten von intestinalen Autoantikörpern im Blut einher, was auf eine Sensibilisierung gegen Gewebeantigene hindeutet. Mit Veränderungen der biologischen und immunologischen Eigenschaften des Mikroorganismus werden die symbiotischen Beziehungen zwischen dem Organismus und der Darmflora gestört, was günstige Bedingungen für immunologische Störungen schafft. [ 3 ]
Der Blutkreislauf unterliegt starken Veränderungen. Es kommt zu Veränderungen der Gefäßpermeabilität und zu Manifestationen des disseminierten intravaskulären Gerinnungssyndroms.
Eine Darmatrophie kann sich aufgrund von Intoxikationen und toxischen Stoffwechselprozessen, endokrinen Pathologien und Erkrankungen des zentralen Nervensystems entwickeln. Das Problem tritt natürlich bei Motilitätsstörungen oder toxischen Wirkungen auf das Darmgewebe auf.
Gliadin spielt eine führende Rolle in der Pathogenese der Zöliakie. Seine Fraktionen sind für Menschen mit Zöliakie toxisch. Gleichzeitig fungiert Alpha-Gliadin mit 33-Mer-Peptid als Aktivator der Immunreaktion, was auf seine Resistenz gegen die Wirkung von Verdauungsproteinasen zurückzuführen ist.
Bei Zöliakie ist der Verzehr glutenhaltiger Lebensmittel ein wichtiger, aber nicht der einzige Faktor für die Entstehung der Erkrankung. Auch Antigene des Haupthistokompatibilitätskomplexes spielen eine Rolle. Die Darmatrophie bei Zöliakie hat im Allgemeinen einen multifaktoriellen Ursprung. Neben der genetischen Veranlagung und dem Einfluss toxischen Glutens spielen auch innere Umweltfaktoren eine weitere Rolle bei der Entstehung der Erkrankung. [ 4 ]
Symptome intestinale Atrophie
Verschiedene pathogenetische Mechanismen der Entwicklung einer Darmatrophie bestimmen die Vielfalt und Unspezifität der Symptomatologie der Pathologie. Die Erkrankung weist keine Symptome auf, anhand derer das Vorhandensein einer Atrophie eindeutig festgestellt werden könnte. Darüber hinaus ist das klinische Bild oft (insbesondere in den frühen Stadien der Entwicklung) äußerst spärlich. Der Krankheitsverlauf ist langwierig und kann mit einem periodischen Wechsel von Rückfällen und Remissionen einhergehen, wobei sich das Problem allmählich verschlimmert.
In Phasen der Exazerbation geht es den Patienten schlechter, Vergiftungserscheinungen treten auf oder verstärken sich: Müdigkeit, Appetitlosigkeit, leicht erhöhte Temperatur, Kopfschmerzen. Gleichzeitig treten Bauchschmerzen auf – ein Ziehen, das sich vor oder während des Stuhlgangs tendenziell verstärkt.
Viele Patienten assoziieren den Beginn oder die Verschlimmerung des Schmerzsyndroms mit der Nahrungsaufnahme: Häufiger tritt es etwa 1,5 Stunden nach einer Mahlzeit auf. Treten Schmerzen unmittelbar nach dem Essen auf, liegt dies an vermehrten Blähungen und Blähungen. Durch das Ablassen von Gasen oder den Stuhlgang werden die Schmerzen gelindert oder verschwinden. Im Allgemeinen kann das Schmerzsyndrom als Ziehen beschrieben werden, das häufig durch Essen verursacht wird.
Neben Schmerzen ist der Stuhlrhythmus gestört, die Stuhlbeschaffenheit verändert sich. Patienten berichten häufiger von Verstopfung als von Durchfall. Stuhl kann 1-3 Tage lang ausbleiben, was manchmal einen Einlauf oder die Einnahme von Abführmitteln erforderlich macht. Schleim oder Blut können im Stuhl vorhanden sein. Die Stuhlbeschaffenheit: das sogenannte „Schafsfäkalom“ oder verdichtete Fäkalom. Manchmal kommt es zu Stuhlinstabilität und einem Wechsel von Verstopfung zu Durchfall.
Viele Patienten weisen Anzeichen einer autonomen Funktionsstörung und neurologischer Störungen auf: Schlaflosigkeit oder Schläfrigkeit, Reizbarkeit, allgemeine Müdigkeit, Kopfschmerzen, Pulsinstabilität.
Bei der äußeren Untersuchung fallen Symptome einer chronischen Vergiftung auf. Es bildet sich Belag auf der Zunge. Der Bauchbereich ist aufgebläht und schmerzt manchmal beim Abtasten. Bei Hyperkinesie dominieren Anzeichen einer spastischen Kolitis, bei Hypokinesie – atonische oder hypotone Kolitis.
Im Allgemeinen verläuft die Darmatrophie langwierig und wellenförmig. Andere bestehende Erkrankungen des Verdauungstraktes haben einen ausgeprägten Einfluss auf die Symptomatik, worauf bei der Diagnose geachtet werden sollte.
Wenn sich atrophische Veränderungen auf Darm und Magen ausbreiten, treten Symptome wie Appetitlosigkeit, unangenehmes Aufstoßen und Übelkeit auf. Viele Patienten berichten von einem Schwere- und Völlegefühl im Bauchbereich, übermäßigem Speichelfluss, Sodbrennen und einem unangenehmen Nachgeschmack in der Mundhöhle.
Allmählich erweitert sich das Krankheitsbild, ergänzt durch Knurren im Bauch, Unverträglichkeit gegenüber Milchprodukten und Stuhlinstabilität. Einige Patienten verlieren an Körpergewicht, es entwickelt sich eine Anämie, eine Hypovitaminose, was zu starker Schwäche und Müdigkeit sowie Atembeschwerden selbst bei geringer körperlicher Aktivität führt.
Verdauungsprobleme beeinträchtigen den Hautzustand. Die Haut wird trocken, schuppt und bildet Schuppen. Gleichzeitig verschlechtert sich die Immunität und das Sehvermögen lässt nach.
First signs
Leitsymptom aller Formen der Darmatrophie sind stumpfe oder anfallsartige Schmerzen im Bauchbereich. Die genaue Lokalisation der Schmerzen hängt vom betroffenen Darmabschnitt ab. So können Schmerzen im Nabelbereich, in der rechten Beckenregion, im linken Subkostalbereich oder im gesamten Bauchbereich auftreten.
Nach Blähungen oder erfolgreichem Stuhlgang tritt oft eine vorübergehende Linderung ein. Nach einiger Zeit treten die Schmerzen wieder auf oder verschlimmern sich. Auch die Einnahme von krampflösenden Mitteln oder die Anwendung einer Wärmequelle können zur Schmerzlinderung beitragen.
Das Auftreten von Schmerzen bei körperlicher Aktivität oder Pressen kann auf eine tiefere Darmatrophie hinweisen.
Weitere erste Anzeichen sind oft:
- Stuhlstörungen, Verstopfung im Wechsel mit Durchfall, „Schafskot“;
- Geräusche von „Grollen“ im Bauch, Blähungen, mit der Tendenz, sich nach den Mahlzeiten zu verstärken;
- Abnorme Verunreinigungen im Stuhl (häufiger - Schleim oder Blut, gestreift);
- Druckgefühl, Schweregefühl im Darmbereich;
- Schmerzhafter Tenesmus (falscher Drang zum Stuhlgang);
- Appetitlosigkeit und damit verbundene Magerkeit;
- Subfebrile Fieber, Kopfschmerzen, starke Müdigkeit;
- Luft aufstoßen;
- Übelkeit und Erbrechen (selten).
Das klinische Bild einer pathologischen Erkrankung wie Zöliakie weist ähnliche Anzeichen auf:
- Hagerkeit;
- Abwechselnd Verstopfung und Durchfall;
- Dumpfer, ziehender Bauchschmerz;
- Gelenkschmerzen;
- Bläschenförmige Ausschläge auf der Haut und den Schleimhäuten;
- Ständige und starke Müdigkeit.
Die Symptome einer Darmatrophie können mit denen einer chronischen Gastroenteritis übereinstimmen. Der Krankheitsverlauf ist intermittierend, mit abwechselnden Phasen von Exazerbationen und Remissionen. Solche Veränderungen werden meist durch Ernährungsstörungen oder externe Stressfaktoren hervorgerufen. Leider sucht nur ein äußerst geringer Prozentsatz der Patienten bei den ersten Anzeichen ärztliche Hilfe. Die meisten Patienten ignorieren das Problem oder behandeln sich selbst, was mit der Zeit zu einer Verschlimmerung der Krankheit und der Entwicklung von Komplikationen führt.
Magen- und Darmatrophie
Die Entwicklung atrophischer Prozesse im Magen wird in der Regel durch verschiedene aggressive Faktoren hervorgerufen - insbesondere das Bakterium Helicobacter pylori, Salzsäure, duodenogastrischen Reflux, Pepsin sowie einen unzureichenden Schutz der Schleimhaut (z. B. bei einem Defizit der Epithelregeneration, einer unzureichenden Blutversorgung des Organs usw.).
Die Atrophie beginnt etwa 2-3 Jahre nach Beginn des Entzündungsprozesses. Beispielsweise finden sich bei 43 % der Patienten mit chronischer Gastroenterokolitis bereits 10 Jahre nach Manifestation der Krankheit atrophische Symptome. Fachleute sprechen oft von Atrophie als Endstadium einer entzündlichen Erkrankung.
Für die Entstehung einer Schleimhautatrophie sind zwei Hauptmechanismen bekannt:
- Schäden durch direkte Einwirkung (insbesondere bakterielle Einflüsse);
- Eine Autoimmunreaktion.
Eine Infektion mit Helicobacter pylori ist weit verbreitet. Sie verursacht Zellschäden und Strukturveränderungen, beeinträchtigt die Schutzfunktion der Schleimhaut und fördert und unterstützt den anhaltenden Verlauf des Entzündungsprozesses im Gewebe, der zur Atrophie führt. [ 5 ]
Der Autoimmunprozess wiederum wird durch erbliche Störungen der Immunreaktivität des Körpers verursacht. Während der Antigen-Antikörper-Reaktion kommt es zum vorzeitigen Absterben und zur fehlerhaften Reifung neuer Zellstrukturen. Dies führt zu einer allmählichen Schwächung der Magensäure, Veränderungen der Schleimhautstruktur und einer verminderten Salzsäureproduktion. Im Verdauungssystem ist die Aufnahme von Vitaminen und Eisen beeinträchtigt, und es tritt eine Anämie auf.
Eine Helicobacter-assoziierte Gastritis kann die Entwicklung einer Autoimmunaggression gegen das Magenepithelgewebe mit der weiteren Entwicklung atrophischer und metaplastischer Prozesse provozieren. Bei Patienten mit nachgewiesenem Helicobacter pylori wird häufiger eine Drüsenatrophie festgestellt, die besonders ausgeprägt bei hohen Titern von Autoantikörpern ist.
Die Atrophie des Magens und des Darms durchläuft in ihrer Entwicklung mehrere Stadien:
- Es entwickelt sich ein oberflächlicher Entzündungsprozess, die Salzsäureproduktion leidet unwesentlich, es gibt keine Anzeichen einer Pathologie;
- Es gibt Atrophieherde;
- Es treten diffuse Veränderungen mit ausgeprägten Störungen der Sekretionsfunktion auf (Ausdünnung des Schleimhautgewebes, Bildung von Herden einer Dünndarmmetaplasie).
Atrophie des Magens und des Darms gilt als einer der grundlegenden Risikofaktoren für die Entwicklung bösartiger Tumore. Die Hauptsymptome des Problems: Appetitveränderungen, Übelkeit, unangenehmes Aufstoßen. Die meisten Patienten haben ein Schwere- und Völlegefühl im Magen, Speichelfluss, Sodbrennen und einen unangenehmen Geschmack im Mund. Allmählich kommen andere Symptome wie Blähungen und instabiler Stuhl hinzu (Verstopfung wird durch Durchfall ersetzt). Bei häufigem Durchfall sind Magerkeit, Manifestationen von Mineral- und Vitaminmangel sowie Anämie möglich. Infolge der gestörten Nahrungsentleerung können Bauchschmerzen (dumpf, drückend, mit zunehmender Intensität nach dem Essen) auftreten. Unbehandelt können atrophische Prozesse zur Entwicklung von Hypovitaminose und Anämie, Achlorhydrie, Colitis und Krebs führen.
Komplikationen und Konsequenzen
Bei fehlender Behandlung und Vernachlässigung ärztlicher Ratschläge steigt das Risiko für die Entwicklung schwerwiegender Komplikationen einer Darmatrophie erheblich:
- Dickdarmkrebs; [ 6 ]
- Perforation der betroffenen Darmwand;
- Vollständiger oder teilweiser Darmverschluss;
- Kachexie;
- Massive Blutungen;
- Septische Komplikationen.
Eine Darmatrophie kann so schwerwiegend werden, dass der Patient eine Notoperation benötigt.
Zu den besonders schwerwiegenden Komplikationen zählen:
- Toxisches Megakolon – übermäßige Ausdehnung des Dickdarmlumens, die zu einer deutlichen Verschlechterung des Wohlbefindens des Patienten, fieberhaftem Fieber, Verstopfung, Blähungen und anderen Anzeichen einer Vergiftung führt.
- Massive Darmblutungen – treten auf, wenn große Gefäße, die die Darmwand mit Blut versorgen, freigelegt werden. Der Blutverlust kann bis zu 500 ml pro Tag betragen.
- Perforation der Dickdarmwand - entsteht vor dem Hintergrund übermäßiger Dehnung und atrophischer Ausdünnung der Wand des Hohlorgans. Infolgedessen gelangt intraintestinaler Inhalt in die Bauchhöhle, es entwickelt sich eine Peritonitis.
- Kolorektaler Krebs – kann sich bei länger andauernder atrophischer Entwicklung entwickeln. Besonders häufig kommt es bei einer Malignität zu einer Atrophie des Dickdarms und des Rektums.
Eine maligne Transformation wird diagnostiziert:
- Bei einem zehnjährigen Atrophieverlauf - in 2 % der Fälle;
- Bei einem 20-jährigen Verlauf in 8 % der Fälle;
- Wenn die Darmatrophie seit mehr als 30 Jahren besteht – in 18 % der Fälle.
Diagnose intestinale Atrophie
Um ein möglichst vollständiges Bild der bestehenden Krankheit zu erhalten und anschließend die richtige Behandlungstaktik auszuwählen, verschreibt der Arzt eine umfassende Diagnose, die sowohl Labor- als auch Instrumentenuntersuchungen umfasst.
Zunächst werden Blutuntersuchungen durchgeführt. Dies ist notwendig, um den entzündlichen oder allergischen Prozess zu identifizieren, eine mögliche Anämie (infolge von Blutverlust) festzustellen, die Qualität der Stoffwechselprozesse (Protein, Wasser-Elektrolyt) und die Wahrscheinlichkeit einer Beteiligung der Leber oder anderer innerer Organe zu beurteilen. Außerdem wird eine Labordiagnostik durchgeführt, um die Wirksamkeit der verordneten Behandlung zu beurteilen und die Dynamik zu überwachen.
Zusätzlich zu allgemeinen und biochemischen Blutuntersuchungen kann der Arzt eine Untersuchung der Indikatoren für perinukleäre zytoplasmatische antineutrophile Antikörper (pANCA), Saccharomyces-Antikörper (ASCA) usw. verschreiben.
Die Stuhlanalyse umfasst ein Koprogramm und eine Gregersen-Reaktion (bestimmt das Vorhandensein von okkultem Blut). Gleichzeitig werden mögliche Verunreinigungen von Schleim, Eiter und Blut im Stuhl nachgewiesen.
Bei Vorliegen eines infektiösen Prozesses und der Notwendigkeit, antibakterielle Medikamente auszuwählen, werden bakteriologische Kulturen und PCR verordnet.
Die Endoskopie ist eines der wichtigsten instrumentellen Verfahren bei Darmatrophie. Die Methode kann sowohl ambulant als auch stationär angewendet werden. Im ersten Schritt der endoskopischen Untersuchung erklärt der Arzt dem Patienten, wie er sich richtig auf den Eingriff vorbereitet. In fast allen Fällen erfordert die Vorbereitung eine Reinigung der Darmhöhle mit Hilfe spezieller Abführmittel, eines reinigenden Einlaufs oder beidem in Kombination. Am Tag der geplanten endoskopischen Untersuchung ist Essen (Frühstück) verboten, Wasser trinken ist erlaubt. Im Allgemeinen beinhaltet die Technik die Einführung eines endoskopischen Schlauchs durch den Anus, ausgestattet mit einer Beleuchtungseinrichtung und einer Videokamera. So kann der Spezialist den Zustand des Schleimhautgewebes visuell untersuchen und die charakteristischen Anzeichen einer Darmatrophie feststellen. Bei Bedarf wird gleichzeitig eine Biopsie - ein Partikel des Darmgewebes - entnommen und anschließend zur histologischen Untersuchung geschickt.
Die endoskopische instrumentelle Diagnostik kann durch folgende Verfahren dargestellt werden:
- Rektoromanoskopie mittels starrem Rektoromanoskop im Bereich des Rektums und des Sigmas;
- Fibroileokoloskopie mit einem flexiblen Endoskop im Dickdarm und Ileum;
- Fibrosigmoidoskopie mit einem flexiblen Endoskop im Rektum und Sigma;
- Fibrokolonoskopie mit einem flexiblen Endoskop im Dickdarm.
Die Dauer dieser Verfahren kann zwischen 20–30 Minuten und anderthalb Stunden variieren (z. B. wenn eine Oberflächenanästhesie verwendet wird).
Eine Röntgenaufnahme wird nur angeordnet, wenn eine Endoskopie aus irgendeinem Grund nicht durchgeführt werden kann.
Eine weitere gängige Methode, die Irrigoskopie, beinhaltet die Verabreichung einer Bariumsuspension – eines Röntgenkontrastmittels – an den Patienten. Anschließend werden Röntgenaufnahmen des Darms gemacht. Nach der Entleerung wird Luft in die Darmhöhle eingeleitet und erneut Bilder aufgenommen. Dadurch erhält der Spezialist ein Bild von Verengungen und Erweiterungen des Darms, Entzündungsherden oder oberflächlichen Veränderungen der Schleimhaut.
Um die Entwicklung von Komplikationen – wie etwa einer Perforation oder einer toxischen Darmvergrößerung – auszuschließen, werden Kontrollröntgenaufnahmen angeordnet.
Ultraschall wird bei Darmatrophie aufgrund der geringen Aussagekraft praktisch nicht eingesetzt. [ 7 ]
Differenzialdiagnose
Bevor der Arzt eine vollständige Diagnose stellt, muss er das Vorhandensein vieler Krankheiten beim Patienten ausschließen, die ein ähnliches klinisches und endoskopisches Bild aufweisen. Zu diesen Pathologien gehören:
- Infektiöse Enterokolitis (parasitäre, bakterielle, virale Ätiologie);
- Morbus Crohn;
- Ischämische Form der Enterokolitis (verursacht durch eine mangelnde Blutversorgung der Darmwand);
- Divertikulitis;
- Enterokolitis, die durch die Einnahme bestimmter Medikamente verursacht wird;
- Strahlenenterokolitis;
- Ein bösartiger Tumor des Dickdarms;
- Solitäres Rektalgeschwür;
- Endometriose bei Frauen usw.
Diese Erkrankungen können ähnliche Symptome wie eine Darmatrophie aufweisen. Die Behandlung dieser Erkrankungen unterscheidet sich jedoch grundlegend. Deshalb sollte der Patient bei den ersten Anzeichen der Erkrankung einen Arzt aufsuchen und nicht versuchen, die Krankheit selbst zu diagnostizieren und zu behandeln.
Es ist oft schwierig, zwischen Darmatrophie und Morbus Crohn zu unterscheiden. Im Zweifelsfall verschreibt der Arzt zusätzliche Diagnostik:
- Immunologisch;
- Radiologisch;
- Endoskopisch.
Die richtige Diagnose ist äußerst wichtig, auch wenn viele der vorgestellten Krankheiten ähnliche Entwicklungsmechanismen aufweisen. Auch in diesen Fällen ist die Behandlung stets unterschiedlich. In seltenen Fällen wird die Diagnose einer unklassifizierten (undifferenzierten) Enterokolitis gestellt, wenn aus irgendeinem Grund keine genaue Diagnose gestellt werden kann.
Die Diagnose von Zöliakie ist ein eigenständiges Problem. Im Gegensatz zu Erkrankungen, die mit Nahrungsmittelallergien (einschließlich Glutenallergien) einhergehen, kann Zöliakie nicht direkt mit dem Verzehr glutenhaltiger Lebensmittel in Verbindung gebracht werden. Die Beteiligung von Gluten an der Schädigung des Darmgewebes kann nur im Rahmen einer morphologischen Analyse der Schleimhautbiopsie nachgewiesen werden. Eine Atrophie der Dünndarmzotten ist nicht nur für Zöliakie charakteristisch, sondern auch für akute Darminfektionen oder Immunglobulinmangel.
Bei der Divertikulitis handelt es sich um eine Atrophie der Darmmuskulatur mit Ausbreitung in tiefer gelegene Bereiche. Es handelt sich um eine chronische Erkrankung, bei der die Dickdarmwände sackartige Ausstülpungen durch die Muskelschicht bilden. Die Diagnose Divertikulitis wird erst gestellt, wenn der Arzt eine Krebserkrankung vollständig ausgeschlossen hat. Es ist wichtig zu bedenken, dass bei Patienten häufig gleichzeitig Divertikel und Dickdarmkrebs diagnostiziert werden. Manchmal treten Krebs und Divertikulose gleichzeitig im selben Dickdarmabschnitt auf.
Wen kann ich kontaktieren?
Behandlung intestinale Atrophie
Unmittelbar nach der Diagnose wird einem Patienten mit Darmatrophie eine spezielle Diät verschrieben, deren strikte Einhaltung wichtig ist. Spezialisten erstellen einen individuellen Ernährungsplan, der alle Empfehlungen zur Zusammensetzung und den Regeln des Kochens sowie zur Ernährungsweise beschreibt.
Medikamente werden je nach Indikation und Diagnose eingesetzt. Bei einem infektiösen Prozess kann eine Antibiotikatherapie verordnet werden. Zur Schmerzlinderung werden krampflösende Mittel eingesetzt. In den meisten Fällen ist die Einnahme von Medikamenten zur Wiederherstellung der normalen Darmflora sinnvoll. Gegebenenfalls können Abführmittel oder Adstringentien erforderlich sein.
Während der Entzündungsphase sollten Gewürze, frittierte und fetthaltige Lebensmittel, feuerfeste Fette, geräuchertes Fleisch und Wurst, Soßen, Konservierungsstoffe und Marinaden ausgeschlossen werden. Pilze und Nüsse, frisches Gebäck und Pfannkuchen, Kaffee und Kakao (einschließlich Schokolade), Limonaden und Eiscreme, Fast Food und Snacks, rohes Obst und Gemüse, Milch und Trockenfrüchte sind verboten.
Zu den empfohlenen Lebensmitteln gehören milchfreier Brei auf Basis von Reis, Haferflocken, Buchweizen und Grieß. Erlaubt sind Eier, Getreide- und Gemüsesuppen (ohne Passivierung), weißes mageres Fleisch und gedämpfter Seefisch, getrocknetes helles Brot, Galettes, Zwieback, Gemüsekartoffelpüree (einschließlich Kartoffeln), gebackenes Obst ohne Schale (Äpfel oder Birnen), nicht konzentrierte Kompotte und Sauerteiggerichte sowie nicht saures Naturgelee. Das Essen wird gedämpft, gekocht, püriert oder püriert, gebacken und warm serviert.
In Remissionsphasen dürfen Lebensmittel nicht gemahlen oder püriert werden. Nehmen Sie natürliche Säfte mit einer Verdünnung von 50/50 Wasser, säurefreie Beeren, Marmelade, Marmelade, Marshmallows und frische Gurken in die Ernährung auf.
Milchprodukte werden bei stabiler Remission eingeführt. Bevorzugt werden nicht-saurer Hüttenkäse mit mittlerem Fettgehalt (kann in Form von Aufläufen oder gedämpften Käsekuchen vorliegen), Naturjoghurt und Kefir. Hartkäse ohne Schärfe kann nur bei normaler Stuhlfunktion verzehrt werden.
Bei einer Zöliakie besteht die wichtigste Therapiemethode in der lebenslangen Einhaltung einer glutenfreien Diät. Die Ernährung ist vollständig frei von Weizen, Roggen, Gerste und Hafer in all ihren Formen. Verboten sind Brot, Nudeln, Haferflocken, Weizen und Grieß. Der positive Effekt der Ernährungsumstellung macht sich bereits in den ersten Wochen bemerkbar.
Die Wahl der konservativen und chirurgischen Behandlungsarten richtet sich nach der Schwere und dem Ausmaß des atrophischen Prozesses, der Wirksamkeit der zuvor durchgeführten Therapie und dem Grad des Komplikationsrisikos. [ 8 ]
Indikationen für einen chirurgischen Eingriff sind:
- Fehlen des gewünschten Effekts der konservativen Behandlung oder Unmöglichkeit ihrer Fortsetzung;
- Die Entwicklung von Darmkomplikationen;
- Malignität des Prozesses oder deren erhöhte Risiken.
Verhütung
Leider denken die meisten Menschen erst zu spät an ihre eigene Gesundheit, wenn sich die Krankheit bereits entwickelt und die Symptome ausgeprägt sind. Viele, selbst wenn sie von dem Problem wissen, ignorieren weiterhin ärztlichen Rat und Empfehlungen zu gesunder Ernährung und einem aktiven Lebensstil, da sie dies als schwierig und ineffektiv betrachten. Die wirksamste Vorbeugung gegen Darmatrophie ist jedoch einfach und effektiv. Sie besteht aus folgenden Empfehlungen:
- Essen Sie regelmäßig, ungefähr zur gleichen Zeit;
- Nehmen Sie eine ausreichende Menge Flüssigkeit mit Raumtemperatur zu sich (Berechnung des optimalen Flüssigkeitsvolumens - 30 bis 40 ml pro 1 kg Körpergewicht);
- Vermeiden Sie Süßigkeiten, Lebensmittel mit Konservierungsstoffen, geräuchertes Fleisch, scharfe Gewürze und tierische Fette.
- Nehmen Sie fermentierte Milchprodukte, Ballaststoffe und Pflanzenöle in Ihre tägliche Ernährung auf.
Es ist zwingend erforderlich, bekannte schlechte Gewohnheiten aufzugeben. Es ist erwiesen, dass Alkohol und Nikotin zur Entwicklung von Entzündungen des Magen-Darm-Trakts, Onkologie, Leber- und Bauchspeicheldrüsenerkrankungen beitragen, was auf den negativen Einfluss von Alkoholen, Toxinen und chemischen Verbindungen zurückzuführen ist. Wichtig: Verdauungsprobleme, einschließlich Darmatrophie, können indirekt nicht nur durch herkömmliche Zigaretten, sondern auch durch Wasserpfeifen, IQOS usw. verursacht werden.
Eine weitere wichtige vorbeugende Maßnahme ist ein bewusster Umgang mit der eigenen Gesundheit. Selbstmedikation sollte nicht praktiziert werden: Bei verdächtigen Symptomen ist ein Besuch beim Hausarzt und eine Diagnostik notwendig. Ungerechtfertigter und unsachgemäßer Gebrauch von Medikamenten kann zu sehr ungünstigen Folgen führen. Beispielsweise kann eine Darmatrophie durch die langfristige Einnahme nichtsteroidaler Antirheumatika, eine langfristige Antibiotikatherapie oder die uninformierte Einnahme von Kortikosteroiden hervorgerufen werden. Nicht weniger gefährlich sind verschiedene Volksheilmittel mit unbewiesener Wirksamkeit: Dazu gehören verschiedene sogenannte „Reinigungen“ des Magen-Darm-Trakts, Tyubazhi, längeres Fasten usw. Jedes dieser Verfahren sollte im Voraus mit einem Arzt abgesprochen und nur mit dessen Erlaubnis und unter seiner Aufsicht durchgeführt werden.
Um Magen- und Darmerkrankungen vorzubeugen, wird empfohlen, den psycho-emotionalen Zustand zu normalisieren, Überarbeitung, Stress und übermäßige Reaktionen auf mögliche schwierige Lebenssituationen (Entlassung, Scheidung usw.) zu vermeiden. In diesen Situationen können Meditationssitzungen, Beratung durch einen Psychologen, Sporttraining und Autotraining hilfreich sein. In einigen Fällen können auf ärztliche Anweisung spezielle Beruhigungsmittel eingenommen werden.
Zur Prävention gehört auch der Kampf gegen Fettleibigkeit: Er besteht aus richtiger Ernährung und Bewegung. Es ist bekannt, dass Übergewicht Probleme mit der Bauchspeicheldrüse und der Leber hervorruft und zu einer verminderten Darmmotilität beiträgt. Um zusätzliche Pfunde loszuwerden, müssen Sie eine Diät sorgfältig planen und zusammenstellen, deren Grundlage Gemüse und Obst, Getreide, mageres weißes Fleisch und Meeresfrüchte sein sollten. Eine gesunde Ernährung wird unbedingt durch kompetente und dosierte körperliche Aktivität ergänzt.
Diese Maßnahmen können den Stoffwechsel allmählich stabilisieren, die Immunität stärken, das Blut mit Sauerstoff sättigen und den psycho-emotionalen Zustand verbessern. Dadurch wird die Entwicklung verschiedener Erkrankungen des Verdauungssystems, einschließlich Darmatrophie, vermieden und die eigene Gesundheit für lange Zeit erhalten.
Prognose
Darmatrophie ist eine schwerwiegende pathologische Veränderung der Darmstruktur. Bei vernachlässigter Behandlung oder vorzeitigen therapeutischen Maßnahmen können schwerwiegende Komplikationen, innere Blutungen und irreversible Veränderungen des Verdauungssystems auftreten.
Um die Prognose der Erkrankung zu verbessern und weitere morphologische Veränderungen sowie die Entwicklung von Dickdarmkrebs zu vermeiden, wird Folgendes empfohlen:
- Konsultieren Sie Ihren Arzt mindestens zweimal im Jahr;
- Führen Sie regelmäßig Routine-Endoskopien durch (die Häufigkeit wird vom Arzt je nach Intensität der morphologischen Anomalien im Darm festgelegt).
- Führen Sie regelmäßig Blutuntersuchungen durch, um eine Anämie rechtzeitig zu erkennen und die Dynamik der Behandlung zu beurteilen.
- Halten Sie sich an die vom behandelnden Arzt verordnete Diät;
- Nehmen Sie alle Medikamente ein, die Ihnen Ihr Arzt verschrieben hat.
- Sprechen Sie mit Ihrem Arzt die Einnahme von Medikamenten ab, die den Zustand des Darmgewebes negativ beeinflussen können.
Darmatrophie ist eine Erkrankung, die durch eine Ausdünnung der Darmschleimhaut gekennzeichnet ist, die auf den Einfluss negativer Faktoren zurückzuführen ist. Zunächst schreitet der Entzündungsprozess allmählich fort, die Schleimhaut wird bis zum Band-Muskel-Mechanismus des betroffenen Teils des Magen-Darm-Trakts zerstört. Aufgrund des anhaltenden pathologischen Prozesses verengt sich das Lumen des Hohlorgans, seine Funktion geht allmählich verloren.
Darmatrophie geht mit einer Reihe unspezifischer Symptome einher, die die Lebensqualität des Patienten erheblich beeinträchtigen. Einige Komplikationen können nicht nur die Gesundheit, sondern auch das Leben des Patienten gefährden. Leider ist es oft schwierig, rechtzeitig die richtige Diagnose zu stellen, da die Symptomatik der Darmatrophie anderen Erkrankungen dieses Organs ähnelt. Bei rechtzeitiger und korrekter Diagnose und korrekter Behandlung ist die Prognose jedoch bedingt günstig. Eine vollständige Heilung der Krankheit ist nicht möglich, aber oft ist es möglich, ihre weitere Entwicklung zu stoppen.

