Facharzt des Artikels
Neue Veröffentlichungen
Candida-Pilze (Candida) sind die Erreger der Candidose
Zuletzt überprüft: 04.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
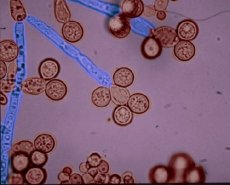
Pilze der Gattung Candida (Candida) verursachen oberflächliche, invasive und andere Formen der Candidose (Candidomykose). Es gibt etwa 200 Pilzarten der Gattung Candida. Die taxonomischen Beziehungen innerhalb der Gattung sind unzureichend erforscht. Einige Vertreter der Gattung sind Deuteromyceten, deren sexuelle Fortpflanzung nicht nachgewiesen ist. Es wurden auch teleomorphe Gattungen identifiziert, darunter Vertreter mit sexueller Fortpflanzung: Clavispora, Debaryomyces, Kluyveromyces und Fichia.
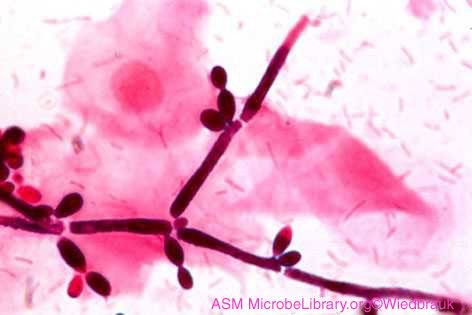
Klinisch bedeutsame Arten sind Candida albicans, C.tropicis, C. catenulara, C. cijferrii, C. guilliermondii, C. haemulonii, C. kefyr (früher C. pseudotropicaiis), C. krusei, C. lipolytica, C. lusitaniae, C. norvegensis, C. parapsilosis, C. pulherrima, C. rugnsa, C. utilis, C. viswanathii, C. zeylanoides und C. glahrata. C. albicans ist die wichtigste Art bei der Entstehung von Candidiasis, gefolgt von C. glabrata, C. Tropicali und C. Parapsilosis.
Morphologie und Physiologie von Candida
Pilze der Gattung Candida bestehen aus ovalen, knospenden Hefezellen (4–8 µm), Pseudohyphen und septierten Hyphen. Candida albicans ist durch die Bildung eines Wachstumsschlauchs aus einer Blastospore (Knospe) in Serum gekennzeichnet. Darüber hinaus bildet Candida albicans Chlamydosporen – dickwandige, doppelkonturierte, große, ovale Sporen. Auf einfachen Nährmedien bei 25–27 °C bilden sie Hefe- und Pseudohyphenzellen. Die Kolonien sind konvex, glänzend, cremig und undurchsichtig und weisen verschiedene Honigpilzarten auf. In Geweben wächst Candida in Form von Hefe und Pseudohyphen.
Pathogenese und Symptome der Candidiasis
Die Entwicklung einer Candidose wird durch falsche Antibiotikaverschreibung, Stoffwechsel- und Hormonstörungen, Immundefekte, erhöhte Hautfeuchtigkeit sowie Haut- und Schleimhautschäden begünstigt. Candidose wird am häufigsten durch Candida albicans verursacht, das Proteasen und Ingegrin-ähnliche Moleküle zur Adhäsion an extrazelluläre Proteine und andere Virulenzfaktoren produziert. Candida kann viszerale Candidose verschiedener Organe, systemische (disseminierte oder Candylaseptikämie) Candidose, oberflächliche Candidose der Schleimhäute, Haut und Nägel, chronische (granulomatöse) Candidose sowie Allergien gegen Candida-Antigene verursachen. Viszerale Candidose geht mit entzündlichen Läsionen bestimmter Organe und Gewebe einher (Ösophagus-Candidose, Candida-Gastritis, respiratorische Candidose, Candidose der Harnwege). Ein wichtiges Zeichen einer disseminierten Candidose ist die Pilz-Endophthalmitis (exsudative Veränderung der gelb-weißen Farbe der Gefäßmembran des Auges).
Bei oraler Candidose entwickelt sich eine akute Form der Erkrankung (die sogenannte Soor) auf den Schleimhäuten mit dem Auftreten eines weißen, käsigen Belags, Atrophie oder Hypertrophie, Hyperkeratose der Zungenpapillen kann sich entwickeln. Bei vaginaler Candidose (Vulvovaginitis) treten weißer, käsiger Ausfluss, Ödeme und Erytheme der Schleimhäute auf. Bei Neugeborenen treten häufig Hautläsionen auf; an Rumpf und Gesäß werden kleine Knötchen, Papeln und Pusteln beobachtet. Candida-Allergie des Magen-Darm-Trakts, allergische Schädigungen der Sehorgane mit Juckreiz der Augenlider, Blepharokonjunktivitis sind möglich.
Immunität
Die zelluläre Immunität überwiegt. Mononukleäre Phagozyten und Neutrophile, die Pilzelemente einfangen, sind an der körpereigenen Abwehr gegen Candida beteiligt. Es entwickelt sich DTH, es bilden sich Granulome mit Epitheloid- und Riesenzellen.
Epidemiologie der Candidiasis
Candida ist Teil der normalen Mikroflora von Säugetieren und Menschen. Sie leben auf Pflanzen und Früchten und können als Teil der normalen Mikroflora in Gewebe eindringen (endogene Infektion) und bei Menschen mit geschwächter Immunabwehr eine Candidose auslösen. Seltener wird der Erreger bei der Geburt oder während des Stillens auf Kinder übertragen. Bei sexueller Übertragung kann sich eine urogenitale Candidose entwickeln.
Mikrobiologische Diagnostik der Candidose
Ausstriche von klinischem Material zeigen Pseudomyzel (durch Einschnürungen verbundene Zellen), Myzel mit Septen und knospende Blastosporen. Aussaaten vom Patienten erfolgen auf Sabouraud-Agar, Würze-Agar usw. Kolonien von C. albicans sind weißlich-cremefarben, konvex, rund. Pilze werden nach morphologischen, biochemischen und physiologischen Eigenschaften unterschieden. Candida-Arten unterscheiden sich beim Wachstum auf Glucose-Kartoffel-Agar durch die Art der Filamentierung: die Lage der Glomeruli – Ansammlungen kleiner, runder, hefeartiger Zellen um das Pseudomyzel. Charakteristisch für Blastsporen von Candida albicans ist die Bildung von Keimschläuchen bei Kultivierung in flüssigen Medien mit Serum oder Plasma (2–3 Stunden bei 37 °C). Zusätzlich werden Chlamydosporen in Candida albicans nachgewiesen: Die Aussaatfläche auf Reisagar wird mit einem sterilen Deckglas abgedeckt und nach der Inkubation (bei 25 °C für 2–5 Tage) mikroskopisch untersucht. Saccharomyces sind im Gegensatz zu Candida spp. echte Hefen und bilden Ascosporen im Zellinneren, die mit der modifizierten Ziehl-Neelsen-Methode gefärbt werden; Saccharomyces bilden in der Regel kein Pseudomyzel. Das Vorliegen einer Candidämie wird durch eine positive Blutkultur mit Isolierung von Candida spp. nachgewiesen. Eine Candida-Harnwegsinfektion wird durch den Nachweis von mehr als 105 Kolonien von Candida spp. in 1 ml Urin nachgewiesen. Serologische Diagnostik (Agglutinationsreaktion, RSC, RP, ELISA), Antikörper gegen Candida albicans im Blut und ein Hautallergietest mit Candida-Allergen können ebenfalls durchgeführt werden. Auch der Nachweis von Candida-albicans-Antigenen wird durchgeführt.
Behandlung von Candidiasis
Die Behandlung einer Candidose basiert auf der Verwendung von Medikamenten wie: Nystatin, Levorin (zur Behandlung lokaler oberflächlicher Mykosen, beispielsweise im Oropharynx), Clotrimazol, Ketoconazol, Caspofungin, Itraconazol, Fluconazol (nicht wirksam gegen C. krusei und viele Stämme von C. glabrata).
Wie kann man einer Candidose vorbeugen?
Es ist notwendig, die Regeln der Asepsis und Sterilität invasiver Verfahren (Katheterisierung von Venen, Blase, Bronchoskopie usw.) einzuhalten. Patienten mit schwerer Neutropenie werden Antikandida-Medikamente verschrieben, um die Entwicklung einer systemischen Candidose zu verhindern.


 [
[