Facharzt des Artikels
Neue Veröffentlichungen
Thorakozentese
Zuletzt überprüft: 12.06.2024

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
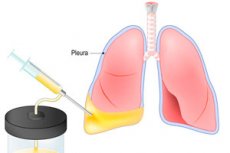
Wenn die Flüssigkeit in die Pleurahöhle eintritt oder sich ansammelt, kann dies gefährliche Atemprobleme verursachen, die zum Tod des Patienten führen können. Die Thorazentese oder die Pleurozentese hilft, die Gefahr zu beseitigen. Das Verfahren ist eine Punktion der Brustwand mit einer weiteren Entfernung der Flüssigkeit. Die Thorakozentese kann sowohl die therapeutische als auch diagnostische Belastung tragen - zum Beispiel, um sich zur Einführung von medizinischen Lösungen zu entziehen und Flüssigkeit für die Forschung zu nehmen. Die Flüssigkeitsakkumulation in der Pleurahohlheit ist mit einer schlechten Gesundheit verbunden und auch in einem ruhigen Zustand Schwierigkeiten. Nach der Thorakozentese und Entfernung von Flüssigkeit wird das Atmen verbessert, die Arbeit des Atemwegs und des kardiovaskulären Systems wiederhergestellt wird. [1], [2]
Hinweise für das Verfahren
Wann ist eine Thorazentese erforderlich?
Der Pleurahohlraum ist ein Raum im Thorax, der von der Pleura begrenzt ist. pleura ist die glatte seröse Membran der Lungen, die aus zwei Blättern besteht: Das Parietalblatt schützt die Brust im Inneren und das viszerale Blatt hat die Lungen an. Normalerweise ist in der Pleurahohlraum ein kleines Volumen seröser Flüssigkeit vorhanden und fungiert als Schmiermittel, um die Reibung während des Atmungsgesetzes zu verringern. Wenn sich eine Krankheit entwickelt, kann sich zwischen den Pleura-Blättern mehr Flüssigkeit ansammeln-ein sogenannter pleura-Erguss. Die Flüssigkeit kann jedoch auch andere Ursprünge haben, wie z. B.:
- Transudat ist eine ödematöse Feuchtigkeit, die aufgrund eines erhöhten Blutdrucks in die Pleura und verringertem osmotischem Plasmadruck ausgelöst wird. Ein solcher Erguss ist charakteristisch für versagen der Herzfunktion oder zirrhose.
- Exsudat ist eine entzündliche Feuchtigkeit, die aufgrund der erhöhten Permeabilität von Gefäßwänden in die Pleura eindringt. Gleichzeitig sickern einige Blutzellen, Proteine und andere Substanzen aus dem Plasma. Exsudativer Erguss ist ein typisches Zeichen von onkologischen Prozessen, lungenentzündung, virale Läsionen.
Wenn das Volumen des Pleuraergusses gering ist und die Pleura-Blätter keine Reizung gibt, spürt die Person normalerweise keine verdächtigen Symptome. Ein solches Problem wird versehentlich bei diagnostischen Maßnahmen für andere Probleme im Körper oder während einer vorbeugenden Untersuchung festgestellt.
Wenn das Ergussvolumen groß genug ist, hat der Patient Schwierigkeiten beim Atmen, ein Gefühl von Beschwerden und Druck in der Brust, Schmerzen während des Einatmens, husten, allgemeine Schwäche, Müdigkeit.
Dank der Thorakozentesis wird die Flüssigkeit entfernt, der Zustand der Person verbessert sich, es besteht die Möglichkeit, die Labordiagnostik des Ergusss durchzuführen und die Ursachen des Verstoßes herauszufinden.
Die Hauptindikationen für die Thorakozentese:
- Lungenerkrankungen begleitet von der Entladung von Blut oder Lymph in den Pleuraraum;
- Exsudative Pleurisien;
- Luft, die in den Pleuraraum eindringt (Pneumothorax );
- Pleura-Empyem (PUS-Akkumulation im Pleura-Raum).
Die Thorazentese für Pneumothorax ist bei Patienten unter 50 Jahren in erstmaligen spontanen Episoden mit einem Volumen von 15 bis 30%ohne signifikante Atemnot angezeigt. Die Entwässerung wird durchgeführt, wenn die Thorazentese sowie bei großen oder sekundären Pneumothorax, Patienten mit Atemversagen und älteren Patienten (über 50 Jahre) unwirksam ist.
Die Thorakozentese in hydrothorax wird nur für massive Ergussvolumina verschrieben: Kleine Hydrothoraxen benötigen keine besondere Behandlung, da die Resorption von Flüssigkeit unabhängig voneinander auftritt, und eine kompetente Behandlung der zugrunde liegenden Pathologie.
Die Pleurodese kann als Ergänzung zur Thorazentese verwendet werden, d. H. Die Injektion von Sklerosierern in den Pleuraraum, der beide Pleura-Blätter haften.
Die Thorakozentese in Hemothorax wird bei längeren intrapleuralen Blutungen bei Schäden an lebenswichtigen Organen sowie in Fällen, in denen das Blutblut die Lungenerweiterung verhindert, angezeigt. Wenn große Gefäße oder Thoraxorgane beschädigt werden, wird die Entfernung des angesammelten Blutes angezeigt. In koagulierten Hemothorax wird Videothorakoskopie oder offene Thorakotomie durchgeführt, um Blutgerinnsel und sanitäre Einrichtungen des Pleuraraums zu entfernen. Wenn der Hemothorax suppurativ wird, ist die Behandlung dieselbe wie bei eitrigen Pleuritis.
Vorbereitung
Vor der Thorazentese muss der Patient einer Untersuchung unterzogen werden, einschließlich einer medizinischen Untersuchung, einer Röntgenaufnahme von Brust, Ultraschall und CT-Scan. Obligatorisch verschreiben Labordiagnostik-insbesondere untersuchung der Blutgerachungsfunktion. Wenn der Zustand des Patienten instabil ist, besteht ein hohes Risiko für dekompensierte Bedingungen, kann zusätzliche Studien durchgeführt werden-beispielsweise elektrokardiographie und bestimmen den Grad der Blutsättigung.
Der teilnehmende Arzt konsultiert vorläufig den Patienten, verdeutlicht wichtige Punkte bezüglich des Verfahrens, Stimmen mögliche Risiken und Nebenwirkungen. Der Patient muss seine Zustimmung zur Durchführung von Thorazentense unterzeichnen (wenn der Patient dies nicht kann, wird das Dokument von seinen engsten Verwandten, Familienmitgliedern, unterzeichnet). Wenn der Patient Antikoagulanzien eingenommen hat, ist es wichtig, den Arzt darüber zu informieren, wenn es zu allergischen Reaktionen tendiert.
Unmittelbar vor der Manipulation der Thorakozentese wird eine zusätzliche Untersuchung des Patienten durchgeführt, Impuls und Blutdruck werden gemessen.
Thorakozentesis-Instrumentset
Die Thorakozentese erfordert diese Reihe von Instrumenten und Vorräten:
- Kit für die lokale Schritt-für-Schritt-Anästhesie (zwei sterile Spritzen von 10 ml Kapazität, sterile Nadeln für subkutane und intramuskuläre Injektion, sterile Fach und Verbandmaterialien, antiseptische Lösung und Anästhesie, medizinische Kleber und Gips, mehrere sterile Gloven, Mitken, Antishock-Medikamente);
- Eine sterile Dufault-Nadel oder eine Punktionsnadel mit einer Messung von 70 bis 100 mm mit einem scharfen schrägen Schnitt und einer inneren dimenmetralen Abmessung von 1,8 mm;
- Steriler Verlängerungsrohr von 20 cm oder mehr (Reson- oder Polyvinylchlorid) mit Standardadaptern;
- Ein Rohrclip, der verhindert, dass Luft in den Pleuraraum eindringt;
- Sterile Schere und Pinzette;
- Ein Rack mit sterilen Korkrohren zum Einsetzen der Flüssigkeit, die während der Thorazentese aus der Pleurahöhle zur weiteren bakteriologischen Untersuchung entnommen wurde.
Technik Thorakozentese
Es ist optimal, unter Ultraschallanleitung eine Thorazentese durchzuführen, um den optimalen Punkt für die Nadelinsertion zu finden.
Vor dem Eingriff bestimmt der Arzt den Ergussniveau (vorzugsweise durch Ultraschall), der auf der Haut mit geeigneten Markierungen gekennzeichnet ist. Als nächstes wird die Stelle für die Punktion festgelegt:
- Um Flüssigkeit zu entfernen - zwischen den VII- und VIII-Rippen, hängen Sie an der bedingten Linie von der Schulterrückkante zur Achselhöhle;
- Luft zu entfernen - im II-Subkostalbereich unterhalb des Schlüsselbeins.
Der Bereich der vorgeschlagenen Thorakozentese wird mit antiseptischer und anästhesierter Schicht für Schicht behandelt. Die Punktion selbst wird mit einer Nadel durchgeführt, die nach dem Eintritt in den Pleuraraum durch eine Punktionsnadel ersetzt wird. Dank dessen fördert der Spezialist Luft oder Erguss und behandelt dann den Punktionsbereich mit Antiseptikum, um die Entwicklung von infektiösen Komplikationen zu verhindern.
Die diagnostische Thorakozentese beinhaltet die visuelle Bewertung der extrahierten Biomaterial mit weiterer Überweisung zur Laboruntersuchung. Es ist wichtig, die physikochemischen, mikrobiologischen, zytologischen Parameter des Pleurainhalts zu klären, die dazu beitragen, die Ursachen der Pathologie zu klären.
Die therapeutische Thorakozentese beinhaltet die Behandlung der Pleurahöhle mit antiseptischen Lösungen, um die Entwicklung eines eitrigen infektiösen Prozesss zu verhindern. Die gleichzeitige Anwendung von Antibiotika, Enzymsubstanzen, hormonellen und Antitumorarzneimitteln ist möglich.
Die Thorakozentese der Pleurahöhle kann sowohl im stationären als auch im ambulanten Umfeld durchgeführt werden. Während des Eingriffs sitzt der Patient mit begradeter Rücken und lehnte sich leicht vor. Es ist auch möglich, Manipulationen in Rückenlage durchzuführen - insbesondere, wenn der Patient mit einem künstlichen Lungenlüftungsgerät verbunden ist. In einer solchen Situation wird der Patient am Rand der Couch platziert, der Arm an der Seite der Thorazentense wird hinter dem Kopf gelegt, ein Roller (Handtuch) wird unter den Bereich der gegenüberliegenden Schulter platziert.
Das Verfahren wird unter Verwendung einer lokalen Anästhesie von lokaler schrittweise (schichtweise Schicht) durchgeführt: Anästhesie (Anästhesie-Lösung) wird in die Haut infiltriert, gefolgt von subkutanem Gewebe, Ribperiost, Interkostalmuskeln und parietaler Pleura. In einigen Fällen kann mit der Verabreichung von Medikamenten leichte Sedierung erforderlich sein, um dem Patienten während des gesamten Eingriffs und danach ruhig und entspannt zu bleiben.
Thorakozentesis und pleuralpunktion sind minimal invasive Verfahren, die sowohl diagnostisch als auch therapeutisch sein können und routinemäßig oder dringend durchgeführt werden. Das während des Verfahrens erhaltene Biomaterialien wird markiert und zur Laboranalyse gesendet. Wenn die Menge an Erguss gering ist und Blut vorhanden ist, wird es zusammen mit einem Antikoagulans transportiert, um die Gerinnung (Gerinnung) zu vermeiden.
Labortests werden an folgenden Indikatoren durchgeführt:
- PH-Wert;
- Grammfärbung;
- Zellzahl und Differenzierung;
- Glukose, Protein, Milchsäurehydrogenase;
- Zytologie;
- Kreatinin, Amylase (wenn die Speiseröhre oder eine Pankreasentzündung vermutet wird);
- Triglycerid-Index.
Die transudative Flüssigkeit ist normalerweise klar, während die exsudative Flüssigkeit trüb, gelblich-brauner und manchmal blutig ist.
Wenn der pH-Faktor weniger als 7,2 beträgt, ist dies ein Hinweis auf eine Entwässerung nach der Thorazentese.
Die Zytologie ist notwendig, um Tumorstrukturen im Pleuraraum zu identifizieren. Dank der immunzytochemischen Analyse ist es möglich, ihre Merkmale zu bestimmen und die optimalste Behandlung zu verschreiben.
Microflora Seeding ist wichtig für die Diagnose einer mikrobiellen Infektion.
Kontraindikationen für das Verfahren
Es gibt keine absoluten Kontraindikationen für die Durchführung der Thorazentese. Zu den relativen Kontraindikationen gehören Folgendes:
- Mangel an klaren Informationen über den Bereich der Flüssigkeitslokalisierung;
- Blutgerinnselerkrankungen, Behandlung mit Antikoagulanzien;
- Deformitäten, anatomische Veränderungen im Thorax;
- Extrem geringe Flüssigkeitsmenge (in diesem Fall ist die therapeutische Thorazentese unangemessen, und die diagnostische Thorazentese ist problematisch);
- Dermatologische infektiöse Pathologien, Schindeln im Bereich der Punktion;
- Dekompensierte Erkrankungen, schwere Lungenpathologien;
- Schwere unkontrollierbare Hustenanfälle;
- Mentale Instabilität, die eine angemessene Leistung des Verfahrens verhindert;
- Künstliche Belüftung mit Überdruck (erhöhtes Risiko für Komplikationen).
Jeder Fall von Kontraindikation wird individuell bewertet, wobei die Dringlichkeit der Thorazentese berücksichtigt wird.
Komplikationen nach dem Eingriff
Eine solche Folge der Thorakozentese als Husten- und Brustschmerzen wird als normal angesehen und verschwindet nach einigen Tagen. Wenn das Problem für eine lange Zeit bestehen oder sich verschlechtert, ist es erforderlich, einen Arzt zu konsultieren. Eine Beratung mit einem Spezialisten ist auch erforderlich, wenn nach der Thorakozentese Dyspnoe oder schwere Brustschmerzen auftreten. In einigen Fällen sind entzündungshemmende Medikamente erforderlich.
Um die Entwicklung ungünstiger Konsequenzen nach der Thorazentese zu vermeiden, wird in einigen Fällen eine Radiographie durchgeführt. Dies ist erforderlich, um Pneumothorax auszuschließen, um das Volumen der verbleibenden Flüssigkeit und den Zustand des Lungengewebes zu bestimmen. Die Radiographie wird besonders empfohlen, wenn:
- Der Patient ist auf einem Beatmungsgerät;
- Die Nadel wurde zweimal oder mehr eingefügt;
- Die Luft wurde während der Thorazentese aus dem Pleura-Raum entfernt;
- Nach der Thorazentese gab es Anzeichen von Pneumothorax.
Es sollte auch verstanden werden, dass die mechanische Entfernung des Ergüsse aus der Pleurehöhle während der Thorazentese keinen Einfluss auf die Ursache seiner Akkumulation hat. Umgekehrt bei Brust- oder Eierstockkrebs, kleinzelligem Lungenkrebs und Lymphom trägt die systemische Chemotherapie in fast der Hälfte der Fälle zur Normalisierung des Flüssigkeitsabflusses aus dem Pleuraraum bei.
Das Risiko von Problemen während und nach der Thorazentese hängt von vielen Faktoren ab - zunächst von den Qualifikationen und dem Wissen des Arztes. Wenn der Spezialist vorsichtig ist und über ausreichende Erfahrung bei der Durchführung solcher Manipulationen verfügt, wird die Wahrscheinlichkeit von Komplikationen minimiert. Trotzdem ist es unmöglich, eine solche Möglichkeit vollständig auszuschließen.
Komplikationen nach einem Thoracentesese-Verfahren können bedrohlich oder nicht bedrohlich sein. Die häufigsten drohenden Komplikationen sind:
- Pneumothorax - Akkumulation von Luft im Pleura mit anschließendem Lungenkollaps (in 11% aller Komplikationen beobachtet);
- Hemothorax -Blutakkumulation im Pleuraraum (weniger als 1% der Fälle);
- Verletzung der Milz oder Leber (weniger als 1% der Fälle);
- Pleura eitrige Prozesse, Empyem;
- Metastasierung (in malignen Tumoren).
Nicht bedrohliche Komplikationen der Thorazentese:
- Brustschmerzen (mehr als 20% der Fälle);
- Unfähigkeit, den Pleuraerguss zu aspirieren (in 13% der Fälle);
- Husten (mehr als 10% der Fälle);
- Subkutane Blutungen (in 2% der Fälle);
- Subkutane Flüssigkeitsakkumulation - Serom (weniger als 1%);
- Infolge von Arrhythmien und verringerten Blutdruck ohnmächtig.
Um das Risiko von Komplikationen nach der Thorazentese zu minimieren, wird empfohlen, das Verfahren qualifizierten Spezialisten mit ausreichender Erfahrung bei der Durchführung solcher Manipulationen anzuvertrauen. Professioneller Ansatz, Genauigkeit, Pflege und Verantwortung gegenüber jedem Patienten kann die Wahrscheinlichkeit von Problemen auf ein Minimum verringern.
Pflege nach dem Eingriff
Unmittelbar nach Fertigstellung der Thorazentese beginnt die Rehabilitationsphase. Um seinen Kurs einfach und komfortabel zu machen und das Risiko von Komplikationen zu verringern, sollte sich der Patient der Besonderheiten der Erholungsphase bewusst sein. Darüber hinaus ist es notwendig, einige Empfehlungen einzuhalten:
- Nach Abschluss der Thorakozentese sollten Sie das Krankenhaus nicht verlassen. Es ist ratsam, sich hin zu legen und sich auszuruhen. Während der 3-4 Stunden ist es notwendig, Vitalfunktionen wie Blutdruck, Herzfrequenz und Blutsauerstoffsättigung zu überwachen.
- Wenn ein Husten erscheint, aber nicht lange hält und von selbst verschwindet, sollten Sie sich keine Sorgen machen. Wenn der Husten, Atemnot, Brustschmerzen steigt, müssen Sie so schnell wie möglich einen Arzt aufsuchen.
- Analgetika, nichtsteroidale entzündungshemmende Medikamente können verwendet werden, um die Schmerzen nach dem Ausbau zu verringern.
- Ein Hämatom kann im Startbereich auftreten. Es erfordert normalerweise keine spezifische Behandlung und verschwindet innerhalb weniger Tage von selbst.
- Es ist wichtig, körperliche Aktivität zu begrenzen, nicht zu laufen oder zu springen und keine schweren Objekte zu heben.
- Es ist ratsam, das Diät- und Trinkregime zu überprüfen.
- Die Wunde nach der Thorakozentese sollte zweimal täglich behandelt werden, vermeiden Sie den Kontakt mit Wasser.
- Es wird nicht empfohlen, Schwimmbäder, Strände, Sauna und Bäder zu besuchen.
Wenn die oben genannten Empfehlungen eingehalten werden, kann die Entwicklung von Komplikationen vermieden werden.
Die Thorakozentese ist eines der Hauptverfahren für Intensivmediziner, Intensivstation und Notaufnahme der Notaufnahme. Manipulation hat viel mehr Vorteile als mögliche Risiken. Die Entwicklung von Komplikationen ist äußerst selten.

