Facharzt des Artikels
Neue Veröffentlichungen
Arteriosklerose der Herzgefäße
Zuletzt überprüft: 07.06.2024

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
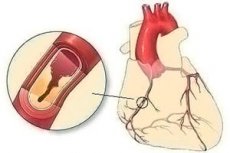
Atherosklerose kann die Arterien verschiedener Lokalisierungen beeinflussen, und Koronaratherosklerose - Atherosklerose der Gefäße des Herzens, die den Herzmuskelzellen (Myokard) Sauerstoff versorgen - ist eine langlebige und ständig fortschreitende Erkrankung des kardiovaskulären Systems mit mehreren klinischen Manifestationen.
Epidemiologie
Die koronaren (oder venösen) Arterien zusammen mit der Aorta der Bauch- (Bauch-) Aorta belegen den ersten Platz in Bezug auf die Häufigkeit der Atherosklerose vor der absteigenden Thoraxaorta und der Innenhüttenarterien.
Laut Statistiken beträgt bei Personen mit einer latenten Form dieser Pathologie die Prävalenz von Herz-Kreislauf-Erkrankungen mehr als 25%, was doppelt so hoch ist wie in seiner Abwesenheit.
Und nach WHO sind 50-60% der Todesfälle bei Patienten mit Herz-Kreislauf-Erkrankungen ätiologisch mit atherosklerotischen Läsionen der Wände der Arterien des Herzens verbunden. [1]
Ursachen Arteriosklerose der Herzgefäße
Atherosklerose beeinflusst am häufigsten die proximalen Regionen der linken und rechten Epikardarterien des Herzens, die sich von der Aorta abzweigen und sich auf der äußeren Oberfläche des Herzens befinden, wodurch eine Koronarblutung liefert.
Die Hauptursachen für atherosklerotische Läsionen sind auf störungen des Lipidstoffwechsels, was zu erhöhten LDL-Spiegeln (Lipoprotein mit niedriger Dichte) im Blut führt - hypercholesterinämie.
In diesem Fall gibt es eine Ansammlung von "schlechtem" Cholesterin in der inneren Auskleidung von Gefäßwänden (Tunica Intima) und Subendothelgewebe in Form von atheromatösen oder atherosklerotischen Plaques. [2]
Lesen Sie mehr in den Veröffentlichungen:
Risikofaktoren
Das Risiko einer koronaren Atherosklerose ist mit 45 Jahren erhöht. Wenn Blut Verwandte die Krankheit haben; dyslipidämie und Diabetes mellitus; systemische arterielle Hypertonie und Fettleibigkeit (die zu Diabetes vom Typ 2 und zu arteriellen Hypertonie führen kann).
Weitere Risikofaktoren sind das Rauchen, den sitzenden Lebensstil und das Essen von Lebensmitteln mit hohem gesättigtem Fett. [3]
Pathogenese
Die Pathogenese der atherosklerotischen Läsion von Gefäßwänden, Stadien der atherosklerotischen Plaquesbildung, Veränderungen der arteriellen Wände und des Mechanismus der entzündlichen Reaktion von Endothelzellen (mit der Aktivierung von Makrophagen) werden in den Materialien ausführlich diskutiert:
Symptome Arteriosklerose der Herzgefäße
Herz-Atherosklerose ist eine chronische progressive Erkrankung mit einer langen Asymptomatischen Phase, in der sich an den Gefäßwänden atherosklerotische Plaques bilden. In diesem Stadium, definiert als subklinische Atherosklerose, gibt es keine Symptome. Und die ersten Anzeichen erscheinen, wenn bestimmte Herzprobleme auftreten. [4]
Das Spektrum der Symptome entspricht Erkrankungen wie:
- Herzinfarkt (manifestiert durch Atemnot, kalte Schweiß, Brustschmerzen, Schulter- oder Armschmerzen);
- Stabile Angina pectoris -mit Herzrhythmusstörung, übermäßiger Müdigkeit, Beschwerden und Druck des Drucks in der Brust während des Trainings, linke Brustschmerzen (die in nahe gelegene Bereiche ausstrahlen können);
- Instabile Angina mit häufigeren Schmerzen, Perioden der Arrhythmie, Atemnot und Schwindel.
Minimale, milde oder schwere Grade der Koronararterien-Atherosklerose werden je nach Größe von atherosklerotischen Plaques, Intima-Dicke der Gefäßwände und des Obstruktionsniveaus definiert.
Die rechte Koronararterie (Arteria coronaria dextra), die dem rechten Ventrikel Blut, ein Teil des Herzseptums, den Sinusatrial und atrioventrikulären Knoten (die die Herzrhythmus regulieren), entsteht aus dem richtigen Aorthinus. Atmung.
Die linke Hauptkoronararterie (Arteria Coronaria sinistrra), die dem linken Ventrikel und dem linken Atrium Blut versorgt, ist aufgrund von anatomischen Merkmalen und lokaler hämodynamischer Kräfte anfälliger für Atherosklerose (der rechte Koronarfluss ist während des Herzzyklus einheitlicher). Am häufigsten bedeutet Atherosklerose der linken Koronararterie eine Läsion eines seiner Zweige, insbesondere der linken vorderen absteigenden Arterie (anteriorinterentrikulärer Zweig der linken Koronararterie), der dem vorderen Teil der linken Seite Blut Blut liefert.
Mehrere atherosklerotische Läsionen von Gefäßen - periphere und Karotisarterien - werden als multifokale Atherosklerose definiert. Die Prävalenz bei Patienten mit Atheriosklerose mit Koronararterien wird auf 60%geschätzt. [5]
Wenn sich die Koronararterien weiter verengen, nimmt der Blutfluss zum Herzen ab und die Symptome können schwerer oder häufiger werden. Das heißt, die Atherosklerose der Koronararterie der Koronararterie entwickelt sich mit unterschiedlichen Graden anhaltender Verengung des Gefäßlumen, das durch obstruktive atherosklerotische Plaques verursacht wird. [6]
Komplikationen und Konsequenzen
Komplikationen und lebensbedrohliche Folgen des Fortschreitens der koronaren Atheriosklerose sind:
- Unzureichende Koronarzirkulation und die Entwicklung von IBS (Koronare Herzkrankheit und Atherosklerose von Herzgefäßen haben eine kausale Beziehung, da IBS normalerweise durch Vasokonstriktion provoziert wird, während ihre Stenose durch Koronaratherosklerose verursacht wird);
- Akutes Koronarsyndrom (Entwicklung aufgrund der Zerstörung von atherosklerotischer Plaque mit akuter Koronararterien-Thrombose);
- Myokardinfarkt mit ST-Segment-Erhöhung.
Diagnose Arteriosklerose der Herzgefäße
Der Goldstandard zur Erkennung der Atherosklerose der Koronararterie ist coronarographie (Koronarangiographie) mit Kontrastverstärkung. Da eine solche Koronarographie nur den blutfüllten Raum des Gefäßes visualisiert, ist es schwierig, andere angiografische Anzeichen einer Atherosklerose der Koronararterie zu erkennen, wie eine ASTHEROSCEROSCLEROTIC-Plaques in der Gefäßwand, ihre Anzahl und ihre Zusammensetzung (einschließlich des Vorhandenseins der Verkalkung). Multidetektor-CT-Scanner) oder Gefäß-MRT - magnetresonanzangiographie.
Ebenfalls instrumentelle Diagnostik umfassen die Elektrokardiographie (EKG), die Echokardiographie (Echokardiographie), die Röntgenaufnahme des Brustkorbs und der intravaskuläre Ultraschall.
Für Labortests werden Blutuntersuchungen durchgeführt: für Gesamtcholesterin, LDL, HDL-C, LDL-C, HDL-C, Apolipoprotein B (Apo B), Triglyceride; für C-reaktives Protein und für Serum-Homocystein-Spiegel.
Eine Differentialdiagnose mit diabetischer Mikroangiopathie und koronarer Okklusion in systemischer Sklerodermie wird gestellt. [7]
Behandlung Arteriosklerose der Herzgefäße
Kann Atherosklerose der Herzgefäße geheilt werden? Heute wird angenommen, dass koronare Atherosklerose nicht geheilt werden kann, da mit Hilfe derzeit verfügbarer Mittel der fortschreitende Prozess der atherosklerotischen Plaque-Bildung nicht vollständig umgekehrt werden kann.
Die Behandlung kann jedoch dazu beitragen, die Symptome zu behandeln und die Wahrscheinlichkeit von Komplikationen und Folgen zu verringern. Beispielsweise umfasst die medikamentöse Therapie für Angina Pectoris Nitrate (Nitroglycerin), Herzglykoside (Digoxin, Corgglycon), Calciumkanalblocker (Nifedipin) und Propranololhydrochlorid (Anaprilin) und andere β-Blöcke. Darüber hinaus können Patienten mit Symptomen von Angina-Pektoris Beruhigungsmittel verschrieben werden, um die Produktion von endogenen Katecholaminen zu verringern, um schwerwiegende Komplikationen zu vermeiden.
Zu den am meisten verfügbaren Medikamenten gegen Atheriosklerose der Herzgefäße gehören Medikamente zur Reduzierung der atherogenen Lipoproteinspiegel, hauptsächlich Statine (Provastatin, Lovastatin, Simvastatin, Atorvastatin).
Reduziert die Cholesterinabsorption im Darmcholestyramin (Colestyramin) und einige andere pharmakologische Wirkstoffe für behandlung von erhöhtem Cholesterin.
Bezafibrate (Bezamidin) und andere pillen für hohe Cholesterinspänen werden ebenfalls verwendet.
Zu den neueren Wirkstoffen gehören die von der FDA zugelassenen Lipidmodifizierung von Alirocumab (Praluent) und Evolocumab (Repatha) der PCSK9-Inhibitor-Gruppe, die eine Verringerung des Lipoprotein-Cholesterins mit niedriger Dichte liefern.
Die Behandlung kann Änderungen des Lebensstils wie regelmäßiger Bewegung und Rauchen aufgeben. Weitere Informationen finden Sie unter. - atherosklerose-Behandlung
Welche Vitamine müssen die Herzgefäße Atherosklerose aufnehmen? Spezialisten empfehlen B-Vitamine, insbesondere Vitamin B3 (Nikotinamid) und B15 (Calciumpangamat).
Für lebensbedrohliche Stenose von Herzgefäßen greifen Sie auf coronararary Artery Stenting zurück.
Details darüber, wie die Ernährung für die Atherosklerose der Herzgefäße benötigt wird, sowie das ungefähre Menü für Atherosklerose der Herzschiffe in Veröffentlichungen:
Und welche Lebensmittel für Atherosklerose der Herzgefäße empfohlen werden, lesen Sie im Material - nützliche Lebensmittel, um das Herz- und Blutgefäß zu stärken [8]
Verhütung
Um Koronaratheriosklerose zu verhindern, sollten Sie das Rauchen beseitigen. Essen Sie eine gesunde Ernährung mit geringer gesättigtem Fett, Cholesterin und Salz; Verlieren Sie überschüssige Pfund und behalten Sie ein normales Körpergewicht auf, und bewegen Sie sich mehr und trainieren Sie regelmäßig. [9]
Prognose
Es sollte berücksichtigt werden, dass, wenn atherosklerotische Plaque eine Arterie verstopft, den Blutfluss stört und Blutgerinnsel verursacht, die Prognose für das Ergebnis der Krankheit nicht günstig sein kann, da Atherosklerose der Herzgefäße zu kardiovaskulären Erkrankungen mit lebensbedrohlichen Konsequenzen führen kann.

