Facharzt des Artikels
Neue Veröffentlichungen
Trophoblastische Erkrankung
Zuletzt überprüft: 07.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
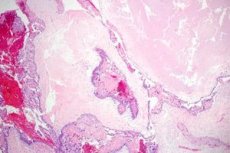
Trophoblastische (Gestations-)Erkrankung ist ein allgemeiner Begriff für ein Spektrum schwangerschaftsbedingter proliferativer Anomalien, die vom Trophoblasten ausgehen. Ein wichtiges Merkmal der Trophoblastenerkrankung ist die Bildung von Gelbkörperzysten, die in 50 % der Fälle beobachtet wird. Die meisten Patientinnen haben bilaterale Gelbkörperzysten, die große Ausmaße erreichen und die gesamte Bauchhöhle ausfüllen können.
Epidemiologie
Die Inzidenz der Trophoblastenerkrankung weist ein bestimmtes geografisches Muster auf – sie variiert von 0,36 % in Asien bis 0,008 % in Europa (bezogen auf die Anzahl der Schwangerschaften). Diese Epidemiologie ist mit einer Verletzung des Immunstatus von Frauen mit einer großen Anzahl von Schwangerschaften und einem kurzen Abstand zwischen ihnen verbunden. Eine genaue Erklärung dafür wurde jedoch noch nicht gefunden.
Symptome trophoblastische Erkrankung
Das Hauptsymptom einer Trophoblasterkrankung ist, dass nach der Amenorrhoe Gebärmutterblutungen auftreten, die manchmal mit der Freisetzung mehrerer Bläschen mit durchsichtigem Inhalt einhergehen.
Weitere Symptome einer Trophoblastenerkrankung:
- schwere frühe Gestose (Übelkeit, Erbrechen), Präeklampsie;
- die Größe der Gebärmutter übersteigt das erwartete Gestationsalter;
- bei der vaginalen Untersuchung - die Gebärmutter hat eine harte, elastische Konsistenz, länger als die erwartete Schwangerschaftsdauer;
- Abtasten der Gebärmutter (falls groß - keine Anzeichen des Fötus);
- Fehlen des fetalen Herzschlags und der Bewegung;
- Fehlen von Anzeichen eines Fötus in der Gebärmutterhöhle (laut Ultraschalldaten);
- qualitativer und quantitativer Nachweis von humanem Choriongonadotropin im Urin und Blut (bei einer Blasenmole ist der humane Choriongonadotropinspiegel 50- bis 100-mal höher als bei einer normalen Schwangerschaft).
- Schmerzen im Unterbauch mit der Entwicklung eines Chorionkarzinoms;
- Symptome, die durch die vorherrschende Lokalisation von Tumormetastasen verursacht werden (Hämoptyse, neurologische Symptome usw.).
Bühnen
Klinische Klassifikation des Chorionkarzinoms (FIGO, 1992):
- Stadium I – die Läsion ist auf die Gebärmutter beschränkt, es gibt keine Metastasen.
- Stadium II – die Läsion erstreckt sich über die Gebärmutter hinaus, ist aber noch auf die Genitalien beschränkt.
- Stadium III – Metastasen in der Lunge.
- Stadium IV – Metastasen anderer Organe.
Formen
Zu den Trophoblastenerkrankungen gehören:
- Blasenmole,
- invasives (bösartiges) Muttermal,
- Chorionkarzinom,
- Trophoblastischer Tumor der Plazenta.
 [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
[ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
Blasenmole
Die Blasenmole ist durch Ödeme und Vergrößerung der Plazentazotten mit Hyperplasie beider Trophoblastenschichten gekennzeichnet. Es gibt zwei Varianten: die vollständige und die partielle; Letztere zeichnet sich durch das Vorhandensein des Fötus oder seiner Teile zusammen mit intakten Zotten aus.
Bei einer invasiven Mole handelt es sich um eine Blasenmole mit Myometriuminvasion, Trophoblastenhyperplasie und Erhaltung der Plazentazottenstruktur.
Bei einer Blasenmole können in den ersten zwei Wochen Gelbkörperzysten auftreten. Ihr Vorhandensein ist ein ungünstiges prognostisches Zeichen. Die Rückbildung der Gelbkörperzysten ist innerhalb von drei Monaten nach der Entfernung der Blasenmole zu beobachten.
Trophoblasttumor an der Plazenta
Der plazentare Trophoblasttumor entsteht aus dem Trophoblasten des Plazentabetts und besteht hauptsächlich aus Zytotrophoblastenzellen; er kann einen niedrigen oder hohen Malignitätsgrad aufweisen.
 [ 16 ]
[ 16 ]
Chorionkarzinom
Das schwangerschaftsassoziierte Chorionkarzinom entsteht aus dem Zyto- und Synzytiotrophoblasten, also aus beiden Schichten des Trophoblasten, ist meist in der Gebärmutter lokalisiert und kann sowohl während als auch nach Abschluss einer normalen oder pathologischen Schwangerschaft (Abort, Fehlgeburt, Geburt, Blasenmole, Eileiterschwangerschaft) auftreten. Bei einer Eileiterschwangerschaft ist es im Eileiter oder Eierstock lokalisiert, was äußerst selten vorkommt. Das ovarielle Chorionkarzinom kann sich aus Keimzellen entwickeln, ist nicht mit einer Schwangerschaft assoziiert und wird als Keimzelltumor klassifiziert (d. h. es ist nicht trophoblastisch).
Makroskopisch gesehen kann ein Chorionkarzinom ein knotiger Tumor sein, der sich an der Innenseite der Gebärmutterhöhle, intermuskulär, unter der serösen Hülle oder in Form diffuser Wucherungen befindet. Der Tumor ist dunkelviolett gefärbt, hat eine weiche Konsistenz, enthält keine Gefäße und ist 0,5 bis 12 Zentimeter oder größer. In den meisten Fällen liegt er submukös.
Mikroskopisch gesehen gibt es beim Chorionkarzinom drei Histotypen: synzytial, zytotrophoblastisch und gemischt. Charakteristische Merkmale sind die Invasion des Chorionepithels, ausgedehnte Nekrosen und Blutungen sowie isolierte Cluster von Langhans-Zellen.
Diagnose trophoblastische Erkrankung
Die Diagnose einer Trophoblastenerkrankung basiert auf den folgenden Daten:
- Anamnese;
- klinische Untersuchung;
- Strahlungs-, histologische und hormonelle Forschungsmethoden.
Klinisch wichtig: Ausführliche Anamnese, gynäkologische Untersuchung mit Nachweis einer Zyanose der Vaginal- und Gebärmutterschleimhaut, Vergrößerung und Druckschmerzhaftigkeit der Gebärmutter, eventuelle Metastasen.
Zur radiologischen Diagnostik zählen Ultraschall, Doppler-Sonographie, Angiographie, Magnetresonanztomographie (MRT) und Computertomographie (CT).
Ultraschall und Dopplerographie sind informativ, einfach und zuverlässig und können zur Diagnose von Blasenmolen, invasiven Molen, Chorionkarzinomen sowie Metastasen in Leber, Nieren und Eierstöcken eingesetzt werden. Da sie nichtinvasiv und harmlos sind, sind sie unverzichtbar für die Überwachung der Wirksamkeit einer Chemotherapie. Die Kontrastangiographie ermöglicht eine präzisere Diagnose von Chorionkarzinomen, insbesondere bei negativen histologischen Befunden aus Endometriumausschabungen und Trophoblasthormonen.
Was muss untersucht werden?
Wen kann ich kontaktieren?
Behandlung trophoblastische Erkrankung
Die Trophoblastenerkrankung ist eine der seltenen Formen bösartiger Erkrankungen, die sich durch eine hohe Heilungsrate mit Chemotherapie selbst bei Vorhandensein von Fernmetastasen auszeichnet.
Die Hauptmethode zur Behandlung von Trophoblastenerkrankungen ist die Chemotherapie, die sowohl unabhängig als auch in der komplexen Therapie eingesetzt wird. Bei der komplexen Behandlung bestimmter Formen von Trophoblastenerkrankungen werden chirurgische Eingriffe und Strahlentherapie eingesetzt.
Grundsätze der Behandlung von Blasenmole
- Vakuumaspiration oder Entfernung einer Blasenmole durch Kürettage der Gebärmutter mit Verabreichung von Mitteln zur Gebärmutterkontraktion (intravenöses Oxytocin usw.).
- Hysterektomie bei großen Blasenmolen, starken Blutungen, fehlenden Bedingungen zur Entleerung der Gebärmutter und mangelnder Bereitschaft der Frau, weitere Schwangerschaften zu wünschen. Eierstöcke mit Thekolutealzysten werden nicht entfernt.
- Nach der Entfernung des Muttermals erfolgt eine Beobachtung über zwei Jahre (einmal im Monat wird der Gehalt an humanem Choriongonadotropin im Urin kontrolliert).
- Eine vorbeugende Chemotherapie (Methotrexat) nach der Entfernung der Blasenmole mittels Vakuumaspiration wird in folgenden Fällen durchgeführt: Alter über 40 Jahre, Diskrepanz zwischen der Größe der Gebärmutter und der erwarteten Schwangerschaftsdauer, Vorhandensein von Gelbkörperzysten während der Zeit der Blasenmole, erhöhter humaner Choriongonadotropinspiegel über 20.000 IE/ml nach 2–3 Entfernungen oder nach chirurgischer Behandlung einer invasiven Mole, Fehlen einer dynamischen Überwachung des humanen Choriongonadotropinspiegels.
Grundsätze der Behandlung von Chorionkarzinom
- Chemotherapie der ersten Wahl (Methotrexat, Actinomycin D, Chlorambucil, 6-Mercaptopurin, Adriamycin, Platinpräparate und Alkaloide).
- Chirurgische Behandlung. Indikationen: starke Gebärmutterblutung, Tumorneigung zur Perforation, große Gebärmutter, Tumorresistenz gegen Chemotherapie. Operationsumfang: bei jungen Frauen mit einem Tumor ohne Metastasen - Exstirpation der Gebärmutter ohne Anhängsel, nach 40 Jahren - Exstirpation der Gebärmutter mit Anhängseln.
- Die Entlassung erfolgt nach 3 negativen Tests auf humanes Choriongonadotropin, die im Abstand von 1 Woche durchgeführt werden.
- Beobachtung. Bestimmung des humanen Choriongonadotropin-Titers (alle zwei Wochen) für drei Monate, dann alle sechs Monate für zwei Jahre. Röntgen-Thorax alle drei Monate (ein Jahr lang). Empfängnisverhütung (KOK) wird für ein Jahr empfohlen.
Die Wahl des Behandlungsschemas erfolgt derzeit unter Berücksichtigung des Risikos der Entwicklung einer Tumorresistenz gegen Chemotherapie gemäß der WHO-Skala.
Gemäß der WHO-Skala gibt es drei Risikograde für die Entwicklung einer Resistenz: gering (Punktsumme kleiner als 5), mittel (5–7 Punkte) und hoch (8 Punkte oder mehr).
Bei geringem Risiko einer Tumorresistenz gegen Chemotherapie (keine Metastasen, geringe Größe bis 3 cm, Größe des Gebärmuttertumors, niedriger hCG-Spiegel im Blutserum und Krankheitsdauer unter 4 Monaten) wird eine Erstlinien-Monochemotherapie mit Methotrexat oder Dactinomycin durchgeführt. Die Wirksamkeit der Monochemotherapie liegt zwischen 68,7 und 100 %.
Das früheste Anzeichen einer Tumorresistenz gegenüber einer Chemotherapie ist das Ausbleiben einer Abnahme oder Zunahme des Serum-hCG bei zwei wiederholten Tests im Abstand von einer Woche.
WHO-Skala zur Bestimmung der Chorionkarzinom-Resistenz gegen Chemotherapie
Risikofaktor |
Anzahl der Punkte |
|||
0 |
1 |
2 |
3 |
|
Alter, Jahre |
Bis zu 39 |
Über 39 |
||
Ausgang einer früheren Schwangerschaft |
Blasenmole |
Abtreibung |
Geburt |
|
Intervall*, Monat |
Weniger als 4 |
4-6 |
7-12 |
Mehr als 12 |
HCG-Spiegel, IU/l |
Weniger als 10** |
10 3 -01 4 |
10 4 -10 5 |
Mehr als 10 5 |
Blutgruppe |
0 oder A |
B oder AB |
||
Größter Tumor, einschließlich Gebärmuttertumor |
Weniger als 3 cm |
3-5 cm |
Mehr als 5 cm |
|
Lokalisierung von Metastasen |
Milz, Niere |
Magen-Darm-Trakt, Leber |
Gehirn |
|
Anzahl der Metastasen |
1-3 |
4-8 |
Mehr als 8 |
|
Vorherige Chemotherapie |
1 Medikament |
2 Zytostatika oder mehr |
||
- * Der Zeitraum zwischen dem Ende der vorherigen Schwangerschaft und dem Beginn der Chemotherapie.
- ** Bei Trophoblasttumoren an der Plazenta kann es zu niedrigen humanen Choriongonadotropin-Werten kommen.
Zur Behandlung von Patienten mit resistenten Tumorformen werden verschiedene Chemotherapieschemata (2. Linie) mit einer Erhöhung der Dosis der verabreichten Medikamente und der Häufigkeit der Behandlungen eingesetzt.
Bei mittlerem bis hohem Risiko der Tumorresistenzentwicklung (Vorhandensein von Metastasen, Tumorgröße über 3 cm, hoher humaner Choriongonadotropinspiegel, Symptomdauer über 4 Monate, Krankheitsbeginn unmittelbar nach der Geburt) wird eine kombinierte Polychemotherapie nach verschiedenen Schemata eingesetzt: MAC (Methotrexat, Dactinomycin, Chlorambucin); EMA-CO (Etoposid, Dactinomycin, Methotrexat, Vincristin, Cyclophosphamid, Leucovorin), SNAMOSA (Hydroxyharnstoff, Dactinomycin, Methotrexat, Leucovorin, Vincristin, Cyclophosphamid, Doxorubicin); PVB (Cisplatin, Vinblastin, Bleomycin), EHMMAC (Etoposid, Hydroxyharnstoff, Dactinomycin, Methotrexat, Vincristin). Die wirksamste und am wenigsten toxische Kombination von Zweitlinienmedikamenten ist das EMA-CO-Regime.
Für die Behandlung resistenter Tumorherde ist die Kombination aus operativer Entfernung und Zweitlinienchemotherapie von großer Bedeutung. Bei Fernmetastasen im Gehirn wird eine kombinierte Polychemotherapie in Kombination mit einer Strahlentherapie des gesamten Gehirns durchgeführt; bei Metastasen im Parametrium ist eine Strahlentherapie möglich.
Daher sind Operation und Strahlentherapie zusätzliche Behandlungsmethoden.
Medikamente
Verhütung
Die Nachsorge von Patienten nach einer Blasenmole erfolgt 4 Jahre lang. Sie zielt auf die Früherkennung eines möglichen Chorionkarzinoms ab und umfasst Folgendes: Überwachung des Menstruationszyklus, Empfängnisverhütung für 2 Jahre, allgemeine und gynäkologische Untersuchung, Bestimmung des hCG-Spiegels im Blutserum alle 2 Wochen bis zur Normalisierung der Werte, dann alle 6 Wochen in den ersten sechs Monaten, dann alle 8 Wochen in den folgenden 6 Monaten.
Einmal alle 4 Monate - im zweiten Jahr und einmal jährlich im dritten und vierten Jahr; Ultraschall der Beckenorgane und Röntgenaufnahme des Brustkorbs 2 Wochen nach der Evakuierung der Blasenmole und dann einmal jährlich während der ersten zwei Jahre. Für Patienten, die nach einer Blasenmole eine vorbeugende Chemotherapie erhalten haben, werden folgende Beobachtungszeiträume empfohlen: die ersten 3 Monate - einmal alle 2 Wochen, dann monatlich für 3 Monate, dann gemäß dem angegebenen Schema.
Die Nachsorge von Patientinnen mit Chorionkarzinom erfolgt über 5 Jahre und umfasst außerdem ein Menogramm, 2 Jahre lang Empfängnisverhütung, eine allgemeine Untersuchung mit Untersuchung der Brustdrüsen, eine gynäkologische Untersuchung, die Bestimmung des hCG-Spiegels im Blutserum monatlich im ersten Jahr, einmal alle 3 Monate im zweiten Jahr, einmal alle 4 Monate im dritten Jahr und zweimal jährlich im vierten und fünften Jahr, dann einmal jährlich. Ultraschall der Beckenorgane und Röntgen oder CT der Lunge einmal alle 2 Monate im ersten Jahr und dann einmal jährlich während der Nachsorge.

