Facharzt des Artikels
Neue Veröffentlichungen
Syphilitischer Ausschlag
Zuletzt überprüft: 29.06.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
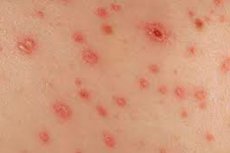
Das zweite Stadium der Syphilis, einer gefährlichen Geschlechtskrankheit, ist der syphilitische Ausschlag. Dabei handelt es sich um einen typischen rötlich-rosa Hautausschlag, der sich meist nicht über den ganzen Körper ausbreitet, sondern lokal auftritt.
Syphilitischer Ausschlag ist vorübergehend und verschwindet in der Regel nach einigen Monaten. Im Allgemeinen ist dieses Symptom recht heimtückisch, da es oft mit einer gewöhnlichen Allergie verwechselt und dementsprechend falsch behandelt wird. Deshalb sollten Sie in jedem Fall einen Arzt aufsuchen, um die genaue Art und Ursache des Ausschlags zu bestimmen. [ 1 ]
Epidemiologie
Die Inzidenz der Syphilis ist durch strukturelle Heterogenität gekennzeichnet. Generell ist ein Abwärtstrend bei der Inzidenz der Erkrankung zu beobachten, die epidemiologische Situation ist jedoch sowohl bei erwachsenen Patienten als auch bei minderjährigen Kindern nach wie vor ungünstig.
Die globale Infektionsrate gilt nach wie vor als recht hoch. Laut Statistiken aus dem Jahr 2000 litten weltweit etwa 250 Millionen Menschen an sexuell übertragbaren Infektionen. Gleichzeitig erkranken jährlich etwa zwei Millionen Menschen an Syphilis.
Bis 2015 war die Syphilis-Inzidenzrate leicht auf 2-3 pro Hunderttausend Einwohner gesunken. Es gab jedoch eine ausgeprägte „Verjüngung“ des erkrankten Kontingents – beispielsweise wird Syphilis bei jungen Menschen etwa 4,5-mal häufiger registriert als bei Menschen mittleren Alters und älteren Menschen.
Ende des letzten Jahrhunderts waren die epidemiologischen Statistiken zur syphilitischen Morbidität in den postsowjetischen Ländern negativ. Beispielsweise lag die Zahl 1997 bei 277 Fällen pro 100.000 Einwohner. Die ergriffenen Maßnahmen ermöglichten es, diese Zahl zu senken, und bis 2011 lag sie bei etwa 30 Fällen pro 100.000.
Syphilis tritt am häufigsten bei jungen Menschen zwischen 20 und 29 Jahren auf. Männer und Frauen erkranken etwa gleich häufig.
Ursachen syphilitischer Ausschlag
Syphilitischer Ausschlag tritt unter dem Einfluss des entsprechenden Erregers auf - der blassen Spirochäte, die ihren "Namen" aufgrund der undeutlichen, blassen Farbe nach der Behandlung mit speziellen Farbstoffen erhielt. Der pathogene Mikroorganismus ist der Wissenschaft seit 1905 bekannt: Er kann sich nur in Abwesenheit von Luft entwickeln und stirbt in der äußeren Umgebung schnell genug ab. Kälte ermöglicht es der Spirochäte, etwas länger zu überleben als in einer warmen Umgebung.
Bislang liegen der Medizin Informationen über drei Arten des syphilitischen Erregers vor:
- Treponema pallidum – verursacht die klassische Form der Syphilis;
- Treponema pallidum endemicum – verursacht eine endemische Form der Syphilis;
- Treponema pallidum pertenue – verursacht tropisches Granulom.
Der Erreger wird durch Laboranalysen von Material der erkrankten Person nachgewiesen und identifiziert.
Fachleute sprechen von mehreren möglichen Übertragungswegen. Einige davon sind jedoch häufig, während andere extrem selten (aber dennoch möglich) sind:
- Bei der sexuellen Übertragung erfolgt die Infektion durch ungeschützten Geschlechtsverkehr.
- Im häuslichen Bereich gelangt die Infektion über Alltagsgegenstände in den Körper.
- Bei der transplazentaren Übertragung wird der Fötus von der werdenden Mutter über den Blutkreislauf infiziert.
Die meisten Patienten werden sexuell infiziert, eine Infektion im Haushalt ist jedoch am seltensten. Dies liegt höchstwahrscheinlich daran, dass die Infektion außerhalb des Körpers schnell genug abklingt.
Es gibt bekannte Fälle einer transplazentaren Infektion, die auftritt, wenn eine schwangere Frau an Syphilis erkrankt ist. Oftmals ist eine solche Infektion ein Faktor für die Entwicklung einer angeborenen Form der Krankheit beim Baby, oder der Fötus stirbt im ersten Trimenon der Schwangerschaft. [ 2 ]
Risikofaktoren
Fachleute weisen darauf hin, dass die Identifizierung möglicher Risikofaktoren dazu beiträgt, zielgruppengerechte Präventionsmaßnahmen zu entwickeln. Eine der zugrunde liegenden Ursachen wird von Gesundheitsexperten als gefährliches, riskantes Sexualverhalten junger Menschen angesehen. Es gibt jedoch auch eine Reihe von Faktoren, die eng mit dieser Ursache verbunden sind. Dabei handelt es sich um soziale und wirtschaftliche Aspekte, die einen großen Teil der Bevölkerung betreffen:
- Finanzielle Schwierigkeiten;
- Ungünstige Mikrogesellschaft, Verfall moralischer und ethischer Werte;
- Erhöhtes Interesse an Alkohol und Drogen;
- Promiskuitives Sexualleben mit häufigem Partnerwechsel, gelegentliche sexuelle Kontakte mit unbekannten Personen.
Bei jungen Menschen werden folgende Faktoren als besonders bedeutsam erachtet:
- Frühe sexuelle Aktivität;
- Familienprobleme;
- Früher Konsum von Alkohol, Drogen oder anderen psychoaktiven Substanzen;
- Vernachlässigung von Barrieremethoden zur Empfängnisverhütung;
- Fehlende Informationen zur Prävention sexuell übertragbarer Infektionen.
Menschen ohne festen Wohnsitz sowie Menschen, die Drogen oder psychoaktive Substanzen konsumieren, haben ein erhöhtes Morbiditätsrisiko. Letztere verursachen Enthemmung und die Unfähigkeit, das eigene Handeln moralisch zu kontrollieren.
Auch bei sozial angepassten Gruppen gibt es Besonderheiten. Scheinbar wohlhabende Menschen vernachlässigen oft ihre eigene Gesundheit: Laut Statistik beeilt sich jeder zweite Urogynäkologie-Patient nicht, medizinische Hilfe in Anspruch zu nehmen. Ein Arztbesuch erfolgt etwa zwei Monate nach den ersten Anzeichen, sodass die Behandlung etwas länger dauert und problematischer ist.
Pathogenese
Die pathogenetischen Momente, die mit dem Auftreten eines syphilitischen Ausschlags verbunden sind, werden durch die Reaktion des Körpers auf die Einführung eines blassen Treponemas erklärt. Im infizierten Organismus treten polymorphe Prozesse auf, die eng mit dem Stadium der Syphilis verbunden sind.
Die klassische Form der Krankheit wird in Phasen wie Inkubation, Primärphase, Sekundärphase (die durch einen syphilitischen Ausschlag gekennzeichnet ist) und Tertiärphase unterteilt.
Die Inkubationszeit bei Syphilis beträgt etwa 3 bis 4 Wochen, kann aber auf 1,5 bis 2 Wochen verkürzt oder auf 3 bis 6 Monate verlängert werden. Eine kurze Inkubationszeit ist manchmal bei Infektionen mit mehreren Krankheitsquellen zu beobachten. Eine längere Inkubationszeit kann eintreten, wenn der Patient bereits eine Antibiotikatherapie gegen andere Erkrankungen (z. B. Kieferhöhlenentzündung oder Bronchitis) erhalten hat.
Anschließend bildet sich ein harter Schanker, der den Beginn der primären Syphilis anzeigt. Wie lange dauert es, bis der syphilitische Ausschlag auftritt? Sein Auftreten ist mit dem Beginn der sekundären Syphilis verbunden, die meist sechs bis sieben Wochen nach Auftreten des Schankers oder 2,5 Monate nach der Infektion auftritt. Das Auftreten charakteristischer Hautausschläge ist mit der hämatogenen Ausbreitung des Virus und systemischen Schäden am Körper verbunden. Neben dem Ausschlag sind in dieser Zeit auch andere Organe und Systeme betroffen, darunter Nerven- und Knochensystem, Nieren, Leber und andere.
Der roseo-papulös-pustulöse Ausschlag ist größtenteils auf die Immunreaktion des Körpers zurückzuführen. Nach einiger Zeit verschwindet es und die Pathologie nimmt einen latenten Verlauf an – bis zum nächsten Rückfall oder bis zur Entwicklung der tertiären Form der Syphilis.
Symptome syphilitischer Ausschlag
Das klinische Bild der sekundären Syphilis zeigt sich hauptsächlich in Hautausschlägen und Schleimhäuten. Syphilitischer Ausschlag ist in seiner klinischen Manifestation vielfältig: Es können Flecken, Papeln, Bläschen und Pusteln auftreten, die an fast allen Hautstellen auftreten können.
Wie sieht ein syphilitischer Ausschlag aus? Tatsache ist, dass alle sekundären Syphilide durch solche charakteristischen Zeichen gekennzeichnet sind:
- Spezifische Farbe. Nur im Anfangsstadium der Entwicklung ist der syphilitische Ausschlag durch eine leuchtend rosa Farbe gekennzeichnet. Mit der Zeit wird es bräunlich-blass, rötlich-kirschfarben oder kupferfarben, rot-gelb, bläulich-rot, blassrosa, was weitgehend von der Lokalisation abhängt.
- Einschränkung. Die Elemente des syphilitischen Ausschlags zeichnen sich nicht besonders durch peripheres Wachstum aus. Sie verschmelzen nicht miteinander und erscheinen begrenzt.
- Vielfalt. Oftmals können verschiedene Varianten des syphilitischen Ausschlags gleichzeitig beobachtet werden – beispielsweise treten Flecken, Papeln und Pusteln nebeneinander auf. Darüber hinaus wird die Vielfalt der Ausschläge durch das Vorhandensein von Elementen ergänzt, die unterschiedliche Entwicklungsstadien durchlaufen.
- Gutartig. In den meisten Fällen bilden sich sekundäre Elemente zurück, ohne dass bleibende Narben oder Flecken zurückbleiben. Juckt der syphilitische Ausschlag? Nein. Der syphilitische Ausschlag wird nicht durch allgemeine pathologische Symptome kompliziert und geht nicht mit dem für andere Dermatopathologien typischen Juckreiz oder Brennen einher.
- Fehlen eines akuten Entzündungsprozesses. Die vom syphilitischen Ausschlag betroffenen Bereiche weisen keine Anzeichen einer Entzündung auf.
- Hohe Infektiosität. Das Vorhandensein eines Hautausschlags weist auf eine hohe Infektiosität des Menschen hin, insbesondere wenn Erosionen und Geschwüre vorhanden sind.
Die ersten Anzeichen eines syphilitischen Ausschlags sind nicht immer sichtbar: Bei manchen Patienten verläuft die Krankheit latent oder subtil. Nicht selten ist der Hautausschlag unscharf, aber es treten vergrößerte Lymphknoten und/oder Fieber auf.
Der syphilitische Ausschlag im Gesicht ähnelt ein wenig Akne, und am Rumpf können knotige Mitesser oder Flecken auftreten. Die Handflächen und Fußsohlen sind meist mit rötlich-kupferfarbenen Flecken bedeckt.
Die Ausschläge treten einzeln auf, ohne Tendenz zur Vereinigung, ohne Schuppenbildung oder Juckreiz. Sie verschwinden ohne Medikamente etwa einige Wochen nach ihrem Auftreten, tauchen dann aber mit einem neuen Ausbruch wieder auf.
Syphilitische Hautausschläge am Körper in Bereichen, in denen sie regelmäßiger Reibung und Schweiß ausgesetzt sind, neigen besonders zur Ausbreitung und Geschwürbildung. Zu diesen Bereichen gehören die Genitalien und der Damm, die Achselhöhlen, der Zehenbereich, der Hals und der Bereich unter den Brüsten.
Wenn Schleimhäute betroffen sind, findet sich der Ausschlag am weichen Gaumen, an den Mandeln und in den Genitalien: Hier sind die Elemente nicht immer isoliert und manchmal zu festen Inseln zusammengefasst. Hautausschläge in den Bändern und im Kehlkopf verursachen häufig Stimmstörungen, Heiserkeit oder Heiserkeit. Im Mund können kleine Geschwüre auftreten und an den Lippenwinkeln können schwer heilende „Wunden“ auftreten.
Kleiner, örtlich begrenzter Haarausfall an Kopfhaut, Wimpern und Augenbrauen ist möglich: Dieses Symptom tritt bei jedem siebten Krankheitsfall auf. Die betroffenen Stellen sehen aus wie „Fell, das eine Motte gefressen hat“: Es gibt keine Anzeichen von Entzündung, Juckreiz und Schuppenbildung. Da die Wimpern abwechselnd ausfallen und nachwachsen, erkennt man bei genauerem Hinsehen ihre unterschiedliche Länge.
Syphilitischer Ausschlag bei Männern
Die Anzeichen eines syphilitischen Ausschlags bei Männern unterscheiden sich kaum von denen bei weiblichen Patienten. Die Ausschläge sind häufiger blass und symmetrisch angeordnet. Weitere charakteristische Anzeichen sind:
- Die Bestandteile des Ausschlags sind nicht schmerzhaft, jucken nicht und stören kaum;
- Haben eine dichte Oberfläche, klare Grenzen, ohne gegenseitige Verschmelzung;
- Sie heilen in der Regel von selbst (es bleiben keine Narben zurück).
Manchmal werden auch zusätzliche Symptome beobachtet:
- Schmerzen im Kopf;
- Lymphadenopathie;
- Subfebrile Fieber;
- Gelenkschmerzen, Muskelschmerzen;
- Haarausfall (lokal oder diffus);
- Stimmveränderung;
- Ausgedehnte Kondylome im Genital- und Anusbereich.
In der sekundären Rückfallphase findet sich ein typischer syphilitischer Knotenausschlag an der Eichel, im Damm, Anus und in den Achselhöhlen. Die auftretenden Knötchen nehmen zu, beginnen zu nässen und bilden Wunden. Bei Reibung verschmelzen diese Elemente und wachsen wie ein Blumenkohl. Es treten keine Schmerzen auf, aber übermäßiges Wachstum kann erhebliche körperliche Beschwerden verursachen – zum Beispiel das Gehen beeinträchtigen. Durch die Ansammlung von Bakterien entsteht ein unangenehmer Geruch.
Syphilitischer Ausschlag bei Frauen
Ein charakteristisches Merkmal des syphilitischen Ausschlags bei Frauen ist das Auftreten von Verfärbungen oder Leukodermie an den Seiten des Halses. Dieses Symptom wird als „Spitze“ oder „Venuskette“ bezeichnet und weist auf eine Schädigung des Nervensystems und Pigmentstörungen der Haut hin. Bei manchen Patienten finden sich Verfärbungen im Rücken, im unteren Rücken, an Armen und Beinen. Die Flecken schälen sich nicht, schmerzen nicht und weisen keine Entzündungszeichen auf.
Jede Frau, die eine Schwangerschaft plant oder schwanger ist, sollte unbedingt auf Syphilis getestet werden. Blasse Treponema kann in den Fötus eindringen, was zu äußerst ungünstigen Folgen führen kann. So kommt es bei Syphilis-Patienten in 25 % der Fälle zu Totgeburten, in 30 % der Fälle stirbt das Neugeborene unmittelbar nach der Geburt. Manchmal werden infizierte Kinder ohne pathologische Anzeichen geboren. Wenn jedoch die notwendige Behandlung nicht durchgeführt wird, können die Symptome innerhalb weniger Wochen auftreten. Unbehandelt sterben die Babys entweder oder sind stark untergewichtig und unterentwickelt.
Bühnen
Das erste Stadium des syphilitischen Ausschlags beginnt etwa einen Monat nach dem Eindringen der Spirochäte in den Körper. In diesem Stadium sind bereits die ersten verdächtigen Anzeichen eines Ausschlags sichtbar: kleine rosafarbene Flecken, die nach einiger Zeit das Aussehen von Geschwüren annehmen. Nach zwei Wochen verschwinden die Flecken und erscheinen erneut. Dieser Ausschlag kann über mehrere Jahre hinweg periodisch auftreten und wieder verschwinden.
Das zweite Stadium ist durch syphilitische, fleckige, rosafarbene Ausschläge und bläulich-burgunderfarbene Pusteln gekennzeichnet. Dieses Stadium kann 3–4 Jahre andauern.
Das dritte Stadium ist durch syphilitische Hautausschläge in Form von klumpigen subkutanen Versiegelungen gekennzeichnet. Die Herde bilden ringförmige Elemente mit Geschwüren im Inneren. Die verdichteten Bereiche haben einen Durchmesser von bis zu 20 mm und sind bräunlich gefärbt. Im Zentrum des Elements befindet sich außerdem ein Geschwür.
Betrachtet man die Krankheit als Ganzes, ist der syphilitische Ausschlag ein Symptom der sekundären Syphilis.
Formen
Syphilitischer Ausschlag ist ein typisches Symptom der sekundären Form der Syphilis, die sich durch verschiedene Arten von Hautausschlägen äußert. Die häufigsten Ausschläge sind Flecken (auch Roseolae genannt) oder kleine Knötchen (Papeln).
Am häufigsten leiden Patienten an Rosazea, kleinen, rundlich-ovalen Flecken mit gezackten Rändern. Die Farbe variiert von rosa bis leuchtend purpurrot (auch innerhalb desselben Organismus). Durch Drücken verschwindet der Fleck vorübergehend.
Die Flecken liegen getrennt voneinander und sind nicht miteinander verbunden. Es kommt zu keiner Abschuppung, Hautdichte und -relief bleiben unverändert. Der Durchmesser der Roseolae variiert zwischen 2 und 15 mm. Vorherrschende Lokalisation: Rücken, Brust, Bauch, manchmal auch Stirn. Wird die Erkrankung nicht behandelt, verschwinden die Flecken nach etwa drei Wochen.
Innerhalb von sechs bis drei Jahren nach der Infektion können wiederkehrende rosarote Ausschläge in Form rötlich-blauer Flecken auftreten. Bei vielen Patienten findet sich ein solcher Ausschlag in der Mundhöhle, an den Mandeln, manchmal ähnelt er einer Mandelentzündung – Halsschmerzen oder Fieber treten jedoch nicht auf. Beeinflussen die Elemente die Stimmbänder, kann es zu Heiserkeit kommen.
Papeln entstehen durch eine Entzündungsreaktion in den oberen Hautschichten. Sie haben das Aussehen dichter, einzelner Knötchen mit klaren Konturen. Ihre Form kann halbkugelig oder kegelförmig sein.
Papeln sind auch voneinander begrenzt, ihre Verschmelzung ist jedoch beispielsweise vor dem Hintergrund ständiger Reibung mit Kleidungsstücken oder Hautfalten möglich. Wenn dies geschieht, scheint der zentrale Teil der "Fusion" resorbiert zu sein, sodass die pathologischen Elemente auffällig und vielfältig aussehen. Von oben ist der Ausschlag glänzend, rosa oder rötlich-blau gefärbt. Nach der Auflösung sind die Papeln mit Schuppen bedeckt, können ulzerieren und ausgedehnte Kondylome bilden. Die häufigsten Lokalisationen von Papeln: Rücken, Stirn, perioraler Bereich, Hinterkopf. Sie werden nie an der Außenseite der Hand gefunden.
Der papulöse syphilitische Ausschlag wiederum wird in folgende Varianten unterteilt:
- Linsenförmiger Ausschlag kann sowohl zu Beginn der sekundären Form der Erkrankung als auch bei Rückfällen auftreten. Die Ausschläge haben die Form von Knötchen mit einem Durchmesser von bis zu fünf Millimetern. Die Oberfläche ist abgeflacht, glatt und weist eine allmähliche Abschuppung auf. Im Anfangsstadium der Erkrankung treten diese Ausschläge häufig im Stirnbereich auf.
- Miliarer Ausschlag befindet sich in den Mündungen der Haarfollikel und hat die Form von bis zu zwei Millimeter großen Knötchen. Die Elemente sind abgerundet, kompakt und blassrosa. Kann überall dort auftreten, wo Haare wachsen.
- Münzförmige Papeln treten bei einem Syphilis-Rezidiv auf. Es handelt sich um eine halbkugelförmige Verhärtung mit einem Durchmesser von etwa 25 Millimetern und rötlich-blauer oder bräunlicher Farbe. Papeln sind meist vereinzelt, können aber auch in Gruppen oder in Kombination mit anderen pathologischen Elementen auftreten.
Der syphilitische Ausschlag an den Handflächen und Füßen sieht aus wie bräunliche, gelbliche Flecken mit klar definierten Umrissen. Manchmal ähneln diese Ausschläge Schwielen.
Komplikationen und Konsequenzen
Als sekundäre Syphilis bezeichnet man die Phase der Erkrankung, in der mehrere syphilitische Hautausschläge an verschiedenen Körperteilen und Schleimhäuten auftreten. Dieses Stadium ist sehr gefährlich und kann, wenn die Krankheit nicht gestoppt wird, äußerst negative und irreversible Folgen haben.
Von dem Moment an, in dem der Ausschlag auftritt, beginnt eine allmähliche Beeinträchtigung aller Systeme und Organe im Körper.
Ohne Behandlung kann die sekundäre Form der Syphilis etwa 2-5 Jahre andauern, und der pathologische Prozess kann sich auf das Gehirn ausbreiten und das Nervensystem beeinträchtigen. Daher entwickelt sich häufig eine Neurosyphilis, eine okuläre Syphilis. Anzeichen einer Neurosyphilis sind in der Regel folgende:
- Starke Schmerzen im Kopf;
- Probleme mit der Muskelkoordination;
- Verlust der Bewegungsfähigkeit der Gliedmaßen (Lähmungen, Parästhesien);
- Psychische Störungen.
Wenn die Augen betroffen sind, kann eine Person ihr Sehvermögen vollständig verlieren.
Im Gegenzug können Spätneurosyphilis und viszerale Syphilis kompliziert werden:
- Bei Skelettmuskelschäden;
- Verminderte Intelligenz, Gedächtnisstörungen, Demenz;
- Meningitis;
- Bei membranöser Glomerulonephritis;
- Eine hässliche Veränderung des Aussehens;
- Schwere Herz-Kreislauf-Schäden.
Menschen, die sich mit Syphilis infiziert haben, sind nicht vor einer möglichen erneuten Infektion geschützt – es entwickelt sich keine spezifische Immunität. Daher ist bei der Wahl des Sexualpartners Vorsicht geboten. Da schmerzhafte Elemente eine versteckte Lokalisation haben können – zum Beispiel in der Vagina, im Rektum oder im Mund – kann ohne Laborergebnisse nicht hundertprozentig sicher sein, dass keine Infektion vorliegt.
Diagnose syphilitischer Ausschlag
Um eine Diagnose und weitere Differentialdiagnose zu stellen, gelten Laboruntersuchungen als grundlegend. Zunächst führt der Arzt jedoch weitere diagnostische Maßnahmen durch, zum Beispiel:
- Das Sammeln anamnestischer Daten über den Patienten und das Studium der Krankheitsgeschichte helfen dabei, die wahrscheinlichste Ursache der Krankheit zu bestimmen.
- Zu einer gründlichen körperlichen Untersuchung gehört eine allgemeine Beurteilung der Haut und Schleimhäute.
Der Patient muss befragt werden. Der Arzt muss wissen, wann und unter welchen Umständen die ersten Anzeichen eines syphilitischen Ausschlags auftraten und ob es weitere verdächtige Symptome gab.
Wie erkennt man einen syphilitischen Ausschlag? Äußerlich lässt sich die Krankheit zwar feststellen, aber nicht immer. Bei den meisten Patienten wird die Diagnose Syphilis nach einer Blutuntersuchung gestellt. Einige Patienten werden mit Sekreten aus ulzerierten Formationen untersucht.
Tests, die das Vorhandensein einer syphilitischen Infektion bestätigen oder widerlegen, können wie folgt sein:
- Nicht-treponemale Tests basieren auf dem Nachweis von Antikörpern, die der Körper als Reaktion auf die Lipidsubstanzen der Treponemahülle produziert. Antikörper treten meist etwa anderthalb Wochen nach der Bildung des Schankers im Blut auf. Es handelt sich um einen Screeningtest, der weder zeit- noch ressourcenintensiv ist, aber keine Bestätigung liefert: Er zeigt lediglich die Notwendigkeit einer weiteren Diagnose an. Er kann auch zur Bestätigung des Behandlungserfolgs eingesetzt werden.
- Treponema-Tests ähneln den oben genannten, jedoch handelt es sich bei dem Antigen in diesem Fall um ein Treponema. Die Methode ist teurer, zeitaufwändig und dient nur der Bestätigung der Diagnose.
- ELISA ist ein Enzymimmunoassay, der auf der Bildung von Antigen-Antikörper-Komplexen basiert. Sind Antikörper im Serum vorhanden, bildet sich ein Komplex. Für die Analyse wird eine spezifische Markierung verwendet, um die Antikörperpopulation zu bestimmen.
- Bei der Immunfluoreszenz handelt es sich um eine Technik, die auf der Fähigkeit eines Mikroorganismus basiert, abgesondert zu werden, wenn Antikörper im Blut vorhanden sind.
- Immunoblotting ist eine hochpräzise moderne Diagnosemethode. Dank dieser Diagnose werden sowohl das Vorhandensein als auch die Art der Antikörper bestimmt, was zur Klärung des Krankheitsstadiums beiträgt. Immunoblotting wird insbesondere bei asymptomatischer Syphilis empfohlen.
- Die serologische Reaktion ist einer der am häufigsten eingesetzten Tests. Sie wird zur Prophylaxe, zur Diagnose in jedem Stadium des syphilitischen Ausschlags, zur Bestätigung der Genesung, zur Therapieüberwachung usw. eingesetzt. Der Test basiert auf der antigenen Struktur des Erregers.
- Die Wassermann-Reaktion mit Komplementbindung ist ein über hundert Jahre alter serologischer Standardtest. Die Ergebnisse hängen vom Stadium des syphilitischen Ausschlags ab: Im Stadium des syphilitischen Ausschlags sind die Ergebnisse am plausibelsten. Initial- und Tertiärstadien führen oft zu fragwürdigen Ergebnissen.
- Immunadhäsionstest – basierend auf der Wechselwirkung zwischen dem Erreger und menschlichem Serum. Bei Syphilis adsorbiert das Treponemrezeptorsystem an der Erythrozytenoberfläche. Es bildet sich eine typische, leicht identifizierbare Suspension. Die Methode ist komplex und nicht immer zuverlässig.
- Hämagglutinationsreaktion – nur möglich, wenn Antikörper entwickelt wurden. Der Test ist sehr genau und empfindlich und wird daher häufig verwendet.
- PCR ist eine Polymerase-Kettenreaktionstechnik, die auf dem Nachweis von Nukleinsäurepartikeln eines Mikroorganismus basiert. Sie ist eine Variante der molekulargenetischen Forschung.
Die labordiagnostische Feststellung der Erkrankung ist recht komplex. Die Ergebnisse werden ausschließlich vom behandelnden Arzt interpretiert.
Um den Zustand der inneren Organe und des zentralen Nervensystems zu beurteilen und Komplikationen festzustellen, wird eine instrumentelle Diagnostik verordnet.
Grundsätzlich ist es nicht schwierig, syphilitischen Ausschlag von anderen Hauterkrankungen zu unterscheiden: Ausschläge verursachen keine Beschwerden, da kein Brennen, Jucken, Abschuppen oder Entzündungszeichen auftreten. Die Hauptelemente des Ausschlags zeichnen sich durch Rundheit und gleichmäßige Konturen aus, und ihre Struktur neigt zu Polymorphismus. Drückt man auf die Stelle, wird sie heller, dann aber wieder rötlich-rosa. Innerhalb eines Tages können sich etwa ein Dutzend neue Elemente bilden. Sie ragen nicht über die Hautoberfläche hinaus, weisen keine strukturellen Unterschiede auf, neigen aber nicht zur Verschmelzung.
Differenzialdiagnose
Eine Differentialdiagnose wird durchgeführt, wenn Zweifel an der Erstdiagnose bestehen. Die Krankheit unterscheidet sich von solchen ähnlichen Pathologien:
- Toxische Form der Dermatitis (Hautausschlag neigt zum Verschmelzen, Juckreiz ist vorhanden);
- Rosa Flechten (symmetrische Flecken, die nach der primären, mütterlichen Plaque auftreten);
- Allergische Reaktion (traditioneller allergischer Ausschlag, Juckreiz und Schuppenbildung);
- Flohbisse, Läusebisse usw.;
- Röteln (der Ausschlag bedeckt den ganzen Körper, einschließlich Gesicht und Hals, und verschwindet nach drei Tagen);
- Masern (Flecken neigen dazu, ineinander überzugehen, ungleicher Durchmesser, begleitet von Atemwegs- und Vergiftungserscheinungen);
- Typhus (charakteristisches Zeichen - beim Bestreichen des Ausschlags mit Jodlösung wird seine Verdunkelung beobachtet).
Behandlung syphilitischer Ausschlag
Die Behandlung des syphilitischen Ausschlags umfasst eine allgemeine Therapie der zugrunde liegenden Pathologie – der Syphilis. Diese Krankheit ist in fast allen Stadien heilbar – in schweren Fällen können jedoch dennoch negative Folgen auftreten. Die Wahl der Medikamente ist stets individuell und hängt vom Stadium und der Schwere der Erkrankung sowie dem Vorhandensein von Komplikationen ab. Die wichtigsten Medikamente sind Antibiotika:
- Makrolide (Erythromycin, Midekamycin);
- Tetracycline (Tetracyclin);
- Streptomycin, Ciprofloxacin;
- Fluorchinolone (Ofloxacin);
- Azithromycin.
In komplizierten Fällen kann die Behandlung mehrere Jahre dauern, mit wiederholten Antibiotika-Therapien und regelmäßiger Überwachung des Heilungsverlaufs. Bei einer Erkrankung des Nervensystems reichen Antibiotika allein nicht mehr aus: Es werden Wismut- oder Arsen-haltige Medikamente wie Myarsenol, Biyoquinol und Novarsenol verschrieben.
Wird bei einer schwangeren Patientin ein syphilitischer Ausschlag festgestellt, werden zwei Therapiezyklen durchgeführt – stationär und ambulant. In der Regel dauert eine solche Behandlung 5–6 Monate und umfasst die intramuskuläre Gabe von Penicillin-Antibiotika – insbesondere Oxacillin, Bicillin, Ampicillin und Doxacillin. Das Behandlungsschema umfasst auch die Gabe von Antihistaminika.
Zusätzlich zur Antibiotikatherapie werden den Patienten Multivitaminkomplexe, Biostimulanzien, immunmodulierende Medikamente und Verfahren zur Ultraviolettbestrahlung verschrieben.
Pyrogenal und Prodigiosan werden zur Anregung des Blut- und Lymphflusses eingesetzt. Bei syphilitischen Hautausschlägen, die durch Geschwüre kompliziert werden, wird eine Behandlung mit Benzylpenicillinlösung mit Dimexid und Acetaminsalbe durchgeführt. Zur Behandlung der Schleimhäute werden Furacilin, Gramicidin und Borsäure eingesetzt. Männer behandeln den Penis mit Mitteln wie Sulema, die Harnröhre wird mit Präparaten wie Protargol und Gibitan geschmiert. Frauen spritzen mit Kaliumpermanganatlösungen, die äußeren Genitalien werden mit Sulema behandelt.
Medikamente und Behandlungsschemata für syphilitischen Hautausschlag
Die ambulante Therapie wird am häufigsten von der Anwendung dieser Behandlungsschemata begleitet:
- Retarpen oder Extencillin 2,4 Mio. IE/m² einmal wöchentlich. Die Behandlungsdauer beträgt vier Wochen (vier Injektionen). Oder Bicillin-1 2,4 Mio. IE/m² alle fünf Tage. Die Behandlung erfordert fünf Injektionen.
- Bicillin-3 mit 2,4 Millionen Einheiten oder Bicillin-5 mit 1,5 Millionen Einheiten intramuskulär, zweimal wöchentlich. Die Anzahl der Injektionen beträgt 10-12.
- Penicillin-Novocain-Salz 600.000 U/m² zweimal täglich oder Penicillin-Procain v/m² einmal täglich 1,2 Millionen U, für 20–28 Tage, abhängig von der Dauer der Infektionskrankheit.
Eine stationäre Behandlung kann durch folgende Antibiotikatherapieschemata erfolgen:
- Benzylpenicillin-Natriumsalz 1 Mio. U/m² 4-mal täglich im Abstand von 6 Stunden, 20–28 Tage lang.
- Benzylpenicillin-Natriumsalz 1 Million Einheiten 4-mal täglich intramuskulär für 7–10 Tage mit anschließender ambulanter Therapie mit Retarpen oder Extencillin 2,4 Millionen Einheiten (zwei Injektionen im wöchentlichen Abstand).
Eine halbe Stunde vor der ersten Antibiotika-Injektion wird dem Patienten ein Antihistaminikum verabreicht – zum Beispiel Diazolin, Dimedrol, Suprastin usw.
Die Behandlung erfolgt nicht mit allen Antibiotika gleichzeitig: Der Arzt wählt individuell die Medikamente aus, die für den Patienten am besten geeignet sind, unter Berücksichtigung ihrer Verträglichkeit und Wirksamkeit. Syphilis-Patienten mit allergischen Prozessen wie Asthma bronchiale, Heuschnupfen usw. benötigen einen besonderen Behandlungsansatz.
Bicillin wird nicht an Personen verabreicht, die an Bluthochdruck, Erkrankungen des Verdauungs- oder Hormonsystems, der blutbildenden Organe sowie Tuberkulose und Herzinfarkt leiden. Geschwächten Patienten, älteren Menschen ab 55 Jahren und Kindern wird keine Einzeldosis von mehr als 1,2 Millionen Einheiten verabreicht.
Ceftriaxon, ein Cephalosporin der dritten Generation, wird häufig als Standardmedikament zur Behandlung von syphilitischem Hautausschlag eingesetzt. Sein Wirkmechanismus ähnelt dem von Penicillin: Es stört die Synthese der Zellwand des pathogenen Mikroorganismus.
Zur Behandlung der Syphilis werden üblicherweise injizierbare Medikamente eingesetzt. Tabletten (Antibiotika) werden selten verschrieben, vor allem wegen ihrer geringeren Wirksamkeit. [ 6 ]
Verhütung
Die Prävention von syphilitischem Ausschlag erfolgt grundsätzlich wie bei Syphilis oder anderen Geschlechtskrankheiten. Sie besteht in der Überwachung des Gesundheitszustands der Patienten nach der Heilung und der Erfassung aller festgestellten Krankheitsfälle. Nach Abschluss der Syphilistherapie werden die Patienten in einer Poliklinik registriert: Jedes Krankheitsstadium hat einen eigenen Abrechnungszeitraum, der in den medizinischen Regeln klar definiert und gekennzeichnet ist. Um eine weitere Ausbreitung des Erregers zu verhindern, werden alle sexuellen Beziehungen des Patienten berücksichtigt. Personen, die engen Kontakt mit einer erkrankten Person hatten, müssen vorbeugend behandelt werden. Während der Therapie ist allen Patienten sexuelle Aktivität und Blutspenden untersagt.
Wenn ein syphilitischer Fall festgestellt wird, verschreibt der Arzt sowohl dem Patienten als auch seinem Sexualpartner eine Behandlung, unabhängig vom Vorhandensein eines Hautausschlags oder anderer Anzeichen von Syphilis. Der Grund dafür ist, dass der Erreger im Körper des Partners verbleibt, was zu einem erneuten Auftreten der Infektion führen kann – auch wenn die Infektion latent ist.
Zu den individuellen Präventionsmethoden gehört die Anwendung von Barrieremethoden zur Empfängnisverhütung beim gesamten Geschlechtsverkehr. Ein stabiles Sexualleben mit einem festen Partner wird gefördert.
Wenn bei einem der Partner verdächtige Symptome auftreten, sollten Sie sofort einen Arzt aufsuchen, um eine Diagnose zu stellen, ohne auf das Auftreten offensichtlicher Krankheitssymptome – insbesondere eines syphilitischen Ausschlags – zu warten. Eine frühzeitige Diagnose und Behandlung ist der Schlüssel zu einer erfolgreichen und schnellen Heilung, ohne dass sich negative gesundheitliche Folgen entwickeln.
Prognose
Die Prognose der Erkrankung hängt direkt vom Stadium des Behandlungsbeginns ab. Eine wichtige Rolle spielt, wann der Patient ärztliche Hilfe in Anspruch nahm und wie genau er die Anweisungen des Arztes befolgte. Wird der syphilitische Ausschlag unmittelbar nach seinem Auftreten diagnostiziert, wenn die Infektion noch keine Zeit hatte, den Körper signifikant zu schädigen und keine irreversiblen Schäden – insbesondere im Zentralnervensystem – verursacht hat, ist mit einem günstigen Behandlungsergebnis zu rechnen.
Eine komplexe Therapie unter Verwendung moderner antibakterieller Medikamente und Techniken führt bei fast allen Patienten zur vollständigen Genesung, mit Laborbestätigung der Heilung und Verhinderung späterer Rückfälle der Krankheit.
Wenn der syphilitische Ausschlag bei einer Frau während der Schwangerschaft festgestellt wurde, kann die Prognose je nach Gestationsalter und intrauterinem Zustand des zukünftigen Kindes kompliziert sein. Wenn die Pathologie im ersten Trimester festgestellt wurde und die Behandlung dringend und kompetent war, hat die Patientin alle Chancen, ein gesundes Baby zu gebären und zur Welt zu bringen. Wenn beim Säugling eine angeborene Form der Krankheit diagnostiziert wird, kann eine positive Prognose nur dann gestellt werden, wenn eine adäquate antisyphilitische Therapie unter strenger ärztlicher Aufsicht verordnet wird.
Spätstadien der Syphilis sind schwieriger zu behandeln, da es oft nur möglich ist, den Krankheitsverlauf zu unterbrechen, ohne dass der Zustand und die Funktion der betroffenen Organe wiederhergestellt werden können.
Die Prognose in dieser Situation ist vergleichbar mit jeder schrittweisen Pathologie: Eine frühzeitige Diagnose der Krankheit bedeutet eine schnellere und einfachere Behandlung. Vernachlässigte Fälle sind schwer zu heilen, und es besteht eine erhöhte Wahrscheinlichkeit für die Entwicklung ungünstiger Folgen. Die sekundäre Syphilis ist das Stadium, in dem der syphilitische Ausschlag auftritt – in diesem Stadium gelingt es der überwiegenden Mehrheit der Patienten, die Krankheit vollständig zu beseitigen.

