Facharzt des Artikels
Neue Veröffentlichungen
Staphylococcus aureus in einem Abstrich aus dem Rachenraum, der Nase: Ursachen, Behandlung
Last reviewed: 04.07.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
Staphylokokken gehören zu den häufigsten Mikroorganismengruppen, zu denen auch Saprophyten und Krankheitserreger von Mensch und Tier gehören. Obwohl der Nachweis von Staphylokokken in biologischem Material von Patienten und Umweltobjekten relativ einfach ist, gibt es in der Praxis zahlreiche Schwierigkeiten. Dies liegt daran, dass Staphylokokken Vertreter der normalen Mikroflora sind und daher Staphylokokken in einem Abstrich nicht immer ein objektiver Beweis für ihre ätiologische Rolle bei der Entstehung der Krankheit sind. Darüber hinaus müssen die Vielfalt ihrer Erscheinungsformen, der Grad der Pathogenität, die große Variabilität unter dem Einfluss antibakterieller Wirkstoffe und die extreme Vielfalt klinischer Formen berücksichtigt werden.
Aus diesem Grund kann das Diagnose- und Behandlungsschema dieser Infektion nicht universell sein, sondern muss unter Berücksichtigung der Besonderheiten einer bestimmten nosologischen Form der Krankheit entwickelt werden. Eine wichtige Maßnahme ist außerdem die kombinierte Bestimmung qualitativer und quantitativer Indikatoren für den Gehalt an pathogenen Staphylokokken im untersuchten Material.
Lebensmitteltoxische Infektionen mit Staphylokokken-Ätiologie nehmen hinsichtlich der Fallzahlen einen der führenden Plätze unter den bakteriellen Vergiftungen ein.
Staphylococcus-Norm im Abstrich
Normalerweise muss der Abstrich Staphylokokken enthalten, da er die normale Mikroflora repräsentiert. Sein Fehlen oder sein niedriger Wert wirken sich genauso negativ auf die Gesundheit aus wie hohe Werte. Als Norm gilt ein Wert von bis zu 103 (10 von 3). Jede Abweichung, sowohl in Richtung Konzentrationserhöhung als auch in Richtung Konzentrationsabnahme, gilt als Verstoß. Ein Anstieg über diesen Wert hinaus ist ein pathologischer Zustand, bei dem Staphylokokken auch bei ruhiger Atmung in die Umwelt freigesetzt werden.
Staphylokokken im Abstrich 10 in 3 - 10 in 5
Die Maßeinheit für die quantitative Analyse ist KBE/ml – die Anzahl der koloniebildenden Einheiten in 1 ml des untersuchten biologischen Materials.
Um Berechnungen durchzuführen und den Kontaminationsgrad zu bestimmen, zählen Sie zunächst die Anzahl der homogenen Kolonien, die nach der Aussaat in der Petrischale gewachsen sind. Sie sollten in Farbe und Pigmentierung identisch sein. Berechnen Sie anschließend die Anzahl der Kolonien in den Kontaminationsgrad um.
Betrachten wir ein konkretes Beispiel. Wenn beispielsweise 20 KBE in einer Schale wuchsen, bedeutet dies, dass 0,1 ml des Testmaterials 20 Kolonien von Mikroorganismen enthielten. Die Gesamtzahl der Mikroorganismen lässt sich wie folgt berechnen: 20 x 10 x 5 = 1000 oder 103 (10 in 3). Dabei gehen wir davon aus, dass 20 die Anzahl der Kolonien ist, die auf der Petrischale gewachsen sind, 10 die Anzahl der koloniebildenden Einheiten in 1 ml ist, wobei nur ein Zehntel der Mikroorganismen ausgesät wurde, und 5 das Volumen der physiologischen Lösung ist, in der die Probe verdünnt wurde.
Auf ähnliche Weise wird die Konzentration von 104 (10 in 4) bestimmt, die viele Spezialisten als Grenzzustand zwischen der relativen Norm und einer ausgeprägten Pathologie betrachten, bei der sich Bakteriämie und akute Entzündungsprozesse entwickeln. Der Indikator 105 (10 in 5) wird als absolute Pathologie angesehen.
Ursachen Staphylococcus aureus im Abstrich.
Staphylococcus aureus wird in einem Abstrich immer im Normbereich nachgewiesen, da er repräsentativ für die normale Mikroflora ist. Aus bakteriologischer Sicht ist es daher sinnvoll, die Gründe für den Anstieg der quantitativen Staphylokokken-Indikatoren zu diskutieren. So steigt die Konzentration von Staphylococcus aureus vor allem mit verminderter Immunität an. Normalerweise produziert das Immunsystem Schutzfaktoren (Histokompatibilitätskomplex, Interferone, Immunglobuline usw.), die den normalen Zustand der Schleimhäute stimulieren, die unkontrollierte Vermehrung der Bakterienflora verhindern und aktives Wachstum unterdrücken.
Ein weiterer Grund ist Dysbakteriose. Aus verschiedenen Gründen nimmt die Anzahl normaler Mikroflora-Vertreter ab. Dadurch entsteht „freier Raum“, der sofort von anderen Mikroorganismen, einschließlich Staphylokokken, besetzt wird. Staphylokokken gehören zu den ersten Mikroorganismen, die den freien Raum besiedeln und sich fest daran anheften. Infolgedessen steigen die quantitativen Indikatoren stark an.
Es gibt viele Ursachen für Dysbakteriose. Die wichtigste ist vielleicht die Einnahme von Antibiotika, da es praktisch keine gezielten Antibiotika gibt, die nur den Erreger beeinflussen. Alle von ihnen sind Breitbandmedikamente. Sie beeinflussen nicht nur einen bestimmten Erreger, sondern auch die Begleitflora. Chemotherapie und Antitumorbehandlung haben eine ähnliche Wirkung.
Eine verminderte Immunität und eine Störung der normalen Mikroflora werden durch Unterkühlung, Überarbeitung, ständige nervöse und mentale Belastung, Stress und die Nichteinhaltung des Tagesablaufs begünstigt. Unzureichende und unzureichende Ernährung, Mangel an Vitaminen, Spurenelementen, schlechte Angewohnheiten sowie ungünstige Lebens- und Arbeitsbedingungen wirken sich negativ aus.
Staphylococcus aureus im Rachenabstrich
Ein Rachenabstrich wird im Rahmen von Vorsorgeuntersuchungen für Beschäftigte im Gastronomie- und Kinderbetreuungsbereich sowie zur Diagnostik von Infektionskrankheiten (nur bei entsprechender Indikation) entnommen. Die Hauptindikation ist das Vorliegen entzündlicher Prozesse im Nasen-Rachen-Raum und Rachenraum.
Die Entwicklung einer Staphylokokkeninfektion und Lebensmittelvergiftung beginnt in der Mundhöhle und im Rachenraum. Oft persistiert der Mikroorganismus im Rachenraum und Nasopharynx, ohne dass der Betroffene dies bemerkt, da der pathologische Prozess im Frühstadium asymptomatisch verlaufen kann. Seine Anzahl nimmt jedoch zu, was in der Folge zu chronischen Erkrankungen, schweren Entzündungen, Mandelentzündungen und vergrößerten Lymphknoten führen kann. Darüber hinaus wird der Mikroorganismus bei erhöhter Konzentration in die Umwelt freigesetzt. Dadurch wird der Mensch zum Bakterienträger. Gleichzeitig ist er selbst möglicherweise nicht krank, steckt aber andere an.
Wenn in einem Rachenabstrich Staphylokokken nachgewiesen werden, dürfen Personen nicht in Lebensmittelbetrieben, Kochwerkstätten und Kantinen arbeiten, um Lebensmittelvergiftungen vorzubeugen. Außerdem dürfen Bakterienträger nicht mit Kindern arbeiten, insbesondere nicht mit Kindern im frühen, Vorschul- und jüngeren Alter. Es werden obligatorische Hygienemaßnahmen durchgeführt
Durch die Bestimmung der genauen Staphylokokkenkonzentration in einem Abstrich ist es möglich, den Erreger genau zu bestimmen, den pathologischen Prozess zu diagnostizieren und die optimale Behandlung auszuwählen.
Das Untersuchungsmaterial wird mit einem sterilen Tupfer über die Mandeloberfläche gezogen. Die Entnahme muss auf nüchternen Magen oder frühestens 2-3 Stunden nach dem Essen erfolgen. Die Entnahme muss vor der Antibiotikatherapie erfolgen, da sonst die Ergebnisse verfälscht werden.
Anschließend wird das zu untersuchende Material unter Laborbedingungen auf Nährmedien ausgesät. Die Aussaat muss innerhalb von 2 Stunden nach der Entnahme erfolgen. Als optimales Medium für die Aussaat von Staphylokokken gelten Milch-Salz-Agar und Dotter-Agar.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ]
Staphylococcus aureus im Nasenabstrich
Bei der Untersuchung bestimmter Arbeitnehmergruppen (Arbeit mit Kindern, Gastronomie) wird ein Nasenabstrich entnommen. Die Probe wird mit einem sterilen Tupfer aus der Nasenschleimhaut entnommen. Für jedes Nasenloch wird ein separater Tupfer verwendet. Die Nasenhöhle sollte nicht behandelt und am Vortag nicht gespült werden. Die Probe wird vor der Antibiotikatherapie entnommen, da sonst das Ergebnis ungültig ist.
Die Analyse dauert durchschnittlich 5–7 Tage. Nach der Entnahme wird das Material direkt auf die Oberfläche des Nährmediums ausgesät. 0,1 ml der Waschlösung werden zur Aussaat verwendet. Es empfiehlt sich, das Baird-Parker-Medium zu verwenden, auf dem Staphylokokkenkolonien an ihrem opaleszierenden Glanz und ihren schwarzen Kolonien sehr gut zu erkennen sind. Die Wahl des Mediums wird in der Regel vom Labortechniker abhängig von der Laborausstattung und den individuellen Forschungszielen, der Spezialisierung und dem Qualifikationsniveau getroffen. Das Verhältnis von Saatgut und Nährmedium beträgt 1:10. Anschließend wird im Thermostat inkubiert.
Anschließend wird die Kultur am 2.–3. Tag auf Schrägagar übertragen und eine Reinkultur isoliert. Mit ihr werden weitere Untersuchungen (biochemisch, immunologisch) durchgeführt, die Haupteigenschaften bestimmt, die Kultur identifiziert, die Konzentration bestimmt und gegebenenfalls die Empfindlichkeit gegenüber Antibiotika ermittelt.
Die Mikroskopie wird separat durchgeführt, was eine ungefähre vorläufige Beurteilung des Abstrichs ermöglicht, um die Art des Mikroorganismus anhand charakteristischer morphologischer und anatomischer Merkmale zu identifizieren. Auch andere pathologische Anzeichen können erkannt werden: Entzündungszeichen, Neoplasien.
Der Patient erhält lediglich das Endergebnis, das die Art des Mikroorganismus, den Grad der Kontamination und manchmal auch die Empfindlichkeit gegenüber antibakteriellen Medikamenten angibt.
Staphylococcus aureus im Vaginalabstrich
Sie werden erkannt, weil sie ständige Bewohner der Haut und Schleimhäute sind. Durch Staphylokokken verursachte Erkrankungen sind Autoinfektionen, d. h. sie entstehen bei Veränderungen der wichtigsten Parameter des menschlichen biochemischen Zyklus, des Hormonhaushalts, der Mikroflora, bei Schleimhautschäden und in der Schwangerschaft. Seltener sind sie eine Folge einer exogenen Infektion (aus der äußeren Umgebung).
Staphylococcus aureus in einem Abstrich aus dem Gebärmutterhalskanal
Sie können vor dem Hintergrund einer Dysbakteriose, die sich während der Schwangerschaft entwickelt, einer verminderten Mikroflora und hormonellen Zyklusstörungen nachgewiesen werden. Da Staphylokokken durch ein breites Spektrum an Infektionsquellen und Polyorganismen gekennzeichnet sind, können sie leicht mit dem Blut transportiert werden und Entzündungen über die Hauptquelle hinaus verursachen. Häufig ist die Entwicklung einer Staphylokokkeninfektion eine Folge von Antibiotikatherapie, Physiotherapie und chirurgischen Eingriffen.
Risikofaktoren
Zur Risikogruppe gehören Menschen mit einer pathologischen Infektionsquelle im Körper. Beispielsweise kann sich eine Staphylokokkeninfektion bei Karies in der Mundhöhle, Mandelentzündungen, chronischen und nicht vollständig geheilten Erkrankungen der Atemwege, der Urogenitalorgane, eitrig-septischen Wunden, Verbrennungen, Haut- und Schleimhautschäden entwickeln. Katheter, Implantate, Transplantate und Prothesen stellen eine große Gefahr dar, da sie durch eine Staphylokokkeninfektion besiedelt werden können.
Zu den Risikofaktoren zählen eine verminderte Immunität, Störungen des endokrinen Systems, Dysbakteriose und Magen-Darm-Erkrankungen. Menschen, die sich kürzlich einer Operation unterzogen haben, nach schweren Erkrankungen, nach einer Antibiotika- oder Chemotherapie sind ebenfalls gefährdet.
Eine separate Gruppe besteht aus Menschen mit Immundefekten, AIDS, anderen Infektionskrankheiten und Autoimmunerkrankungen. Neugeborene (aufgrund der Unreife der Mikroflora und des Immunsystems) sowie Schwangere (aufgrund hormoneller Veränderungen) sind gefährdet. Frauen in der Wehenphase und Gebärende stellen derzeit in Krankenhäusern und Entbindungsheimen eine ernsthafte Gefahr dar. Im Krankenhaus erworbene Staphylokokkenstämme, die in der äußeren Umgebung leben, haben eine Mehrfachresistenz und erhöhte Pathogenität entwickelt. Sie sind recht leicht zu infizieren.
Zur Risikogruppe zählen Menschen, die keinen geregelten Tagesablauf haben, sich nicht ausreichend ernähren und zu nervlichem und körperlichem Stress sowie Überanstrengung neigen.
Eine besondere Gruppe stellen medizinisches Personal, Biologen und Forscher dar, die mit verschiedenen Kulturen von Mikroorganismen, einschließlich Staphylokokken, arbeiten, Kontakt mit biologischen Flüssigkeiten, Gewebeproben und Fäkalien haben und in ständigem Kontakt mit infektiösen und nicht infektiösen Patienten stehen.
Dazu gehören auch Labortechniker, Krankenschwestern, Pfleger, Mitarbeiter von Gesundheitsinspektionsbehörden, Apotheker, Entwickler von Impfstoffen und Antitoxinen sowie deren Tester. Gefährdet sind auch Landarbeiter, die mit Tieren sowie Schlachtprodukten von Rindern und Geflügel umgehen, die ebenfalls eine Infektionsquelle darstellen.
Symptome Staphylococcus aureus im Abstrich.
Die Symptome hängen direkt vom Ort der Infektion ab. Bei einer Atemwegsinfektion kommt es daher zunächst zu einer Besiedlung der Mundschleimhaut und des Nasopharynx. Dies äußert sich in Entzündungen, Schwellungen und Hyperämie. Je nach Schwere der Erkrankung treten Schmerzen beim Schlucken, Halsschmerzen, Brennen im Hals, verstopfte Nase und eine laufende Nase mit gelbgrünem Schleimausfluss auf.
Mit fortschreitendem Infektionsprozess entwickeln sich Vergiftungserscheinungen, die Temperatur steigt, es tritt Schwäche auf, die allgemeine Widerstandskraft des Körpers nimmt ab, die Immunität nimmt ab, wodurch sich der pathologische Prozess nur verschlimmert.
Es können Anzeichen einer systemischen Organschädigung auftreten. Die Infektion breitet sich über die absteigenden Atemwege aus und verursacht Bronchitis, Lungenentzündung, Rippenfellentzündung mit starkem Husten und reichlich Auswurf.
Wenn sich eine Infektion im Urogenitaltrakt und in den Geschlechtsorganen entwickelt, kommt es zunächst zu Reizungen der Schleimhäute, Juckreiz, Brennen und Hyperämie. Allmählich schreitet der pathologische Prozess fort, es treten Entzündungen, Schmerzen und weißer Ausfluss mit einem spezifischen Geruch auf. Schmerzen beim Wasserlassen und Brennen treten auf. Das Fortschreiten der Krankheit führt zur Entwicklung eines intensiven Infektionsprozesses, der sich auf Rektum, Perineum und innere Organe ausbreitet.
Wenn der Entzündungsprozess auf der Haut und der Wundoberfläche lokalisiert ist, infiziert sich die Wunde, ein spezifischer Geruch tritt auf, die lokale und dann die lokale und allgemeine Körpertemperatur können ansteigen. Die Infektionsquelle breitet sich ständig aus, die Wunde „nässt“, heilt nicht und wächst ständig.
Mit der Entwicklung einer Staphylokokkeninfektion im Darmbereich treten Anzeichen einer Lebensmittelvergiftung auf: Übelkeit, Erbrechen, Durchfall, Verdauungsstörungen, Stuhlgang, Appetitlosigkeit. Schmerzen und Entzündungen im Magen-Darm-Trakt treten auf: Gastritis, Enteritis, Enterokolitis, Proktitis. Mit der Verallgemeinerung des Entzündungsprozesses und der Zunahme von Vergiftungserscheinungen steigt die Körpertemperatur, es treten Schüttelfrost und Fieber auf.
Erste Anzeichen
Es gibt Frühsymptome, die Vorboten der Erkrankung sind. Sie entwickeln sich mit steigender Staphylokokken-Konzentration im Blut und treten lange vor dem Auftreten der eigentlichen Symptome auf.
So geht die Entwicklung einer Staphylokokkeninfektion mit erhöhter Herzfrequenz und Atmung, Zittern im Körper, Schüttelfrost und Fieber einher. Beim Gehen ist eine erhöhte Belastung, eine Belastung des Herzens und der Lunge spürbar, es tritt leichte Atemnot auf. Kopfschmerzen, Migräne, verstopfte Nase, verstopfte Ohren, seltener Tränenfluss, Halsschmerzen und Halstrockenheit, trockene Haut und Schleimhäute können auftreten.
Oft besteht ein Gefühl erhöhter Temperatur, die jedoch gemessen normal bleibt. Die Person wird schnell müde, die Arbeitsfähigkeit nimmt stark ab, es treten Reizbarkeit, Tränenfluss und Schläfrigkeit auf. Die Konzentration und Konzentrationsfähigkeit können abnehmen.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Staphylococcus aureus im Abstrich
Staphylococcus aureus, S. aureus, ist ein häufiger Erreger entzündlicher und infektiöser Erkrankungen der inneren Organe von Mensch und Tier. Es sind mehr als 100 nosologische Krankheitsformen bekannt, die durch diesen Erreger verursacht werden. Die Pathogenese von Staphylococcus aureus basiert auf einem ganzen Komplex toxischer Substanzen und aggressiver Faktoren, Enzymen, die von Mikroorganismen produziert werden. Darüber hinaus wurde festgestellt, dass die Pathogenität des Mikroorganismus auf genetische Faktoren und Umwelteinflüsse zurückzuführen ist.
Hervorzuheben ist, dass Staphylococcus aureus einen Polyorgantropismus aufweist, d. h. er kann in jedem Organ zum Erreger eines pathologischen Prozesses werden. Dies äußert sich in der Fähigkeit, eitrig-entzündliche Prozesse in Haut, Unterhautgewebe, Lymphknoten, Atemwegen, Harnwegen und sogar im Bewegungsapparat auszulösen. Er ist ein häufiger Erreger lebensmitteltoxischer Infektionen. Die besondere Bedeutung dieses Mikroorganismus wird durch seine Rolle in der Ätiologie von Krankenhausinfektionen bestimmt. Unter Staphylococcus aureus treten häufig Methicillin-resistente Stämme auf, die eine hohe Resistenz gegen Antibiotika und Antiseptika aufweisen.
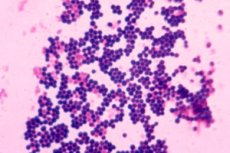
Es ist im Abstrich leicht zu erkennen, da es wie grampositive Kokken aussieht, deren Durchmesser zwischen 0,5 und 1,5 µm variiert und paarweise, in kurzen Ketten oder Trauben angeordnet ist. Unbeweglich, bildet keine Sporen. Wächst in Gegenwart von 10 % Natriumchlorid. Oberflächenstrukturen sind in der Lage, eine Reihe von Toxinen und Enzymen zu synthetisieren, die eine wichtige Rolle im Stoffwechsel von Mikroorganismen spielen und deren Rolle in der Ätiologie von Staphylokokkeninfektionen bestimmen.
Es ist auch in einem Abstrich leicht an morphologischen Merkmalen wie dem Vorhandensein einer Zellwand, Membranstrukturen, einer Kapsel und eines Flockungsfaktors zu erkennen. Eine wichtige Rolle in der Pathogenese spielt Agglutinogen A – ein Protein, das gleichmäßig über die gesamte Zellwand verteilt und kovalent an Peptidglykan gebunden ist. Die biologische Aktivität dieses Proteins ist vielfältig und stellt einen ungünstigen Faktor für den Makroorganismus dar. Es kann mit Schleimhautimmunglobulin reagieren und Komplexe bilden, die mit Thrombozytenschäden und der Entwicklung thromboembolischer Reaktionen einhergehen. Es ist auch ein Hindernis für die aktive Phagozytose und trägt zur Entwicklung einer allergischen Reaktion bei.
Staphylococcus epidermidis im Abstrich
Lange Zeit glaubte man, epidermale Staphylokokken seien nicht pathogen. Neuere Studien haben jedoch bestätigt, dass dies nicht der Fall ist. Es ist ein Vertreter der normalen Mikroflora der Haut und kann bei manchen Menschen Krankheiten verursachen. Dies gilt insbesondere für Menschen mit verminderter Immunität, nach Verbrennungen, Schäden an der Hautintegrität und mit verschiedenen Wunden. Infolge der Entwicklung einer Staphylokokkeninfektion entwickelt sich recht schnell ein eitrig-septischer Entzündungsprozess, es treten Nekrose-, Erosions-, Geschwür- und Eiterungszonen auf.
In einem Abstrich ist es leicht an der Bildung pigmentierter Kolonien mit einem Durchmesser von bis zu 5 mm zu erkennen. Sie bilden Kokken, können einzeln sein oder sich zu traubenähnlichen Polykomplexen zusammenschließen. Sie können sowohl unter aeroben als auch unter anaeroben Bedingungen wachsen.
Hämolytischer Staphylokokken im Ausstrich
Die hämolytischen Eigenschaften von Staphylokokken beruhen auf ihrer Fähigkeit, Blut zu lysieren. Diese Eigenschaft wird durch die Synthese von Plasmakoagulase und Leukocidin – bakteriellen Toxinen, die Blut abbauen – erreicht. Die Fähigkeit, Plasma abzubauen und zu koagulieren, ist das wichtigste und konstante Kriterium, anhand dessen pathogene Staphylokokken relativ leicht identifiziert werden können.
Das Prinzip der Reaktion besteht darin, dass Plasmakoagulase mit Plasma-Cofaktor reagiert und Koagulasethrombin bildet, das Thrombinogen unter Bildung eines Blutgerinnsels in Thrombin umwandelt.
Plasmakoagulase ist ein Enzym, das durch proteolytische Enzyme wie Trypsin und Chymotrypsin sowie durch Erhitzen auf Temperaturen von mindestens 100 Grad Celsius für 60 Minuten leicht zerstört wird. Hohe Koagulasekonzentrationen führen zu einer verminderten Gerinnungsfähigkeit des Blutes, einer Störung der Hämodynamik und einem Sauerstoffmangel im Gewebe. Darüber hinaus fördert das Enzym die Bildung von Fibrinbarrieren um die mikrobielle Zelle und verringert dadurch die Wirksamkeit der Phagozytose.
Derzeit sind 5 Arten von Hämolysinen bekannt, von denen jede ihren eigenen Wirkmechanismus hat. Alpha-Toxin ist nicht gegen menschliche Erythrozyten wirksam, lysiert jedoch Erythrozyten von Schafen, Kaninchen und Schweinen, aggregiert Thrombozyten und hat eine tödliche und dermonekrotische Wirkung.
Beta-Toxin verursacht die Lyse menschlicher Erythrozyten und zeigt eine zytotoxische Wirkung auf menschliche Fibroblasten.
Gamma-Toxin lysiert menschliche Erythrozyten. Seine lytische Wirkung auf Leukozyten ist ebenfalls bekannt. Bei intradermaler Verabreichung hat es keine toxische Wirkung. Bei intravenöser Verabreichung führt es zum Tod.
Das Delta-Toxin unterscheidet sich von allen anderen Toxinen durch seine Hitzelabilität, sein breites Spektrum an zytotoxischer Aktivität und seine Schädigung von Erythrozyten, Leukozyten, Lysosomen und Mitochondrien.
Epsilon-Toxin bietet den größtmöglichen Wirkungsbereich und lysiert alle Arten von Blutzellen.
Koagulase-negativer Staphylokokken im Ausstrich
Die Bedeutung koagulasenegativer Staphylokokken für die Entstehung innerer Organerkrankungen steht außer Zweifel. Forschern zufolge ist diese Gruppe in etwa 13–14 % der Fälle für die Entstehung von Erkrankungen des Urogenitaltrakts verantwortlich. Sie sind Erreger von Haut- und Wundinfektionen, Konjunktivitis, Entzündungen und Sepsis bei Neugeborenen. Die schwerwiegendste Form der Infektion ist die Endokarditis. Die Zahl solcher Komplikationen hat insbesondere aufgrund der hohen Prävalenz von Herzoperationen zum Einbau künstlicher Herzklappen und zur Bypass-Operation von Blutgefäßen zugenommen.
In Bezug auf die biologischen Eigenschaften ist zu beachten, dass es sich bei den Mikroorganismen um Kokken mit einem Durchmesser von maximal 5 µm handelt, die keine Pigmente bilden und sowohl unter aeroben als auch unter anaeroben Bedingungen wachsen können. Sie wachsen in Gegenwart von 10 % Natriumchlorid. Sie sind zur Hämolyse und Nitratreduktion fähig, besitzen Urease und produzieren keine DNAase. Unter aeroben Bedingungen können sie Laktose, Saccharose und Mannose produzieren. Mannitol und Trehalose können sie nicht fermentieren.
Von größter Bedeutung ist Staphylococcus epidermidis, einer der führenden klinisch bedeutsamen Erreger. Er verursacht Septikämie, Konjunktivitis, Pyodermie und Harnwegsinfektionen. Unter den koagulasenegativen Stämmen finden sich zudem zahlreiche Vertreter von Krankenhausinfektionen.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ]
Staphylococcus saprophyticus, saprophytisch im Ausstrich
Bezieht sich auf koagulasenegative Stämme, die sowohl unter aeroben als auch unter anaeroben Bedingungen existieren können. Sie vermehren sich aktiv auf Wundoberflächen, in geschädigten Hautpartien, bei schweren Verbrennungen, bei Fremdkörpern in Weichteilen, bei Transplantaten, Prothesen und bei invasiven Eingriffen.
Führt oft zur Entwicklung eines toxischen Schocks. Dieser Effekt wird durch die Wirkung von Endotoxinen verursacht. Entwickelt sich häufig bei der Verwendung von saugfähigen Tampons bei Frauen während der Menstruation, in der postpartalen Phase, nach Abtreibungen, Fehlgeburten, gynäkologischen Operationen, nach langfristiger Anwendung von Barriere-Verhütungsmitteln.
Das klinische Bild zeigt sich durch starken Temperaturanstieg, Übelkeit sowie starke Schmerzen in Muskeln und Gelenken. Später treten charakteristische, meist generalisierte, fleckige Hautausschläge auf. Es entwickelt sich eine arterielle Hypotonie, begleitet von Bewusstlosigkeit. Die Sterblichkeitsrate liegt bei 25 %.
Fäkale Staphylokokken im Abstrich
Es ist der Hauptverursacher von Lebensmittelvergiftungen. Es ist in der Umwelt gut konserviert. Der Hauptübertragungsweg ist fäkal-oral. Es gelangt mit dem Kot in die Umwelt. Es gelangt über schlecht gekochtes Essen, schmutzige Hände und ungewaschene Lebensmittel in den Körper.
Der Wirkungsmechanismus beruht auf Staphylokokken-Enterotoxinen. Dabei handelt es sich um hitzestabile Polypeptide, die bei der Vermehrung enterotoxigener Staphylokokkenstämme in Lebensmitteln, im Darm und in künstlichen Nährmedien entstehen. Sie weisen eine hohe Resistenz gegen die Wirkung von Lebensmittelenzymen auf.
Die Enteropathogenität von Toxinen wird durch ihre Verbindung mit Epithelzellen des Magens und Darms sowie durch die Wirkung auf die enzymatischen Systeme der Epithelzellen bestimmt. Dies führt wiederum zu einer erhöhten Bildungsrate von Prostaglandinen, Histamin und einer erhöhten Flüssigkeitssekretion in das Lumen von Magen und Darm. Darüber hinaus schädigen Toxine die Membranen der Epithelzellen und erhöhen die Durchlässigkeit der Darmwand für andere toxische Produkte bakteriellen Ursprungs.
Die Virulenz fäkaler enteropathogener Staphylokokken wird durch den genetischen Apparat der Bakterienzelle als Reaktion auf Umweltfaktoren reguliert, wodurch sich der Mikroorganismus schnell an die Umweltbedingungen anpassen kann, was dem Mikroorganismus ermöglicht, sich beim Übergang von einer Mikrobiozönose zur anderen schnell an veränderte Bedingungen anzupassen.
Differenzialdiagnose
Die Bestimmung der Rolle und Bedeutung verschiedener Vertreter der Gattung Staphylococcus in der Ätiologie eitrig-entzündlicher Erkrankungen des Menschen ist trotz ihrer relativ einfachen Erkennung mit zahlreichen Schwierigkeiten verbunden. Dies liegt daran, dass Staphylococcus ein Vertreter der normalen Mikroflora ist, die verschiedene Biotope des menschlichen Körpers bewohnt. Es ist notwendig, klar zwischen endogenen Staphylococcus, die sich im Körper entwickeln, und endogenen Staphylococcus, die aus der Umwelt in den Körper eindringen, zu unterscheiden. Es ist auch wichtig zu verstehen, welche Biotope des menschlichen Körpers für ihn typisch sind und wo er ein Vertreter der transienten (zufällig eingeführten) Flora ist.
Es ist auch wichtig, die hohe Variabilität des Mikroorganismus unter dem Einfluss verschiedener Faktoren, einschließlich Antibiotika, zu berücksichtigen. Dabei wird eine Vielzahl klinischer Manifestationen und nosologischer Formen berücksichtigt. Daher gibt es kein universelles Diagnoseschema für eine Staphylokokkeninfektion. Es ist einfacher, biologische Umgebungen zu untersuchen, die normalerweise steril sind (Blut, Urin, Zerebrospinalflüssigkeit). In diesem Fall ist der Nachweis eines Mikroorganismus oder einer Kolonie eine Pathologie. Am schwierigsten ist die Diagnose von Erkrankungen der Nase, des Rachens und des Darms sowie die Untersuchung der Bakterienbesiedlung.
In seiner allgemeinsten Form lässt sich das Diagnoseschema auf die korrekte Entnahme von biologischem Material und dessen bakteriologische Primäraussaat auf einem künstlichen Nährmedium reduzieren. In diesem Stadium kann eine vorläufige Mikroskopie durchgeführt werden. Durch die Untersuchung der morphologischen und zytologischen Merkmale der Probe ist es möglich, bestimmte Informationen über den Mikroorganismus zu erhalten und zumindest seine generische Identifizierung durchzuführen.
Um detailliertere Informationen zu erhalten, ist es notwendig, eine Reinkultur zu isolieren und mit dieser weitere biochemische, serologische und immunologische Untersuchungen durchzuführen. Dies ermöglicht uns, nicht nur die Gattung, sondern auch die Art zu bestimmen und die biologische Zugehörigkeit, insbesondere den Serotyp, Biotyp, Phagentyp und andere Eigenschaften, zu bestimmen.
 [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
Wen kann ich kontaktieren?
Behandlung Staphylococcus aureus im Abstrich.
Eine Staphylokokkeninfektion erfordert eine Antibiotikatherapie. Die Therapie ist ausschließlich ätiologisch ausgerichtet, das heißt, sie zielt darauf ab, die Krankheitsursache (die Bakterien selbst) zu beseitigen, genauer gesagt, den Kontaminationsgrad auf ein normales Niveau zu reduzieren. Zum Einsatz kommen verschiedene Antibiotika.
Manche Ärzte bevorzugen Breitbandmedikamente, andere verschreiben ihren Patienten Antibiotika, die ausschließlich auf die Eliminierung grampositiver Infektionen, einschließlich Staphylokokken, abzielen. Die Wahl wird in erster Linie durch die Ergebnisse eines Antibiotika-Empfindlichkeitstests bestimmt, der das wirksamste Medikament bestimmt und dessen optimale Dosierung festlegt.
In einigen leichten Fällen ist eine Antibiotikatherapie möglicherweise nicht erforderlich, um den Zustand zu korrigieren. Es kann lediglich eine Normalisierung der Mikroflora erforderlich sein. Dies wird bei Dysbakteriose beobachtet. In diesem Fall werden Probiotika und Präbiotika verschrieben, die den Zustand der Mikroflora normalisieren, indem sie die Menge der pathogenen Flora reduzieren und die Konzentration von Vertretern der normalen Mikroflora erhöhen.
Eine symptomatische Therapie wird selten angewendet, da sie in der Regel ausreicht, die Infektion zu beseitigen, und die Begleitsymptome von selbst verschwinden. In einigen Fällen werden zusätzliche Maßnahmen verordnet, zum Beispiel Schmerzmittel, entzündungshemmende Mittel, Antihistaminika und Antiallergika. Bei Hauterkrankungen werden äußerlich anzuwendende Mittel verwendet: Salben und Cremes. Physiotherapie, Volksheilmittel und homöopathische Mittel können verschrieben werden.
Eine Vitamintherapie wird nicht durchgeführt, da Vitamine als Wachstumsfaktoren für Mikroorganismen wirken. Eine Ausnahme bildet Vitamin C, das in einer Dosierung von 1000 mg/Tag (doppelte Dosis) eingenommen werden muss. Dies erhöht die Immunität, die Widerstandskraft und die Widerstandsfähigkeit des Körpers gegen schädliche Faktoren.
Medikamente
Die Behandlung von Infektionskrankheiten sollte ernst genommen werden. Selbstmedikation sollte nicht durchgeführt werden, da sie oft katastrophale Folgen hat. Vor Beginn der Behandlung müssen viele Nuancen berücksichtigt werden. Nur ein Arzt kann dies am besten tun.
Es ist wichtig, Vorsichtsmaßnahmen zu treffen: Behandeln Sie die Infektion nicht „blind“, auch nicht bei einem ausgeprägten Krankheitsbild. Es ist notwendig, eine bakteriologische Untersuchung durchzuführen, den Erreger zu isolieren, das optimale Antibiotikum dafür auszuwählen und die erforderliche Dosierung zu bestimmen, die das Wachstum des Mikroorganismus vollständig unterdrückt.
Es ist auch wichtig, die Behandlung vollständig abzuschließen, selbst wenn die Symptome verschwunden sind. Denn wenn Sie die Behandlung abbrechen, werden die Mikroorganismen nicht vollständig abgetötet. Die überlebenden Mikroorganismen entwickeln schnell eine Resistenz gegen das Medikament. Bei erneuter Anwendung ist es unwirksam. Darüber hinaus entwickeln sich Resistenzen gegen die gesamte Medikamentengruppe und gegen ähnliche Medikamente (aufgrund der Entwicklung einer Kreuzreaktion).
Eine weitere wichtige Vorsichtsmaßnahme ist, dass Sie die Dosis nicht eigenmächtig senken oder erhöhen können. Eine Senkung ist möglicherweise nicht wirksam genug: Die Bakterien werden nicht abgetötet. Dementsprechend mutieren sie innerhalb kurzer Zeit, entwickeln Resistenzen und einen höheren Grad an Pathogenität.
Einige Antibiotika können auch Nebenwirkungen haben. Magen und Darm reagieren besonders empfindlich auf Antibiotika. Es können Gastritis, dyspeptische Störungen, Darmbeschwerden und Übelkeit auftreten. Einige Antibiotika wirken sich negativ auf die Leber aus und sollten daher zusammen mit Hepatoprotektoren eingenommen werden.
Nachfolgend finden Sie Antibiotika, die sich bei der Behandlung von Staphylokokkeninfektionen mit minimalen Nebenwirkungen als wirksam erwiesen haben.
Amoxiclav ist wirksam bei der Behandlung von Staphylokokkeninfektionen jeglicher Lokalisation. Es wird zur Behandlung von Erkrankungen der Atemwege, des Urogenitalsystems und des Darms eingesetzt. Nehmen Sie drei Tage lang täglich 500 mg Amoxiclav ein. Bei Bedarf wiederholen Sie die Behandlung.
Ampicillin wird vor allem bei Erkrankungen der oberen und unteren Atemwege verschrieben. Die optimale Dosierung beträgt 50 mg/kg Körpergewicht.
Oxacillin wirkt sowohl bei lokalen Entzündungen als auch bei generalisierten Infektionen. Es ist eine zuverlässige vorbeugende Maßnahme gegen Sepsis. Die Dosis beträgt 2 Gramm alle 4 Stunden. Die Verabreichung erfolgt intravenös.
Bei eitrig-entzündlichen Hauterkrankungen wird Levomycetin-Salbe äußerlich angewendet und dünn auf die geschädigte Oberfläche aufgetragen. Levomycetin wird auch innerlich eingenommen, dreimal täglich 1 Gramm. Bei starker Generalisierung des Infektionsprozesses wird Levomycetin intramuskulär verabreicht, 1 Gramm alle 4-6 Stunden.
Zäpfchen für Staphylococcus aureus
Sie werden hauptsächlich bei gynäkologischen Erkrankungen, Infektionen des Urogenitaltrakts und seltener bei Darmdysbakteriose mit Entzündung des Rektums eingesetzt. Nur ein Arzt kann Zäpfchen verschreiben und die optimale Dosierung auswählen, da bei falscher Anwendung ein hohes Risiko für Komplikationen und eine weitere Ausbreitung der Infektion besteht. Zäpfchen werden nicht ohne Voruntersuchungen verschrieben. Die Indikation für ihre Anwendung ist ausschließlich Staphylokokken im Abstrich.

