Facharzt des Artikels
Neue Veröffentlichungen
Ischämische Kardiomyopathie
Zuletzt überprüft: 29.06.2025

Alle iLive-Inhalte werden medizinisch überprüft oder auf ihre Richtigkeit überprüft.
Wir haben strenge Beschaffungsrichtlinien und verlinken nur zu seriösen Medienseiten, akademischen Forschungseinrichtungen und, wenn möglich, medizinisch begutachteten Studien. Beachten Sie, dass die Zahlen in Klammern ([1], [2] usw.) anklickbare Links zu diesen Studien sind.
Wenn Sie der Meinung sind, dass einer unserer Inhalte ungenau, veraltet oder auf andere Weise bedenklich ist, wählen Sie ihn aus und drücken Sie Strg + Eingabe.
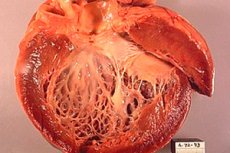
Die ischämische Kardiomyopathie (ICM) ist eine Herzerkrankung, die durch eine Ischämie des Herzmuskels entsteht, d. h. durch eine unzureichende Blut- und Sauerstoffversorgung des Herzmuskels. Diese Erkrankung kann durch eine Verengung oder Blockade der Koronararterien, die das Herz mit Blut versorgen, entstehen. Eine ischämische Kardiomyopathie kann zu einer Verschlechterung der Herzfunktion und zur Entwicklung einer Herzinsuffizienz führen.
Wichtige Risikofaktoren für die Entstehung einer ischämischen Kardiomyopathie sind Arteriosklerose (Cholesterinablagerung an den Arterienwänden), arterielle Hypertonie (Bluthochdruck), Rauchen, Diabetes, Fettstoffwechselstörungen, familiäre Veranlagung und weitere Faktoren, die zur Entstehung einer Arteriosklerose beitragen.
Zu den Hauptsymptomen einer ischämischen Kardiomyopathie können gehören:
- Schmerzen oder Druck in der Brust (Angina pectoris), die bei körperlicher Anstrengung oder Stress auftreten können.
- Kurzatmigkeit und Müdigkeit.
- Gefühl eines starken Herzschlags oder unregelmäßigen Herzrhythmus.
- Schwellungen (z. B. Schwellungen der Beine).
- Schwäche und Verschlechterung des allgemeinen Gesundheitszustands.
Die Diagnose einer ischämischen Kardiomyopathie wird in der Regel nach verschiedenen Untersuchungen wie EKG, Echokardiographie, Koronarographie und Herzbelastungstests gestellt. Die Behandlung der ICM umfasst die Korrektur von Risikofaktoren (z. B. Behandlung der arteriellen Hypertonie, Raucherentwöhnung), eine medikamentöse Therapie zur Verbesserung der Herzdurchblutung und zur Linderung der Symptome sowie manchmal einen chirurgischen Eingriff wie eine Angioplastie mit Stentimplantation oder eine Koronararterien-Bypass-Operation. Die Behandlung kann auch Änderungen des Lebensstils wie regelmäßige Bewegung, eine ausgewogene Ernährung und moderaten Alkoholkonsum umfassen.
Eine frühzeitige medizinische Behandlung und die Einhaltung der Behandlungsempfehlungen können die Prognose von Patienten mit ischämischer Kardiomyopathie deutlich verbessern. [ 1 ]
Ursachen ischämische Kardiomyopathie
Hier sind die Hauptursachen der ischämischen Kardiomyopathie:
- Koronare Arteriosklerose: Die häufigste Ursache der koronaren Kardiomyopathie ist Arteriosklerose. Dabei bilden sich Plaques in den Arterien, die diese verengen oder verstopfen. Dies beeinträchtigt die normale Blutversorgung des Herzmuskels.
- Koronararterienstenose: Eine Stenose oder Verengung der Koronararterien kann ebenfalls eine koronare Kardiomyopathie verursachen. Dies kann sowohl auf Arteriosklerose als auch auf andere Faktoren zurückzuführen sein.
- Thrombose oder Embolie: Auch die Bildung von Blutgerinnseln (Blutgerinnseln) in den Herzkranzgefäßen oder eine Embolie (Ablösung eines Teils eines Gerinnsels oder einer Plaque) kann die Blutzufuhr zum Herzen blockieren und eine koronare Kardiomyopathie auslösen.
- Arterielle Hypertonie: Ein dauerhaft erhöhter Blutdruck kann die Belastung des Herzens erhöhen und zur Entwicklung einer ischämischen Kardiomyopathie führen.
- Diabetes: Diabetes mellitus ist ein Risikofaktor für Arteriosklerose und ischämische Kardiomyopathie, da er Gefäßwände schädigen und die Plaquebildung fördern kann.
- Rauchen: Rauchen ist ein Risikofaktor für Arteriosklerose und damit für ischämische Kardiomyopathie.
- Genetische Veranlagung: Auch erbliche Faktoren können bei der Entstehung dieser Erkrankung eine Rolle spielen.
- Weitere Risikofaktoren: Dazu zählen Übergewicht, Bewegungsmangel, falsche Ernährung, übermäßiger Alkoholkonsum und Stress.
Pathogenese
Die Pathogenese der ICM hängt mit verschiedenen Faktoren zusammen, die letztendlich zu einer Verschlechterung der Herzmuskelfunktion führen. Hier sind die wichtigsten Schritte in der Pathogenese der CHF:
- Koronare Arteriosklerose: Die Hauptursache der KHK ist Arteriosklerose. Dabei wird die innere Schicht der Arterien (Intima) geschädigt und es bilden sich Fettablagerungen, sogenannte Plaques. Diese Plaques können an Größe zunehmen und das Lumen der Arterien verengen, wodurch der Blutfluss zum Herzmuskel verengt oder blockiert wird.
- Ischämie: Eine Verengung oder Blockade der Herzkranzgefäße führt zu einer eingeschränkten Sauerstoffversorgung des Herzens, was eine Ischämie verursacht. Sauerstoffmangel kann Brustschmerzen (Angina Pectoris) verursachen und Herzzellen schädigen.
- Zerstörung von Herzzellen: Bei chronischer Ischämie können Herzzellen aufgrund von Sauerstoffmangel absterben. Dieser Prozess wird als Nekrose bezeichnet und kann zu abgestorbenem Gewebe im Herzen führen.
- Kardiale Umgestaltung: Dauerhafte Schäden an Herzzellen und Nekrose führen zu einer Umgestaltung des Herzens. Dies bedeutet, dass der Herzmuskel weniger in der Lage ist, sich zusammenzuziehen und Blut effizient zu pumpen.
- Herzinsuffizienz: Dadurch kann das Herz seine Fähigkeit verlieren, die normale Herzleistung aufrechtzuerhalten, was zur Entwicklung einer Herzinsuffizienz führen kann. Patienten mit ICM können Symptome wie Kurzatmigkeit, Müdigkeit und Schwellungen aufweisen.
Risikofaktoren wie Rauchen, Bluthochdruck, Diabetes und Fettstoffwechselstörungen können die Entstehung von Arteriosklerose und ischämischer Kardiomyopathie begünstigen.
Symptome ischämische Kardiomyopathie
Die Symptome einer ischämischen Kardiomyopathie können denen einer koronaren Herzkrankheit (KHK) ähneln und umfassen:
- Brustschmerzen (Angina pectoris): Schmerzen oder Druckgefühl im Brustbereich, die sich in Nacken, Schultern, Arme oder Rücken ausbreiten können. Die Schmerzen treten meist bei körperlicher Belastung oder Stress auf und können in Ruhe oder nach der Einnahme von Nitroglycerin nachlassen.
- Kurzatmigkeit: Kurz- oder langfristige Kurzatmigkeit bei körperlicher Aktivität oder auch im Ruhezustand.
- Müdigkeit und Schwäche: Ständige Müdigkeit und Schwäche, insbesondere bei leichter Anstrengung.
- Herzklopfen: Ungewöhnlicher Herzrhythmus, Pulsieren oder Herzklopfen.
- Schwellung: Schwellung in den Beinen, Schienbeinen, Knöcheln oder sogar im Bauch.
- Schwindel und Bewusstlosigkeit: Diese Symptome können auftreten, wenn das Herz das Gehirn nicht ausreichend mit Blut und Sauerstoff versorgen kann.
- Gewichtsverlust: Gewichtsverlust ohne erkennbare Ursache.
- Kopfschmerzen: Kopfschmerzen, manchmal verursacht durch Hypoxie (Sauerstoffmangel) aufgrund schlechter Blutversorgung.
Bühnen
Die ischämische Kardiomyopathie kann je nach Schweregrad und Dauer der Erkrankung mehrere Stadien durchlaufen. Zu den Stadien der ICM gehören:
- Latentes oder präklinisches Stadium: In diesem Stadium besteht möglicherweise das Risiko einer koronaren Kardiomyopathie, z. B. einer Koronararteriensklerose, ohne dass jedoch Symptome auftreten. Regelmäßige medizinische Untersuchungen und die Kontrolle der Risikofaktoren sind wichtig.
- Angina-pectoris-Stadium: In diesem Stadium verspürt der Patient als Reaktion auf körperliche Belastung oder Stress Schmerzen oder Druckgefühl in der Brust (Angina pectoris). Dies ist in der Regel auf eine vorübergehende Unterbrechung der Blutversorgung des Herzmuskels aufgrund einer Verengung der Herzkranzgefäße zurückzuführen.
- Stadium der akuten Ischämie: In diesem Stadium kommt es zu schwereren und länger anhaltenden Ischämieepisoden (Mangel an Blutversorgung des Herzens). Der Patient kann Myokardinfarkte (Herzinfarkte) erleiden und erhebliche Schäden am Herzmuskel davontragen.
- Chronische Ischämie: Nach mehreren Herzinfarkten und/oder anhaltender Ischämie des Herzmuskels kann sich eine chronische ischämische Kardiomyopathie entwickeln. In diesem Stadium kann der Herzmuskel seine Fähigkeit verlieren, sich zusammenzuziehen und Blut effizient zu pumpen, was zu einer Verschlechterung der Herzfunktion führt.
- Herzinsuffizienz-Stadium: Eine Herzinsuffizienz kann schließlich zu einer Herzinsuffizienz führen, wenn das Herz nicht mehr in der Lage ist, Blut effizient durch den Körper zu pumpen. Dies kann sich durch Kurzatmigkeit, Schwellungen, Schwäche und andere Symptome äußern.
Der Schweregrad und der Verlauf der ICM können von Patient zu Patient unterschiedlich sein. [ 2 ]
Komplikationen und Konsequenzen
Eine ischämische Kardiomyopathie kann schwerwiegende Komplikationen verursachen und schwerwiegende gesundheitliche Folgen für den Patienten haben, insbesondere wenn sie nicht richtig behandelt wird oder der Patient die Behandlungsempfehlungen nicht befolgt. Mögliche Komplikationen und Folgen sind:
- Herzinsuffizienz: ICM kann dazu führen, dass das Herz nicht mehr genügend Blut pumpen kann, um den Bedarf des Körpers zu decken. Dies kann Symptome wie Kurzatmigkeit, Schwellungen und Müdigkeit verursachen.
- Myokardinfarkt: ICM ist einer der Risikofaktoren für einen Myokardinfarkt (Herzinfarkt), da es mit Arteriosklerose und Verengung der Koronararterien einhergeht.
- Arrhythmien: Ischämische Kardiomyopathie kann Herzrhythmusstörungen, einschließlich Vorhofflimmern und Kammerflimmern, verursachen. Diese Arrhythmien können gefährlich sein und erfordern möglicherweise eine Behandlung.
- Schwellung: Herzversagen, das eine Komplikation von ICM sein kann, kann Schwellungen in den Beinen, Schienbeinen, Knöcheln oder sogar der Lunge verursachen.
- Tod: In schweren Fällen von ICM kann es, insbesondere unbehandelt, zu tödlichen Komplikationen wie akutem Herzversagen oder Herzinfarkt kommen.
- Aktivitätseinschränkung: ICM kann die körperliche Aktivität eines Patienten einschränken und seine Lebensqualität beeinträchtigen.
- Psychische und emotionale Probleme: Schwere Herzerkrankungen können bei Patienten Stress, Angst und Depressionen verursachen.
- Chirurgische Eingriffe: In einigen Fällen kann ICM chirurgische Eingriffe wie eine Angioplastie oder eine Koronararterien-Bypass-Operation erfordern.
Diagnose ischämische Kardiomyopathie
Die Diagnose einer ischämischen Kardiomyopathie umfasst eine Reihe klinischer, instrumenteller und labordiagnostischer Methoden, die helfen, das Vorhandensein und Ausmaß einer Herzschädigung zu bestimmen. Hier sind die wichtigsten Methoden zur Diagnose einer ischämischen Kardiomyopathie:
- Klinische Beurteilung:
- Erhebung der medizinischen und familiären Vorgeschichte: Der Arzt stellt Fragen zu Symptomen, dem Risiko für die Entwicklung einer ICM, dem Vorhandensein von Erkrankungen in der Familie und anderen Risikofaktoren.
- Körperliche Untersuchung: Der Arzt führt eine allgemeine körperliche Untersuchung durch, bei der er unter anderem Herz und Lunge abhört und Puls, Blutdruck und Anzeichen einer Herzinsuffizienz beurteilt.
- Elektrokardiographie (EKG): Ein EKG zeichnet die elektrische Aktivität des Herzens auf. Bei Patienten mit ICM können EKG-Veränderungen wie ST-T-Strecken-Veränderungen auftreten, die auf eine Ischämie des Herzmuskels hinweisen können.
- Echokardiographie (Herzultraschall): Die Echokardiographie verwendet Ultraschallwellen, um ein Bild des Herzens und seiner Strukturen zu erstellen. Mit dieser Methode können Größe und Funktion des Herzens beurteilt, Veränderungen der Kontraktilität des Herzmuskels festgestellt und Klappenläsionen identifiziert werden.
- Myokardszintigraphie: Hierbei handelt es sich um eine Radioisotopenuntersuchung, mit der Bereiche des Herzmuskels mit eingeschränkter Blutversorgung identifiziert werden können.
- Koronarographie: Bei dieser invasiven Untersuchung wird ein Kontrastmittel über einen Katheter in die Koronararterien gespritzt, um deren Zustand zu beurteilen und mögliche Verstopfungen zu erkennen. Die Koronarographie kann zur Planung chirurgischer Eingriffe wie Angioplastie oder Koronarbypass-Operationen eingesetzt werden.
- Blutuntersuchungen: Zu den Laboruntersuchungen kann die Messung der Kreatinkinase (CK) und des kardialspezifischen Troponinspiegels gehören, die auf eine Schädigung des Herzmuskels hinweisen können.
- Belastungstest: Mithilfe eines Belastungs-EKGs bzw. Stresstests kann eine Ischämie bei körperlicher Belastung festgestellt werden.
Die Diagnose einer ICM erfordert eine Kombination verschiedener Methoden und die Auswahl der spezifischen Untersuchungen hängt von der klinischen Situation und den Empfehlungen des Arztes ab.
Die Diagnose einer ischämischen Kardiomyopathie (ICM) basiert in der Regel auf klinischen Symptomen sowie Labor- und Instrumentenbefunden. Hier sind einige der Kriterien und Methoden zur Diagnose einer ICM:
- Klinische Symptome: Der Patient kann über Symptome wie Angina pectoris (Brustschmerzen oder -druck), Kurzatmigkeit, Müdigkeit, unregelmäßigen Herzschlag und andere Anzeichen von Herzerkrankungen klagen. Es ist wichtig, den Patienten gründlich zu untersuchen und zu befragen, um charakteristische Symptome zu identifizieren.
- Elektrokardiogramm (EKG): Ein EKG kann Veränderungen des Herzrhythmus und der elektrischen Aktivität aufzeigen, die für ICM charakteristisch sind. Dazu können Arrhythmien, Bereiche mit verlangsamter Reizleitung sowie Veränderungen in Form und Dauer der QRS-Komplexe gehören.
- Echokardiographie (Herzultraschall): Die Echokardiographie kann helfen, die Strukturen und Funktionen des Herzens zu visualisieren. Mit der extrazellulären Matrix (ECM) können Veränderungen der Herzwandstruktur und der kontraktilen Funktion erkannt werden.
- Koronarographie: Dies ist eine invasive Untersuchung, bei der ein Kontrastmittel zur Visualisierung der Koronararterien verwendet wird. Wird eine Stenose (Verengung) der Arterien festgestellt, kann dies das Vorliegen einer Ischämie und eines akuten Nierenversagens bestätigen.
- Herzüberwachung: Eine langfristige EKG-Überwachung kann dabei helfen, Arrhythmien und Veränderungen der Herzaktivität zu erkennen, die für ICM charakteristisch sein können.
- Biomarker: Erhöhte Werte von Biomarkern wie Troponinen und Kreatinkinase-MB können auf eine Schädigung des Herzmuskels hinweisen, die bei ICM auftreten kann.
- Untersuchung der Krankengeschichte und der Risikofaktoren: Der Arzt überprüft auch die Krankengeschichte des Patienten, einschließlich des Vorhandenseins von Risikofaktoren wie Bluthochdruck, Diabetes, Rauchen, erblicher Veranlagung und anderen.
Um die Diagnose eines akuten Nierenversagens (ANK) zu stellen, ist häufig eine Kombination verschiedener Methoden und Untersuchungen erforderlich. Wichtig ist, dass die Diagnose von einem Kardiologen gestellt wird. Bei Verdacht auf ein akutes Nierenversagen sollte ein Facharzt für eine genauere Untersuchung und Behandlung hinzugezogen werden.
Differenzialdiagnose
Die Differentialdiagnose der ischämischen Kardiomyopathie (ICM) umfasst die Identifizierung und Abgrenzung dieser Erkrankung von anderen Erkrankungen mit ähnlichen Symptomen oder Merkmalen. Die korrekte Diagnose der ICM ist wichtig, um dem Patienten die bestmögliche Behandlung und Betreuung zu bieten. Folgende Erkrankungen können in die Differentialdiagnose der ICM einbezogen werden:
- Hypertrophe Kardiomyopathie (HCM): Bei der HCM sind die Wände der linken Herzkammer zu dick. Dies kann zu ähnlichen Symptomen wie bei der HCM führen, wie z. B. Angina pectoris und Müdigkeit. Allerdings weist die HCM in der Echokardiographie weitere charakteristische Merkmale auf, die bei der Differentialdiagnose hilfreich sind.
- Hypertensive Kardiomyopathie: Die hypertensive Kardiomyopathie ist mit arterieller Hypertonie (Bluthochdruck) verbunden. Sie kann eine Verdickung der linken Herzkammerwand und Angina pectoris verursachen. Die Bestimmung und Überwachung des Blutdrucks kann bei der Differentialdiagnose helfen.
- Aortenstenose-Syndrom: Bei der Aortenstenose handelt es sich um eine Verengung der Aortenklappe des Herzens, die Angina pectoris und andere Symptome ähnlich der ICM verursachen kann.
- Pulmonale Hypertonie: Bei der pulmonalen Hypertonie handelt es sich um einen erhöhten Druck in den Lungenarterien, der auch Kurzatmigkeit und Müdigkeit verursachen kann, die den Symptomen einer ICM ähneln.
- Andere Ursachen für Brustschmerzen: Brustschmerzen können verschiedene Ursachen haben, beispielsweise Osteochondrose, Atemprobleme und sogar Angstzustände.
Um eine Differentialdiagnose von ICM zu stellen, kann ein Arzt eine Reihe von Tests durchführen, darunter ein Elektrokardiogramm (EKG), eine Echokardiographie, eine Koronarographie (Kontrastangiographie des Herzens) und eine Überprüfung der Krankengeschichte und der Symptome des Patienten.
Wen kann ich kontaktieren?
Behandlung ischämische Kardiomyopathie
Die ischämische Kardiomyopathie (ICM) ist eine ernste Erkrankung. Die Behandlung erfordert einen umfassenden Ansatz, der medikamentöse Therapie, Operationen und Lebensstiländerungen umfassen kann. Hier sind die wichtigsten Aspekte der ICM-Behandlung:
Medikamentöse Therapie:
- Cholesterinsenkende Medikamente: Statine können helfen, den Cholesterinspiegel im Blut zu senken und das Fortschreiten der Arteriosklerose zu verlangsamen.
- Blutdruckmedikamente: Betablocker, Angiotensin-Converting-Enzym-Hemmer (ACEIs) und andere Medikamente werden verwendet, um den Blutdruck zu kontrollieren und die Arbeitsbelastung des Herzens zu reduzieren.
- Medikamente zur Verringerung der Belastung Ihres Herzens: Nitrate und Medikamente gegen Angina pectoris können Brustschmerzen lindern und die Belastung Ihres Herzens verringern.
- Thrombozytenaggregationshemmer: Aspirin und andere Medikamente werden verwendet, um die Bildung von Blutgerinnseln in Blutgefäßen zu verhindern.
Chirurgische Methoden:
- Koronarbypass-Operation: Hierbei handelt es sich um einen chirurgischen Eingriff, bei dem „Shunts“ (Übergänge) um verengte oder blockierte Bereiche der Koronararterien gelegt werden, um den normalen Blutfluss zum Herzen wiederherzustellen.
- Angioplastie und Stent-Implantation: Verfahren, bei denen verengte Arterien erweitert und ein Stent (Prothese) eingesetzt wird, um das Gefäß offen zu halten.
Behandlung von Herzrhythmusstörungen: Wenn bei einem Patienten ICM mit Arrhythmien einhergeht, kann eine Behandlung erforderlich sein, um die Arrhythmien zu beseitigen oder zu kontrollieren.
Änderungen des Lebensstils:
- Gesunde Ernährung: Eine fett- und salzarme Ernährung kann zur Kontrolle der Risikofaktoren beitragen.
- Körperliche Aktivität: Regelmäßige Bewegung unter ärztlicher Aufsicht kann Ihr Herz und Ihre Blutgefäße stärken.
- Raucherentwöhnung: Rauchen ist ein ernstzunehmender Risikofaktor für ischämische Kardiomyopathie.
- Stressbewältigung: Entspannungsübungen, Meditation und die Aufrechterhaltung des psychischen Wohlbefindens können Stress reduzieren und sich positiv auf die Herzgesundheit auswirken.
Regelmäßige Nachuntersuchungen bei Ihrem Arzt: Patienten mit ICM wird empfohlen, ihren Zustand regelmäßig zu überwachen und alle Arzttermine wahrzunehmen.
Die Behandlung von ICM sollte individuell erfolgen und hängt von den spezifischen Umständen und der Schwere der Erkrankung bei jedem Patienten ab. [ 3 ]
Klinische Richtlinien
Klinische Empfehlungen zur Behandlung der ischämischen Kardiomyopathie (ICM) können je nach Schweregrad der Erkrankung, individuellen Faktoren und der Krankengeschichte des Patienten variieren. Im Folgenden finden Sie allgemeine Empfehlungen, die häufig zur Behandlung der ICM angewendet werden:
Medikamentöse Behandlung:
- Statine: Cholesterinsenkende Medikamente wie Atorvastatin oder Simvastatin können verschrieben werden, um das Risiko einer Arteriosklerose zu senken und die Bildung neuer Plaques in den Arterien zu verhindern.
- Blutdruckmedikamente: Wenn ein Patient unter Bluthochdruck leidet, können ihm Medikamente zur Blutdrucksenkung verschrieben werden.
- Medikamente zur Behandlung von Diabetes mellitus: Wenn der Patient an Diabetes mellitus leidet, sollte die Behandlung individuell angepasst werden, um den Blutzuckerspiegel zu kontrollieren.
- Antithrombotische Therapie: Zur Vorbeugung von Blutgerinnseln können Aspirin und/oder andere Medikamente verschrieben werden.
Behandlung von Herzrhythmusstörungen: Wenn bei einem Patienten ICM mit Arrhythmien einhergeht, kann eine Behandlung erforderlich sein, um diese zu korrigieren oder zu kontrollieren.
Chirurgische Behandlung:
- Koronarbypass-Operation: Wenn verengte Koronararterien vorliegen, kann eine Koronarbypass-Operation empfohlen werden, um den normalen Blutfluss zum Herzen wiederherzustellen.
- Angioplastie und Stentimplantation: Verfahren zur Erweiterung und Offenhaltung verengter Arterien.
Änderungen des Lebensstils:
- Gesunde Ernährung: Eine fett- und salzarme Ernährung kann zur Kontrolle der Risikofaktoren beitragen.
- Körperliche Aktivität: Regelmäßige Bewegung unter ärztlicher Aufsicht kann Ihr Herz und Ihre Blutgefäße stärken.
- Raucherentwöhnung: Rauchen ist ein ernstzunehmender Risikofaktor für ICM.
- Stressbewältigung: Entspannungsübungen, Meditation und die Aufrechterhaltung des psychischen Wohlbefindens können Stress reduzieren und sich positiv auf die Herzgesundheit auswirken.
Regelmäßige Nachuntersuchungen bei Ihrem Arzt: Patienten mit ICM wird empfohlen, ihren Zustand regelmäßig zu überwachen und alle Anweisungen des Arztes zu befolgen.
Befolgen Sie die Empfehlungen Ihres Arztes: Es ist wichtig, mit Ihrem Arzt zusammenzuarbeiten und seine Empfehlungen zu befolgen, um die besten Behandlungs- und Managementergebnisse für diese Herzerkrankung zu erzielen.
Die Behandlung von ICM sollte individuell erfolgen und die Patienten sollten ihren Behandlungsplan mit ihrem Arzt besprechen, um die beste Vorgehensweise zur Behandlung dieser Erkrankung zu bestimmen.
Prognose
Die Prognose der ischämischen Kardiomyopathie (ICM) hängt von mehreren Faktoren ab, darunter der Schwere der Erkrankung, der Wirksamkeit der Behandlung und der Einhaltung der Empfehlungen zur Lebensstiländerung durch den Patienten. Wichtige Faktoren, die die Prognose der ICM beeinflussen, sind:
- Grad der Herzmuskelschädigung: Je stärker der Herzmuskel geschädigt und degeneriert ist, desto ungünstiger ist die Prognose. Eine verminderte Herzfunktion kann zu Herzversagen und einer verminderten Lebensqualität führen.
- Zeit bis zum Behandlungsbeginn: Eine frühzeitige Diagnose und der Beginn einer wirksamen Behandlung können die Prognose deutlich verbessern. Die Behandlung umfasst medikamentöse Therapie, Angioplastie, Koronararterien-Bypass oder bei schwerer Dekompensation sogar eine Herztransplantation.
- Kontrolle der Risikofaktoren: Die Kontrolle des Bluthochdrucks, die Senkung des Cholesterinspiegels, die Raucherentwöhnung, die Kontrolle des Diabetes mellitus und die Aufrechterhaltung eines gesunden Lebensstils können die Prognose verbessern und das Fortschreiten der ICM verlangsamen.
- Lebensstil: Körperliche Aktivität, eine gesunde Ernährung und Stressbewältigung können die Belastung des Herzens verringern und zur Verbesserung der Prognose beitragen.
- Therapietreue: Es ist wichtig, die Empfehlungen Ihres Arztes zu befolgen und die verschriebenen Medikamente einzunehmen. Eine unsachgemäße Behandlung der Krankheit kann die Prognose verschlechtern.
- Komorbiditäten: Das Vorhandensein anderer Erkrankungen, wie beispielsweise einer chronischen Nierenerkrankung oder Diabetes mellitus, kann die Prognose verschlechtern und die Behandlung erschweren.
Die Prognose einer ICM kann von Fall zu Fall unterschiedlich sein. In einigen Fällen können Patienten bei guter Kontrolle der Risikofaktoren und einer wirksamen Behandlung ein aktives und qualitativ hochwertiges Leben führen. In anderen Fällen, insbesondere bei schwerer kardialer Dekompensation und fehlender wirksamer Behandlung, kann die Prognose ungünstiger sein.
Todesursachen
Die ischämische Kardiomyopathie ist eine schwere Herzerkrankung, die zu verschiedenen Komplikationen und schließlich zum Tod des Patienten führen kann. Die häufigste Todesursache bei ICM ist in der Regel eine Komplikation wie:
- Myokardinfarkt (Herzinfarkt): Eine der gefährlichsten Komplikationen des ICM. Dieser Zustand tritt auf, wenn der Blutfluss in den Herzkranzgefäßen vollständig oder teilweise blockiert ist, was zur Nekrose eines Teils des Herzmuskels führt. Wird ein Myokardinfarkt nicht schnell medizinisch behandelt, kann er zum Tod führen.
- Herzinsuffizienz: ICM kann zu chronischer Herzinsuffizienz führen, bei der das Herz nicht mehr in der Lage ist, Blut effizient durch den Körper zu pumpen. Dieser Zustand kann zu Gesundheitsschäden und schließlich zum Tod führen.
- Arrhythmien: ICM kann Herzrhythmusstörungen wie Vorhofflimmern oder Kammerflimmern verursachen. Diese Arrhythmien können gefährlich sein und tödlich verlaufen.
- Angina: ICM kann Angina pectoris (Brustschmerzen) verursachen, die unbehandelt zu einem Herzinfarkt oder Herzrhythmusstörungen führen kann.
- Herzaneurysma und Aortendissektion: Diese Komplikationen können auch als Folge einer ICM auftreten und sind lebensbedrohlich.
Das Sterberisiko bei ICM steigt erheblich, wenn der Patient keine rechtzeitige und angemessene Behandlung erhält, Risikofaktoren (z. B. Blutdruck, Cholesterin) nicht kontrolliert, seinen Lebensstil nicht überwacht und die Empfehlungen des Arztes nicht befolgt.
Verwendete Literatur
- Shlyakhto, EV Kardiologie: nationaler Leitfaden / Hrsg. Von EV Shlyakhto. – 2. Auflage, Überarbeitung und Nachtrag – Moskau: GEOTAR-Media, 2021
- Kardiologie nach Hurst. Bände 1, 2, 3. 2023
- Ischämische Kardiomyopathie. Paukow Wjatscheslaw Semjonowitsch, Gavrish Alexander Semjonowitsch. 2015

